Молочница идти к гинекологу или венерологу
Содержание
С молочницей идти к гинекологу или венерологу

Казалось бы, вопрос, в чем разница между врачами гинекологом и венерологом, изначально поставлен некорректно, ведь даже человеку далекому от данной проблематики известно, что оба специалиста представляют разные медицинские направления. Но не все тут однозначно.
Традиционно так сложилось, что, заметив какие-либо отклонения в мочеполовой системе, женщины обращаются за консультациями и помощью к гинекологу.
Впрочем, визит к гинекологу – это уже первый шаг к решению проблемы. Более того, регулярное посещение гинеколога (не реже одного раза в полгода) – гарантия раннего обнаружения скрытой патологии, быстрого и эффективного лечения без последствий.
Опытный квалифицированный специалист априори знает признаки множества разных болезней, в том числе тех, которые выходят за рамки его направления.
Если гинеколог заметит у пациентки симптомы заболевания, передающегося половым путем (ЗППП), он направит женщину к врачу венерологу, в компетенции которого находятся диагностика и лечение данной группы болезней.
Необходимо сразу отметить, что в определенных моментах, касающихся женского здоровья, компетенции гинеколога и венеролога имеют точки пересечения.
Поэтому врачи обеих специальностей обладают обширным багажом знаний не только в своем, но и в смежных направлениях.
Так многие инфекции, передающиеся половым путем, могут стать причиной серьезных заболеваний женской репродуктивной сферы. В подобных и некоторых других случаях необходимо взаимодействие двух опытных высококвалифицированных врачей – гинеколога и венеролога.Именно такого уровня специалисты оказывают помощь пациентам в клинике «Благое дело».
Гинеколог – исключительно женский доктор
Мужчинам по понятной причине у гинеколога делать нечего. Их специфическими проблемами занимаются андролог и уролог. Гинеколог – врач чисто женский, досконально знающий физиологию, особенности и «слабые места» хрупкого женского организма.
ПРИЧИН, ТРЕБУЮЩИХ БЕЗОТЛАГАТЕЛЬНОГО ОБРАЩЕНИЯ К ГИНЕКОЛОГУ, НЕМАЛО:
- Дискомфорт и болевые ощущения в области органов мочеполовой системы;
- Нарушение менструального цикла;
- Планирование беременности;
- Подозрение на беременность;
- Трудности с зачатием;
- Выделения с нетипичными консистенцией, цветом, запахом;
- Рекомендации других врачей.
Даже незначительное повышение температуры, легкое недомогание, беспричинная утомляемость, испытываемые женщиной, – уже более чем причина посетить кабинет гинеколога. Подобные симптомы вполне могут свидетельствовать о проблемах в репродуктивной сфере. Всегда нужно помнить: чем раньше обнаружится заболевание, тем проще, легче, дешевле будет лечение.
Венеролог – общий врач для мужчин и женщин
За помощью к венерологу обращаются пациенты и женского, и мужского пола. Этот врач не занимается женскими проблемами, не связанными с ЗППП. В его компетенции исключительно диагностика, лечение, профилактика венерических заболеваний. Но, как уже говорилось, в некоторых случаях гинеколог и венеролог могут консультироваться, назначать лечение и работать совместно.
КОГДА ВИЗИТ К ВЕНЕРОЛОГУ – НЕОБХОДИМОСТЬ:
- Раздражение, воспаления, высыпания в области половых органов;
- Частые позывы и болезненное мочеиспускание;
- Резь и зуд в промежности;
- Неприятные ощущения при половом контакте;
- Выделения из влагалища и уретры;
- Изменение консистенции и цвета мочи.
Один незащищенный половой акт – уже причина показаться венерологу. Нередко случается так, что с виду аккуратный, следящий за личной гигиеной человек, сам о том не зная, является носителем венерического заболевания.
Даже если вы только подозреваете, что у вас возникли проблемы со здоровьем, и в половой сфере в частности, незамедлительно обращайтесь в клинику «Благое дело»!
Скорее всего, ваши опасения не подтвердятся, и вы восстановите душевный покой.
Ну, а если проблема все-таки существует, наши врачи сделают все возможное и невозможное, чтобы вернуть вам здоровье. Самые современные медицинские технологии, методики, препараты и лучшие специалисты – в вашем распоряжении.
Вместе мы одолеем любой недуг!
источник
Бывает и у мужчин? Разбираемся в теме молочницы с гинекологом
По статистике, 75% женщин хотя бы раз в жизни отмечали у себя симптомы молочницы. Но, несмотря на распространенность проблемы, у многих остались вопросы касательно этого заболевания.
Почему организм дает сбой, может ли кандидоз возникнуть у мужчин и что будет, если молочницу не лечить? В деликатной теме разбираемся вместе с акушером-гинекологом медицинского центра Confidence Наталией Лакотко.
Что такое молочница и почему она возникает?
Кандидоз — это инфекционное состояние наружных половых органов, вызванное размножением дрожжеподобных грибов рода Candida. Candida — грибок, который постоянно присутствует в нашем организме. Однако если по какой-то причине количество этого микроорганизма превышает норму, наступает дисбактериоз.
Спровоцировать дисбактериоз могут различные факторы: снижение иммунитета, стресс, прием антибиотиков, несоблюдение гигиены. Также способствовать развитию молочницы может беременность.
Я не занимаюсь сексом. может ли у меня появиться молочница?
Молочница встречается и у девочек, и у девушек, и у женщин. Так что эта проблема касается всех. Но чаще всего кандидоз возникает у женщин репродуктивного возраста, ведущих активную половую жизнь.
А у мужчин молочница бывает?
Да, мужчины также страдают от кандидоза, однако чаще всего у них он протекает без симптомов и самоизлечивается. Если же возникает чувство дискомфорта, стоит обратиться к урологу.
Как понять, что у меня молочница?
Заподозрить кандидоз женщина может по характерному зуду, дискомфорту в области наружных половых органов и по выделениям из влагалища: обильным, творожистым, белого цвета.
Я подозреваю, что у меня молочница. Обязательно ли идти к гинекологу?
При первых симптомах молочницы женщина должна обратиться к врачу, особенно если состояние перетекло в хроническую форму и симптомы возникают из месяца в месяц.
Чтобы поставить диагноз «кандидоз», его нужно подтвердить бактериологически. Если симптомы молочницы возникли впервые, достаточно обычного мазка. Если же это хроническое состояние, нужны дополнительные анализы: кандидоз могут провоцировать вирусы, которые визуально никак не проявляются, и обнаружить их можно только при углубленном исследовании.
Как лечат молочницу? Можно ли просто попросить в аптеке «таблетку»?
Лечение, безусловно, должен назначать врач. Как минимум при первом эпизоде молочницы, чтобы при повторении ситуации пациентка точно знала, что нужно делать.
Лечение может быть местным (с использованием мазей и свечей) или же комплексным (с применением препаратов системного воздействия, таблеток против молочницы, свечей, кремов). В случаях, когда от молочницы страдает и ваш партнер, нужно лечиться вместе.
Какие правила нужно соблюдать в период лечения?
В случае проявления симптомов молочницы гигиене важно уделять особое внимание. Также необходимо соблюдать половой покой: в период дисбактериоза и самого лечения интимная жизнь исключается.
Я не лечила молочницу, и она прошла сама. так, может, и вообще лечить не нужно?
Молочница — это не совсем болезнь. Это дисбактериоз, который, возникнув однажды, действительно может пройти сам. А может повториться и перейти в хроническую форму. В любом случае, эту проблему необходимо решать совместно с врачом.
Что касается репродуктивного здоровья, молочница не вызывает бесплодия и не мешает зачатию. Однако проблема должна быть решена до беременности, поскольку в это период кандидоз обязательно обострится. А молочница во время вынашивания ребенка — это угроза прерывания беременности и преждевременных родов.
Источник: https://resart.ru/s-molochnitsey-idti-k-ginekologu-ili-venerologu/
Кандидоз: какой врач лечит у мужчин и женщин
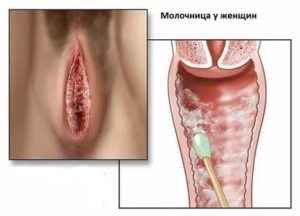
Кандидоз, иначе кандидозная инфекция, провоцируется дрожжеподобными грибками рода Candida.
Эти грибы могут поражать кожу, ногти, любые слизистые оболочки, а при распространении через кровь – внутренние органы и системы организма.
Соответственно, то, к какому врачу обращаться с кандидозом, во многом определяется местом локализации поражения.
Наиболее распространен урогенитальный кандидоз (врач должен предварительно установить этот диагноз, а не сам пациент!) – заболевание мочеполовой системы.
Почти три четверти всех женщин встречается хотя бы однократно с подобной проблемой, а примерно 45% страдает от рецидивов заболевания.
В просторечье болезнь носит название «молочница», что связано с характерным симптомом – белыми, створоженными выделениями.
Интересно, что в западных странах также имеется свое «народное» название ‑ yeast (дрожжи).
К какому врачу обращаться с кандидозом?
Хотя молочницу принято считать женским заболеванием, она нередко обнаруживается и у мужчин в форме кандидозного баланита и/или кандидозного уретрита.
Молочница не считается половой инфекцией, однако известно, что возможно заражение мужчин – партнеров женщин с урогенитальным кандидозом.
В ситуации, когда обнаруживается такой кандидоз, к какому врачу идти, вполне очевидно: к урологу или венерологу.
Какой врач лечит кандидоз других локализаций?
При поражении ногтей, кожи (в том числе и окологенитальной зоны, области возле ануса) помочь может дерматолог-венеролог.
Перед назначением лечения врач, лечащий кандидоз у мужчин, обязательно проведет диагностическое обследование.
При выявлении сопутствующих патологий может потребоваться консультация специалистов иных профилей.
Если обнаруживается оральный кандидоз у мужчин, к какому врачу обратиться, решает сам пациент: к специалисту общей практики, терапевту или инфекционисту.
Формой этого рода патологий является кандидозный хейлит – поражение красной каймы губ.
При кандидозе кишечника (например, кандидозном энтерите) следует обратиться к гастроэнтерологу, а при кандидозном кариесе – к стоматологу.Серьезными вариантами течения инфекции являются кандидозный менингит, эндокардит и т.п.
Наиболее тяжелая форма – кандидасепсис (кандидозная септицемия).
Таким образом, чтобы определить, какой врач может помочь с диагностикой и лечением кандидоза, необходимо обратить внимание на то, в какой части организма появляются беспокоящие проявления.
В ситуации, когда выбор надо сделать самому пациенту, важно иметь общие представления о кандидозной инфекции.
Каковы особенности возбудителя кандидоза?
Кандиды относятся к дрожжеподобным грибам и являются условно патогенными микроорганизмами.
Это значит, что они могут в норме находиться в организме человека, например, на поверхности слизистых, кожи, не вызывая инфекционного процесса.
Они являются анаэробами.
Склонны заселять ткани богатые гликогеном (например, много гликогена содержится в слизистой влагалища, именно поэтому женщины часто страдают от инфекции).
Грибки выдерживают многократное замораживание, но при кипячении гибнут мгновенно.
При высушивании сохраняют жизнеспособность на протяжении ряда лет.
Дезинфицирующие же агенты вызывают гибель микроорганизмов за несколько минут.
Человеческими паразитами являются в основном 5 видов грибов Candida.
Аlbicans – до 70% всех урогенитальных кандидозных инфекций обусловлено этим видом.
Nonаlbicans (не видны в световой микроскоп):
- glabrata – наиболее распространенный возбудитель из этой группы
- tropicalis
- krusei
- parapsilosis
Другие виды также могут «проживать» в организме человека, но гораздо реже.
Как происходит заражение и развитие кандидоза?
Обычно передача возбудителя происходит контактным путем (редко воздушно-капельным) от больного с острой формой болезни, реже – от носителя.
Ребенок может заразиться от матери в процессе родов, но при этом не заболеть.
Это обусловлено тем, что кандиды – условно патогенные микроорганизмы, и для развития заболевания необходимы соответствующие условия.
Вот почему у взрослых инфекция возникает на фоне ослабления организма.
Существует вероятность заражения половым путем, посредством заноса в половые органы грибков из кишечника.
Предрасполагающие факторы:
- механическое травмирование (при половом контакте, некачественным бельем и пр.)
- вторичный иммунодефицит (инфицирование ВИЧ, онкологические и инфекционные болезни, заболевания крови, туберкулез)
- эндокринные патологии (диабет, гипотиреоз, нарушение функции половых желез, ожирение и др.)
- авитаминоз
- половые инфекции
- бессистемный и длительный прием антибактериальных препаратов
- прием иммунодепрессантов, кортикостероидов и пр.
Как проявляется кандидоз у мужчин?
Самым частым проявлением кандидозной урогенитальной инфекции у мужчин является баланопостит.
Симптомы кадидозного баланопостита:
- покраснение, отечность головки и крайней плоти
- ощущения дискомфорта, жжения и зуда
- высыпания (красные пятна, папулы, эрозии) на головке с белым творожистым обильным налетом
- трещинки в области головки
- неприятный «кислый» запах
- болезненность полового контакта (диспареуния)
- нарушения мочеиспускания (дизурия, проявляющаяся болями, жжением, зудом при мочеиспускании)
Если в течение года отмечалось 4 и более эпизодов урогенитального кандидоза, то такое состояние называют рецидивирующим.
https://www.youtube.com/watch?v=po46NB8tFZY
Рецидивирующая форма у мужчин встречается не более, чем у 2%.
Как правило, подобная проблема связана с наличием у пациента сахарного диабета и/или ВИЧ-инфекции.
Признаки орального кандидоза включают очаговые изменения слизистой ротовой полости, появление характерного налета, который легко снять шпателем.
Кандидоз кишечника сопровождается проявлениями колита, энтерита: болями в животе, вздутием, жидко-водянистым стулом, иногда с кровью.
Как врач диагностирует кандидоз у мужчин?
В большинстве ситуаций диагноз предполагается на основании осмотра и выявления характерного творожистого налета.
Для C.albicans может быть достаточным исследование биоматериала (выделений, чешуек кожи и пр.) с помощью световой микроскопии.
Она обнаруживает почкующиеся дрожжевые клетки и мицелий.
Образец предварительно обрабатывают 10% раствором щелочи для удаления мешающих исследованию элементов.
Чувствительность метода может достигать 85%, специфичность – 99% (если есть симптомы – 100%).
Преимущества метода – это его оперативность и низкая стоимость.
К минусам можно отнести некоторую субъективность исследования (операторозависимость).
Иногда применяется метод культурального посева с определением видовой принадлежности: биоматериал обрабатывают смесью антибиотиков и засевают на специальную среду.
Из-за дороговизны и длительности исследование используется относительно редко.
Показано оно при отрицательном результате микроскопии на фоне наличия симптоматики, для рецидивирующих форм.
Чувствительность составляет 67 %, специфичность – 66 %.
Может использоваться для установления чувствительности к антимикотическим препаратам.Это важно для инфекций, связанных с грибками Nonаlbicans, которые отличаются устойчивостью к стандартным препаратам, применяемым для лечения кандидозов.
Для точной диагностики решающее значение, особенно в случае кандидозов, вызванных грибками Nonablicans, имеет обнаружение возбудителя методом ПЦР.
Чувствительность составляет 90 %, специфичность — 98%.
К сожалению, метод довольно дорогостоящ.
Многие лаборатории предлагают исследования методом ПЦР на 3 вида кандид: C. albicans, C. krusei, C. Glabrata.
Расширенное типирование (ПЦР на 8 видов кандид) включает обнаружение C. albicans, Fungi spp., C. krusei, C. glabrata, C. tropicalis, C. parapsil, C. famata, C. guillierm.
По показаниям могут назначаться серодогические исследования:
- определение антител/антигенов методами РА – реакция агглютинации
- РПГА – реакция пассивной гемагглютинации
- РСК – реакция связывания комплимента
- РП – реакция преципитации
- ИФА – иммуноферментный анализа на антитела к кандидам
- РИФ – реакция иммунофлюоресценции
Для РИФ-антигена чувствительность достигает 81%, специфичность — 97%.
Метод позволяет быстро получать результат, но дорог и требует специального оборудования.
Дополнительно могут назначаться:
- анализы мочи и крови
- исследование крови на ВИЧ (особенно в случае рецидивирующего течения)
- обследование на сопутствующие клинически сходные инфекции (урогенитальные инфекции, такие как сифилис, герпес генитальный и пр.)
- консультации врачей иных профилей (гастроэнтеролога, эндокринолога и др.)
Кандидоз кишечника может диагностироваться по обнаружению в кале большого количества грибков.
Кандидозный сепсис подтверждается выделением кандид из крови.
Как врач лечит кандидоз у мужчин?
При таком заболевании, как кандидоз, лечение врача заключается в назначении адекватных доз эффективных антимикотических (противогрибковых) препаратов.
Терапия направлена в первую очередь на уничтожение возбудителя.
Кроме того, важная роль отводится повышению сопротивляемости организма.
Рекомендуется качественное питание с ограничением количества потребляемых углеводов, прием витаминных комплексов.
В большинстве эпизодов довольно эффективны препараты местного действия в форме мазей, кремов либо растворов.
При осложненном течении заболевания, а также у больных ВИЧ проводится системное лечение приемом препаратов внутрь.
Схемы лечения кандидозного баланопостита включают:
- нанесение на пораженный участок крема с 2% натамицина один-два раза в сутки в течение недели
- нанесение на пораженный участок крема с 1% клотримазола два раза в сутки в течение недели
- пероральный прием 150 мг флуконазола однократно
- пероральный прием 200 мг итраконазола один раз в сутки в течение трех дней
Важно учитывать, что заболевания вызванные Candida nonаlbicans, а также протекающие на фоне ВИЧ могут не поддаваться терапии стандартными препаратами.
В таких ситуациях назначается дополнительное обследование на предмет чувствительности возбудителя, наличие сопутствующих патологий.
Кроме того, принимаются меры по выявлению и устранению благоприятствующих развитию инфекции факторов.
При рецидивирующей форме лечение проходит в два этапа.
На первом этапе используются вышеуказанные схемы, а на втором проводится поддерживающая терапия в течение полугода (например, приемом раз в неделю 150 мг флуконазола).Для исключения реинфицирования в период лечения важно исключить половые контакты без использования барьерных контрацептивных средств (презервативов).
Также во время лечения следует избегать использования мыла, геля для душа в пораженной области.
После завершения лечения проводится контрольное исследование спустя 2 недели после приема последней дозы препарата.
При нормализации микроскопической картины и данных культурального посева излечение считается достигнутым.
Лечение кандидоза пищеварительного тракта, системной инфекции предполагает коррекцию состояний, предрасполагающих развитию инфекции, а также прием противогрибковых средств из групп:
- полиенов (амфотерцин В и пр.)
- триазолов (флуконазол, итраконазол, вориконазол и др.)
- аллиламинов (тербинафин)
- эхинокандинов (каспофунгин, микафунгин и пр.)
При кандидозе кишечника терапию обычно начинают с приема амофтерцина В, затем переходят на флуконазол.
Легкие формы орального кандидоза могут пройти самостоятельно.
При распространении процесса назначаются местные средства, а в серьезных случаях – препараты системного действия.
Лечение анального кандидоза включает:
- обработку пораженных участков антисептиками, например, раствором хлоргексидина, с целью предотвращения присоединения бактериальных инфекций
- использование противогрибковых мазей, гелей, ректальных свечей
- прием антимикотических препаратов внутрь
Уменьшить дискомфортные ощущения, зуд и жжение помогают сидячие ванночки с теплыми отварами трав (ромашкой и т.п.).
При поражении кожных складок грибками рода Candida для обработки участков раздражения используются влажные компрессы с постой водой или жидкостью Бурова.
Накладываются такие компрессы несколько раз в день на 20 – 30 минут до полного очищения.
При обострениях обрабатывают поверхность жидкостью Кастеллани (раствор фукорцина с антисептическим действием).В качестве лечебных средств используются кремы с тербинафином, клотримазолом, миконазолом и т.п., которые наносятся дважды в день тонким слоем.
Мазевые формы используются один раз в сутки.
При упорном течении заболевания внутрь назначают прием флуконазола.
Отдельную проблему представляет лечение кандидозов, вызыванных микроогранизмами из группы C.nonаlbicans.
Дело в том, что такие грибки часто оказываются устойчивыми к действию флуконазола.
В этом случае рекомендуется проведение исследований по определению чувствительности, исключению сопутствующего ВИЧ-инфицирования.
В качестве лекарственного средства может рекомендоваться амфотерцин В (0,8 – 1 мг на кг массы пациента в сутки).
Как предупредить развитие кандидоза?
Общие профилактические меры включают:
- рациональное назначение/прием антибиотиков
- при длительной антибиотикотерапии – профилактический прием антимикотических препаратов
- исключение контактов с лицами, имеющими симптомы кандидозной инфекции
- адекватный рацион и режим питания
- соблюдение правил гигиены и т.п.
Специфическая профилактика заболевания отсутствует.
Для диагностики и лечения кандидозаобращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Источник: https://www.venerologia.ru/kandidoz-vrach
Прием гинеколога венеролога в СПБ | Университетская клиника

Врач гинеколог-венеролог занимается лечением венерических заболеваний (ЗППП, ИППП), молочницы, гарднереллёза и других инфекций у девушек и женщин.
Консультация у венеролога
Лечитесь выгодно и эффективно!
Акция для женщин: Комплексная диагностика ПОЛОВЫХ ИНФЕКЦИЙ Полная стоимость комплексного обследования по прейскуранту — 4090 рублей. Цена со скидкой — 3500 рублей
Акция для мужчин: Комплексная диагностика ПОЛОВЫХ ИНФЕКЦИЙ Полная стоимость комплексного обследования по прейскуранту — 5100 рублей. Цена со скидкой — 3500 рублей
Оба врача занимаются лечением болезней женской половой сферы, поэтому гинеколог-венеролог – одна из специализаций врача гинеколога. Разница между этими докторами заключается в направленности.
Специалист общего гинекологического профиля больше нацелен на лечение неинфекционных болезней женской половой сферы. Венеролог лечит воспалительные процессы, вызванные различными инфекциями. Это не только венерические болезни, но и другие бактериальные поражения – молочница, гарднереллез и т.д.
Поскольку женские болезни часто имеют инфекционное происхождение, прием у врача, досконально разбирающегося в инфекциях, будет полезен.
Гинеколог-венеролог знает, чем инфекционные болезни отличаются друг от друга и от неинфекционных заболеваний. Он, основываясь на результатах осмотра, назначит обследования, поставит диагноз, проведет лечение и проконтролирует его эффективность.
Что лечит гинеколог-венеролог
- Гонорею – заражение гонококками. Врач лечит гонококковые поражения влагалища, шейки матки, внутренней слизистой матки (эндометрия), тазовой брюшины, придатков и яйцеводов.
- Инфицирование папилломавирусом человека (ВПЧ). Этот возбудитель приводит к образованию висячих «родинок» – папиллом, генитальных бородавок (кондилом), бляшек в интимной зоне и вокруг заднего прохода.
- Генитальный герпес, вызываемый вирусом, при котором на коже и слизистой образуются пузырьки, наполненные прозрачной жидкостью, которые затем превращаются в язвочки.
- Гарднереллёз – инфицирование условно-патогенными микроорганизмами гарднереллами, возникающее на фоне угнетения здоровой микрофлоры. Болезнь приводит к появлению выделений грязно-серого, желтого или зеленоватого оттенка, имеющих характерный «тухлый» рыбный запах.
- Молочницу (вагинальный кандидоз) – поражение женской репродуктивной сферы дрожжеподобным грибком кандида. Часто развивается на угнетение иммунитета и лечение антибиотиками. Для кандидоза характерны хлопьевидные выделения с кислым «дрожжевым» запахом, белый налет на половых органах, в области заднего прохода и в паху. Очаги молочницы могут появляться также под молочными железами.
- Микоплазмоз – поражение половых путей микроорганизмом микоплазмой. Эти микробы паразитируют на слизистых оболочках, вызывая их воспаление. Болезнь сопровождается зудом, жжением, дискомфортом в половых путях и мочеиспускательном канале.
- Хламидиоз – заражение хламидиями, встречающееся у 30-60% женщин. Микроб поражает не только половые пути, но и глаза, суставы, носоглотку. Одна из форм инфекции – паховый лимфогранулематоз – сопровождается увеличением лимфоузлов в области паха. Нелеченный хламидиоз является одной самых распространенных причин бесплодия.
- Трихомониаз – заражение простейшими – трихомонадами. Этот паразит часто входит в состав микс-инфекций, вызванных сразу несколькими возбудителями.
- Уреаплазмоз, вызываемый уреаплазмой – условно-патогенным микроорганизмом, размножающимся при понижении активности здоровой микрофлоры. Уреаплазма провоцирует воспалительные процессы репродуктивных органов и мочекаменную болезнь.
Венерологические заболевания
Когда нужно идти на прием к гинекологу-венерологу
Поводом для обращения к врачу должны стать симптомы:
- Боль, жжение, зуд, дискомфорт в области наружных половых органов.
- Появление бляшек, трещин слизистой, налета, высыпаний, наростов, язвочек.
- Патологические выделения – обильные слизистые, гнойные, кровянистые, пенистые, липкие, хлопьевидные, обладающие неприятным запахом.
- Боли внизу живота и в паховой области.
- Бесплодие, которое может вызываться половыми инфекциями, приводящими к спайкам в маточных трубах.
Боль в животе
Бесплодие
Выделения
Записаться на прием к гинекологу-венерологу нужно после незащищенного случайного полового контакта даже при отсутствии симптомов ЗППП. Современные исследования позволяют выявить половые инфекции на ранней стадии, не допустив развития осложнений.
Консультация гинеколога-венеролога необходима перед планируемой беременностью. Половые инфекции могут протекать скрыто, но при этом негативно влиять на состояние женщины и будущего ребенка. ЗППП вызывают выкидыши, внутриутробную инфекцию и заражают малышей во время рождения.
Как подготовиться к приему гинеколога-венеролога
В течение двух дней до приема исключаются половые контакты. Перед посещением запрещаются спринцевания, введение внутрь половых путей различных препаратов, подмывания дезинфицирующими растворами. Это может смазать картину болезни и повлиять на точность анализов. Во время менструального периода осмотр женщин не проводят.
Девственниц осматривают через задний проход, поэтому им перед врачебным осмотром нужно сделать очистительную клизму.
Как проводится осмотр у гинеколога-венеролога
На приеме врач задаёт вопросы, касающиеся имеющихся жалоб и возможной причины инфекции. Уточняется, были ли у женщины незащищенные половые контакты и лечилась ли она ранее от ЗППП. Это необходимо для выяснения причины болезни, которая может быть вызвана «свежим» заражением или рецидивом инфекционного процесса.
На гинекологическом кресле врач гинеколог-венеролог осматривает наружные половые органы, область прямой кишки и паховую зону, выясняя наличие выделений, сыпи, признаков воспаления, наростов, налета.
С помощью специального зеркала врач осматривает слизистую влагалища и шейку матки. Проверяются внутренние половые органы для исключения воспалительных процессов.Врач гинеколог-венеролог во время осмотра берет мазки из цервикального канала шейки матки, половых путей и уретры. Это нужно для обнаружения болезнетворной флоры и выявления ее чувствительности к антибиотикам.
Преимущества лечения у гинеколога-венеролога в «Университетской клинике»
- Возможность проведения любых анализов, в том числе комплексных, выявляющих разнообразных возбудителей инфекций.
- Наличие современного ультразвукового аппарата, обнаруживающего поражения тазовых органов, вызванные ЗППП, даже на ранних стадиях.
- Прием ведут гинекологи-венерологи, имеющие большой опыт диагностики и лечения разнообразных инфекционных поражений половой сферы. В клинике применяются передовые лечебные технологии.
- Лечение проводится конфиденциально без постановки на учёт. При желании к гинекологу-венерологу можно обратиться анонимно.
- Крайне деликатное и понимающее отношение персонала к пациенткам.
- Возможность предварительной записи, экономящей время и делающей посещение клиники максимально комфортным.
Какие обследования назначает гинеколог-венеролог
Женщине с подозрением на инфекционное поражение половых путей гинеколог-венеролог назначает анализы:
- Общее исследование крови, показывающее признаки воспалительных процессов.
- Анализы мочи. При половых инфекциях в урине обнаруживаются примеси крови, гноя, большое количество клеток слизистой (эпителия).
- Определение антител к возбудителям половых инфекций. Так можно диагностировать заражение хламидиями, микоплазмами, уреаплазмами, молочницей.
- ПЦР-диагностика, позволяющая выявить возбудителей по небольшим фрагментам генного материала, что позволяет диагностировать инфекции на самой ранней стадии.
- Комплексный анализ «Фемофлор», обнаруживающий разнообразные болезнетворные микроорганизмы, в том числе плохо выявляемые другими способами.
- Кровь на сифилис и СПИД, которые часто сопровождают другие инфекции.
- Мазки-отпечатки отделяемого из ран, язвочек и других наружных поражений.
Пациентку направляют на УЗИ органов малого таза, позволяющее осмотреть матку, придатки, мочевой пузырь.
По результатам диагностики женщине назначают антибактериальные, противотрихомонадные, противовирусные и антигрибковые средств. В клинике проводятся инстилляции мочевого пузыря и другие процедуры, воздействующие на область поражения. После лечения требуется повторное обследование с контролем излеченности.
Быстрота и успешность лечения инфекций половых путей напрямую зависит от скорости их обнаружения. Поэтому при подозрении на ЗППП или другие инфекционные процессы нужно записаться на приём к гинекологу-венерологу в «Университетскую клинику».
Запись к гинекологу-венерологу проводится с помощью специальной формы на сайте или по указанному телефону. Сотрудники клиники проконсультируют по подготовке к приёму и процедурам, их проведению и ответят на другие вопросы, касающиеся лечения.
Источник: https://unclinic.ru/venerologija-v-spb/ginekolog-venerolog/
Гинеколог дерматовенеролог
Если появляется необходимость посетить дерматовенеролога, то большая часть пациентов находится в состоянии растерянности. Так как не совсем понимают, зачем идти именно к этому специалисту. Если, например, женщина могла бы сходить к гинекологу, а мужчине привычнее посетить уролога.
Не каждая женщина знает, к какому врачу обратиться. К гинекологу или дерматовенерологу, при наличии проблем, связанных с женским здоровьем.
Какие болезни лечит тот или иной специалист? В каком случае необходимо посетить гинеколога, а когда следует попасть на прием к дерматовенерологу.
Дерматовенеролог в отличие от своего коллеги гинеколога, это женский и мужской доктор. Сферой его деятельности является диагностика, лечение, а также проведение профилактических мероприятий в отношении венерических и кожных заболеваний.
Список кожно-венерических болезней достаточно объемен. Поэтому при появлении признаков инфекции в области гениталий женщине можно посетить гинеколога.
Он проведет осмотр и в случае необходимости отправит на дообследование и лечение к дерматовенерологу.
Не только женщина, но и мужчина должны показаться дерматовенерологу в следующих случаях:
- появление болезненности и жжения во время мочеиспускания (признаки цистита);
- наличие выделений, которые имеют нехарактерный цвет, консистенцию и, сопровождаются неприятным запахом (например, при трихомониазе выделения имеют зеленоватый цвет, пенистую структуру и запах тухлого мяса);
- появление на коже различных высыпаний (пустул, наростов, язв), гиперемия кожных и слизистых покровов. Примером могут служить герпетические пузырьки, заполненные прозрачной жидкостью или остроконечные кондиломы в области гениталий при ВПЧ.
Все вышеперечисленные признаки характерны для венерических заболеваний. При их появлении необходимо незамедлительно записаться к врачу и пройти обследование. При подтверждении диагноза доктор назначит специфическое лечение заболевания.
Каждая женщина на этапе планирования беременности должна пройти обследование на наличие венерических заболеваний, чтобы избежать осложнений и предупредить инфицирование плода. В случае, если болезнь подтвердится, то лечение лучше пройти до того, как наступит беременность, чтобы не допустить серьезных осложнений в будущем.
Когда потребуется консультация гинеколога
К специалисту обращаются не только при наличии каких-либо жалоб на наличие необычных симптомов. Но и в случае беременности, при плановом осмотре или просто для консультации по использованию средств контрацепции.
Каждая уважающая себя женщина должна, как минимум, не реже одного раза в году проходить профосмотр у гинеколога. Даже если отсутствуют какие-либо жалобы.
В случае постановки на учет по поводу хронических заболеваний – посещение должно быть более частым – два раза, т.е. каждые полгода.
Виды диагностического исследования, которые проводит специалист:
- осмотр в гинекологическом кресле
- ультразвуковое исследование на наличие патологии органов малого таза
- исследование выделений на флору
- бактериологический посев отделяемого уретры и вагины
- анализ на цитологическое исследование выделений
- осмотр шейки матки с помощью кольпоскопа
- гистероскопическое исследование
- проведение ПЦР–анализа
Как осматривает женщин гинеколог
Прием специалиста почти ничем не отличается от приема дерматовенеролога.
Гинеколог – это женский врач. Его деятельностью являются диагностические, лечебные и профилактические мероприятия, направленные на оздоровление половой системы женщин. Осмотр проводится преимущественно на гинекологическом кресле.
Сопровождается двуручным исследованием и осмотром с помощью зеркал. Берутся мазки на определение состава вагинальной микрофлоры и наличие атипичных клеток. Перед тем, как осматривать женщину на кресле гинеколог, проводит подробный сбор акушерского анамнеза.
Нужно выяснить состояние здоровья и наличие воспалительных процессов в прошлом, чтобы точнее понять, что происходит в организме пациентки. По окончании осмотра, доктор может назначить дополнительное обследование.
Например, взятие анализа крови, мочи, УЗИ матки и придатков, кольпоскопию, диагностическое выскабливание и др.После уточнения диагноза доктор согласно полученным результатам дополнительных исследований проводит медикаментозное лечение. Либо направляет женщину в стационар.
Также доктор может дать женщине рекомендации, направленные на предупреждение развития осложнений гинекологических заболеваний.
Кроме того, в компетенцию гинеколога входит лечение воспалительного процесса половых органов, новообразований, выявление причин и дальнейшая терапия бесплодия.
При попытке самостоятельного лечения в домашних условиях заболеваний, возможны следующие негативные проявления:
- возникновение осложнений
- переход воспалительного процесса в хроническую форму
- распространение инфекции по организму
Чем занимается дерматовенеролог
Специализацией данного врача является лечение и профилактика поражений кожных покровов и области гениталий. На сегодняшний день, дерматовенеролог является одним из самых востребованных специалистов. Помимо венерических и кожных заболеваний доктор также занимается лечением ногтей и волосистой части головы.
Попасть на прием к специалисту достаточно просто, достаточно обратиться в кожно-венерологический диспансер. Поликлиника по месту жительства также имеет такого доктора. Кроме того, любая уважающая себя клиника, особенно платная, имеет в штате дерматовенеролога.
При необходимости проведения дополнительных методов обследования лучше обратиться кожвендиспансер. Там ведут прием узкопрофильные специалисты и можно пройти углубленное обследование.
Что не всегда доступно сделать в условиях поликлиники. В некоторых случаях можно получить консультацию врача-дерматолога на базе косметологического центра.Там же помогут избавиться от таких новообразований на коже, как бородавки, папилломы, остроконечные кондиломы.
Что лечит дерматовенеролог
Список инфекций, которые лечит дерматовенеролог, следующий:
- грибковые поражения кожи и ее производных, в том числе слизистую урогенитальной системы
- воспалительные заболевания кожного покрова (дерматиты, экзему)
- новообразования слизистых (кондиломы) и кожи (папилломы, бородавки)
- бактериальные и вирусные инфекции, передающиеся половым путем
- высыпания и появление пигментных пятен на коже неясного происхождения
Если говорить о венерических заболеваниях, то это:
- Сифилис. Возбудителем заболевания является бледная трепонема. Заболевание передается, как половым, так и бытовым путем, поражает все системы органов человека и при отсутствии лечения приводит к летальному исходу.
- Микоплазмоз и уреаплазмоз.
- Гонорея (триппер) — возбудитель гонококковая инфекция. Основной путь передачи – при половых контактах. Не исключен и бытовой путь инфицирования. Гонорея поражает слизистые оболочки (половых путей, глаз и др.).
- Кандидоз. В быту носит название «молочница». Часто заболевание провоцируется снижением иммунных реакций организма.
- Хламидиоз. При инфицировании происходит преимущественно поражение гениталий.
Когда следует обратиться к дерматовенерологу
Первые признаки венерического поражения могут проявляться следующей симптоматикой:
- Гиперемия кожных покровов в области паха и ануса, сопровождающаяся дискомфортом в виде жжения и зуда. Подобный симптомокомплекс может быть также характерен для дерматита аллергического происхождения.
- Не исчезающий белесоватый налет на слизистой ротовой полости.
- Образование на коже и в области гениталий различных высыпаний: бляшек, язвочек, пузырьков, бугорков и др. Подобные элементы могут быть признаком, как половых инфекций (ВИЧ, ВПЧ, герпеса и др.), так и проявлением кожной патологии.
- Наличие патологических выделений желтого или зеленого цвета с неприятным запахом, сопровождающиеся дискомфортом в виде зуда и жжения в аногенитальной области. Такая симптоматика характерна для гонококковой инфекции, трихомониаза, гарднереллеза и др. венерических заболеваний.
- Появление нехарактерных нарушений менструального цикла – у женщин или болезненности в мошонке – у мужчины.
- Изменение формы ногтей, нарушение их роста и расслоение.
- Появление ломкости и выпадение волос.
- Длительный субфебрилитет.
- Быстрое снижение веса за короткий промежуток времени.
- Диарея, длительность которой составляет более одного месяца.
- Участившиеся поражения слизистых грибковой инфекцией.
- Увеличение лимфатических узлов.
При появлении хотя бы одного из этих признаков следует сразу же обратиться к дерматовенерологу и при положительном результате пройти лечение у специалиста.
Обратиться к специалисту можно не только с подозрением на венерическое заболевание и при наличии проблем с кожей. Но и для того, чтобы пройти профосмотр или, например, получить заключение врача для бассейна.
Как проходит осмотр дерматовенеролога
На приеме доктор выслушивает жалобы, проводит сбор анамнеза. Осматривает кожу пациентки на предмет наличия высыпаний, пальпирует лимфатические узлы.
При подозрении на венерические заболевания производится осмотр полости рта и глотки. Так как многие из инфекций могут передаваться орально-половым путем.
При наличии подозрений на инфицирование берутся соскобы. Затем в гинекологическом кресле врач производит осмотр состояния слизистой наружных гениталий, стенок вагины и шейки матки в зеркалах. Также берет мазки у женщины из уретры, влагалища и канала шейки.
Визуальный осмотр дерматовенеролога позволяет оценить состояние кожного покрова и слизистого слоя гениталий.
На основе предварительного заключения врач направит пациентку/пациента на дополнительное обследование. Для того, чтобы установить истинную причину возникновения патологии.
Предварительный осмотр врача не может служить окончательной диагностикой заболевания только на основе визуальных изменений. Для подтверждения диагноза необходимо пройти дополнительные лабораторные обследования.
Как подготовиться к анализам у гинеколога и дерматовенеролога
После того, как доктор даст направление на анализы, необходимо соблюдать определенные правила. Это поможет получить достоверные результаты исследований. Вот некоторые из рекомендаций:
- перед тем, как идти сдавать анализы не следует пользоваться гигиеническими моющими средствами;
- за неделю до взятия мазков следует прекратить прием антибиотиков и не использовать для интимной гигиены антибактериальные средства;
- до выявления возбудителя заболевания следует исключить интимную связь.
Какие анализы берет у женщины дерматовенеролог во время осмотра?
При осмотре доктор берет мазки на посев с целью обнаружения инфекции.
Взятый биоматериал отправляют в лабораторию:
- Мазки на посев вначале подвергают окрашиванию, чтобы выявить возможных возбудителей.
- Соскоб на ИФА относится к более сложным видам анализов. Биоматериал исследуется под микроскопом в ультрафиолетовом свете.
- ПЦР диагностика позволяет точно определить инфекцию, которая вызвала воспалительный процесс.
Кроме исследования мазков из половых органов женщине будет предложено в качестве дополнительного обследования сдать кровь. Выявляется наличие антител, антигенов, аллергенов.
Появление урогенитальной патологии всегда ставит заболевших людей в тупик.
Где же найти высококвалифицированного специалиста, который поможет решить возникшую проблему? На сегодняшний день в Москве работает множество клиник, в штате сотрудников которых числятся гинеколог и дерматовенеролог.
Работа специалистов сводится не только к осмотру и назначению лечения. Хороший доктор обязательно проведет полноценную диагностику, чтобы выяснить, что послужило причиной недуга. Проведя всестороннее обследование, специалист сможет назначить эффективное лечение заболевания.
Чтобы правильно выбрать нужного дерматовенеролога или гинеколога, необходимо ориентироваться на отзывы, оставленные реальными людьми на сайтах клиник и рейтинг специалистов.Если вам необходим врач гинеколог и дерматовенеролог с многолетним опытом работы, обращайтесь в наш медицинский центр.
Источник: https://onvenerolog.ru/zppp/ginekolog-dermatovenerolog.html
