Что такое псевдокиста шейки матки
Содержание
Почему образуется киста на шейке матки и чем она опасна?
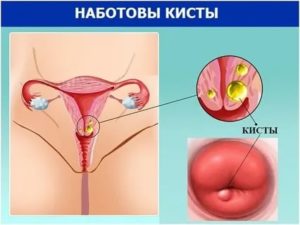
Киста шейки матки по структуре является псевдоопухолевым образованием цервикса, которое может быть заполнено геморрагическим или слизистым секретом.
Эта патология может прогрессировать как бессимптомно, так и с такими проявлениями, как диспареуния (боли в нижней части живота во время полового акта), межменструальные и контактные кровотечения, патологические выделения, рецидивы цервицитов.
Так выглядит киста на шейке матки
Почему появляются кистозные образования цервикса
Кисту на шейке матке диагностируют при гинекологическом осмотре, кольпоскопии, во время ультразвукового исследования. При необходимости кисты на шейке матки лечат консервативно (противовоспалительная и гормональная терапия) или радикально – удаляют при помощи электрокоагуляции, криотерапии, радиоволновой деструкции или лазеротерапии.
Киста на шейке матки может сформироваться в результате изолированного или сочетанного действия следующих факторов:
- Травматическое повреждение шейки матки во время родоразрешения, аборта, оперативного вмешательства. В результате травмирования может нарушаться работа желез, закупориваются протоки, из-за чего и образуется кистозная полость, заполненная секретом.
- Менопаузальный период. По мере выхода из репродуктивного возраста уменьшается толщина эпителиального слоя матки и ее шейки, железы становятся более уязвимыми. Вырабатывается большое количество слизистого секрета, которая может закупоривать протоки, что приводит к формированию кист. Также кистозные образования формируются и из-за того, что переходная зона эпителия с возрастом смещается, и образуются участки эктопии, перекрывающие протоки.
- Инфекционно-воспалительные патологии. Патогенез цервицита предполагает отечность стенок цервикса, гиперсекрецию и как следствие – закупорку желез.
- Патологии метаболизма.
- Заболевания эндокринной системы.
- Установка внутриматочной спирали.
Установка внутриматочной спирали может стать причиной формирования кистозной полости
Разновидности кистозных образований цервикса
Шейка матки может стать местом формирования двух разновидностей кист, а именно ретенционных (наботовых) и эндометриоидных. Ретенционная киста по структуре является расширенной шеечной железой, проток которой закупорен, а внутри скапливается слизистый секрет. Наботовы кисты достаточно распространены – их диагностируют у 10-15% пациенток в репродуктивном возрасте, чаще – у уже рожавших.
Эндометриоидные кисты формируются как результат прогрессирования эндометриоза, который затронул влагалищную порцию цервикса. Кистозные образования такого рода сочетаются с гетеротопиями, располагающимися в других локациях.
Почему появляется цервикоз шейки матки, что это и как его лечить
Кисты классифицируются также по месту формирования. По этому критерию различают парацервикальные (локация – влагалищная порция цервикса) и эндоцервикальные (локация – непосредственно цервикальный канал) кисты. Кроме того, различают одиночные и множественные кистозные образования. Размеры полостей чаще не превышают 1 см, но бывают и более крупные – 3 и более см.
По способу образования и этиологии кистозные образования бывают:
- травматическими;
- опухолевыми;
- паразитарными;
- воспалительными;
- дизонтогенетическими;
- ретенционными.
Как проявляется киста на шейке матки
Диспаурения – боль во время полового акта – является клиническим проявлением кисты цервикса
Ретенционные одиночные кисты обычно не провоцируют какие-либо субъективные ощущения. Их выявляют при плановых гинекологических обследованиях. Симптоматика дает о себе знать при возрастании размеров, присоединении инфекционно-воспалительного процесса, увеличении количества кистозных образований.
Клиника при наличии наботовых кист может быть различной. У некоторых пациенток наблюдаются болезненные, дискомфортные ощущения во время полового акта из-за сухости алагалища, вызванной снижением выработки слизистого секрета.
У других пациенток, особенно в случаях большой распространенности эктопических очагов, наоборот, возрастает объем выделения слизистого секрета. При присоединении инфекции отделяемое может быть гноевидным и иметь неприятный запах.
Эндометриоидные кисты клинически могут проявляться в виде межменструальных кровотечений. Часто за неделю до начала менструации появляются кровянистые мажущие выделения. По окончании месячного кровотечения мажущие выделения могут продолжаться еще около недели. Характерным симптомом также является диспаурения.
Болезненность в нижней части живота объясняется тем, что участки гетеротопии подвержены циклическим изменениям, как и эндометрий в самой матке. То есть, накануне менструации эктопические очаги увеличиваются, происходит их вскрытие и опорожнение, а по окончании месячных очаги уменьшаются в размерах.Кисты цервикса в большинстве случаев не влияют на репродуктивные функции, не вызывают нарушения в процессе родоразрешения. Но с учетом того, что кистозные образования часто формируются при наличии эндометриоза, воспалительных заболеваний, их наличии может косвенно указать на этиологию бесплодия или внематочной беременности.
Цервицит шейки матки: симптоматика и лечение
Часто пациентки задают вопрос, опасно ли кистозное образование с точки зрения возможности озлокачествления. Ответ на этот вопрос будет отрицательным, поскольку по природе не являются опухолевым образованием и имеют совершенно другой характер этиопатогенеза.
Диагностика кистозных образований
Гистероскопия – вариант диагностики заболеваний шейки матки
Кисты цервикального канала выявляются в ходе осмотра гинекологом шейки матки в зеркалах. Визуально ретенционные кистозные полости выглядят как белесые или желтоватые образования, а эндометриоидные – как темно-красные или багровые очаги, при прикосновении к которым выделяется кровь.
Небольшие кисты определяются во время кольпоскопии, а образования, локализованные эндоцервикально – при проведении гистероскопии и трансвагинального ультразвукового исследования.
При обнаружении кистозных образований врач назначает исследование на инфекции для выявления возможного этиологического фактора патологии.
Пациентка сдает анализ мазка на флору, а также шеечного секрета на исследование при помощи полимеразно-цепной реакции (ПЦР).
Чтобы исключить онкопатологию, гинеколог назначает анализ цитологии соскоба цервикса, а также прицельную биопсию с последующим изучением гистологии.
Что делать при обнаружении кистозных очагов в шейке матки
Методы коррекции этой патологии предполагают как консервативное, так и хирургическое лечение. Консервативные меры необходимы для лечения инфекционно-воспалительных процессов, провоцирующих формирование кист, а также для коррекции гормональных нарушений.
Тактика медикаментозной терапии зависит от особенностей конкретного клинического случая и назначается врачом после проведения всех необходимых диагностических манипуляций: определения отклонений гормонального фона, выявления возбудителя инфекционной патологии, кольпоскопии, ультразвукового исследования.
Что касается хирургической коррекции при наличии кистозных образований, здесь вопрос несколько спорный.
Мнение гинекологов по поводу необходимости лечения ретенционных кист разделяются: часть врачей не видят необходимости коррекции бессимптомных образований и рекомендуют наблюдать их в динамике, а другие специалисты видят в кисте потенциальный очаг инфекции и считают целесообразным ее удаление.Что такое гиперплазия эндометрия в менопаузе и как лечить
В обязательном порядке удалению подвергаются кисты большого размера, поскольку они вызывают выраженную клиническую симптоматику и препятствуют процессу зачатия. Если кистозные образования провоцируют нагноение и не позволяют оценить состояние цервикса, то они также подлежат удалению.
Во время оперативного вмешательства сначала производится вскрытие кистозной полости при помощи прокола. Далее реализуют ее опорожнение. Затем ложе кисты обрабатывается при помощи электрокоагуляции, лазерного воздействия, радиоволновой терапии, криотерапии.
В ряде случаев необходимо более радикальное вмешательство. Оно предполагает конусовидную ампутацию шейки матки.
Профилактические меры
Препарат на основе диеногеста
Чтобы предотвратить рецидивы ретенционных кистозных образований, гинекологи назначают физиотерапевтические процедуры.
Для коррекции и предупреждения образования эндометриоидных кист может потребоваться гормональное лечение.
Специалисты назначают комбинированные контрацептивные препараты, прогестины (норэтистерон, диеногест), агонисты гонадотропин-рилизинг гормона (бусерелин).
Необходимость приема конкретных препаратов определяется врачом по результатам полного обследования пациентки, включая анализы на гормональный фон.
Женщинам рекомендуется регулярно посещать гинеколога в профилактических целях и проходить необходимые лабораторные и инструментальные обследования. Своевременное выявление отклонений позволит принять и применить наиболее эффективные меры для их коррекции.
Киста на шейке матки – патологическое образование, при ее обнаружении нужно доверить выяснение ответа на вопрос, она опасна или нет, лечащему врачу.
Только квалифицированный специалист сможет определить, какое лечение необходимо – консервативное или хирургическое, чем лечить медикаментозно и поможет ли это, нужно удалять кисту или нет, какие рекомендации нужно соблюдать пациентке для улучшения состояния.
Поэтому при появлении любых патологических симптомов – болей во время полового акта или просто болезненности внизу живота, изменении характера выделений, появлении межменструальных кровотечений – следует незамедлительно обратиться к гинекологу.Внимательное отношение к собственному здоровью позволит определить патологию на раннем этапе и своевременно провести наиболее действенное лечение для ее коррекции. Самолечение, пренебрежение необходимостью посещения врача могут обернуться серьезными осложнениями.
Источник: https://shejka-matki.ru/zabolevaniya-shejki-matki/kista-shejki-matki.html
Наботовы кисты шейки матки: причины развития, симптомы и лечение
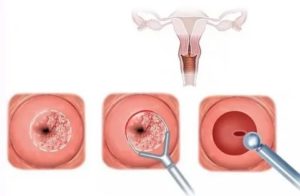
Наботовы кисты шейки матки (опухоли наботовой железы) представляют собой клеточные образования на поверхности шейки матки. Относятся к подвиду ретенционных новообразований — закрытые и расширенные железы, в полости которых имеется скопившаяся жидкость, выделяемая клетками (секрет).
Основное место локализации овули наботи — нижняя треть шейки матки, отвечающая за формирование защитного слоя и содержащая повышенную концентрацию функционально-активных эпителиальных клеток.
Согласно мнению многих специалистов, мелкие образования не нуждаются в терапевтическом воздействии, к ним применяется наблюдение (выжидательная тактика). При стремительном росте назначается хирургическое вмешательство с целью их иссечения.
Кистозные образования не имеют тенденции к самостоятельному рассасыванию. Игнорирование лечения может послужить к развитию деформации шейки матки и будущему бесплодию.
Так выглядят кисты на шейке матки
Причины и механизм развития
Механизм развития образований прост. В ходе воздействия ряда местных факторов происходит закупорка выводного протока, в результате чего наблюдается формирование патологической полости.
В результате такого действия жидкость наполняет железу, растягивает ее, образуя полую опухоль.
При диагностировании можно выявить их одиночное образование, множественное и групповое на стенках цервикального канала.
Принято выделять следующие факторы, провоцирующие закупорку протока и способствующие дальнейшему образованию кист:
- Инфекционный процесс. Характеризуется проникновением патогенного микробиоценоза (бактерий) в железу и углублений, возникающих при эрозиях. Железа является органом внутренней секреции, закрытой плоским эпителием, что благотворно влияет на инфекционный процесс и образование кист.
- Травматизация. Часто становится причиной развития полых опухолей. Травматическое воздействие может представлять собой родовую травму — двухсторонний разрыв, в ходе которого образуется посттравматический эктропион. Во втором варианте причиной травмы становится некорректно проведенное диагностическое мероприятие с повреждением нижнего сегмента матки.
- Воспалительный процесс, протекающий во влагалище, маточных трубах и яичниках нарушает работу выводного протока, также как и при инфекции происходит его закупорка и последующее формирование кистозного образования.
Хроническое воспаление считается благоприятным условием для образования наботовых кист.
Причины появления кисты на шейке матки
Наботовы кисты еще называют ретенционными. Они возникают при закупорке выводных протоков желез слизистой оболочки матки. В Международной классификации болезней десятого пересмотра (МКБ-10) патология идет под кодом N88.
Механизм появления наботовых кист:
- Развитие воспалительного процесса на шейке матки. Ретенционные кисты практически всегда появляются на фоне цервицита;
- Повреждение и отслойка эпителия половых путей;
- Закупорка просвета выводных протоков наботовых желез слущенным эпителием;
- Скопление вязкого слизистого секрета в просвете железы;
- Образование кисты – полости с плотной капсулой, заполненной слизью;
- Увеличение очага в размерах.
Наботовы кисты выглядят как округлые желтоватые образования на поверхности шейки матки. По локализации выделяют две формы патологии:
- Эндоцервикальные кисты. Располагаются внутри цервикального канала. При осмотре в зеркалах не видны. Исключение составляют лишь те образования, что выходят за пределы наружного зева;
- Экзоцервикальные кисты. Формируются на передней или задней губе влагалищной части шейки матки. Хорошо видны при гинекологическом осмотре.
Фото наботовой кисты крупным планом представлено ниже:
Точную причину развития патологии не всегда удается выяснить. Выделяют несколько факторов риска:
- Роды, сопровождающиеся разрывами и последующим ушиванием шейки матки;
- Аборты с выскабливанием матки или вакуум-аспирацией плодного яйца;
- Инструментальные вмешательства на шейке матки (в том числе ушивание при истмико-цервикально недостаточности, выскабливание цервикального канала, проведение гистероскопии с расширением наружного и внутреннего зева и другие);
- Прижигание эрозии шейки матки. После удаления очага возможно появление патологии за счет повреждения слизистой оболочки.
Наботовы кисты шейки матки нередко встречаются вместе с эктопией. Смещение эпителия при псевдоэрозии ведет к закупорке желез слизистой оболочки и застою секрета в них. Так образуются полости, заполненные слизью. После разрешения эктопии наботовы кисты исчезают бесследно или же требуют лечения.
Ретенционные кисты часто возникают на фоне хронического цервицита. Инфицирование шейки матки патогенной флорой или активация собственных условно-патогенных микроорганизмов ведет к развитию воспаления. Возникает очаг, провоцирующий закупорку желез слизистой оболочки.
Ретенционные кисты, как правило, сопровождаются воспалительными процессами эндоцервикса.
Факторы риска развития цервицита:
- Несоблюдение правил интимной гигиены. К цервициту ведут как редкие подмывания, так и использование мыла. Рекомендуется пользоваться специальными средствами для интимной гигиены с нейтральным pH. Обычное мыло пересушивает слизистую оболочку, меняет микробный пейзаж и ведет к развитию цервицита;
- Снижение местного иммунитета. Причиной такого состояния могут быть различные заболевания внутренних органов, в том числе эндокринная патология (сахарный диабет);
- Перенесенные ОРВИ, кишечные инфекции. Эти состояния ведут к подавлению роста лактобактерий и активации условно-патогенных микроорганизмов в половых путях;
- Прием антибиотиков и гормональных препаратов меняет биоценоз влагалища и ведет к воспалению шейки матки;
- Беременность. При вынашивании плода происходит физиологическое снижение иммунитета. Повышается риск развития цервицита, и формируются наботовы кисты на измененной слизистой оболочке.
Важно знать
При лечении ретенционных кист нужно не просто убрать очаг, но и устранить причину его появления. Если факторы риска продолжают действовать, болезнь может вернуться.
Симптомы наботовых кист
Согласно статистическим данным, практически у 20% пациенток репродуктивного возраста имеются множественные или одиночные кисты. При этом отмечается их бессимптомное течение, клиническая картина не характеризуется специфическими выделениями из влагалища или общим недомоганием.
Поэтому, нередко выявление наботовых опухолей становится результатом профилактического похода к гинекологу. Кроме этого, они не оказывают влияния на менструальный цикл, но могут спровоцировать инфекционный процесс в органах малого таза. По этой причине крупные половые образования принято удалять.
Источник: https://gp195.ru/zhenshchinam/nabotovy-kisty-shejki-matki.html
Железисто-кистозная псевдоэрозия шейки матки: причины и лечение
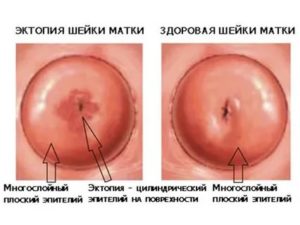
На сегодняшний день самым популярным диагнозом в области гинекологии является эрозия шейки матки. Несмотря на это, истинная эрозия, т.е.
патологическое состояние эпителия, при котором снижается количество плоских эпителиальных клеток, встречается очень редко.
В основном заболевание встречается у женщин старшего возраста, когда наблюдается снижение выработки гормонов и клетки перестают активно размножаться. Такой процесс может вызывать образование язвочек на поверхности органа.
Выглядит истинная эрозия, как красное пятно вокруг цервикального канала на поверхности ШМ, зачастую при механическом контакте оно кровоточит.
Для молодых женщин, у которых гормональный фон в норме, характерно возникновение псевдоэрозии – эктопии. Вызвано оно совсем другими причинами и представляет собой доброкачественную опухоль из клеток цилиндрического эпителия, которые находятся не на своем месте. Эрозия – это не предраковое состояние, но требует лечения, особенно при слабом иммунитете и наличии вирусов в анализах мазка.
Доказано, что 80 типов вирусов папилломы человека являются опасными для женщин и могут привести к раку. По статистике в анализах ДНК на вирусы ВПЧ чаще всего встречаются 16, 18, 45 типы, около 50% из них приходится на ВПЧ 16 типа.Псевдоэрозию может вызвать хроническое воспаление – цервицит. Причинами цервицита бывают как инфекционные, так и неинфекционные процессы.
Псевдоэрозия шейки матки – определение
Псевдоэрозия – это заболевание, которое провоцируется многими факторами, поэтому лечение должно подбираться индивидуально каждой пациентке, исходя из собранных анализов, количества беременностей, родов и абортов.
Причинами возникновения эрозии бывают:
- Инфекционные заболевания, передающиеся половым путем. При плохой гигиене, частой смене партнеров и игнорировании барьерных способов защиты во время полового акта, можно заразиться сразу несколькими инфекциями, что негативно скажется на защитных функциях организма и ослабит орган.
- Травмы половых органов, в частности шейки матки во время родов или при аборте. Неосторожное использование влагалищных контрацептивов, химический состав которых не подходит женщине, также может привести к повреждению плоского эпителия.
- Наследственная врожденная предрасположенность. В случае, когда у родственников по материнской линии были подобные проблемы, женщине следует чаще наблюдаться у гинеколога, чтобы не пропустить момент клеточного изменения и начала дисплазии.
- Гормональный фон влияет на плоские клетки, поэтому в период беременности может временно появиться псевдоэрозия, но при нормализации фона – самостоятельно пройти.
Доброкачественность или злокачественность процесса определяют только при кольпоскопии. Информативным методом является окрашивание пораженных участков йодом и уксусной кислотой.
При диагностике обязательно контролируется наличие половых вирусных инфекций. Метод полимеразной цепной реакции (ПЦР) позволяет выявить вирус или бактерию при наличии одной единицы патогенного микроорганизма или его ДНК в крови, слюне или других биологических жидкостях.
Виды псевдоэрозий
Для псевдоэрозии не характерно повреждение эпителия. При данной патологии происходит разрастание цилиндрических клеток, которые в норме должны находиться в цервикальном канале и не выходить за его пределы.
Псевдоэрозия шейки матки бывает осложненной формы и не осложненной. В первом случае женщине необходимо постоянно посещать гинеколога и сдавать анализы. Возможно симптоматическое лечение и прием препаратов для усиления защитных сил.
Осложняет течение заболевания проникновение инфекции в половые пути или в организм, нарушение гормонального фона, например при беременности, или воспалительные процессы неинфекционной природы (при переохлаждении). В такой ситуации назначаются антибактериальные или противовирусные препараты, противовоспалительные средства и витамины.
Реакция шейки матки на инфекцию или воспаление может быть разная.
Железисто-папиллярная эрозия
При разрастании цилиндрического эпителия одновременно происходит увеличение числа желез. При влагалищном осмотре поверхность ярко-красная, имеются расширенные железистые образования. Железистая псевдоэрозия шейки матки плохо поддается лечению, это так называемая хроническая форма, при которой чаще случается злокачественное перерождение тканей.
При папиллярной (сосочковой) форме эрозии на поверхности имеются видимые образования с признаками воспалительного процесса.
Кроме того, встречаются смешанные формы, при которых присутствуют как сосочковые, так и железистые разрастания.
Кистозная эпидермизирующаяся псевдоэрозия
Кистозная псевдоэрозия шейки матки – самая тяжелая форма эрозии. Сопровождается воспалительным процессом, характеризуется наличием кист, в которых собирается слизь. При этом, следует учесть, что шейка матки в этот период подвержена различным инфекциям, так как местный иммунитет значительно снижается.
Эпидермизация (регресс эрозии) затрудняет лечение, так как цилиндрический эпителий вытесняется плоским многослойным, но закупорка желез сохраняется, и выздоровление не происходит. Излечение возможно при полном отторжении цилиндрического эпителия вместе с возникшими железистыми новообразованиями.
Вирусная
При попадании в организм вируса папилломы человека, на шейке матки могут возникать первые симптомы –нарушения менструального цикла, выделения слизи больше обычного количества. В случае низкого иммунитета, вирус способен повреждать клетки плоского эпителия, внедряясь в них и воздействуя токсинами.
Чтобы понять связь ВПЧ и эрозии, нужно провести ряд исследований на предмет наличия вируса в организме, степени защиты иммунной системы, то есть подойти индивидуально к диагностике заболевания.
Лечение вирусной эрозии начинается с гистологии клеток и анализа полимеразной цепной реакции (ПЦР). Для гистологического анализа берется ткань размером 3Х5 мм с подозрительного участка и исследуется на предмет наличия атипичных клеток. Вирус папилломы изменяет ядро клетки, количество подобных ядер колебаться от 2 до 5.
Метод полимеразной цепной реакции основан на поиске молекул ДНК вируса. Это высокоинформативный тест, который позволяет определить наличие вируса в самом начале заболевания.
Эрозия, которая вызвана вирусом, может сопровождаться ороговением верхнего слоя шейки матки и другими смежными заболеваниями – цервицитом, воспалением придатков и эндометритом.
Псевдоэрозия на фоне цервицита
При наличии воспаления цервикального канала шейки матки – эндоцервицита, эрозия может развиться на фоне воспалительного процесса. Последствием такой ситуации будет появление эктропиона, название ассоциируется с цветком, так как имеет ярко-красный цвет. Гинекологический диагноз ставится на основании кольпоскопии, когда под микроскопом врач изучает строение псевдоэрозии.
Цервицит – это активизация деятельности стафилококка и стрептококка. Если иммунитет на клеточном уровне ослабевает из-за воздействия вируса, кокки начинают атаковать ослабленные ткани.
Эрозионное воспалительное состояние могут вызвать токсины, выделяемые патогенными микроорганизмами, это приводит к развитию воспаления внутри цервикального канала.
Выявить проблему при внешнем осмотре не получится, поэтому при подозрении на эндоцервицит проводится кольпоскопия.
Одновременно цервицит и псевдоэрозия могут появиться при травмировании шейки матки во время родов, когда процесс родоразрешения происходит стремительно и шейка не успевает достаточно растянуться.
Иногда роженицы просят не зашивать разрывы после родов, в результате чего шейка деформируется, и на месте перехода многослойного плоского эпителия в цилиндрический, образуются участки, подверженные воздействию кислой влагалищной среды, что мешает полноценному заживлению и приносит новые проблемы.
Качественное накладывание швов обеспечивает быстрое восстановление после родов и отсутствие инфицирования канала шейки матки.При неквалифицированном прерывании беременности часто происходит разрыв шейки или трещины тканей. Обычно такие травмы остаются незамеченными длительное время и обнаруживаются при плановом гинекологическом осмотре.
Способы лечения псевдоэрозии
При наличии инфекции необходимо провести терапевтическое лечение при помощи антибактериальных препаратов. В случае, если решено удалять поврежденные псевдоэрозией тканей хирургическим методом, необходимо предварительно избавиться от инфекции, так как есть риск ее распространения по всему организму.
Если цервицит и эрозия вызваны грибковой инфекцией, назначаются противогрибковые препараты. Грибковая инфекция может быть хронической и длительно обитать в половых органах женщины, это может привести к очередному циклу лечения, которое не приносит результатов.
В помощь иммунной системе требуются препараты, повышающие защитные силы организма. Кроме того, необходимо нормализовать питание и включить в рацион витамины и минеральные добавки, это поможет организму справиться с грибком.
То же самое касается вирусной формы, вывести полностью которую способен только защищенный организм.
Местные средства – свечи и мази применяются в комплексе. Не стоит самостоятельно назначать себе лечение против эрозии шейки матки, не посоветовавшись с доктором, даже если препарат очень дорогой и принес пользу другим людям. Лечение подбирается врачом индивидуально, в зависимости от степени тяжести патологии.
Выводы
Эрозия или псевдоэрозия – состояние шейки матки, склонное к самостоятельному излечению. Если симптомы появились в период беременности или после родов, стоит подождать с лечением.
: псевдоэрозия шейки матки
https://www..com/watch?v=_-yNgE8nV2g
Источник: https://sheika-matka.ru/zabolevaniya/eroziya/zhelezisto-kistoznaya-psevdoeroziya-shejki-matki/
Псевдокиста (субэпендимальная): причины, лечение, последствия

Псевдокиста – это маленькое не злокачественное образование в виде капсулы, внутри которой находится спинномозговая жидкость (ликвор), формирующееся у младенца в структурах мозга внутриутробно или в предродовой и родовой период. Подобные доброкачественные структуры в голове врачи диагностирую не только у новорожденных грудничков, но и у взрослых мужчин, женщин. Другой медицинский термин, обозначающий такую аномалию, — субэпендимальная киста.
Особенности:
- Локализуется псевдокиста только в боковых желудочках мозга. Отделяется от желудочков субэпендимальная киста лишь эпендимой (мембраной) и тонким слоем мозгового вещества, содержащего ткани матрикса (зародышевого слоя).
- Псевдокиста может сформироваться слева или справа (в правом или левом желудочке головного мозга). Также встречается двустороннее поражение.
- Диаметр образований не превышает пределов от 1 – 2 до 7 – 9 мм.
- Могут быть как одиночными, так и множественными.
- Выявляют заболевание примерно у 5 новорожденных малышей из 100.
- Псевдокиста в голове у новорожденного ребенка не несет угрозы для жизни, физического и психического здоровья. Часто кистозная фракция рассасывается самостоятельно еще до родов или в первые 12 месяцев жизни.
- Данная патология требует постоянного наблюдения за ребенком и периодического обследования на УЗИ до момента полного исчезновения.
К подобной псевдоопухоли относится и псевдокиста сосудистого сплетения у новорожденного, которая возникает еще у зародыша на этапе активного формирования мозга, когда в пустоты переплетений сосудов проникает ликвор. Такое отклонение специалисты обнаруживают с помощью УЗИ на 16 – 21 неделе гестации.
Чем отличается киста от псевдокисты
Псевдокиста у грудничка в голове должна быть обязательна дифференцирована с истинной кистой. Основной показатель — характерное расположение. Ложная аномалия образуется либо в области тел и боковых углов передних рогов правого или левого желудочка головного мозга, либо на границе таламуса (зрительного бугра) и головки хвостатого ядра.
Остальные полостные, жидкостные образования, если их выявляют на других участках мозга, именуют кистами. Ложные кисты рассасываются или существенно уменьшаются в размерах до годовалого возраста. Истинные кисты в голове не исчезают, могут давать тягостную неврологическую симптоматику и требуют постоянного наблюдения у невропатолога.
Причины возникновения субэпендимальной псевдокисты у грудничка в голове
Почему развивается псевдокиста в голове у новорожденного ребенка? Механизм запуска развития аномалии у малышей достоверно неизвестен и до конца не изучен.
Наиболее вероятными причинами возникновения псевдокисты в голове называют:
- нарушение процесса формирования герминальной матрицы — эмбриональной ткани у зародыша, где концентрируются хрупкие сосуды и протекают интенсивные обменные процессы;
- недостаток кислородного питания мозга плода из-за нарушенного кровоснабжения (ишемии) до или во время родов. Такое состояние может возникнуть из-за нарушения фетоплацентарного кровотока (между матерью и плодом), раннего отслоения плаценты, обвития пуповиной;
- мозговая травма при родах, кровоизлияние в церебральные ткани новорожденного ребенка;
- поражение плода или новорожденного, зараженного инфекциями от матери (герпес, папилломавирус, венерические заболевания);
- многоплодие, преэклампсия, несовместимость крови по резус-фактору;
- серьезные патологии, инфекции в период вынашивания, острые отравления, тяжелые переживания при беременности;
- наследственно-генетические факторы.
Такая аномалия, как псевдоопухоль, не рассматривается, как самостоятельное заболевание, а считается следствием патологических состояний у женщины или плода.
Симптомы псевдокисты в голове у новорожденного
Определенные выводы о виде желудочкового кистозного образования и прогнозе делают только по результатам диагностических исследований и клинического осмотра у детского невропатолога.
Если субэпендимальная псевдокиста у новорожденного размером до 4 – 5 мм, обнаружена в типичном месте, является изолированной (не сопровождается неврогенными проявлениями, не связана с другими заболеваниями), то прогноз для малыша благоприятен.
Псевдокиста в голове не отягощает заболевание отклонениями в психическом развитии. У плода субэпендимальное псевдокистозное новообразование часто рассасывается к 35 – 40 неделе, а если этого не произошло, то до 9 – 12 месяцев жизни ребенка.
Обязателен динамический контроль за поведением псевдокисты и развитием грудничка.
Могут ли у новорожденного ребенка появиться какие-либо симптомы псевдокисты в голове? Ложные желудочковые образования сами являются признаком перенесенной травмы, гипоксии (дефицита кислорода) при родах или во время «внутриутробной жизни» и указывают, что мозговые ткани ребенка повреждены. Такие груднички чаще плачут без видимой причины, срыгивают, беспокоятся и хуже спят, у них может наблюдаться дрожание подбородочка, пальчиков, небольшое и временное (в пределах нормы) отставание в развитии.Источник: https://ikista.ru/mozg/psevdokista.html
Наботовы кисты шейки матки: что это такое, надо ли удалять эти кисточки, причины и лечение, фото
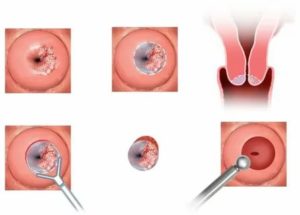
Диагноз, устанавливаемый 10-20% женщин половозрелого возраста, зачастую, неожидан для больных. Из-за отсутствия симптомов, наботовы кисты шейки матки удается обнаружить только во время медицинского осмотра у гинеколога.
Что это такое?
Ovuli naboti или наботовы кисты являются следствием закупоривания наботовых или ретенционных желез, продуцирующих цервикальную слизь. Они защищают внутренние органы от инфекций и обеспечивают продвижение сперматозоидов к яйцеклетке.
Выводящий проток закупоривается, и нормальный отток секрета во влагалище становится невозможным. В результате закупорки образуются так называемые кисточки.
Гипертрофированную железу с большим содержанием жидкости называют наботовой (ретенционной) кистой.
На поверхности эпителия определяется объемное выпячивание. В зависимости от содержимого, оно может быть желтого, белесоватого, красного цвета. Зачастую, они не опасны для жизни и здоровья, но требуют обязательного наблюдения у врача. Чаще всего образования существуют бессимптомно, обнаруживаясь на осмотре. Заболевание диагностируется чаще после родов и перед климаксом.
СПРАВКА Гипертрофированные ретенционные железы являются псевдокистами. В отличие от истинных, их размер зависит от объема жидкости и они не могут самостоятельно исчезнуть.
Возможно обнаружение различного количества образований. Размер их варьирует от 2-4 мм до 2 см.
Виды наботовых кист
Учитывая месторасположение овули наботи, существуют такие их виды:
- эндоцервикальные — локализуются в маточном канале. Из-за труднодоступности возникают сложности с их обнаружением во время
обычного осмотра. Бессимптомное течение, отсутствие дискомфорта во время полового акта способствуют позднему диагностированию,
- парацервикальные — из-за расположения на влагалищной части для диагностики достаточно стандартного осмотра. Наиболее распространенная форма болезни.
Если не устранить образование, со времени оно увеличивается в объеме и возникают новые.
Причины и механизм возникновения кисточек
Распространенные причины возникновения кист наботовых желез — вирусы и бактерии во влагалище. Они приводят к изменению характера секрета, делая его гуще. Воспалительная реакция на инфекционный процесс ускоряет закупорку протока.
Травмы, связанные с родовой деятельностью, внутриматочными диагностическими вмешательствами — распространенные причины патологии.
Хроническое воспаление является причиной гипертрофии эпителия. Отек, разрастание капсулы, сгущение слизи приводит к деформации.
Гормональные перепады, часто бывающие у женщин климактерического периода и у беременных, онкология, диабет, прием некоторых препаратов могут спровоцировать возникновение кист.
ОБРАТИТЕ ВНИМАНИЕ Механизм возникновения зависит от причины, и всегда связан с перекрытием просвета. Секретируемая жидкость продолжает вырабатываться, растягивая его стенки.
Симптомы заболевания
Симптомы заболевания зависят от объема поражения. При наличии небольшого количества псевдокист на шейке матки, небольшом их размере — симптоматика крайне скудная. Нормально функционирующие здоровые структуры заменяют пораженные.
В более тяжелых случаях, часто появляются такие симптомы:
- ноющие либо резкие боли внизу живота,
- тяжелая менструация,
- изменение выделений: цвет, консистенция,
- дискомфорт и боль во время секса – возникают из-за недостатка секрета,
- ощущение сухости во влагалище,
- появление ощущения инородного тела, которое доставляет дискомфорт.
ВАЖНО Появление неприятного запаха, гнойные выделения, общая слабость, головные боли, повышение температуры тела свидетельствуют о проникновении инфекции в полость наботовой железы и ее рост и размножение. Такое состояние требует немедленного обращения за медицинской помощью для проведения соответствующего лечения.
Псевдокисты, расположенные в цервикальном отверстии, препятствуют оттоку крови. Появляются жалобы на болезненную менструацию со значительным ухудшением самочувствия. Выделение крови при этом скудное. В остальные дни цикла клинические проявления слабо выражены.
При поражении влагалищной поверхности матки отмечается ухудшение качество интимной жизни, из-за дискомфорта, дефицита выделений и болезненных ощущений. Зачастую, именно эти жалобы являются причиной обращения к специалистам.
Методы диагностики
Не всегда поставить диагноз удается на осмотре. Специальное оборудование определяет точную локализацию, размер, структуру, количество наботовых кист. Перед тем, как провести обследование, гинеколог осматривает поверхность шейки матки, забирает образцы тканей для цитологического и бактериального изучения.
Обязательно проводится биопсия пораженного участка. Изучение отобранных образцов проводят всем для исключения онкологического процесса.
В зависимости от полученных данных и особенностей болезни врач определяет наиболее оптимальный способ диагностики.
Ультразвуковое исследование
Доступный способ, позволяющий выявить новообразование. С его помощью удается визуализировать труднодоступные кисты. Современные аппараты позволяют определить локализацию, объем, структуру, поражение шейки матки и соседних органов.
Исследование можно провести через брюшную стенку и вагинально. Первый вариант требует подготовки к процедуре. Исследование возможно только при условии наполненного мочевого пузыря.
ДЛЯ СПРАВКИ Проведение УЗИ вагинально более информативно и не требует особой подготовки.
Кольпоскопия
Кольпоскопия — это анализ вагинального эпителия под микроскопом. Врач проводит обработку различными растворами. Изучая реакцию сосудов и окрашивание тканей, удается определить наличие атипичных клеток. Процедура позволяет провести дифференциальную диагностику выявленных на осмотре изменений. Это необходимо для исключения метаплазий, псевдоэрозий и онкологии.
Магнитно-резонансная томография
МРТ применяют при затруднении в постановке диагнозе с помощью других лабораторно-инструментальных способов. Также целесообразно
его применение в случаях расхождения клинической картины и лабораторных данных. Рекомендуется применение при подозрении
злокачественных процессов для определения типа новообразования.
Перед проведением исследования необходимо сообщить специалисту о наличии в организме металлических конструкций, кардиостимулятора – в некоторых случаях проведениеисследования может быть противопоказанным. Оптимально проводить исследование с 7 по 13 день менструального цикла.
Методы лечения наботовых кист
Распространенное мнение, что наботовы кисты на шейке матки безопасны для здоровья, часто приводит к более тяжелому течению болезни.
Но как и чем лечить эти кисточки? Использование современного оборудования позволяет удалить доброкачественные псевдокисты практически без травматизации шейки матки.
Для определения тактики ведения больной, необходимо пройти комплексное медицинское обследование.
ВАЖНО Самостоятельный прием любых препаратов без назначения специалиста могут усугубить течение болезни.
В зависимости от тяжести поражений, используются медикаментозные либо радикальные варианты терапии. Также значение имеет общее состояние и гормональный фон пациентки. Стоит ли удалять кисточки может сказать только ваш лечащий врач.
После завершения обследования врач определят дальнейшую тактику ведения пациентки из доступных вариантов.
Медикаментозная терапия
Различные препараты назначают для нормализации функционирования ретенционной железы. С их помощью удается нормализовать микрофлору влагалища, стабилизировать гормональный фон.
При наличии воспалительных процессов важно пройти противовоспалительную терапию антисептиками, противомикробными и регенерирующими средствами.
Только после снятия воспаления и устранения инфекции можно проводить хирургическое вмешательство.Медикаментозная терапия не направлена на устранение уже существующих кист. Основная ее функция – коррекция состояний, провоцирующих закупорку протока, снятие воспаления, обезболивание и облегчение неприятных ощущений.
Хирургические методы лечение
Оперативное удаление практикуют при обнаружении поликистоза, крупных дефектов и прочих отягощающих факторов. Из-за нарушения оттока слизи и менструальной крови, возможен их заброс в брюшную полость. Это может привести к опасным осложнениям.
В запущенных случаях, частых рецидивах и тяжелых осложнениях показана конусовидная ампутация шейки матки.
К менее травматичным и практикуемым способам относится прокол закупоренного протока для оттока содержимого. После проводится санация железы.
Радиоволновое удаление
Преимущество радиоволн — минимальные повреждение окружающих тканей и отсутствие крови во время операции. Под их воздействием бесконтактно производится иссечение дефекта, и «испарение» патологических участков. Метод удаляет кисты в труднодоступных местах.
ОБРАТИТЕ ВНИМАНИЕ Подходит молодым нерожавшим пациенткам, так как после радиоволн не образовываются рубцы.
Операция проводится под местным наркозом. Параллельно проводится забор образца ткани для гистологического изучения, чтобы исключить онкологию. В этот период практически нет неприятных ощущений, отеков и воспалений.
Диатермокоагуляция
С помощью диатермокоагулятора производится прижигание увеличенной наботовой железы. Под воздействием тока происходит выделение тепла. После обработки электродом, кисту прокалывают для оттока содержимого. Преимущество диатермокоагуляции — отсутствие потери крови. Послеоперационная рана заживает в течение 5-10 дней.
Не рекомендуется для лечения молодых девушек из-за частого формирования крупного келоидного рубца.
Вапоризация лазером
Метод с наиболее высоким процентом эффективности. Точечное воздействие лазером непосредственно на требуемую область, позволяет удалить кисты без повреждения здоровых тканей. Обезболивание обеспечивает местный наркоз.
Определив длину волны, специалист направляет ее непосредственно в дефектные ткани, в результате чего образование испаряется. На поверхности образовывается небольшая рана, которая заживает на протяжении 5-7 дней. После полного восстановления на эпителии отсутствуют рубцы и шрамы.
Эффективно ли лечение народными средствами?
Выбирая нетрадиционную медицину, важно понимать, что наботовы кисты не могут самостоятельно регрессировать. Крупные дефекты можно только удалить с помощью операции.
ВАЖНО Народные методы необходимо согласовать с лечащим врачом. Многие популярные рецепты и препараты неэффективны и могут нанести вред здоровью.
В качестве вспомогательной терапии допускается использования фитоламп, спринцевание настоями и растворами на основе целебных трав, ванночки. Небольшие кисты часто удается излечить с помощью масляных ванночек, фитотампонов, вагинальных свечей. Их применение способствует раскрытию просвета псевдоопухоли, отхождению содержимого и санации полости.
Нетрадиционную медицину следует использовать только после консультации с врачом. Бесконтрольное применение народных средств может только ухудшить состояние пациентки.
Наботовы кисты и беременность
Поражение цервикального канала, поликистоз, объемные образования могут препятствовать наступлению беременности. К бесплодию приводят следующие факторы:
- невозможность распространения сперматозоидов по перекрытому каналу,
- скудное количество секрета,
- нарушения микрофлоры,
- гормональные сбои.
У беременных повышается риск выкидыша, маточного кровотечения и сложных родов.
ВАЖНО Для исключения опасных состояний и бесплодия необходимо регулярно посещать лечащего врача. При необходимости он подберет лечение, проведение которого допустимо во время беременности.
Осложнения при наботовых кистах
Без своевременного вмешательства продолжается скапливание слизи и усиление неприятных симптомов в наботовой железе. Наботовы кисточки опасны из-за таких осложнений:
- инфицирование жидкости: скопление гноя, абсцесс, сепсис, полиорганная недостаточность,
- воспаление из-за нарушения оттока слизи,
- бесплодие,
- выкидыши,
- прорыв кисты в брюшную полость.
Такие процессы развиваются длительно и редко встречаются. Но их опасность требует тщательного наблюдения и своевременного вмешательства.
Профилактика заболевания
Основные способы предотвращения образования наботовых кист — устранение состояний, которые могут их спровоцировать. Важно регулярно посещать гинеколога не менее одного раза в год. Это позволит выявлять инфекции половых путей и своевременно их устранить.
ОБРАТИТЕ ВНИМАНИЕ Соблюдение рекомендация позволит сократить риск возникновения болезни.
Здоровый образ жизни, профилактика ЗППП и незапланированных беременностей и регулярное обследование у гинеколога способствует сохранению женского здоровья.
Что нужно запомнить?
- По статистике, наботовы кисты встречаются у каждой 10 женщины,
- Заболевание возникает в результате закупорки наботовой железы,
- Отсутствие специфических симптомов приводит к развитию осложнений,
- Чаще всего такие кисточки показано удалять,
- Патология может спровоцировать бесплодие и выкидыш.
Используемая литература
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Международная классификация болезней 10-го пересмотра
- Краснопольский В.И. Патология влагалища и шейки матки. / В.И. Краснопольский / М.: Медицина, 1997.
- Прилепская В.Н. Заболевания шейки матки, влагалища и вульвы. М.: МЕДпресс-информ, 2000. 432 с.
- Прилепская В.Н. Заболевания шейки матки, влагалища и вульвы Прилепская В.Н. М.: «МЁДпресс», 2000. 428с.
Загрузка…
Источник: https://musizmp3.ru/zdorove/ovulyacziya/nabotovy-kisty-shejki-matki-chto-eto-takoe-i-kak-ih-lechit
