Вены яичников на узи
Содержание
Размер яичников у женщин: норма, расшифровка УЗИ матки и нормальные значения яичников
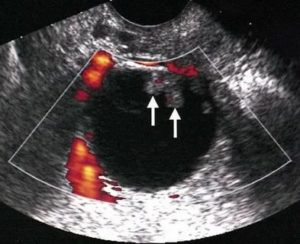
Ультразвуковое исследование является достоверным и доступным методом диагностики заболеваний органов репродуктивной системы. Во время проведения обследования врач определяет различные характеристики и размеры органа (матка, шейка матки, яичники). При выявлении отклонений от нормальных размеров матки и яичников во время УЗИ следует провести дополнительное тщательное обследование.
Норма размера матки на УЗИ
Женщина направляется на УЗИ матки при наличии соответствующих жалоб:
- Тянущие, ноющие, постоянные боли внизу живота;
- Боль в области крестцового отдела позвоночника;
- Патологические выделения;
- Отсутствие менструации (нарушение менструального цикла).
Во время проведения УЗИ специалист выявляет:
- Правильность расположение органа анатомически и относительно других органов малого таза;
- Наружная поверхность органа. В норме она должна быть гладкой, без патологически измененных участков;
- Размер матки. Следует отметить, что данный орган состоит из 2 частей: тела и шейки. По УЗИ определяют размеры для каждой части в отдельности;
- Толщина слизистой оболочки органа(эндометрия);
- Эхогенность – проведение ультразвуковых волн тканями. В норме она однородная;
- Структура полости органа.
Необходимо учитывать, что организм каждой женщины индивидуален. Поэтому размеры матки могут несколько отличаться у разных представительниц прекрасного пола. В связи с этим границы нормы несколько варьируют.
Следует отметить, что нормальный размер матки зависит от:
- Отсутствие беременностей;
- Количество родов;
- Наличие абортов;
- Постменопауза.
Для начала следует рассмотреть размеры матки у женщин репродуктивного возраста. Если у женщины не было беременностей, то размеры ее органа меньше, чем у тех, кто перенес аборты и роды.
Нормы размеров матки по результатам УЗИ у женщин, у которых не было беременностей:
| Параметры | Шейка матки | Тело матки |
| Длина (мм) | От 24 до 34 | От 38 до 50 |
| Ширина (мм) | От 22 до 32 | От 37 до 49 |
| Толщина (мм) | От 22 до 30 | От 28 до 37 |
Если у женщины были только аборты (родов не было), то размеры несколько увеличиваются:
| Параметры (мм) | Шейка матки | Тело матки |
| Длина | От 26 до 36 | От 43 до 55 |
| Ширина | От 26 до 36 | От 41 до 51 |
| Толщина | От 23 до 31 | От 32 до 42 |
У рожавших женщин нормы размеров матки зависит от количества родов:
| Количество родов | Параметры | Шейка матки | Тело матки |
| 1 роды | Длина (мм) | От 28 до 40 | От 45 до 57 |
| Ширина (мм) | От 28 до 38 | От 45 до 55 | |
| Толщина (мм) | От 24 до 32 | От 34 до 44 | |
| 2 и более родов | Длина (мм) | От 31 до 43 | От 47 до 65 |
| Ширина (мм) | От 29 до 39 | От 50 до 60 | |
| Толщина (мм) | От 25 до 35 | От 37 до 49 |
В постменопаузе размеры шейки и таза матки уменьшаются, в зависимости от длительности данного периода:
| Длительность постменопаузы | Параметры (мм) | Шейка матки | Тело матки |
| От 1 года до 5 лет | Длина | От 25 до 33 | От 32 до 44 |
| Ширина | От 22 до 32 | От 30 до 42 | |
| Толщина | От 19 до 29 | От 26 до 36 | |
| Более 5 лет | Длина | От 19 до 29 | От 28 до 38 |
| Ширина | От 19 до 27 | От 26 до 36 | |
| Толщина | От 17 до 25 | От 20 до 30 |
Причины отклонения размеров матки от нормы
Матка может увеличиваться или уменьшаться. Помимо естественных причин (изменение гормонального фона: беременность, постменопауза) существуют также патологические причины.
Матка увеличивается при наличии таких патологий:
- Миома матки – фиброзная доброкачественная опухоль. Она может быть различного размера. Если опухоль небольшая, то она не провялятся симптоматически и требует только наблюдения. При больших размерах миомы или множественных узлах требуется хирургическое лечение. В этом случае орган может увеличиваться в несколько раз;
- Киста – полость, заполненная жидкостью. Является частой причиной увеличения органа. Киста не доставляет неприятностей, но на ее фоне могут возникать различные осложнения;
- Злокачественная опухоль органа. Требует адекватного лечения. Часто возникает на фоне гормональных сбоев, особенно у женщин старшего возраста;
- Аденомиоз. Эта патология проявляется разрастанием слизистой оболочки (эндометрия) и сильным болевым синдромом;
- Многоводие – эта патологическая причина увеличения размеров матки во время беременности. В данном случае в матке находится больше околоплодных вод, чем должно. Это может быть связано с патологией плода или наличием инфекции в организме женщины и плода.
Уменьшение параметров матки наблюдаются при таком заболевании, как инфантильная матка. Уменьшение данного органа (гипоплазия) развивается в период полового развития, когда орган перестает развиваться. В данном случае у женщины наблюдается невынашивание плода, бесплодие, аменорея (отсутствие менструации) и так далее.
Норма размера яичников на УЗИ
При ультразвуковом исследовании состояние яичников определяется по следующим критериям:
- Размеры (длина, ширина, толщина);
- Объем яичника. В норме он колеблется от 2 до 8 кубических сантиметров;
- Эхогенность однородная при отсутствии патологических процессов;
- Поверхность яичника должна быть гладкая с небольшими бугорками. У женщин репродуктивного возраста на поверхности выявляются фолликулы от 4 до 6 миллиметров. Определятся один доминантный фолликул (до 25 миллиметров).
Параметры яичников зависят от дня цикла женщины. Также следует отметить, что с возрастом репродуктивная функция у женщины угасает. В связи с этим изменяются параметры яичников в меньшую сторону.
Норма размеров яичников пол результатам УЗИ у здоровой женщины детородного возраста:
- Длина: от 20 до 37 мм;
- Ширина: от 18 до 28 мм;
- Толщина: до 15 мм.
Параметры яичников во время овуляции несколько меняются, точнее увеличиваются:
- Длина: от 25 до 40 мм;
- Ширина: от 15 до 30 мм;
- Толщина: от 25 до 40 мм;
- Объем может увеличиваться до 15 кубических сантиметров.
В постменопаузе размеры яичника значительно меньше:
- Длина: от 18 до 25 мм;
- Ширина: от 12 до 15 мм;
- Толщина: от 9 до 12 мм;
- Объем: от 1,5 до 4 кубических сантиметров.
Причины отклонения размеров яичников от нормы
Если при проведении УЗИ обнаружится значительное увеличение яичника, то можно говорить о наличии таких патологий:
- Киста яичника. В данном случае определятся полость заполненная жидкостью. Киста может быть разного размера. Могут выявляться одиночные или множественные образования (поликистоз). Данная патология опасна своими осложнениями (разрыв кисты, перекрут ножки кисты), которые требует оказания неотложной помощи и хирургического лечения;
- Доброкачественные новообразования;
- Злокачественные новообразования. При своевременном обнаружении можно добиться стойкой ремиссии и излечивания;
- Метастазы. В данном случае обнаруживается образование, которое является метастазом рака любой локализации;
- Врожденные патологии строения яичников.
По УЗИ яичников у женщин также можно выявить уменьшение яичника. Особое внимание следует придавать таким изменениям у женщин детородного возраста. В данном случае развивается преждевременный климакс, то есть у женщины постепенно угасает менструальная функция. Это можно наблюдать у женщин от 35 до 40 лет.
Нормальные размеры яичников и матки у беременных женщин
В период беременности у женщины больших изменений претерпевают внутренние половые органы. А именно матка и яичники.
Яичники перестают вырабатывать яйцеклетки в этот период времени. Но его размеры увеличиваются, буквально на несколько миллиметров. Это связано с усилением кровообращения в малом тазу. Матка меняется значительно. Ее размеры увеличиваются, так как плод растет.
Следует отметить, что существуют нормы размеров матки во время беременности. При их отклонении можно заподозрить патологию беременности или плода, а также выявить многоплодную беременность.
Высота стояния дна матки напрямую зависит от срока беременности.
Например, если срок беременности равен 12 – 13 неделям, то высота стояния дна матки равна 12 – 13 сантиметров. В 37 – 38 недель дно матки находиться под ребрами и поджимает диафрагму (высота стояния дна: 36 – 37 сантиметров). После этого (с 38 по 40 неделю) дно органа начинает постепенно опускаться. Таким образом, организм готовится к предстоящим родам.
Источник: https://vseanalizy.com/uzi/zhenshhiny/razmer-matki-i-yaichnikov.html
Узи яичников выявляет кисты, бесплодие и рак
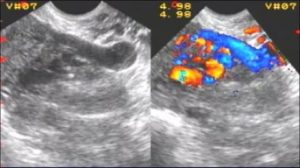
Ультразвуковое исследование широко используется для диагностики огромного числа патологий организма человека. Оно незаменимо и при обследовании репродуктивной системы женщины. УЗИ яичников – доступный и абсолютно безвредный метод исследования формы, размеров, локализации и структуры органа, а также фолликулярного аппарата.
Показания для проведения УЗИ яичников
Как самостоятельную процедуру её проводят достаточно редко. Как правило, УЗИ яичников делают в комплексе с УЗ-обследованием органов малого таза. В отдельных случаях процедура назначается, если необходимо оценить функциональную активность яичников. В основном это необходимо при диагностике причин женского бесплодия.
В этом случае обследование яичников проводится для измерения доминантного фолликула, когда женщина не может забеременеть в течение длительного периода. В этом случае в течение определённого периода врач наблюдает за фолликулом и фиксирует факт наступления или отсутствие овуляции. Такое обследование яичников называют фолликулометрией.
Также показаниями к назначению УЗИ яичников являются:
- нерегулярный менструальный цикл, отсутствие менструации (если это не при беременности);
- регулярная тянущая или острая ;
- болезненные ощущения во время полового акта;
- слишком скудные либо обильные менструальные кровотечения;
- нетипично сильная менструальная боль;
- заболевание молочных желез;
- подозрение на бесплодие;
- воспаление придатков;
- подозрение на патологию;
- подготовка к беременности;
- подготовка к ЭКО;
- профилактический осмотр.
Какие патологии выявляет УЗ исследование яичников
УЗИ яичников – достаточно эффективный метод в выявлении патологий, причём с его помощью можно обнаружить некоторые заболевания ещё на доклинической (до появления симптомов) стадии, и те патологии, которые невозможно выявить с помощью других методов исследования.
- Киста яичника (функциональная и патологическая) — доброкачественное новообразование, характеризующееся образованием на яичнике (или сразу обоих) заполненного жидкостью выпячивания. Патология опасна перерождением в злокачественную опухоль, провокацией бесплодия, перитонитом или нарушением работы соседних органов.
- Поликистоз яичников – гормональное заболевание, при котором яичники увеличиваются в размере и скапливают на себе множество кист. Заболевание провоцирует бесплодие, поскольку не даёт осуществляться овуляции, т.е. выходить яйцеклетки из яичника.
- Сальпингоофорит – совместный инфекционно–воспалительный процесс в яичниках и маточных трубах. Самостоятельное воспаление яичника – оофорит – достаточно редкое явление. Патологический процесс вызывается попаданием инфекции (стрептококками, стафилококками, хламидиями и т.д.). Чаще всего это происходит из влагалища и матки по восходящему пути.
- Перекрут яичника – тяжёлое патологическое состояние, при котором нарушается питание яичника. Требует немедленного оказания медицинской помощи.
- Злокачественные опухоли — рак.
Методика проведения сонографии
Существует три способа исследования яичников с помощью ультразвука. Выбор конкретного метода врач делает с учётом анамнеза пациентки.
- Трансабдоминальный – проводится с помощью наружного датчика через брюшную стенку. Этот метод самый комфортный, но наименее информативный, с его помощью можно выявить только грубое нарушение органа. Обычно он применяется при общем гинекологическом осмотре, для девственниц и женщин, имеющих пороки развития влагалища.
- Трансвагинальный – проводится с помощью внутриполостного датчика (трансдьюсера), который вводится во влагалище. Метод наиболее точный и информативный, поскольку датчик находится в непосредственной близости к внутренним органам. Может сопровождаться незначительными неприятными ощущениями во время введения датчика. Такой вид УЗИ противопоказан для девственниц и при пороках развития влагалища.
- Трансректальный – проводится с помощью внутриполостного датчика (более тонкого, чем для ТВУ), который вводится в прямую кишку. Метод абсолютно безболезненный, но очень дискомфортный для женщины. Он проводится в отдельных случаях, когда ТАУ оказалось недостаточно информативным, а ТВУ не может быть проведено по объективным причинам (девственность, атрезия (заращение), резкий стеноз (сужение) входа во влагалище и т.д.).
Длительность процедуры составляет около 15 – 20 минут.
Как подготовиться к процедуре
Каждый метод исследования требует специальной подготовки, чтобы получить наиболее точный и информативный результат.
Трансабдоминальное УЗИ яичников
Такой вид исследования требует тщательной подготовки, включающей бесшлаковую диету и очищение кишечника от газов.
За 2 – 3 суток до процедуры необходимо отказаться от употребления продуктов, вызывающих метеоризм (газированные напитки, бобы, свежие фрукты и овощи, дрожжевая и молочная продукция и т.д.).
За сутки начать принимать адсорбирующие препараты (смекта, эспумизан, активированный уголь и т.д.).Во время процедуры мочевой пузырь должен быть наполненным, поэтому женщине нужно за час до неё выпить 1 л жидкости (негазированной и немолочной) и не мочиться.
Трансвагинальное УЗИ яичника
Специальная подготовка к такому УЗИ не нужна, поскольку единственным условием его проведения является опорожнённый мочевой пузырь. Непосредственно перед процедурой женщине просто необходимо помочиться. Если есть склонность к повышенному газообразованию, за сутки – двое начать приём препаратов, снижающих метеоризм (смекта, эспумизан, активированный уголь и т.д.).
Трансректальное УЗИ
Подготовка к такому УЗИ аналогична подготовке к трансвагинальному исследованию. Дополнительно за 9 – 10 часов необходимо очистить кишечник от каловых масс с помощью очистительной клизмы (1 – 1,5 л), микроклизмы, глицериновой свечи или слабительного средства.
Сроки проведения исследования зависят от его цели. Если УЗИ плановое, то оно проводится на 5 – 6 день менструального цикла и не позднее недели после окончания менструации. В тяжелых ситуациях УЗИ проводится в день обнаружения симптомов. Если требуется оценить функционирование яичников, то процедура назначается трижды (на 8—9 день, на 14—15 день и на 22—23 день менструального цикла).
Как проводится процедура
Трансабдоминальный метод. Пациентка ложится спиной на кушетку и оголяет живот. Врач наносит на участок живота, проецируемый яичникам, специальный гель для улучшения контакта с датчиком, а затем сканирует яичники, водя прибором по этому участку.
Трансвагинальный метод. Пациентка оголяет часть тела ниже пояса и ложится спиной на кушетку, согнув ноги в коленях. Врач аккуратно вводит во влагалище полостной датчик, на который предварительно он надел презерватив для предупреждения попадания чужеродной микрофлоры и смазал лубрикантом. Трансдьюсер вводится неглубоко, примерно на 5 – 8 см.
Трансректальный метод. Пациентка оголяет нижнюю часть тела и ложится боком на кушетку, согнув ноги в коленях. Врач медленно и осторожно вводит в анальное отверстие датчик, на который предварительно был надет презерватив и нанесён лубрикант, чтобы свести дискомфорт и неприятные ощущения для женщины к минимуму.
В процессе обследования врач оценивает структуру яичников, их состояние, размеры, локализацию, подтверждает или опровергает факт наличия патологических изменений и включений. По завершении процедуры он выдает пациентке заключение УЗИ, с которым женщина должна обратиться к лечащему специалисту для получения лечения.
Расшифровка УЗИ яичников: нормы
В норме яичники расположены по бокам от матки на небольшом расстоянии от неё, зачастую несимметрично.
На мониторе они визуализируются как овальные, довольно очерченные, гипоэхогенные образования, при этом яичники не идентичны друг другу, различие их размеров минимально.
Нормальной их поверхность считается бугристой из–за зреющих в них фолликулов. Чем больше времени прошло от начала цикла, тем больше эти бугорки.
В норме в яичниках должны отсутствовать кистозные, опухолевидные и другие образования, а сам орган не должен быть увеличен. Расшифровка результатов содержит указание размеров яичников и фолликулов.
Нормативные показатели размеров яичников представлены в таблице. Значения могут варьироваться в зависимости от возраста пациентки, фазы цикла, количества беременностей и т.д.
| Длина | 2 – 3,7 см |
| Ширина | 1,8 – 3 см |
| Объём | : 4 — 10 см 3 |
| Толщина | 1,4 – 2,2 см |
После наступления климакса яичники в размерах и объёме уменьшаются почти в 2 раза (в среднем до 2 см3), их силуэт становится неровным, сморщенным, а эхогенность увеличивается.
В норме яичники состоят из капсулы и фолликулов различной степени зрелости, количество которых слева и справа может отличаться. У здоровых женщин визуализируются следующие показатели фолликулов в зависимости от фазы менструального цикла:
| 5 – 7 день | 5 – 10 образований по 0,2 – 0,6 см |
| 8 – 10 день | 5 – 9 образований размером до 1 см, доминантный 1,2–1,5 см |
| 11 – 14 день | размер доминантного фолликула: 1,6–2 см;овуляция, как правило, происходит при 1,8 см |
| 15 – 18 день | жёлтое тело (1,5 – 2 см) на месте лопнувшего фолликула |
| 19 – 23 день | размер жёлтого тела составляет уже 2,5–2,7 см |
| 24 – 27 день | размер жёлтого тела: 1–1,5 см |
Почему яичники не видно на УЗИ
В некоторых случаях врач не может распознать яичник на УЗИ. Это может произойти по следующим причинам:
- врождённое отсутствие яичников;
- удаление в ходе хирургической операции;
- преждевременное истощение органа;
- резкое вздутие кишечника;
- высокая плотность брюшной стенки при пельвиоперитоните;
- выраженная спаечная болезнь малого таза;
- плотный жировой слой или рубцы на передней брюшной стенке.
В этом случае обычно проводится повторное исследование, при подготовке к которому делается обязательный акцент на избавлении от метеоризма с помощью медицинских препаратов.
Патологии яичников и их признаки на УЗИ
Некоторые заболевания, такие как лютеиновая (киста жёлтого тела) и фолликулярная киста, считаются «нормальными» и не нуждающимися в лечении, поскольку обычно вылечиваются самопроизвольно, как только изменится гормональный фон. Другие кисты и заболевания — патологические и требуют обязательного лечения.
На УЗИ киста выглядит как образование от 2,5 см с жидкостью внутри, имеющее разную структуру и степень окрашивания.
| Повреждение яичников | Яичники имеют вид овальных гипоэхогенных образований, имеющих неровный прерывистый контур;по боковой маточной стенке или в заматочном пространстве может быть обнаружена жидкость (кровь) или эхогенные сигналы различных размеров и форм (кровяные сгустки) |
| Сальпингоофорит, оофорит (острая форма) | Увеличенный размер яичников;четкий, очерченный контур;сниженная звукопроводимость вследствие отёчности;могут быть обнаружены гипоэхогенные участки – очаги некроза (мелкие абсцессы) |
| Сальпингоофорит, оофорит (хроническая форма) | Нормальный или немного увеличенный размер яичников;нечёткий, стёртый контур;повышенная эхогенность органа;гетерогенная структура ткани |
| Киста дермоидная | Видимое округлое новообразование с утолщенными стенками от 0,7 до 1,5 см, которое содержит внутри различные гиперэхогенные вкрапления |
| Киста эндометриоидная | Образование относительно небольшого размера (до 7 см в диаметре) с двойным контуром;односторонняя локализация – сзади или сбоку от матки;средняя и повышенная эхогенность несмещаемой мелкодисперсной взвеси |
| Поликистоз яичников | Увеличенный размер яичников (объём более 7 см3);в обоих яичниках обнаруживаются кисты (от 10 штук в каждом из них) в диаметре от 2 до 8 мм;расположение кист по периферии структуры яичника |
| Злокачественная опухоль | Киста, имеющая несколько камер и распространённая на соседние органы;неясное содержимое кисты;скопление жидкости в малом тазу или брюшной полости |
Любая обнаруженная патология на УЗИ ячников должна подтверждаться другими методами исследования, только после этого может быть поставлен точный окончательный диагноз.
Альтернатива исследования
Существует множество альтернативных методов исследования яичников, среди которых чаще назначаются:
- компьютерная и магнитно–резонансная томография;
- пункция дугласова пространства с последующим цитологическим анализом смыва;
- диагностическая лапароскопия (лапаротомия) с экспресс–биопсией и взятием мазков–отпечатков.
УЗИ яичников – наиболее универсальный способ обследования и выгодно выделяется среди остальных.
Его преимущества следующие:
- неинвазивный (без травмирования тканей) метод исследования;
- безболезненный;
- гораздо дешевле и доступнее остальных методов;
- абсолютно безвредный для организма – не используется ионизирующее облучение, поэтому может проводиться многократно;
- отлично визуализирует мягкие ткани, в отличие от рентгена;
- идеален для наблюдения внутриутробного развития плода;
- показывает состояние организма в режиме «реального времени», благодаря чему можно диагностировать даже острое заболевание, не прибегая к пункции заднего свода влагалища и биопсии.
Где сделать УЗИ яичников в СПБ, цена обследования
Записаться на экспертное УЗИ малого таза в которое входит полное обследование яичников в клинику ДИАНА (Санкт-Петербург) Вы можете на нашем сайте. Цена комплексного обследования составит всего 1000 рублей. При этом исследование будет проводиться с помощью нового аппарата с доплером (производитель SAMSUNG MEDISON). Здесь же можно сдать любые анализы. Мы работаем без выходных и обеда!
, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
ссылкой:
Источник: https://medcentr-diana-spb.ru/uzi/uzi-yaichnikov/
Нормальные яичники на УЗИ (лекция на Диагностере) — Диагностер
УЗИ может быть полезно при диагностике патологии яичников. Рассмотрим физиологические изменения яичника в течение месячного цикла.
Нормальная анатомия и физиология яичников
Половые железы женщины, правый и левый яичники, имеют форму боба. Размер их зависит от биологического возраста: средний объем яичников у девочек до менархе около 3 см3, у менструирующих женщин — 10 см3, в постменопаузе — 6 см3.
Расположены яичники по бокам матки. Они укреплены в своем положении связками. Яичник снабжается кровью из двух источников: яичниковой артерии, возникающей от аорты и яичниковой ветви маточной артерии.
Каждые 4 недели происходит выделение зрелого яйца, готового к оплодотворению. Между незрелыми яйцеклетками располагаются промежуточные клетки, которые выделяют женский половой гормон. Таким образом, половые железы производят клетки размножения и выделяют половые гормоны.
Нажимайте на картинки, чтобы увеличить.
| Фото. Если разрезать яичник и рассматривать его при большом увеличении, то видно медуллярный (medulla) и корковый (cortex) слои. Медуллярный слой количество круглых покоящихся клеток вдоль наружного края коры — это первичные яйцывые клетки, или фолликулы. Каждая новорожденная девочка имеет 2 000 000 таких фолликулов. Созреют и образуют зрелое яйцо лишь 200-300 из них. В первые 10 лет жизни девочки первичные фолликулы остаются в покое, а образование половых гормонов происходит лишь в незначительном количестве. С наступлением полового созревания размеры яичников увеличиваются и начинают функционировать промежуточные клетки, которые выделяют больше полового гормона. К концу периода созревания образуются зрелые, то есть способные к оплодотворению яйцеклетки. |
| Фото. Развитие фолликулов происходит под влиянием гонадотропинов гипофиза — фолликулостимулирующий (ФСГ) и лютеинизирующий (ЛГ) гормоны. ФСГ стимулирует развитие фолликулов в яичниках. Фолликулы, которые находились в состоянии покоя, делятся один раз, потом другой раз. Последнее деление называется делением созревания. Оно имеет большое значение для оплодотворения и наследования родительских качеств. Около 10 фолликулов созревают каждый менструальный цикл. Вокруг яйца разрастаются сопутствующие клетки. Часть из них прилегает к яйцу, окружая его, а другие образуют граафов пузырек, который постепенно заполняется жидкостью. Только один граафов пузырек становится доминирующим фолликулом и достигает размера от 2,0 до 2,5 см. Пузырек протискивается к поверхности яичника, его оболочка все более истончается, и в один прекрасный день лопается. Когда фолликул созревает, он выделяет эстроген, который стимулирует рост эндометрия. Близко к 14 дню менструального цикла, высокий уровень эстрогена по механизму отрицательной обратной связи заставляет гипофиз остановить секрецию ФСГ и начать производство ЛГ. Через 36 после выброса ЛГ наступает овуляция. |
| Фото. Фолликулярная фаза цикла заканчивается овуляцей. При овуляции зрелое яйцо и окружающие его клетки исторгаются в брюшную полость. Щупальце с бахромчатыми лепестками (воронка яйцевода) прилегает к яичнику столь близко, что в нормальных условиях улавливает каждое выделившееся яйцо. Бывший фолликул превращается в желтое тело. В лютеиновую фазу цикла секреция ЛГ способствует развитию желтого тела. Желтое тело выделяет эстрогены и прогестерон, которые стимулируют изменения эндометрия матки для поддержания ранней беременности. Если беременность не наступает, то в течение 9 дней секреция ЛГ прекращается, и на месте желтого тела образуется рубчик — белое тело. Когда желтое тело сохраняется длительное время, то перепроизводство прогестерона может задержать менструацию или вызывать аномальные кровотечения. |
Нормальные яичники на УЗИ
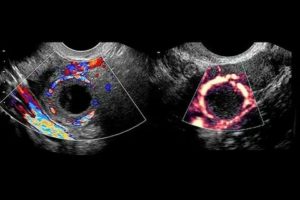
Яичники однородные по структуре, изоэхогенны по отношению к матке и гипоэхогенны петлям кишек. За счет сосудов мозговой слой может быть гиперэхогенным по сравнению с корой. Анэхогенные фолликулы расположены в корковом слое по периферии. Доминантный фолликул обычно достигает от 2,0 до 2,8 см.
Важно!!! Простые кисты яичника менее 3,0 см считаются фолликулами.
| Фото. А — Нормальный яичник по периферии имеет несколько анэхогенных фолликулов. Б — После менопаузы яичники атрофируются. Они лишены фолликулов, в них снижен кровоток, поэтому их трудно обнаружить. Женщины в менопаузе могут иметь небольшие кисты или остаточные фолликулы. Простую кисту менее 1 см у женщины в менопаузе можно проигнорировать. |
Объем яичников для разных возрастов
Объем яичников вычисляется по формуле эллипса: 0,5 х длина х ширина х высота
| Возраст | Средний объём см3 | Максимальный объем см3 |
| 0-3 месяца | 1 | 4 |
| 3 месяца — 2 года | 1 | 3 |
| 3-15 лет | 3 | 9 |
| Период менструаций | 10 | 22 |
| Постменопауза | 6 | 14 |
| Больше 15 лет менопаузы | 2 | 4 |
Изменения в яичнике на протяжении месячного цикла
| Фото. А — Нормальный яичник на 12 день цикла. Доминирующий фолликул большого диаметра и несколько мелких (2-5 мм). Почему один фолликул из когорты развивается, а остальные подвергаются атрезии? Загадка… Б — Перед овуляцией стенка доминантного фолликула имеет развитую сеть тонких сосудов, кровоток в стенке усилен. В — Атретический фолликул преовуляторного диаметра. Обратите внимание на тонкую и вялую гиперэхогенную стенку фолликула. Стенка атретического фолликула аваскулярна. Большой фолликул деформирован за счет небольших фолликулов по периферии. При росте здорового фолликула значителен прирост эстрадиола, в то время как ановуляторный фолликул производит минимум эстрадиола. |
| Фото. Запись во время овуляции (время указано внизу слева). Видно как жидкость освобождает фолликул, стенки смыкаются и появляются две утолщенные чуть гипоэхогенные параллельные полосы — это желтое тело. |
Желтое тело — это эндокринная железа, которая регулирует менструальный цикл и сохраняет раннюю беременность. Желтое тело образуется из клеток стенки преовуляторного фолликула. После овуляции объем лютеиновой ткани увеличивается, идет усиленное новообразование сосудов, растет уровень прогестерона и эстрадиола.
Высокий кровоток в жёлтом теле — это индикатор метаболической активности. Желтое тело остается неизменным до 12 недели беременности и до 23 дня менструального цикла, если беременность не наступает.
Желтое тело может наполняться гипоэхогенным жидким содержимым, в этом случае оно выглядит как киста. Жидкость внутри желтого тела должна быть истолкована как нормальное физиологическое явление. Чаще всего из сосудов стенки фолликула после разрыва истекает кровь и сукровица. Жидкость можно увидеть сразу после овуляции, впоследствии объем может уменьшаться или увеличиваться.
В течение первой недели после овуляции желтое тело можно проследить до точки разрыва на внешнем краю яичника. Если точки разрыва не видно, то трудно отличить кисту желтого тела и ановуляторный фолликул. Поэтому лучшее время для идентификации желтого тела вскоре после овуляции.
| Фото. А — Желтое тело без полости (стрелка). Б, В — Желтое тело неправильной формы с толстой изрезанной стенкой и гипоэхогенным жидким содержимым (звездочка). |
| Фото. Неоваскуляризация желтого тела начинается сразу же после эвакуации фолликулярной жидкостью. В течение 48-72 часов на УЗИ появляется сосудистое кольцо вокруг лютеиновой ткани. По мере развития желтого тела, кольцо васкуляризации становится более заметным. А, Б — Кровоток вокруг желтого тела в день овуляции. В — Кровоток вокруг зрелого желтого тела. |
Желтое тело можно видеть на протяжении лютеиновой фазы менструального цикла. При наступлении зачатия желтое тело будет сохраняться первый триместр беременности.
При отсутствии зачатия в поздней лютеиновой фазе в желтом теле начинается деградация кровотока и с наступлением следующей менструации желтое тело будет регрессировать. В результате регрессии желтого тела предыдущего цикла образуется белое тело.
Иногда можно наблюдать несколько белых тел из предыдущих менструальных циклов.
| Фото. А, Б — Белое тело обычно визуализируется в виде гиперэхогенных структур в яичниках. |
Берегите себя, Ваш Диагностер!
Источник: http://diagnoster.ru/uzi/lektsii/normalnyie-yaichniki-uzi/
Узи диагностика яичников
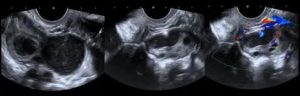
УЗИ яичников (эхография, сонография яичников) — это метод исследования внутренних половых органов женщины, позволяющий оценить структуру и состояние функции этого репродуктивного органа. Как самостоятельная процедура выполняется редко, чаще встречается в составе комплексного УЗИ органов малого таза.
Сущность метода
Ультразвук, проходя через различные по плотности ткани железы и окружающих образований, по-разному отражается, в результате чего на экране визуализируются морфологические особенности органа, такие как его положение, форма, размер, внутреннее строение.
Можно увидеть на узи наличие яичника, состояние и размеры фолликулов, наличие доминантного фолликула, желтого тела и т.д. Благодаря УЗ-обследованию можно проследить характер и физиологичность протекания менструального цикла, который регулируется за счет функционирования этого органа как железы внутренней секреции.
Исходя из этих данных, рассматриваемых в динамике, определяют состояние функций этого важного органа.
Методика проведения исследования
Способы проведения сонографии яичников
Как делают узи яичников? Выделяют три способа проведения эхографии по положению УЗ-датчика:
- Трансабдоминальный — широкий датчик располагается на коже передней поверхности живота женщины. Долгое время был единственным способом проведения узи яичников. Сейчас изолированно используется все реже, поскольку позволяет выявить лишь грубую патологию и предъявляет высокие требования к подготовке пациентки: диета для исключения газообразования, прием энтеросорбентов (активированный уголь, энтеросгель), слабительных средств, постановка клизмы для опорожнения кишечника;
- Трансвагинальный — датчик небольших размеров при этом вводится через влагалище женщины (на него надевается презерватив), продвигается вверх по половым путям до шейки матки, обеспечивая ближайший доступ к яичникам. Может выполняться без предварительной подготовки. Сейчас является приоритетным способом проведения узи яичника;
- Трансректальный — при этом способе узи яичников проводится путем введения датчика ректально. Он является альтернативой предыдущему способу. Используется при невозможности ввода датчика во влагалище (например, при сохранности девственной плевы, при маточных кровотечениях, повреждениях влагалища). Проводится довольно редко.
Сроки проведения исследования
Они варьируют в зависимости от цели проведения эхографии. Если необходимо точно оценить строение и структуру яичника, то лучше всего выполнять сканирование непосредственно после менструации, то есть на 5-7 день цикла.
В случае же определения функционального состояния при узи яичников, то есть визуализации процессов овуляции, образования желтого тела, оптимальным будет выполнять исследование с 8 по 10 (рост фолликула), с 12 по 14 (овуляция), с 22 по 24 («расцвет» желтого тела) дни.
Для оценки состояния эндометрия УЗИ проводят на 19-21 день цикла.
Нормальная ультразвуковая картина при узи яичников
Яичник в норме определяется как овальное образование, расположенное по ребрам матки и несколько сзади от нее, небольших размеров с бугристой из-за наличия зреющих фолликулов поверхностью, причем размер их зависит от времени, прошедшего с начала цикла.
Среди всех фолликулов с середины цикла отчетливо визуализируется доминантный (содержащий яйцеклетку). Размеры яичников имеют физиологические отличия и зависят от фазы цикла, возраста женщины, числа беременностей, приема гормональных препаратов и пр.
Незначительные различия в размерах правого и левого яичников могут быть и в норме. Не должны определяться кисты, опухолевидные образования.
Нормальные размеры яичников на узи:
- объем – 4 — 10 см3;
- длина – 20 — 37 мм;
- ширина – 18 — 30 мм;
- толщина –16 — 22 мм.
Нормальные параметры фолликулов при узи яичников:
- непосредственно после менструации до 7 дня – 5-10 образований размером от 2 до 6 мм;
- 8-10-й дни – определяются 5-9 фолликулов до 10 мм в диаметре, доминантный – 11-15 мм;
- 11-14-й дни – доминантный фолликул увеличивается вплоть до 20 мм, но чаще уже при 18 мм происходит разрыв его и выход яйцеклетки — овуляция;
- 15-18-й дни – лопнувший фолликул замещает желтое тело размером 14-19 мм;
- примерно до 23 дня желтое тело проходит свои стадии развития и достигает максимальных размеров 27 мм;
- после этого происходит регресс его размеров – corpus flavum уменьшается до 10-15 мм.
При критическом снижении концентрации лютеинизирующего гормона («увядание» желтого тела) происходит спазм сосудов эндометрия, в результате чего отторгается его функциональный слой — начинается менструация.
Патология при узи яичников
Врожденные аномалии развития
Это довольно редко встречающаяся патология. Выделяют следующие варианты дисгенеза органа:
- моноовария — на узи яичник нашли яичник, но он только один. Это может быть также связано с оперативным удалением органа;
- гипоплазия — уменьшенный в размерах орган с гипофункцией;
- гиперплазия железы — на узи увеличены яичники;
- ановария — отсутствие обеих желез;
- раздвоенные и добавочные яичники — с одной стороны расположено 2 нормальных по размеру органа или имеется с какой-либо стороны маленькая дополнительная железа;
- птоз (опущение) яичника — если на узи увидели яичники, но он расположены ниже, чем в норме. В дальнейшем возможно образование грыжи органа.
Оофорит и сальпингоофорит
Это воспалительные заболевания придатков матки, которые могут быть вызваны как специфической, так и не специфической микрофлорой. Диагностика, как и при других заболеваниях, безусловно должна быть комплексной и учитывать анамнестические данные, клиническую картину и т.д. На УЗИ воспаление яичников определяется следующее:
- измененная форма органа, приближающаяся к шаровидной, на узи увеличен яичник;
- анизоэхогенность (неоднородность структуры) с чередованием участков с повышенным (гиперэхогенность — воспалительный инфильтрат) и пониженным (гипоэхогенность — скопление экссудата, кисты) сигналом;
- возможно скопление экссудата в малом тазу — особенно, в самой нижней точке брюшной полости — Дугласовом пространстве;
- нечеткая визуализация фолликулов.
Однако, стоит сказать, что «золотым стандартом» в диагностике оофорита и сальпингоофорита является все же лапароскопия. Последняя, однако, сопряжена с некоторыми рисками осложнений. В свою очередь УЗ-сканирование абсолютно безопасно и противопоказаний к выполнению не имеет.
Кисты яичника
Одна из самых распространенных находок во время узи-диагностики яичников. На фото УЗИ киста яичника выглядит как округлое гипоэхогенное (темное) образование. Содержимое их может быть самым различным.
Но не всегда картина, полученная при УЗИ может трактоваться однозначно, поскольку бывает несколько видов кист, начиная от физиологических, которые проходят бесследно сами, и заканчивая малигнизированными кистомами.
Встречаются следующие виды:
- лютеиновая и фолликулярная кисты — это физиологические образования, которые чаще всего исчезают самостоятельно. Лишь иногда разрыв фолликуллиновой кисты может сопровождаться острыми болями и требует вмешательства специалистов;
- дермоидная киста яичника — определяется как образование округлой формы, имеет толстые стенки. Внутри нее визуализируются вкрапления, являющиеся клетками дермоидногопроисхождения;
- эндометриоидная (шоколадная) киста, развившаяся в результате эндометриоза. Характерна односторонняя локализация, неравномерная толщина стенок, гиперэхогенное содержимое кисты (кровь). Во время месячных в кисту могут происходить кровоизлияния, так как патологический эндометрий также циклически изменяется;
- поликистоз яичников — при этом синдроме на УЗ — исследовании яичников определяются множественные кисты. Чаще выявляется у молодых женщин;
- Самой серьезной находкой при ультразвуковом исследовании яичников является малигнизированная кистома. Однозначно по УЗИ диагноз поставить нельзя. Но если на УЗИ яичников обнаружили признаки, позволяющие заподозрить заболевание: многокамерность, содержимое плохо визуализируется, прорастание в соседние органы, свободная жидкость в брюшной полости. При обнаружении этих стигм необходимо прицельное исследование — биопсия.
Преимущества и недостатки метода
С уверенностью можно сказать, что УЗИ исследование является самым часто выполняемым в гинекологии.
Это можно объяснить целым рядом преимуществ: низкая стоимость исследования (800-1500 рублей), а в женской консультации или роддомах и вовсе бесплатно, очень высокая информативность, отсутствие противопоказаний (возможно выполнение даже при менструации и беременности) и побочных эффектов.
Однако в некоторых случаях, эхография не может дать окончательного представления о патологии, но этот недостаток легко компенсируется дополнительными исследованиями (биопсия, цитологический анализ, лапароскопия).
ПОДЕЛИТЕСЬ С ДРУЗЬЯМИ И ПРОГОЛОСУЙТЕ: (3 5,00 из 5)
Загрузка…
Источник: https://uzipro.ru/uzi-malogo-taza/uzi-yaichnikov.html
