Узи после эко с желтым телом
Содержание
Узи после эко при беременности: на какой день подсадки эмбриона делают, каковы показатели нормы?
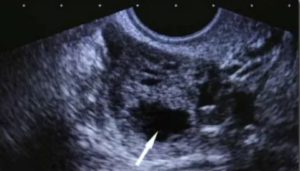
Самым информативным методом, позволяющим выявить факт наступления беременности после экстракорпорального оплодотворения, установить количество эмбрионов и определить возможные риски, является УЗИ.
В случае неудачного переноса оно поможет выяснить причину, по которой бластоцисты не прижились. Это позволит внести коррективы в следующий протокол и повысить вероятность успеха.
На какой день после подсадки проводится УЗИ? Какие показатели считаются нормальными?
На какой день после подсадки эмбрионов делают первое УЗИ?
ЭКО – репродуктивный метод, с помощью которого бесплодные пары имеют шанс стать родителями. Созревшие яйцеклетки извлекаются из яичников, после чего оплодотворяются в искусственных условиях. Полученные эмбрионы созревают в течение 3–5 дней, затем их подсаживают в матку.
Первое УЗИ после ЭКО рекомендуется делать на 21–28 день после переноса (ДПП). По истечении этого срока можно установить или опровергнуть факт успешной подсадки, выяснить количество прижившихся эмбрионов и убедиться в нормальном течении беременности. Многоплодие после ЭКО – не редкость.
Обычной практикой является подсаживание не одной, а нескольких бластоцист. Это делается с целью повышения вероятности успеха.
По желанию будущих родителей можно осуществить редукцию лишних эмбрионов, однако процедуру нужно делать на ранних сроках, поэтому УЗИ через 3–4 недели после переноса имеет большое значение.Исследование необходимо для определения состояния яичников и подбора дозировок медикаментов, которые могут назначаться для поддержания беременности. По статистике, внематочная беременность после ЭКО возникает в 3-10 случаях из 100. Раннее УЗИ позволит вовремя выявить патологию и устранить ее, избежав опасных последствий.
УЗИ после ЭКО, проведенное ранее 3-х недель после переноса, не является информативным. Более ранним способом, помогающим установить успешность процедуры, является анализ крови на хорионический гонадотропин. Он назначается уже на 14 ДПП. Этот гормон вырабатывается оболочками плода. Его наличие в организме при отсутствии онкологических заболеваний указывает на наступление беременности.
Косвенными признаками, которые могут говорить об успешном оплодотворении, являются:
- тошнота;
- изменение состояния молочных желез (набухание, повышенная чувствительность);
- эмоциональная нестабильность;
- мажущие выделения;
- повышение базальной температуры (при отсутствии гормональной терапии);
- учащенное мочеиспускание.
Какие показатели исследуются?
Обычно на 21–28 день после ЭКО назначают трансвагинальное УЗИ. На ранних сроках оно считается более точным, поскольку позволяет расположить датчик в непосредственной близости от места локализации эмбриона и получить детальное изображение полости матки. На первом УЗИ исследуются:
- расположение эмбриона и его параметры;
- тонус маточной мускулатуры;
- локализация хориона (внешней зародышевой оболочки, граничащей со стенкой матки);
- желточный мешок – внезародышевый орган, обеспечивающий эмбрион необходимыми питательными веществами;
- копчико-теменной размер;
- признаки отслойки хориона;
- наличие свободной жидкости в полости малого таза;
- сомкнутость внутреннего маточного зева.
Нормальные размеры плодного яйца и другие параметры на УЗИ при успешном ЭКО
После удачного ЭКО плодное яйцо локализуется в полости матки, хорион может располагаться по передней или задней ее стенке. Патологией считается ситуация, когда хорион, который впоследствии станет плацентой, перекрывает внутренний зев. В этом случае повышается риск гипертонуса, выкидыша, проблем с родоразрешением.
Нормальный размер эмбриона с оболочками составляет 18–22 мм, длина эмбриона от копчика до темени – 3–6 мм, величина желточного мешка – 3 мм.
Размеры могут колебаться и в более широком диапазоне, поскольку имплантация может происходить как через 3 дня, так и через неделю после переноса.
Для того чтобы получить точные данные о развитии эмбриона, данные первого ультразвукового исследования соотносят с уровнем и динамикой ХГЧ.
При отхождении плодного яйца от эндометрия возникает гематома, которая хорошо видна на первом УЗИ. Ее обнаружение требует срочных врачебных мер, поскольку говорит об имеющейся угрозе выкидыша.
Небольшое количество свободной жидкости в полости малого таза часто является вариантом нормы, однако появление выпота может быть связано с воспалительными заболеваниями органов мочеполовой системы и эндометриозом. Цервикальный канал в норме должен быть закрыт.
При наступлении беременности начинает вырабатываться слизь, формирующая слизистую пробку. Она предотвращает попадание патогенных организмов в полость матки.
Тонус маточной мускулатуры может быть нормальным или повышенным. Высокая сократительная способность мышечного слоя не является вариантом нормы. Гипертонус может вызвать самопроизвольный аборт или кровотечение.
Сколько раз нужно делать УЗИ после проведения ЭКО?
Женщинам, забеременевшим с помощью процедуры ЭКО, обычно проходить ультразвуковое исследование необходимо столько же раз, сколько и тем, которые зачали естественным путем. Плановое УЗИ при нормально протекающей беременности назначается:
- В 11–13 недель. Оцениваются риски выкидыша, пороков развития и генетических аномалий.
- В 18–23 недель. Изучается развитие плода, соответствие его параметров нормам. На этом сроке появляется возможность определить пол малыша. Специалист учитывает состояние плаценты и количество амниотической жидкости.
- В 32–36 недель. Выявляются поздние аномалии, определяются параметры плода, его положение и уточняется дата родов.
Бывают ситуации, когда врач, ведущий беременность, назначает исследование чаще. Это связано с повышенными рисками преждевременных родов, замершей беременности, нарушений развития плаценты. Иногда контроль УЗИ требуется каждые 14 дней.
После первого УЗИ, проведенного через 3–4 недели после подсадки эмбриона, может назначаться повторное исследование на 6 неделе. На этом сроке уже слышно сердцебиение малыша.
Его прослушивание имеет важное диагностическое значение – помогает оценить развитие ребенка и выявить отклонения.
Источник: https://www.OldLekar.ru/oplodotvorenie/ekstrakorporalnoe/uzi-posle-eko.html
Желтое тело при ЭКО
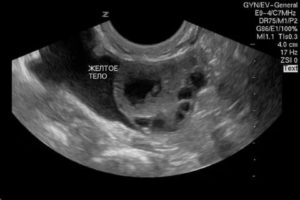
- Что такое Желтое тело?
- За что отвечает Желтое тело?
- ЭКО и желтое тело
Эко – это современный метод репродуктивных технологий, позволяющий многим семейным парам приобрести настоящее семейное счастье в виде здорового и любимого ребеночка.
Это довольно длительная процедура, так как для ее проведения необходимо полное обследование супругов, подготовка организма женщины. Этапы проведения этой процедуры начинаются с подготовки, затем стимуляции суперовуляции, пункции ооцитов, пересадка эмбрионов в матку.
Очень часто женщины хотят узнать – а как же формируется желтое тело, для чего оно необходимо и как улучшить его качество, то это значит, что она серьезно занялась своим здоровьем и хочет обрести ребенка.
Менструальный цикл женщины имеет несколько фаз. Так вот, в начале цикла в яичниках зреют фолликулы и продукция эстрадиола, необходимого для утолщения матки и формирования основы для внедрения оплодотворенной зиготы в матку.
Позже происходит овуляция и тогда же проводится пункция фолликулов с забором фолликулярной жидкости, отмыванием и выявлением яйцеклеток, помещающие в специальные термостаты на парочку дней для проведения предимплантационнной подготовки и подсадки в матку.С этим связано начало продукции прогестерона – гормона беременности, а также образование желтого тела в яичнике. Для этого часто применяется ЭКО стимуляция яичников.
Процесс забора ооцитов предусматривает прокол фолликулов с забором фолликулярной жидкости через определенный насос и отбором нескольких яйцеклеток. После этого в месте взятых фолликулов формируется желтое тело, количество которых существенно зависит от количества яйцеклеток.
Что такое Желтое тело?
А что же подразумевает под собой понятие желтое тело? Оно называется также лютеиновым – не постоянная секретирующая железа, появляющаяся в организме после овуляции и существующая до момента формирования плаценты, что в среднем соответствует где-то 16 – ти неделям беременности.
Она в организме женщины продуцирует прогестерон, снижая сократительную способность матки и приводя к пролонгации беременности.
Максимальная концентрация прогестерона в организме наблюдается на шестые сутки после наступления овуляции, что указывает на самое подходящее время для подсадки эмбрионов с «пробирки» в матку при экстракорпоральном оплодотворении.
Итак, женщине показано эко и в результате длительного обследования и подготовки к нему на первом этапе проводят стимуляцию суперовуляции, после которой незначительное время они остаются увеличенными в два раза.
На месте фолликулов, которые аспирировали, происходит формирование желтых тел, которые до 12 недель обеспечивают и поддерживают течение и развитие беременности. За счет этого они становятся очень подвижными, что чревато возникновением такого осложнения, как перекрут яичника, что ведет к нарушению кровообращения и к его гибели.
Данное острое состояние характеризуется резкой болью, которая усиливается на протяжении короткого промежутка времени.
В естественном цикле в области фолликула, который овулировал, у женщины репродуктивного возраста определяется желтое тело, которое подготавливает эндометрий к имплантации эмбриона.
Очень часто при ЭКО используют для гиперстимуляции агонисты гонадотропин рилизинг гормона, снижающие продукцию желтым телом гормонов. При этом в циклах, которых проводится стимуляция, уровень эстрадиола несоразмерно увеличен в отличии от прогестерона.Поэтому, для коррекции такого состояния применяют медикаментозную терапию, направленную на поддержание работы желтого тела и восстановлению гормонального фона сразу после пункции, ведущее к улучшению эндометрия и увеличивает вероятность наступления имплантации эмбриона или эмбрионов.
Препараты из группы прогестерона обеспечивают оптимальные условия для течения беременности до 16 недель, пока не начнет функционировать плацента, которая обеспечить развитие плода.
Для определения функциональности и способности продуцировать гормоны желтым телом во время беременности — согласно протоколам лечения принято определять уровень прогестерона и эстрадиола в момент имплантации эмбрионов и через семь дней, с целью восстановления оптимального гормонального уровня во время беременности.
При благополучной имплантации и развития беременности начинается продукция гормон — ХГЧ – хорионический гонадотропин человека, уровень которого постоянно увеличивается при нормальном течении беременности и стимулирует развитие и функцию желтого тела.
Бывает такое, когда желтое тело отсутствует, что указывает на ановуляцию.
И даже при современных репродуктивных технологиях, в частности эко, желтое тело необходимо для благоприятной имплантации эмбриона и развития беременности, поэтому в протокол по эко врачи – репродуктологи включили гормональную стимуляцию для искусственной гиперстимуляции овуляции. При этом важно контролироватьЭКО и повышенный пролактин.
Недостаточность желтого тела указывает на низкую продукцию прогестерона, а не на его отсутствие. При этом яичник, который функционирует нормально, продуцирует полноценную яйцеклетку, которая способна к оплодотворению и развитию беременности. Но в случае недостаточной выработки прогестерона развивается угроза прерывания беременности, что опасно ее прерыванием или не развитием.
За что отвечает Желтое тело?
По УЗИ диагностировать данную патологию можно при несоответствии размеров железы положенным (менее 10 миллиметров). Для уточнения диагноза пациентке проводят лабораторное исследование крови на концентрацию прогестерона.
Желтое тело при эко играет не маловажную роль в начале беременности, до тех пор, пока не начнет функционировать плацента, которая будет также продуцировать прогестерон, важный для функционирования и развития плода.
В большинстве случаев низкий уровень гормонов при беременности в результате эко связан не только за счет снижения их продукции, а и в результате слабой стимуляции со стороны плода. При снижении уровня эстрадиола уровень прогестерона продуцируется в недостаточном количестве, что существенно влияет на функциональное состояние внутреннего слоя эндометрия.
Если уровень продукции гонадотропина плодным яйцом высокий, то желтое тело при эко не вырабатывает достаточное количество прогестерона для адекватного развития беременности.
При этом женщине проводится гормональная коррекция состояния в первые месяцы беременности строго лечащим врачом в индивидуальном порядке, что способствует хорошему развитию беременности после проведения программы эко.Среди основных функций, которые выполняет желтое тело в организме женщины после экстракорпорального оплодотворения, необходимо выделить основные: продукция прогестерона до начала функционирования плаценты, защищает организм от появления новых яйцеклеток и созревания фолликулов, контролирует тонус матки, а также с помощью его гормонов происходит питание эмбриона.
Размеры временной железы внутренней секреции, функция которой крайне необходима для сохранения, пролонгации беременности и удовлетворительного развития плода, постоянно изменяются в зависимости от срока беременности, так как на ранних сроках основная функция в регуляции гормонов принадлежит ей, но со временем размеры ее уменьшаются, так как формируется плацента, которая и возьмет на себя функцию выработки прогестерона, необходимого во время беременности для ее сохранения и развития.
Как же изменяется размер ЖТ при беременности с помощью эко. Итак, так как с начала беременности вся функция выработки гормонов, необходимых для развития беременности, принадлежит желтому телу, то и размеры его в первые 12 -16 недель достигают 2см и более, так как именно в этот период оплодотворенная яйцеклетка активно делится и растет, что требует большого количества прогестерона.
Следовательно, чем больше размер желтого тела, тем больше гормона он способен продуцировать для развития беременности. Начиная с 12 недель — размеры его постоянно уменьшаются или оно полностью исчезает, так как к 16 неделям беременности формируется плацента, которая с 20 недель начинает полноценно функционировать.
В некоторых случаях желтое тело длительное время сохраняется в яичниках беременной женщины.
Очень часто в организме женщины при беременности наблюдаются патологические состояния.
Что же касается желтого тела, то его размеры могут быть достаточно маленькие – до 1 см в сроке до 12 недель, что указывает на гормональную недостаточность и подразумевает коррекцию гормональными препаратами, так как недостаток прогестерона ведет к плохой имплантации оплодотворенной яйцеклеткой или отторжению ее от стенок матки, что увеличивает шанс наступление самопроизвольного аборта. Если же желтое тело превышает три сантиметра — это указывает на формирование кисты, которая в большинстве прецедентов в конце второго триместра рассасывается, при этом никакого влияния на развитие плода или течение беременности не оказывает, но она опасна только возникновением такого осложнения, как ее разрыв или перекрут ножки. Поэтому всем беременным, у кого размер желтого тела при беременности превышает допустимые границы – показано регулярное наблюдение и обследование у врача гинеколога – репродуктолога. В большинстве случаев течение кисты бессимптомное, но иногда присутствуют тянущие боли внизу живота и пояснице, нарушение менструального цикла. Для ее определения достаточно сделать ультразвуковое исследование органов малого таза, что позволит ее обнаружить. В случае возникновения осложнений показано оперативное вмешательство в ургентном порядке.
Эко и желтое тело
Всем известно, что желтое тело, возникшее в яичниках на месте пунктированных или лопнувших фолликулов, вырабатывает прогестерон в среднем до 12 недель беременности, и пока плацента не выполняет гормонопродуцирующую функцию — оно является основным органом, отвечающим за развитие беременности.
Спустя 12 недель беременности плацента выполняет функцию продукции прогестерона. В момент, когда эмбрион имплантировался в полость матки уровень гормонов увеличивается и это указывает на благоприятное течение и становление будущей беременности.
В среднем уровень прогестерона позже подсадки эмбрионов в матку составляет 6.91 – 56.61 нмоль\л. Если этот уровень ниже границы нормы, то это указывает на угрозу прерывания беременности и является прямым показание к лечению прогестероном.
Для своевременной диагностики отклонений и угрозы прерывания беременности необходимо строго контролировать гормоны в установленное время, согласно программе оплодотворения, которые Вам назначит врач репродуктолог, ведущий Вашу беременность, так как своевременная их коррекция увеличивает шансы на благоприятное оплодотворение и исход беременности.
После регрессии желтого тела в яичнике — на его месте формируется белое тело в виде рубца из соединительной ткани.Снижение количества и продолжительности секреции прогестерона желтым телом или недостаточная секреторная трансформация эндометрия, приводят к недостаточности ЛФ, что в свою очередь ведет к неудачам имплантации.
Необходимо выделить основные этапы формирования желтого (лютеинового) тела или тела беременности. Среди них выделяют:
- Этап зарождения: оно формируется в том яичнике, где произошла овуляция. Иногда созревает несколько яйцеклеток, что свидетельствует о развитии ЖТ в том месте, где была яфйцеклетка.
- Этап роста и развития в среднем заканчивается на третьи сутки после овуляции, что влечет за собой следующий этап
- Этап продукции гормона – прогестерона
- И наконец, заключительный этап в развитии его – деградация желтого тела. При наступлении беременности в среднем он соответствует первым 12 неделям беременности, но в случае не наступления беременности – деградация его происходит к началу следующей менструации.
Очень часто в организме беременной женщины развивается несколько желтых тел.
Почему так происходит и с чем это связано? Согласно клиническим исследованиям, проведенными в этой сфере, выяснено, что несколько желтых тел могут развиваться при: спонтанной множественной овуляции, при стимуляции овуляции, при экстракорпоральном оплодотворении за счет проведения суперовуляции, а также при наличии пороков развития матки. В норме у женщины во время одного цикла созревает один фолликул, содержащий яйцеклетку, но может быть овуляция одновременно в обеих яичниках, приводящие к оплодотворению яйцеклеток и развития многоплодной беременности.
Во время стимуляции овуляции при эко происходит созревание многих фолликулов. Это зависит от возраста будущей мамы, овариального резерва и от дозы препаратов, которые применяются в протоколе.
Технология ЭКО заключается в гиперстимуляции суперовуляции, в результате которой возможно получение и нескольких десятков фолликулов, что увеличивает шанс оплодотворения с помощью нескольких плодных яиц. В нашей стране, согласно клиническим стандартам, при эко подсаживают 2 эмбриона.
По статистике образование двух жт у женщины после 35 лет значительно увеличивается, что связано со спонтанной множественной овуляцией за счет возрастных гормональных изменений.
Итак, исходя из вышесказанного, следует, что желтое тело во время проведения процедуры ЭКО является также необходимым при имплантации эмбрионов и развитие беременности до начала функционирования плаценты, что соответствует примерно 16 недель. Из этого следует понимать, что диагностика уровня гормонов и данные узи исследования помогают репродуктологу судить о функции желтого тела и необходимости гормонотерапии при его недостаточности.
Для получения возможности на бесплатную процедуру ЭКО достаточно всего лишь пройти регистрацию на нашем сайте и подать заявку, после чего Вы попадете в список пар, желающих провести бесплатную процедуру экстракорпорального оплодотворения. После этого Вы пройдете ряд диагностических процедур для установления диагноза и получения направления на ЭКО, что позволяет Вам в течении месяца пройти эту процедуру и получить шанс на благоприятный исход.
Источник: https://registr-eco.ru/temyi/chto-takoe-eco-ekstrakorporalnoe-oplodotvorenie/osnovnye-etapy-protsedury-eco/zheltoe-telo-pri-eko.html
Признаки беременности после ЭКО
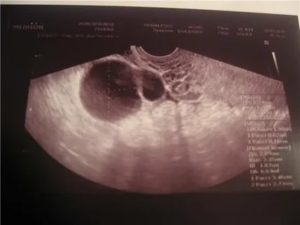
ЭКО процесс очень деликатный. Внедрение в святая святых женского организма должно быть очень бережным. задача сохранить плод, если он начал развиваться. Признаки беременности после ЭКО в первые недели проявляются неявно. Начинаются тревоги и беспокойства, вызванные неизвестностью.
Но врачи настоятельно рекомендуют делать тест на беременность не ранее, чем через 2 недели от подсадки оплодотворённых яйцеклеток. До этого срока он может показать ложные результаты и стать причиной ненужного стресса для женщины в такой ответственный период.
Каждый ранний признак беременности после ЭКО большая радость для будущей мамы, с нетерпением ожидающей результата.
Признаки успешной имплантации эмбрионов
Искусственное оплодотворение заключается во введении в матку эмбрионов разного срока развития:
- 3 дня;
- бластоцисты (5-6 дней).
Возраст зародышей выбирает врач, но шансы выше у бластоцист.
Тест на беременность после ЭКО врачи рекомендуют делать спустя 2 недели, потому что гормональная терапия, проводимая для создания необходимых условий в матке, не позволяет получить достоверные результаты. А первые признаки могут быть ложноположительными.
Обычно у женщины ощущения после подсадки тревожные, ведь вероятность успешной имплантации с первой попытки 35-50%, а у женщин старше 40 лет не боле 20%. ЭКО-мама в ожидании результата склонна обнаруживать у себя ложные признаки.
Хотя следует отметить, что экстракорпоральное оплодотворение делает ранние признаки наступившей беременности более ярко выраженными из-за приёма гормонов.
Когда яйцеклетка крепится к стенке матки, женщина начинает ощущать дискомфорт внизу живота, появляется частое желание сходить в туалет. Возникают болезненные тянущие ощущения. Дело в том, что происходит приток крови к половым органам, матка увеличивается и давит на мочевой пузырь и брюшину.Верный признак успешной имплантации – задержка менструального цикла при условии, что месячные у женщины наступают день в день. Следует отличать менструальную кровь от кровянистых выделений при повреждении слизистой во время имплантации.
Наступление зачатия можно отследить по повышению базальной температуры до 37,2 °С. Её следует фиксировать утром лёжа в горизонтальном положении. Можно вести записи
Симптомы беременности до тестирования
Кроме выше названных, можно отметить и другие признаки беременности после эко. Так как из-за поддерживающей терапии тест на беременность после ЭКО не даёт достоверных результатов, следует ориентироваться на косвенные показатели:
- болевые ощущения в пояснице;
- слабость, сонливость;
- обострение обоняния;
- утреннее подташнивание, иногда с рвотой, появляется отвращение к пище;
- отёки рук и ног;
- появление прозрачных или белых влагалищных выделений без запаха;
- смена вкусовых пристрастий (часто тянет на солёную и другую пищу, снимающую тошноту);
- нарушение стула, (живот при беременности может немного надуться из-за процессов газообразования);
- груди болят и увеличиваются, набухают соски.
Все симптомы схожи с признаками естественного оплодотворения, но они могут проявиться раньше и сильнее из-за приёма искусственных гормонов. Первые признаки беременности до задержки после ЭКО также схожи с таковыми при естественном наступлении зачатия.
Как только заканчивается гормональная терапия, делается тест на беременность после ЭКО (через 5-7 дней). При оплодотворении тест мочи покажет 2 полоски.
Не следует терпеть боль, игнорировать повышение температуры тела и появление обильных или кровянистых выделений, это могут быть признаки угрозы выкидыша. С малейшим недомоганием надо обращаться в медучреждение, где проводилась имплантация, и строго следовать назначениям врача.
Узи после эко и его сроки и цели
Тест на беременность после ЭКО с помощью УЗИ можно проводить уже на 21 -28 сутки от проведения процедуры. УЗИ поможет выявить:
- где произошло прикрепление эмбриона к стенке матки;
- сколько прижилось зародышей в результате переноса эмбрионов;
- каково состояние яичников;
- насколько жизнеспособен плод.
Если беременность у женщины после ЭКО развивается с патологиями, возможно, потребуется делать УЗИ чаще, чем при обычной беременности.
Женщина на ранних сроках после ЭКО обследуется трансабдоминально или трансвагинально. Трансвагинальный способ позволяет лучше рассмотреть полость матки и плод. На поздних сроках он не применяется.
Когда делать тест на беременность при ЭКО
Самый простой тест на беременность после ЭКО – проверить мочу диагностическими полосками. На какой день от процедуры искусственного оплодотворения это сделать, подскажет врач, который проводил лекарственную терапию для успешной имплантации.
Результат тестирования должен показать беременность, то есть жизнедеятельность зародышей после ЭКО, а не тест какого-либо искусственного гормона в моче. Обычно врач рекомендует сделать тест через неделю после прекращения приёма гормональных препаратов.
Тесты бывают разных конструкций:
- стрип-тесты;
- планшеты;
- струйные;
- электронные;
- резервуарные.
Они отличаются по цене, проценту достоверности результата, удобству в использовании. Рекомендуется проводить тест утром для большей достоверности.
Уровень ХГЧ
Одним из точных методов установки беременности не только после ЭКО является определение уровня ХГЧ – хорионического гонадотропина человека. Его измеряют в биологических средах – крови и моче.
Если после ЭКО начались гормональные изменения и показания уровня ХЧГ удваиваются через каждые два дня, это указывает на то, что эмбрион прижился.
ХГЧ синтезируется клетками оболочки зародыша и препятствует выкидышу.
ХГЧ – это гормон, который стимулирует рост жёлтого тела яичника и продуцирование им повышенного уровня прогестерона и эстрогенов. Благодаря этому, первые дни и недели после зачатия поддерживаются клетки эндометрия, и плод первого триместра успешно развивается.
Уровень ХГЧ при разном возрасте плода, мМЕ/мл:
- 1-2 недели 25-156;
- 2-3 недели 101-4870;
- 3-4 недели 1110-31500.
При многоплодности нормы гормона выше.
В моче гормон определяется приблизительно с помощью тестовых полосок, на которые нанесёно активное вещество с красителем. Оно вступает в реакцию с ХГЧ и окрашивает вторую полоску.
Чувствительность тестов разных артикулов варьируется в интервале 15-25 мМе/мл, что соответствует возрасту плода 1-2 недели (ближе к 7 дням). Рекомендуется пользоваться тестами в утренние часы, когда содержание ХГЧ в моче максимально.
При искусственном оплодотворении лучше определять содержание гормона в крови, так как это позволит получить точные значения. Необходимость анализа и сроки проведения определяет врач, исходя из даты прекращения гормональной терапии (через 5-7 дней). Кровь для анализа забирается утром натощак.
ЭКО давно перестало быть экзотикой. Это хорошо разработанный метод лечения бесплодия. Процент наступления зачатия с первой попытки растёт. Совершенствуется процесс ведения таких беременных врачами репродуктологами в специальных центрах. В большинстве случаев процесс развития плода протекает так же, как при естественном оплодотворении, и заканчивается рождением здоровых полноценных малышей.
Источник: https://childeco.ru/posle-eko/priznaki-beremennosti.html
Когда и зачем после ЭКО делать УЗИ
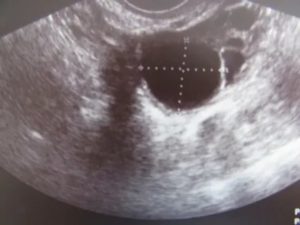
УЗИ расшифровывается как ультразвуковое исследование. Оно дает полноценную картину любого органа. Его всегда назначают во время беременности. В случае с ЭКО к нему подходят с особым вниманием.
Узи после эко необходимо для оценки состояния эмбрионов после оплодотворения. Первое исследование проводят для подтверждения факта зачатия, а последующие – для контроля процесса протекания беременности.
Что такое ЭКО и зачем проводится
Чтобы понять все особенности УЗИ, нужно знать, что из себя представляет экстракорпоральное оплодотворение. Процедуру начали практиковать с 1978 года. Она помогает бесплодным парам забеременеть. Особенность ЭКО: яйцеклетку оплодотворяют вне тела женщины.
Эко применяется при различном бесплодии. Бесплодными могут быть оба партнера или только женщина. Основной возраст людей, которые идут на процедуру ЭКО, тридцать лет и более.
Процедура экстракорпорального оплодотворения протекает в следующей последовательности:
- Первоначально женщине усиливают рост фолликул с помощью гормонов. Этим врачи добиваются как можно большего созревания яйцеклеток. Только в этом случае шансы забеременеть существенно увеличиваются.
- Далее доктор извлекает из тела женщины созревшие фолликулы. Для этого он использует очень тонкую иглу и датчик УЗИ.
- Далее специалисты делают отбор яйцеклеток, которые отличаются необходимой зрелостью. Из спермы отбирают сперматозоидов.
- Перед соединением сперматозоидов и яйцеклеток, последних выдерживают несколько часов в специализированном инкубаторе. После скрещивания эмбрион оставляют дозревать в течение 72 часов. Затем его переносят в матку.
- В матку обычно подсаживают от двух до пяти эмбрионов.
Такое число необходимо для более продуктивного зачатия.
- На последнем этапе женщине назначают гормонотерапию, чтобы эмбрион хорошо закрепился.
Ультразвуковое исследование можно делать на 12-14 дней после процедуры ввода эмбрионов в матку.
Гормон ХГЧ
В случае удачного мероприятия (ЭКО) скоро женщина начинает ощущать первые признаки беременности. Происходит это по следующей причине. После подсадки проходит время для того, чтобы клетка имплантировалась. На это уходит около трех дней.
Но в некоторых случаях организму , требуется до 10 дней. Такой временной промежуток считается нормой и не вызывает опасения у врача. После того как клетка войдет в матку и обоснуется так, в организме начинается выделяться важный гормон: гормон ХГЧ.
Именно он влияет на самочувствие женщины.
Для определения названного гормона лучше делать именно анализ крови на ХГЧ, чем аптечную тест-полоску. Анализ крови дает более информативный ответ о беременности.
Он показывает, осуществилось зачатие или нет, сроки беременности, течение беременности. Анализ крови эффективен на очень ранних сроках. Кровь даст результат спустя 2 недели после ЭКО.
Тогда на УЗИ беременность еще увидеть нельзя. Сдавать анализ нужно в утренние часы.Результаты анализа обычно интерпретируются так: отрицательный (беременности 100% нет), положительный (беременность 100% есть) и слабоположительный.
Слабоположительный результат может говорить о следующем:
- Лабораторная ошибка.
- Зародыш закрепился позже предполагаемого срока.
- Эмбрион расположился вне матки.
- Самопроизвольный выкидыш.
Если анализ крови дал слабоположительный результат, то повторить его следует через 2-3 дня.
Беременность и признаки
Обычно у будущей мамы наблюдаются следующие симптомы:
- Перепады настроения: от хорошего до ужасного. Эмоциональность имеет резкий характер.
- Набухание груди.
- Признаки раннего токсикоза.
- Боль внизу живота.
- Изменение окраса сосков.
- Приливы и озноб (говорят о гормональной перестройке).
- Увеличение базальной температуры.
- Покраснения кожи.
Зачастую первые признаки беременности отсутствуют. В этом случае узнать о беременности позволит тест ХГЧ. После получения положительного результата стоит направиться на ультразвуковое исследование.
Когда делают узи после эко
Процедура ЭКО считается сложной. Поэтому ультразвуковое исследование после него проводят с особой внимательностью.
Первое УЗИ назначают в промежутке 21-28 дней после ЭКО. Далее в процессе вынашивания ребенка понадобится еще 2 обследования:
- Второе УЗИ: 16-21 неделя.
- Третье УЗИ; 32-36 неделя.
Процедура ультразвукового исследования абсолютно безвредна для мамы и плода. Она необходима, потому что позволяет точно определить состояние плода, выявить его патологии и дать информацию о точном сроке беременности.
УЗИ: первый триместр
Первый ультразвук подтверждает факт беременности и выясняет жизнеспособность плода. Кроме этого, оцениваются и другие показатели:
- Где расположилось плодное яйцо (в полости матки, в трубе или в яичниках).
- Сколько зародышей насчитывается.
- В каком состоянии находятся яичники.
В некоторых случаях УЗИ могут повторить. Целью повторного исследования после первого скрининга является:
- Подтверждение факта закрепления плодного яйца и положительный характер протекания процесса.
- Определение сердцебиения и сердечного ритма зародыша.
На первом УЗИ исключаются очень опасные патологии. К ним относятся:
- Синдром Дауна. Ребенок будет иметь серьезные нарушения в работе сердца, плоское лицо и сильное отставание в развитии.
- Синдром Патау и синдром Эдвардса. Дети Дауны могут жить 40 лет, а младенцы этими заболеваниями не протянут и одного года.
УЗИ с высокой точностью даст результат о здоровье будущего плода.
Если результаты искусственного оплодотворения отрицательны, то все равно потребуется сделать еще одно УЗИ скрининг. Оно поможет доктору определить вероятную причину неудачи. Повторное УЗИ после неудачного ЭКО – это важный шаг к дальнейшему успешному зачатию.
УЗИ: второй триместр
Особенности УЗИ после ЭКО на втором триместре выглядят следующем образом:
- Сначала определяют уровень гормонов.
- Далее оценивают показатель ХГЧ и свободного эстриола.
Тем самым еще раз исключают вероятность серьезных заболеваний у плода.
- Потом исключают следующие пороки: отсутствие больших полушарий головного мозга, неразвитость брюшной стенки, патология нервной трубки.
Другие параметры исследования определяет врач.
Во втором триместре смотрят не только органы женщины (матка, почки, яичники), но внимательно рассматривают сформированные внутренности малыша. Так же оценивают состояние плаценты, скорость кровотока и снабжение ребенка кислородом. Для женщин после ЭКО это УЗИ проводят с особой тщательностью.
УЗИ: третий триместр
На 32-34 недели делают третье УЗИ. Во время него так же осматривают плаценту, оценивают кровоток и сравнивают реальный размер плода со сроком беременности. Помимо этого, смотрят здоровье органов плода и особенности их структуры.
Родоразрешение после ЭКО наступает чаще, чем после естественной беременности. Поэтому 37 неделя и последующее время – это очень опасный период.
Беременная женщина обязана идти на УЗИ, подготовленной в материальном плане. На процедуру она должна принести с собой: тапочки (для соблюдения чистоты и стерильности в медицинском центре), пеленку (для того чтобы лечь на нее), презерватив (его необходимо будет отдать врачу, он оденет изделие на трансвагинальный датчик), полотенце (для того чтобы вытереть специальный гель с кожи).
Процедура закончится выдачей протокола УЗИ. В нем будут указаны следующие данные:
- Бипаристальный размер головки плода.
- Копчико-теменной размер.
- Размеры носовой кости.
- Число сердечных сокращений (ударов) в минуту.
- Толщина воротникового пространства.
Все данные указываются в мм. Протокол УЗИ необходимо обязательно показать доктору.
Таким образом ,ультразвук не только подтверждает удачно проведенное ЭКО, но и выявляет опасные патологии. Особое внимание обращается на многоплодность. К этому женщина должна быть готова.
Во время ЭКО это часто встречающиеся явление. Беременность двумя и более плодами обычно не длится девять месяцев. Родоразрешение наступает немного раньше.
Так же существует серьезный риск самопроизвольного прерывания беременности (выкидыш).
В большинстве случаев после ЭКО беременность не наступает. Останавливаться не полученном результате не стоит.
Обычно беременность не наступает по следующим причинам:
Скорее всего, беременность наступит после второй или третий попытке.
Если первое УЗИ прошло успешно, это не значит, что последующие исследования не нужны. Думать так женщине крайне опрометчиво. Посещать врача и проходить повторные УЗИ необходимо.
Кроме этого, будущая мама должна внимательно относиться в своему организму. Необходимо обязательно сообщать гинекологу о несвойственных симптомах.
Врач в этом случае может назначить повторное ультразвуковое обследование.
Виды УЗИ
УЗИ может быть нескольких видов:
- Трансабдоминальное УЗИ. Осмотр проводится через брюшную стенку. По животу женщины перемещается датчик. Зафиксированная информация отображается на мониторе. Это УЗИ безвредно и не дает неприятных ощущений. Трансабдоминальное обследование применяют во втором и третьем триместре.
К этому времени ребенок достигает больших размеров и его можно рассмотреть через брюшную стенку. Подготовка для этого вида ультразвуку не требуется.
- Трансвагинальное УЗИ. Осмотр проводят с помощью специального датчика, который располагают в зоне влагалища. УЗИ хорошо подходит для ранних сроков, когда плод еще очень мал и его нельзя просмотреть через брюшную стенку.
Влагалищный датчик позволяет увидеть полость матки и плодное яйцо через внутреннюю стенку небольшой толщины. Для проведения исследования требуется небольшая подготовка. Женщина должна явиться на осмотр с пустым мочевым пузырем и кишечником. Желательно за несколько дней пересмотреть свой рацион, чтобы избежать газообразования на процедуре.
- Комбинированное УЗИ.
Если картина не совсем ясна, то вышеперечисленные исследование совмещают.
В своевременной медицине появилось новшество – это 3D исследование. Оно позволяет видеть на экране монитора, где точно находится эмбрион и какого он в настоящее время размера. Мама и папа смогут увидеть зарождение своего малыша и при желании сделать его фотографию. Третья неделя беременности даст с помощью ультразвука сердцебиение будущего ребенка.
После ЭКО в качестве первого УЗИ используется трансвагинальный метод. Именно он поможет доктору рассмотреть плодное яйцо и посчитать количество зародышей.Известно, что ЭКО не дает стопроцентной гарантии беременности. Положительный результат наблюдается только в 40% случаев. Очень часто (в 25%) в матке женщины начинают развиваться несколько зародышей. Это говорит о многоплодной беременности. Женщина может стать женщиной двоих или троих детей сразу. Редко после ЭКО возникает внематочная беременность.
Заключение
Значение ультразвукового исследование для женщины и плода велико. Оно не только подтверждает наличие беременности после сложной процедуры ЭКО, но и выявляет серьезные патологии плода.
Отзывы
Вчера успокаивала свою младшую сестру. Ее тревога была вызвана предстоящим УЗИ. Ей недавно делали ЭКО (уже третья попытка). Тест ХГЧ дал радостный положительный ответ. Она так трясется над своим животом, что даже стала отказываться от похода к узисту. Вдвоем с мамой мы ее пытались убедить, что это безвредно. Не слушает. Она просто боится любых вмешательств.
Особенно сестра против вагинального введения датчика. Боится, что врач ей что-нибудь там повредит и это, безусловно, скажется на плоде. Вообще моя сестра современная девушка. И это на нее не похоже. Я думаю всему виной гормоны беременности. А так же то, что они с мужем очень долго ждали этого момента.
Если уговорить по поводу необходимости УЗИ не получится, придется силой тащить ее в медицинский центр.
Мне вчера сделали первое УЗИ после ЭКО. Я наверное счастливая, так как ЭКО получилось с первого раза. Даже не ожидала. Почему я так долго ждала естественной беременности и не пошла на ЭКО раньше? Теперь обвиняю себя в этом. По подводу УЗИ: все хорошо (как должно быть в медицинских книжках).
-
Гонал 33%, 3751 голос
3751 голос 33%
3751 голос — 33% из всех
-
Клостилбегит 25%, 2843 голоса
2843 голоса 25%
2843 голоса — 25% из всех
-
Менопур 16%, 1811
1811 16%
1811 — 16% из всех
-
Пурегон 14%, 1617
1617 14%
1617 — 14% из всех
-
Прегнил 8%, 955
955 8%
955 — 8% из всех
-
Меногон 3%, 346
346 3%
346 — 3% из всех
Источник: https://BornInVitro.ru/eco-icsi/uzi-posle-eko/
