Узи при пролапсе гениталий
Содержание
Узи при пролапсе гениталий
Поиск и подбор лечения в России и за рубежом
Опущение половых органов
Трансвагинальное УЗИ проводится при помощи датчика, который вставляют во влагалище. При генитальном пролапсе необходимо проведение этого исследования.
УЗИ позволяет обнаружить изменения во внутренних половых органах, исследовать органы малого таза – матку, яичники, маточные трубы, шейку матки. По достоверности трансвагинальное ультразвуковое исследование превосходит обычное.
Датчик трансвагинального УЗИ можно приблизить к органам малого таза во время исследования. При трансабдоминальном УЗИ такой возможности нет.
Для трансвагинального УЗИ женщина раздевается так же, как и для гинекологического осмотра. Она ложится на кушетку, согнув ноги в коленных суставах или на гинекологическое кресло. На датчик одевают стерильный презерватив и вводят глубоко во влагалище. На него наносится специальный гель для УЗИ, что способствует снижению дискомфортных ощущений.Боли во время этого исследования быть не должно, если Вы чувствуете боль, скажите об этом врачу. Диаметр датчика – около 5 сантиметров, длина – 12 сантиметров. Специальной подготовки перед трансвагинальным УЗИ не требуется. Существуют противопоказания к этому исследованию: его нельзя проводить, если есть аллергия на латекс.
Мочевой пузырь перед исследованием заполнять не надо (в отличие от трансабдоминального УЗИ).
| Заявка на гинекологическое лечение |
Пролапс гениталий — опущение и выпадение тазовых органов
Пролапс тазовых органов (ПТО) — это хроническое заболевание, возникающие в результате ослабления мышечно-связочного аппарата органов малого таза, приводящие к опущению стенок влагалища и выпадению матки. Смещение внутренних половых органов образует грыжевое выпячивание в просвет влагалища, выходящее на поздних стадиях за пределы половой щели.
Опущение только передней стенки влагалища — это цистоцеле, опущение задней – ректоцеле.
Рост заболеваемости ПТО в настоящее время приобретает масштаб скрытой и молчаливой эпидемии.
Главной причиной ПТО является несостоятельность мышц тазового дна и брюшной стенки, чаще возникающая после родов через естественные родовые пути, дисплазия соединительной ткани и синтеза коллагена.
Цистоцеле может быть причиной расстройств мочеиспускания, в том числе и скрытого недержания мочи и увеличения количества остаточной мочи, а также задержка мочи.
Женщины с опущением задней стенки — ректоцеле обычно страдают дисфункцией прямой кишки, недержанием кала и газов или задержки кала и газов. Частая задержка стула ведет к напряжению, повышению внутрибрюшного давления и, как следствие, к дальнейшему прогрессированию пролапса и ректоцеле.
При осмотре, как правило, половая щель зияет, опущены стенки влагалища и шейки матки, в некоторых случаях отмечается неполное и полное выпадение тазовых органов, декубитальные язвы из-за мацерации шейки матки и стенок влагалища с бельем. Существенную помощь в оценке состояния тазового дна оказывает ультразвуковое исследование. В силу неинвазивности данного метода мы его проводим при любой степени пролапса.
Для оценки структур тазового дна и дисфункции нижних отделов мочевого тракта используют промежностное 2D УЗИ, размеры щели диафрагмы таза определяются с помощью 3D.Для оценки структур тазового дна также используется динамическая МРТ.
У женщин с ПТО и нарушением мочеиспускания проводим урофлоуметрию и комбинированное уродинамическое исследование с определением остаточной мочи.
Лечение пролапса тазовых органов
Мы успешно используем урогинекологические пессарии, которые позволяют восстановить анатомическое положение тела и шейки матки, предотвратить непроизвольное мочеиспускание при напряжении, кашле, чихании и поднятии тяжести, предупредить дальнейшее прогрессирование опущения тазовых органов и возможность отсрочить время операции.
В отделении разработан специальный комплекс: тренировка мышц тазового дна с электростимуляцией в режиме биологической обратной связи на аппарате Уростим, тренировка мышц тазового дна под контролем УЗИ, и с помощью портативных аппаратов (различных модификаций), индивидуально подбираемые для каждой пациентки.
У нас в отделении проводится экстракорпоральная магнитная стимуляция нервно-мышечного аппарата тазового дна на современном аппарате-кресле Авантрон.
Данный метод позволяет справиться с такими проявлениями дисфункции тазового дна как опущение стенок влагалища, недержание мочи, гиперактивный мочевой пузырь, запоры, сексуальная дисфункция, аноргазмия, хроническая тазовая боль. Лечение проводится не только женщинам, но и мужчинам.
В отделении разработаныи внедрены в практику новейшие малоинвазивные и лазерные технологии (фракционный СО2 лазер методика MonaLisa Touch, лазер Дека, Эрбиев лазер Фотона). Данные методы являются высоко эффективными и проводятся в амбулаторных условиях.
Широко проводим коррекцию промежности с помощью монофиламентных нитей Дермафил — это современная методика, позволяющая добиться не только решения проблемы с недержанием мочи, но добиться сужения влагалища, улучшив качество сексуальной жизни женщины. Это также является малоинвазивной хирургической операцией, которая выполняется в условиях дневного стационара, но позволяет добиться самого долгосрочного эффекта.
Врачи нашего отделения обладают навыками самых современных методов лечения пролапса тазовых органов.
После сорокалетия у многих представительниц слабого пола в силу различных обстоятельств ослабляются внутренние мышцы тазового дня, поддерживающие внутренние органы. На научном языке это называется пролапс гениталий или опущение матки и стенок влагалища.
На последних стадиях патология лечится только хирургическими методами, поэтому важно вовремя, при малейших нарушениях, обратиться к врачу-гинекологу. Клиника женского здоровья на начальных этапах развития болезни предлагает пациенткам эффективные методы решения проблемы, в том числе лечение лазером, когда коррекция пролапса гениталий проводится безоперационно.Источник: https://ginekologiya-urologiya.ru/diagnostika/uzi-pri-prolapse-genitalij
Ультразвуковая диагностика пролапса гениталий и его осложнений у женщин — Чечнева М.А
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Тазовые нарушения, включающие недержание мочи, опущение и выпадение тазовых органов, дисфункцию прямой кишки, могут вызвать значительное снижение трудоспособности и качества жизни.
По данным Mayo Clinik, у 1/3 всех женщин в разные периоды жизни отмечаются подобные нарушения, а по мнению Walters, недержанием мочи страдают от 10 до 58% женщин [1-3]. Секция урогинекологии Университета Торонто в отчете по демографическим показателям и перспективам называет опущение и выпадение тазовых органов «скрытой эпидемией».
Частота заболевания постепенно возрастает в молодом возрасте, имеет пик в среднем возрасте, затем отмечается ее увеличение в пожилом возрасте. По данным M.D. Moen [2], в настоящее время 11% женского населения нуждаются в оперативной коррекции нарушений тазового дна. Почти 30% операций на тазовом дне проводятся по поводу рецидива болезни.
Несмотря на введение новых диагностических методов, усовершенствование техники хирургических операций, частота рецидивов и неудовлетворительных результатов остается высокой [4].
Диагностика опущения и выпадения половых органов у женщин в большинстве случаев не представляет сложностей и основана на клинических методах. К недостаткам клинического метода относятся сложности выявления самых ранних степеней пролапса, в ряде случаев недостаточная объективность оценки степени опущения и отсутствие возможности сравнительного анализа в динамике.
Материалы и методы
С целью описания возможностей дополнительных методов исследования пролапса гениталий проведено ультразвуковое исследование (УЗИ) у 482 пациенток с опущением, выпадением и нарушением функции тазовых органов без попыток оперативной коррекции данной патологии в анамнезе.
Клинические проявления пролапса гениталий и его осложнений у обследованных пациенток были представлены опущением стенок влагалища в 263 (54,6%) случаях, выпадением матки — в 157 (32,6%), выпадением купола влагалища — в 8 (1,65%), цистоцеле — в 350 (72,6%), ректоцеле — в 221 (45,8%), энтероцеле — в 4 (0,82%).
Возраст обследованных составил от 23 до 76 лет. Бессимптомно протекали 85 (17,6%) случаев, выявленных впервые при ультразвуковом скрининговом исследовании.
Большинство женщин предъявляли жалобы на недержание мочи при физической нагрузке (60,9%), реже на учащенное мочеиспускание (18,2%), задержку мочеиспускания (1,8%), чувство полового дискомфорта и ощущение инородного тела во влагалище (4,1%), а также на затрудненное опорожнение кишечника (42,7%). Выпадение матки и влагалища было основной причиной обращения к врачу у 18,6% пациенток.
Для анатомо-функциональной оценки стенок влагалища и тазового дна этим женщинам произведено УЗИ с применением пробы Вальсальвы, измерением уретро-везикальных углов, оценкой гипермобильности уретры, подвижности задней стенки влагалища, оценкой деформации прямой кишки и положения шейки матки относительно входа во влагалище.
При проведении исследования в покое оценивали степень выраженности анатомических нарушений, а при выполнении пробы Вальсальвы — степень смещения тазовых органов при повышении внутрибрюшного давления. Для стандартизации анатомических показателей исследование проводили через 1-2 ч после полного опорожнения мочевого пузыря при обычном питьевом режиме.
В условиях сохраненной почечной фильтрации объем пузыря составлял 100-150 мл.
Первоначально ультразвуковой датчик устанавливался в преддверии влагалища на уровне наружного отверстия мочеиспускательного канала с минимальным давлением на окружающие ткани во избежание произвольной деформации уретровезикального сегмента.
Оптимальный продольный срез позволяет визуализировать мочеиспускательный канал на всем протяжении, мочевой пузырь (в зависимости от степени наполнения), лонное сочленение спереди, прямую кишку на протяжении около 8 см от анального отверстия./p>
Эхографическим маркером положения передней стенки влагалища служили мочевой пузырь и уретра, как имеющие 100% визуализацию образования с хорошо изученной топографией и возможностью соотношения с костными ориентирами (лонное сочленение). Для описания положения уретры и мочевого пузыря относительно лонного сочленения использовались несколько традиционных признаков:
- положение шейки матки относительно лонного сочленения и уровня интроитуса;
- отклонение продольной оси уретры от вертикальной оси тела (обозначаемое для наглядности как угол α);
- величина заднего уретро-везикального угла (β);
- уровень наиболее низко расположенной точки задней стенки мочевого пузыря относительно нижнего края лонного сочленения;
- форма и размеры цистоцеле;
- наличие и величина деформации передней стенки прямой кишки, положение стенки относительно входа во влагалище.
Результаты
При нормальном анатомическом положении внутренних гениталий в стандартном срезе эхотень шейки матки не определяется. В 271 (56,2%) случае у пациенток с клиническими признаками опущения половых органов в покое шейка матки ниже уровня лонного сочленения не смещалась.
При проведении пробы Вальсальвы смещения шейки не выявлено в 65 (13,5%) наблюдениях, что соответствует I степени пролапса при клиническом осмотре.
В 66 (13,7%) наблюдениях при натуживании отмечено смещение наружного зева шейки матки ниже лонного сочленения менее 2 см, что соответствует II степени опущения внутренних гениталий.
В 141 (29,3%) случае шейка матки в покое определялась на уровне нижнего края лонного сочленения, при натуживании отмечалось смещение до уровня входа во влагалище. Данная ситуация клинически соответствует III степени опущения стенок влагалища.
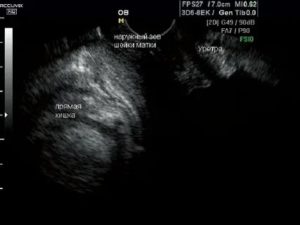
У 67 (13,9%) пациенток с пролапсом в покое шейка матки (область наружного зева) определялась на уровне входа во влагалище (рис. 1), а при натуживании — на уровне анальных сфинктеров (рис. 2), что соответствует неполному выпадению матки (по классификации POP-Q соответствует не менее II степени пролапса гениталий).
Рис. 1. Опущение внутренних половых органов.
Рис. 2. Неполное выпадение внутренних половых органов (поперечный срез).
1 — шейка матки, 2 — анальные сфинктеры.
В 18,7% случаев (90 пациенток) в покое шейка матки определялась за пределами половой щели (из них в 3,9%, или у 19 больных шейка и матка полностью находились в грыжевом мешке), что соответствует полному выпадению матки.
Определение положения наружного зева шейки матки на уровне introitus vaginae, на уровне анального отверстия по классификации POP-Q, соответствует не менее III степени пролапса гениталий. Эхографически в данных ситуациях возможно определение содержимого грыжевого мешка — шейки матки, матки, стенки мочевого пузыря, что дает дополнительные признаки неполного или полного выпадения матки.В 73,4% наблюдений при опущении матки II-III степени или выпадении внутренних половых органов отмечалась выраженная элонгация шейки матки — длина ее составила от 5 до 7,8 см.
При сравнении клинических и эхографических данных видно, что эхография как диагностический метод не имеет существенных преимуществ перед клинической диагностикой тяжести пролапса, кроме объективности и возможности документирования. Эхографическая картина более показательна при начальных стадиях патологического процесса и может служить дифференциальным критерием при пограничных степенях — II и III степени опущения, неполном выпадении матки.
Маркером положения передней стенки влагалища во всех случаях принимали мочеиспускательный канал и заднюю стенку мочевого пузыря. Показатели смещения стенки пузыря и уретры относительно лона не использовали как малоинформативные.
Нарушения топографии передней стенки влагалища в сравнении с нормативными данными выявлены у 436 (90,4%) женщин с симптомами тазовой десценции.
В результате математической обработки данных пациентки с нарушением анатомии передней стенки влагалища были разделены на 2 подгруппы, позволяющие представить нарушения топографии передней стенки влагалища в виде двух основных симптомокомплексов.
У 271 пациентки с клиническими признаками опущения стенок влагалища эхографическая картина была представлена в виде патологической подвижности или гипермобильности уретро-везикального сегмента.
Комплекс анатомических изменений складывался из отсутствия анатомических нарушений в покое и патологической подвижности уретры относительно вертикальной оси тела (гипермобильности) при пробе Вальсальвы без цистоцеле или с незначительным цистоцеле.
При сканировании в В-режиме данная патологическая ситуация была представлена такими признаками, как:
- отсутствие анатомических изменений шейки матки, мочевого пузыря и уретры в покое;
- величина переднего уретро-везикального угла — в покое 12-21° (медиана 18,6°), при пробе Вальсальвы — 42-89° (медиана 44,5°);
- ротация угла α при нагрузке — более 20° (22-77°) (медиана 31,4°);
- сглаженность угла β в покое (54-350°) (средние значения 141°).
В проанализированных 165 (37,8%) случаях имелся ультразвуковой симптомокомплекс дислокации и гипермобильности уретро-везикального сегмента, когда положение передней стенки влагалища изменено уже в покое в сравнении с нормативными данными и патологически подвижно при натуживании, был представлен следующими признаками:
- величина отклонения продольной оси уретры от вертикальной оси тела (угол α) — более 23° в покое (средние значения 42,3°, т.е. в пределах от 25 до 120°);
- увеличение угла более чем на 20° при пробе Вальсальвы (средние значения 45,6°, т.е. в пределах от 29 до 115°);
- величина угла β в покое или больше 110°, или меньше 70° (в 8,7% случаев измерение угла β невозможно, так как задняя стенка мочевого пузыря «выпадает» за пределы поля зрения);
- цистоцеле в покое;
- при пробе Вальсальвы гипермобильность уретры и цистоцеле имеют место в 100% наблюдений.
Проведенное исследование демонстрирует, что применение ультразвукового метода при опущении передней стенки влагалища, во-первых, дает возможность ранней, доклинической диагностики этой патологии, во-вторых, убедительно демонстрирует стадии течения патологического процесса от начальных (патологической подвижности тканей) до выраженных (выпадения стенки влагалища).
Нарушение нормальных анатомических взаимоотношений органов малого таза у женщин сопряжено с анатомическими и функциональными нарушениями со стороны смежных органов — мочевыводящих путей и прямой кишки. Основное проявление нарушения анатомии мочевого пузыря при пролапсе гениталий — цистоцеле.
Клинически признано, что в формировании грыжи мочевого пузыря принимают участие два основных механизма: 1) ослабление связочного аппарата и опущение стенки влагалища; 2) наличие фасциальных дефектов.
Известно, что фасция малого таза является продолжением внутрибрюшной фасции и в полости таза образует пристеночную фасцию таза и внутренностную фасцию таза.В месте, где fascia diafragmatis pelvis superior подходит к внутренним органам (прямой кишке, мочевому пузырю), она уплотнена и дает листки, облегающие эти органы — внутренностную фасцию таза. Место отхождения внутренностной фасции обозначают как сухожильную дугу фасции таза.
Нарушения целостности фасции являются одним из механизмов формирования пролапса гениталий у женщин.
Для проведения клинико-эхографических параллелей было проанализировано 350 наблюдений с имевшим место нарушением топографии задней стенки мочевого пузыря: 201 пациентка с клиническими признаками цистоцеле без дефектов лобково-шеечной фасции и 149 женщин с центральным и паравагинальным дефектом фасции.
Группа пациенток с центральным дефектом фасции формировалась при клиническом осмотре, в дальнейшем производилось сравнение эхографических данных, в том числе и с группой клинической нормы без пролапса гениталий. Прямая визуализация фасции была возможна лишь в 10-12% случаев, что связано с небольшой толщиной данной анатомической структуры (в большинстве случаев — ниже предела разрешающей способности аппаратуры). Поэтому линейные измерения толщины лобково-шеечной фасции и визуализация нарушения целостности не могли служить достоверным симптомом. Поиск косвенных признаков, достоверных при эхографии, был построен на начальном этапе на результатах клинического обследования (табл. 1).
Таблица 1. Результаты обследования пациенток с клиническими признаками цистоцеле без дефекта тазовой фасции.
| Положение задней стенки мочевого пузыря | На уровне нижнего края лона | Ниже нижнего края лона | Выше нижнего края лона |
| Угол α | 24,3°(12-42°)* | 46,5°(48-89°)* | 14°(9,5-20°)* |
| Отклонение угла α | 31,4°(22-77°)* |
Источник: https://www.medison.ru/si/art343.htm
Пролапс тазовых органов
Когда врачи говорят о пролапсе органов, расположенных в малом тазу, они подразумевают их смещение с обычного места. При этом женщины вбольшей мере подвержены этой патологии, учитывая особенности анатомии, физиологии и выполняемых органами функций.
На фоне этой особенности частым явлением становится опущение матки, влагалищных стенок в просвет и за пределы влагалища.
Пролапс мочевого пузыря может наблюдаться и у мужчин, хотя и гораздо реже, нежели у женщин. Что до пролапса кишки, то ректальная патология наблюдается у 70% представителей сильного пола, соответственно женщины страдают от проблемы в 30% случаев. Здесь опять-таки большую роль играет строениетаза, у женщин оно способствует удержанию кишки в естественном положении.
Ниже мы рассмотрим типы опущения, его признаки и причины, поговорим о том, как лечить пролапс тазовых органов.
Типы пролапса органов таза и его степени
В медицине существует несколько типов опущения органов, расположенных в малом тазу. В зависимости от того, какая именно часть мочеиспускательной системы подвержена патологическому процессу, может диагностироваться:
- Ректоцеле. Такой диагноз ставят, если выпадает прямая кишка и задняя влагалищная стенка. При слабости ректовагинальной фасции возникает давление стенки кишки на влагалищную стенку, в результате чего появляется выпуклость, особенно заметная при дефекации.
- Цистоцеле. Под ним подразумевается пролапс мочевого пузыря, что происходит при наличии надрывов во влагалищной передней стенке. Обычно такие травмы возникают как следствие родовой деятельности.
- Уретроцеле. Пролапс уретры часто сопровождает развитие цистоцеле. При этом возникающий в некоторых случаях дефект пубоцервикальной фасции, находящейся под уретрой, вызывает ее патологическую неподвижность и стрессовое недержание жидкости.
- Энтероцеле. Так называют грыжу тонкого кишечника, возникающую при слабости апикальных влагалищных структур. В нередких случаях энтероцеле наблюдается параллельно с ректоцеле, получив при этом название ректоэнтероцеле.
- Метроцеле. Подразумевается выпадение матки на фоне ослабленных кардинальных и крестцово-маточных связок. Обычно патологии сопутствует пролапс влагалищных стенок.
- Апикальный пролапс. Это разновидность энтероцеле, развивающаяся после удаления матки, что ведет к ослаблению поддержки верхней влагалищной части. В особенно тяжелых случаях происходит своеобразное выворачивание влагалища наизнанку, в результате чего оно начинает выходить за границы половой щели.
Что касается степеней опущения органов, существует несколько классификаций.
В соответствии с наиболее простой у женщин насчитывается пять этапов развития патологии.
На нулевом матка располагается в границах верхней третьей части влагалища, на первом – опускается до уровня средне трети.
Под второй степенью подразумевают ситуацию, когда матка достигает половой щели, останавливаясь у выхода.
На третьем этапе формированияпатологии матка выходит за границу половой щели, хотя и не в полной мере.Четвертая степень подразумевает полный выход матки за границы влагалища.В соответствии со статистикой порядка 30 или 40% женщин в течение жизни наблюдают у себя определенную стадию опущения. При этом обычно патологии предшествует родовая деятельность, наступление менопаузы либо гистерэктомия (оперативное удаление матки).
У большей части женщин признаки пролапса появляются после наступления сорока лет, прогрессируя намного быстрее после того, как наступает менопауза. Но в некоторых случаях симптоматика, указывающая на опущение, может отсутствовать.
Признаки пролапса органов малого таза
Опущение органов малого таза не является исключительно анатомической патологией, поскольку жалобы пациентов весьма разнообразны и редко ограничиваются только ощущением инородного тела, которое выходит запределы влагалища. Из-за смещения нарушается функциональность мочевогопузыря, прямой кишки, возникают проблемы при половых сношениях, образуется болевой синдром хронического течения.
Присутствию патологии сопутствуют:
- Боль в спинной области.
- Дискомфорт, возникающий в процессе полового сношения, включая притупленные ощущения из-за проникновения воздуха во влагалище и невозможность испытать оргазм.
- Частое формирование инфекционных процессов в мочеполовой системе.
- Дискомфорт и ощущение тяжести во влагалище, которые проходят полностью либо частично, когда пациентка находится в горизонтальномположении.
- При влагалищном осмотре можно прощупать выпячивание, напоминающее новообразование.
- Акты дефекации и мочевыделения затруднены, после процесса возникает чувство неполного опустошения органов. В некоторых случаях пострадавшимприходится становиться в определенные позиции, чтобы иметь возможностьопорожнения.
- Мочеиспускание учащается, возможно появление недержания урины, газов и содержимого кишечника.
Важно! На начальных стадиях развития патологии симптомы могут отсутствовать, а слабые признаки проблемы могут игнорироваться,соответственно заболевание продолжает прогрессировать до запущенной формы.
Какие причины способствуют развитию опущения
Пролапс органов малого таза обусловлен многочисленными причинами, разделяемыми на определенные группы:
- Повреждения дна таза. Они по большей части обусловлены тяжелой родовой деятельностью. Речь идет о разрывах промежности третьей либо четвертой стадии, использовании акушерских щипцов для извлечения плода, его неправильном положении, крупных размерах ребенка, стремительной родовой деятельности, многоплодной беременности. Повреждения мышечной ткани дна таза во время родов возможно у первородящих женщин среднего возраста – промежность в этом периоде начинает утрачивать свою способность растягиваться. Потеря эластичности наблюдается и при повторной родовой деятельности, в случае коротких интервалов между рождением детей. На формирование пролапса большое значение оказывает повышенная физическая нагрузка, регулярный подъем тяжестей, что способствует увеличению внутрибрюшного давления.
- Нарушенная выработка гормонов, по большей части эстрогенов. Такое явление обычно наблюдается в период менопаузы, однако не исключено и у женщин, способных к деторождению при гормональных сбоях. Эстрогены необходимы для поддержания эластичности соединительных тканей, мышц, кожного покрова и сохранения их тонуса. Недостаток гормона ведет к ослаблению связок и мышц дна таза.
- Недостаточная функциональность соединительной ткани. Такая проблема чаще всего обусловлена генетическими патологиями – наличием грыжи, врожденных пороков сердечной мышцы, астигматизмом.
- Наличие соматических патологий хронического характера, ведущих к нарушенному кровообращению, сбою обменных процессов, росту внутрибрюшного давления. Речь идет о сахарной болезни, ожирении, заболеваниях дыхательной системы, сопровождающихся постоянным кашлем. Патологиям пищеварительной системы нередко сопутствуют запоры, что также ведет к опущению.
Пролапс может наблюдаться на фоне нарушенной связи тазовых мышц с ЦНС в случае пороков развития спинного мозга, позвоночного столба.
Пролапс нередко встречается в случае резкой потери веса, а иногда причина опущения заключается в новообразованиях, формирующихся втазовых органах. Нередко развитие пролапса происходит под воздействиемсразу нескольких из перечисленных факторов.
Как проходит обследование
Учитывая, что пролапсу тазовых органов подвержены и женщины,и мужчины, возникает закономерный вопрос – к какому врачу идти с пролапсом тазовых органов. Такая проблема находится в сфере деятельности нескольких врачей – это уролог, проктолог и гинеколог.
При обращении к специалисту проводится осмотр пациента, в ходе которого определяется наличие опущения органов, степень пролапса,выявляется скрытая форма недержания, когда проблема не проявляется из-запережатого выхода пузыря в случае его опущения.
К дополнительным способам обследования относятся:
- Ультразвуковое исследование. Этот метод помогает выявить заболевания придатков либо матки, патологии мочевого пузыря и уретрального канала.
- Магнитно-резонансная томография. Её назначают при наличии патологических изменений.
- Если имеются жалобы на нарушение мочеиспускательных процессов, выявляют их причины – необходимо ведение дневника мочевыделения, кашлевые пробы, проведение урофлоуметрии.
В случае необходимости назначается КУДИ – комплексное уродинамическое исследование.
Методы профилактики и консервативного лечения
Поговорим о том, что делать при опущении органов малого таза. На начальных стадиях формирования патологического процесса допустимо консервативное лечение, которое состоит из четырех наиболее часто применяемых вариантов:
- Необходимо изменить образ жизни, сосредоточить усилия на снижении массы тела, уменьшить физические нагрузки, проводить профилактику респираторных патологий и запоров.
- Потребуются специальные упражнения, позволяющие укрепить мышечные ткани дна таза.
- Подбор и использование пессариев, бандажей.
- Задействование лазерных технологий.
Более подробно стоит рассмотреть применяемые лечебные упражнения и использование пессариев. Обычно и мужчинам, и женщинам для укрепления мышц тазового дна рекомендуют делать упражнения Кегеля. Они хорошитем, что для положительного эффекта в день достаточно затратить пять минут, правда, тренировки должны быть регулярными.
Правила, которымнеобходимо следовать, для представительницслабого пола состоят в следующем:
- Упражнения требуется повторять десятикратно, с продолжительностью удерживания порядка пяти секунд.
- Женщинам требуется сокращать влагалищные мышцы аналогично опорожнению кишечника – словно пытаясь вытолкнуть что-то наружу.
- Следующим этапом станут упражнения, имитирующие втягивание, проводить их также необходимо по 10 раз с пятисекундным удерживанием.
- По мере накопления опыта следует увеличивать периоды удерживания на 5 секунд до достижения 30 секунд.
- После родов приступать к упражнениям Кегеля можно практически сразу – они помогут стабилизировать кровообращение и укрепят мышечные ткани, испытавшие высокую нагрузку в процессе родов.
Важно. Если имеломесто кесарево сечение, прежде чемприступить к зарядке по методу Кегелятребуется проконсультироваться соспециалистом.
Выполняя упражнения,необходимо отлеживать собственноесамочувствие, чтобы при его ухудшениизамедлить темп либо остановить занятия.Болезненность при проведении упражненийнедопустима.
Профилактика недержания мочи
Самая простая тренировка состоит в следующем:
- При мочеиспускании, примерно на середине следует остановить процесс, используя напряжение лонно-копчиковой мышцы.
- Следует добиться полной остановки выделения мочи.
- Поток необходимо задержать на две секунды.
- После этого требуется расслабить мышцы для восстановления потока и его интенсивности.
- На начальных этапах, на протяжении одного мочеиспускания требуется одно или два раза повторить упражнение.
- Количество повторений необходимо увеличивать с течением времени.
- Упражнение требуется повторять каждый день на протяжении не менее двух недель, минимум один раз за 24 часа.
Важно. Тренировкатазовых мышц, не влияющих на развитиепатологического процесса, при еголечении практически бессмысленна испособна ухудшить ситуацию.
Для улучшения качестважизни женщин могут применяться пессарии.Эти устройства изготавливаются побольшей части из синтетических материалови являются своеобразной распоркой. Приих помещении во влагалище удаетсяпредотвратить выпадение органа. Однакоэта мера не способствует излечению,улучшая состояние пациентки лишьвременно.
Еще один недостатокпессариев – их индивидуальнаянепереносимость, в ряде случаев возможноразвитие яркого воспалительногопроцесса, что делает невозможнымиспользование таких изделий.
К более современнымметодам лечения относится лазерноевоздействие на влагалищные стенки.
Хирургический подход
Основной метод терапиивыраженного пролапса – оперативноевмешательство, при этом в медицинесуществует огромное количество возможныхопераций.
Но все они делятся на2 типа:
- Восстановительные. Хирургом определяются локализации разрывов, после чего дефекты связок зашиваются. К таким операциям относят переднюю и заднюю кольпорафию, сакро-спинальную фиксацию, паравагинальную реконструкцию и прочие хирургические вмешательства.
- Протезирующие. Так называют методы имплантации специальных устройств, которые берут на себя функции, ранее выполняемые пострадавшими связками.
Какие протезы используются при реконструкции тазового дна? Чаще всего задействуют синтетические сетчатые конструкции – после внедрения в них проникают соединительные ткани, постепенно превращая эндопротезы в искусственные фасции и связки. К таким вмешательствам относят имплантацию петель и фигурных сеток – использование Урослинга, TVT, Элевейта, Пелвикса и прочих.
Сетчатые эндопротезыиспользуются в случае пролапсов напоздних этапах их формирования, приналичии синдрома дисплазии соединительныхтканей, в случае паравагинального дефекта,на фоне рецидивов пролапса после ужеимеющегося хирургического вмешательства.
Сетки могут быть использованы и для лечения пролапса у пожилых пациентов, хотя в этом случае такой подход скорее условие, нежели обязательное показание.
Рекомендуем
Источник: https://solaclinica.ru/ginekologija/prolaps-tazovyh-organov
Лечение опущения тазовых органов
После сорокалетия у многих представительниц слабого пола в силу различных обстоятельств ослабляются внутренние мышцы тазового дня, поддерживающие внутренние органы. На научном языке это называется пролапс гениталий или опущение матки и стенок влагалища.
На последних стадиях патология лечится только хирургическими методами, поэтому важно вовремя, при малейших нарушениях, обратиться к врачу-гинекологу. Клиника женского здоровья на начальных этапах развития болезни предлагает пациенткам эффективные методы решения проблемы, в том числе лечение лазером, когда коррекция пролапса гениталий проводится безоперационно.Что такое пролапс гениталий
Опущение тазовых органов происходит поэтапно, матка понемногу смещается в сторону выхода из влагалища вместе с прилегающими органами. Влагалище постепенно изменят форму – провисает либо одна стенка (передняя или задняя), либо обе. Если не принимать никаких мер, то через время матка может полностью выпасть наружу, что существенно нарушит качество жизни.
Милые женщины, не доводите себя до такого состояния, когда ничего уже нельзя сделать – только операция и удаление матки! Цена приема врача-гинеколога – ничто по сравнению с ценностью вашего здоровья.
Причины развития пролапса гениталий
В следствие снижения тонуса мышечной структуры, с течением времени развивается пролапс тазовых органов у женщин. Это может быть связано с генетической или расовой предрасположенностью (чаще встречается у азиаток), но есть еще и другие причины.
- Многократные или тяжелые роды крупным плодом, сопровождающиеся разрывом тканей.
- Тяжелый физический труд, ношение и подъем тяжестей (более 7-8 кг).
- Возрастные изменения и связанные с ними нарушения гормонального фона, снижение выработки коллагена.
- Проблемы с желудочно-кишечным трактом, хронические запоры, ожирение.
- Опущение тазовых органов может спровоцировать беременность, начиная с 21-ой недели.
Симптомы пролапса гениталий
На первых этапах болезнь никак не проявляется, а незначительные отклонения могут быть обнаружены только на гинекологическом обследовании. Позднее возникают тянущие боли в нижней части живота, в области поясницы, которые усиливаются и отдают во влагалище при движении. Кроме этого, могут появиться:
- белые выделения, не имеющие запаха, по консистенции похожие на слизь;
- дискомфорт при опорожнении или напряжении брюшных мышц;
- невозможность удержать мочу;
- болезненность и кровянистые выделения после полового акта;
- частые запоры, недержание газов;
- на выходе из влагалища может прощупываться мягкое, подвижное образование (провисшая стенка).
Классификация пролапса гениталий
Различают пролапс тазовых органов четырех видов, в зависимости от тяжести и длительности заболевания.
- 1-я степень – опущение матки незначительно, на одну треть от длины влагалища.
- При 2 степени органы таза доходят до анатомических границ влагалища, не выходя за них.
- Пролапс гениталий 3 степени характеризуется частичным выходом органа из влагалища, но тело матки все еще остается внутри.
- 4-я степень – органы полностью выпадают за анатомические границы влагалища.
Существует классификация пролапса гениталий по форме:
- опущение свода влагалища – самый легкий вид болезни, на начальных этапах которого достаточно выполнения специального комплекса гимнастических упражнений;
- опущение передней стенки влагалища вместе с мочевым пузырем называется цистоцеле;
- задней стенки вместе с прямой кишкой – ректоцеле;
- опущение матки (может быть полным или неполным);
- образование грыжи, заполненной петлями тонкой кишки, вместе с опущением одной или обеих стенок влагалища – энтероцеле.
Диагностика генитального пролапса
Любая женщина должна знать, что делать при опущении стенок влагалища. Конечно же, первым делом нужно как можно скорее посетить врача.
Для постановки точного диагноза гинеколог проводит первичный опрос пациентки на предмет перенесенных и имеющихся болезней, количества детей, как протекала беременность и роды.
Затем проводится гинекологический осмотр на кресле.
В случае необходимости врач может дополнительно назначить УЗИ органов малого таза, лабораторные анализы мочи, крови, кольпоскопию (осмотр матки при ярком освещении и увеличении в несколько раз).
Иногда при пролапсе гениталий требуется дополнительное обследование у уролога или проктолога.
Лечение опущения и выпадения внутренних половых органов
При диагностировании вагинального пролапса на ранних стадиях проводится консервативное лечение.
- Назначение диеты для улучшения работы ЖКТ, снижения веса и нагрузок на органы. Введение в рацион большего количества фруктов, овощей, цельнозерновых круп, ограничение количества соли (не больше 3 грамм в день).
- Физиотерапевтические процедуры (электрофорез, магнитотерапия).
- Свечи, мази, вагинальные таблетки для улучшения обмена веществ, приведения мышц в тонус.
- Лечебная гимнастика.
- Использование специальных колец (пессариев), которые вводят во влагалище для поддержки опустившихся органов.
- Эксклюзивный современный метод вагинального омоложения – лазерная коррекция. Эта процедура проводится за полчаса, суть ее заключается в выпаривании и прогревании тканей влагалища и вульвы. В результате запускаются процессы регенерации и обновления, образуются новые коллагеновые волокна, сосуды, улучшается кровоснабжение мышц, поддерживающих органы.
Хирургическое лечение пролапса гениталий назначают на третьей и четвертой стадии заболевания.
- Это может быть пластика влагалища, когда удаляют провисшие части стенок методом иссечения.
- В случае недержания мочи под мочеиспускательным каналом устанавливается синтетическая петля, препятствующая произвольному опорожнению.
- Коррекция положения внутренних органов проводится путем установления синтетических сеточек, поддерживающих мышцы.
- В тяжелых случаях на четвертой стадии болезни проводят ампутацию тела матки, оставляя только шейку.
Подробнее о том, какая операция применима в каждом случае.
Кольпорафия – ушивание влагалищных стенок (задняя или передняя кольпорафия). Данным методом можно удалить послеродовые рубцы и сделать влагалищный вход уже.
При диагнозе цистоцеле проводят переднюю кольпорафию с репозицией смещенного органа (мочевого пузыря).
Кольпоперинеорафия восстанавливает целостность промежности и структуры тазового дна методом ушивания задней влагалищной стенки и прилегающих мышц. Иногда при этом используют имплантанты – синтетические армирующие сетки для поддержки органов таза. Такой вид операции называется кольпоперинеолеваторопластикой.
Фиксацию матки при помощи прямокишечно-маточных связок выполняют вместе с передней кольпорафией.
Пациенткам преклонного возраста, не ведущим половую жизнь, пролапс гениталий на последних стадиях устраняют методом серединной кольпорафии Лефора-Нейгебауэра. Операция состоит в сшивании влагалищных стенок, а также полностью исключает дальнейшую половую жизнь, репродуктивную функцию и возможность проведения гинекологического осмотра.
Еще один эффективный метод предотвращения пролапса гениталий для возрастных пациенток – операция Лабгардта (неполный влагалищно-промежностный клейзис). Методика аналогична серединной кольпорафии.
Методом влагалищной экстирпации матки, выпадающий орган удаляют полностью. Эта процедура показана при:
- 4-ой стадии заболевания;
- доброкачественных новообразованиях в матке, достигших больших размеров, так как они способны переродиться в злокачественную форму (фибромы, миомы, узлы);
- некрозе миаматозного узла;
- предраковых заболеваниях.
При пролапсе матки экстирпация проводится совместно с передней и задней кольпорафией.
| Код | Название | Цена |
| 02.00 | Первичный прием врача акушера-гинеколога-эндокринолога | 1 500 руб. |
| 02.01 | Повторный прием врача акушера-гинеколога-эндокринолога | 1 000 руб. |
| 02.02 | Первичный прием врача акушер-гинеколога-эндокринолога, к.м.н., заслуженного врача РФ (Иванова Н.В.) | 2 200 руб. |
| 02.03 | Повторный прием врача акушер-гинеколога-эндокринолога, к.м.н., заслуженного врача РФ (Иванова Н.В.) | 1 500 руб. |
| 02.04 | Консультация акушер-гинеколога-эндокринолога по результатам анализов без назначения лечения | 500 руб. |
| 02.63 | Хирургическая реконструкция тазового дна с использованием сетчатых протезов (передняя стенка влагалища) (без стоимости синтетичского протеза) | 110 000 руб. |
| 02.64 | Хирургическая реконструкция тазового дна с использованием сетчатых протезов (задняя стенка влагалища) с леваторопластикой (без стоимости синтетичского протеза) | 120 000 руб. |
| Все цены клиники мужского и женского здоровья |
Осложнения хирургического лечения
Согласно статистическим данным, осложнения во время проведения хирургического лечения пролапса гениталий возникают в 25-ти % случаев. Это в основном легкоустранимые явления – появление гематом при случайном ранении сосудов, кровотечения.
В 5-ти % случаев отмечалось:
- образование спаек;
- заражение крови;
- недержание мочи;
- тромбоз сосудов.
После перенесенной операции необходимо в течение 2-3 месяцев:
- носить компрессионное белье;
- нельзя париться, принимать горячие ванны;
- не жить половой жизнью.
Профилактика пролапса гениталий
Чтобы не пришлось прибегать к таким радикальным мерам, как операционное удаление матки, следует придерживаться нескольких несложных правил.
- Избегать тяжелого физического труда, ношения тяжестей.
- В течение беременности и после рождения ребенка выполнять все рекомендации лечащего врача.
- Правильно питаться, не допускать ожирения.
- Вести активный образ жизни, заниматься физкультурой, плаванием.
- Ежегодно посещать гинеколога.
- При малейшем отклонении и начальных стадиях опущения гениталий, выполнять специальные комплексы упражнений (гимнастика Кегеля).
Часто задаваемые вопросы
Мне 50 лет. Дело в том, что 3 месяца назад, после прижигания эрозии на уретре, образовался пролапс. Подскажите, пожалуйста, есть ли методы лечения без хирургического вмешательства. Какие физиопроцедуры вы бы порекомендовали?
— Опущение тазовых органов нехирургическим путем исправить, к сожалению, невозможно. Филиалов нашей клиники в Приморском крае и в ближайших к нему регионах нет.
После родов поставили диагноз — опущение задней стенки влагалища. Сейчас нахожусь на первом месяце беременности. Очень заинтересовало лечение методом биологической обратной связи с помощью системы UROSTYM. Так как хотелось бы усугубить ситуацию с пролапсом вторыми родами — возможно ли лечение данным методом при беременности?
— При беременности данный вид лечения не применяется.
Я инвалид 3 группы. Мне 15 лет назад удалили матку и яичники. В связи с тем, что у меня обнаружили кисту яичников, а матку из-за опущения. А ещё через 5 лет мне поставили диагноз: опущение передней стенки влагалища 2 степени, недержание мочи.
Я чувствую опущение и небольшое выделение мочи когда приходится поднимать тяжести, при сильном кашле и чихании, и когда очень полный живот. Мне хотелось бы узнать, какая операция мне необходима. И можно ли устранить опущение и недержание за один раз.
Конечно я понимаю, что без осмотра ответить сложно, но всё же попрошу ответить поподробнее?
— Да, устранение опущения тазовых органов и недержания мочи при напряжении за одну операцию как правило возможно.
Задать вопрос
Источник: https://neurourologist.ru/opushhenie-tazovyx-organov/
