Диагностика влагалища с биопсией
Содержание
Диагностика влагалища с биопсией
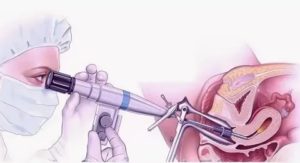
Биопсия шейки матки или влагалища является одним из важнейших методов диагностики в гинекологии. Сама процедура представляет собой взятие образца ткани слизистой оболочки матки (эндометрия) для дальнейших лабораторных исследований.
Биопсия шейки матки или влагалища матки позволяет врачу распознать патологические изменения тканей при дисплазии, эрозии или при опухолевых заболеваниях.
Биопсия шейки матки или влагалища назначается после обнаружения отклонений во время стандартного осмотра у врача гинеколога, либо после мазка Папаниколау.
Как делают биопсия шейки матки или влагалища?
Перед процедурой – биопсией, врач гинеколог обрабатывает наружные половые органы, вводит во влагалище гинекологическое зеркало и потом по зеркалу вводит в полость влагалища инструмент для забора материала. Замет происходит забор материала и отправка его на дальнейшее исследование в лабораторию. Перед биопсией врач может проводить кольпоскопию – обследование шейки матки кольпоскопом.
Биопсия шейки матки или влагалища: как подготовиться?
Перед процедурой следует тщательно вымыть внешние половые органы, но не стоит проводить спринцевание, пользоваться тампонами и вводить во влагалища лекарственные средства.
Биопсия шейки матки не проводится во время менструации, дабы не осложнить ее воспалительным процессом. Процедуру делают в середине цикла. Не рекомендуется интимная близость за 2-3 дня до биопсии.
Так же перед биопсией шейки матки могут потребовать анализы на ЗППП, клинический анализ крови, мазок на цитологию, мазок на миклофлору.
Где пройти биопсия шейки матки или влагалища в Москве?
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗД (УЗИ)
Стаж работы более 10 лет
Биопсия влагалища — диагностическая процедура, которая помогает без дополнительных исследований не только точно установить все патологии шейки матки и влагалища, но также определить характер заболеваний и их стадию.В ряде случаев (например, при эрозии, дисплазии или подозрении на онкологию) такое исследование просто необходимо.
Почему шейка матки часто травмируется? Множество ее заболеваний возникают как следствие уязвимого анатомического расположения органа.При таких ситуациях повышается риск инфекционных поражений, в том числе и венерических заболеваний.
Как проходит биопсия?
Биопсия — процедура, которая подразумевает под собой забор участка ткани и следующее за ним гистологическое исследование. Назначается она только после тщательного осмотра и лабораторной диагностики. Также необходима предварительная подготовка, о которой сообщает на консультации врач. Процедура часто проводится во время кольпоскопии.
Забор материала происходит под контролем кольпоскопа может осуществляться при помощи специальных инструментов, таких как биопсийные щипцы, радиоволновая петля или скальпель. Длительность вмешательства — не более 5 минут. После получения ткани она отправляется на гистологическое исследование в лабораторию.
Во время процедуры пациентка не испытывает болезненных ощущений, возможен лишь легкий дискомфорт (тянущие боли в нижней части живота). Он обусловлен тем, что тело матки может реагировать при манипуляциях с ее шейкой.
Врач-гинеколог назначает биопсию влагалища в следующих случаях:
- при выявленных в ходе кольпоскопии поражениях (различного характера),
- при подозрениях на инфекционные заболевания,
- при подозрениях на онкологические заболевания.
К временному противопоказанию можно отнести острый период воспалительных заболеваний, нежелательно проводить процедуру во время беременности.
Запись в медицинский центр: +7 (495) 241-66-34
Биопсия влагалища — процедура, позволяющая поставить правильный диагноз. При биопсии удаляется измененный кусочек слизистой оболочки влагалища для исследования его под микроскопом. Манипуляция проводится в том случае, когда микроскопическое исследование соскоба с патологического участка не позволяет выставить окончательный диагноз или при сомнении в достоверности полученных данных.
Показания для биопсии влагалища
Все заболевания влагалища имеют однотипную симптоматику: зуд, выделения, боли во время полового акта, что не позволяет без анализов выявить истинную причину болезни.
Визуально часто невозможно дисгормональную атрофию вагинальной слизистой отличить от лейкоплакии, дисплазию или кератоз — от начального рака, папилломатоз на фоне инфицирования вирусом папилломы человека — от гиперплазии в результате хронического воспалительного процесса или небольшой кисты.
Источник: https://ginekologiya-urologiya.ru/diagnostika/diagnostika-vlagalishha-s-biopsiej
Биопсия шейки матки: показания и подготовка к процедуре
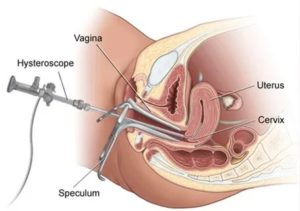
Если при гинекологическом осмотре или аппаратной диагностике на влагалищной поверхности шейки матки или в толще ее тканей были выявлены различные патологические изменения, нужно использовать такие точные методики исследований, как биопсия.
В ходе такой манипуляции осуществляется забор малого объема тканей пациентки для последующего исследования в особых условиях. Окрашивая образец специальными пигментами и используя особые маркеры, специалисты будут исследовать его на предмет наличия доброкачественных и злокачественных новообразований, а также в целях обнаружения предраковых состояний.
Если в ходе биопсии выясняется, что изменения в шейке матки имеют онкологический характер, врачи и лаборанты устанавливают наиболее точный диагноз по образцу тканей. Благодаря этому можно выбрать наиболее эффективную методику лечения и подобрать лучшие препараты.
Подготовка и предварительные обследования
Показания к биопсии шейки матки выявляются при кольпоскопии. Это гинекологический осмотр, в ходе которого изучается состояние входа во влагалище, а также внутренней его части. В частности, зева шейки матки, на котором зачастую видны следы органических изменений при различных патологиях.
Кроме того, мы назначаем пациенткам PAP-тест. В ходе процедуры врач, предварительно очистив зев шейки матки, при помощи особого инструмента берет соскоб с него. Манипуляция абсолютно безболезненна.
Затем материал направляется в лабораторию для цитологических исследований.
При помощи микроскопии клеток и воздействия на них особыми веществами специалисты обнаруживают наличие единиц ткани в предраковом состоянии.
В большинстве случаев результаты такого анализа положительные, и проводить дополнительные исследования не нужно. Однако если у пациентки обнаруживаются признаки изменений онкологического характера, нужно переходить к подготовке к биопсии шейки матки.К факторам, которые могут говорить о риске наличия доброкачественных и злокачественных новообразований, относятся:
- наличие йод-негативных участков при кольпоскопии;
- окрашивание отдельных участков эпителия в белый оттенок при контакте с уксусной кислотой;
- цитологические признаки, выявленные в результате PAP-теста.
В таком случае мы рекомендуем пройти биопсию шейки матки в нашей клинике в Краснодаре. Это быстрая и простая процедура, которая позволяет выявить заболевания онкологического профиля на ранних этапах развития, когда от них можно избавиться легко и быстро.
Биопсия шейки матки может проводиться при беременности, если гинеколог подозревает онкологию. В иных ситуациях процедуру переносят на послеродовой период.
Подготовка к манипуляции включает медицинское обследование, направленное на выявление сопутствующих заболеваний и инфекций, а также воспалительных процессов. Пациентке нужно сдать:
- общий и биохимический анализ крови;
- коагулограмму;
- анализы на ИППП (ВИЧ, сифилис, гепатит B и C);
- мазок из влагалища;
- общий анализ мочи.
Специалисты нашего центра исследуют результаты анализов. При благополучном состоянии пациентки и отсутствии противопоказаний (например, воспалительных процессов), врачи переходят к юридической стороне подготовки к биопсии шейки матки.
Клиенты нашей клиники подписывают согласие на проведение процедуры, а также на соблюдение медицинских предписаний – половой покой в течение суток, а также отмена на этот период ввода любых медикаментов во влагалище.
Особенности проведения биопсии
В медицине есть целый ряд типов и методов проведения биопсии шейки матки. Специалисты OXY-center используют наиболее безопасные и информативные из них.
В каждом случае мы учитываем индивидуальные особенности пациентки, показатели ее анализов и результатов осмотра, чтобы прибегнуть к определенной методике в пользу достоверности полученных данных или безболезненности для организма.
Дело в том, что наиболее информативным способом, который обладает высокой точностью, является «ножевое» взятие материалов – это расширенная биопсия шейки матки. Но в этом случае повреждается значительный объем ткани. Поэтому к такой методике наши специалисты прибегают редко.
Другие способы проведения манипуляции менее инвазивны и способствуют сохранению целостности тканей шейки матки:
- Конизация. Эта методика подразумевает забор образца тканей конической формы. При этом остается точечная ранка на поверхности зева шейки матки. Однако благодаря особой форме образца специалисты могут оценить состояние как поверхностных структур, так и подлежащих тканей. Взятие материала проводится под местным, региональным или общим обезболиванием, в зависимости от чувствительности пациентки.
- Выскабливание. При проведении такой биопсии шейки матки при помощи специального инструмента – кюретки, снимается часть слизистой оболочки с зева. В материале содержится большое количество эпителиальных клеток, что позволяет оценить их состояние с довольно большой выборкой. Зачастую проводится при спинальной анестезии.
- Петельная электрохирургическая биопсия. Такая методика является самой безболезненной и малоинвазивной. Забор материала осуществляется тонкой металлической нитью, по которой проходит слабый электрический ток. Однако из-за температурных воздействий на образец этот способ малоинформативен. Поэтому к нему прибегают только при особых показаниях. Для взятия материала специалисты обезболивают шейку матки спинальной или локальной анестезией.
Все виды процедур занимают не более часа. Продолжительность зависит от выбранной методики и индивидуальных особенностей строения тела пациентки.
Болезненность биопсии и ожидание результатов
Поскольку проведение забора материала связано с повреждением тканей пациентки, хоть и в малом объеме, специалисты используют различные обезболивающие препараты – анестетики.
Шейка матки является частью тела женщины, в которой переплетается множество нервных окончаний, но болевых рецепторов среди них нет.
Поэтому продолжительность анестезии при биопсии и подбор препаратов для снижения ее болезненности зависят от индивидуальных особенностей пациентки.
Кроме того, выбор анестетиков и методик обезболивания зависит от масштабов вмешательства, то есть конкретного метода забора материала. Конечно, наиболее эффективной считается общая анестезия. Но это серьезное медикаментозное воздействие, которое может негативно сказываться на состоянии пациентки.
Поэтому зачастую специалисты используют локальную анестезию, то есть введение лидокаина и других средств. Также в отдельных случаях (например, при хирургическом заборе материала), применяется спинальная анестезия. Это укол в область поясницы, с которым вводится особое вещество, блокирующее болевую чувствительность в нижней половине тела.
При проведении биопсии шейки матки пациентке необходимо максимально расслабить все мышцы, а также не испытывать эмоциональных переживаний. Это позволит избежать осложнений и болей, напоминающих схватки.
Стоимость процедуры
Цена биопсии шейки матки зависит от выбранного метода взятия биоматериала. Уточнить ее вы можете у администратора нашей клиники.
Показания к проведению биопсии шейки матки:
- эрозия шейки матки
- отрицательный результат мазка на цитологию
- обнаружение нетипичных отклонений, которые были диагностированы во время проведения кольпоскопии (ацетобелый эпителий, йод-негативные участки)
- наличие полипов, кондилом, опухолевидных образований
- лейкопатия
Проводится биопсия на 7-13 день менструального цикла.
Противопоказания к биопсии:
- обнаружение воспалительных очагов во время приема гинеколога, нуждающихся в дальнейшем исследовании и лечении
- начавшийся менструальный цикл
- о беременности врачу необходимо сообщить заранее.
Подготовка к биопсии шейки матки
Перед проведением процедуры необходимо сдать ряд обследований и анализов для того, чтобы сократить риск появления и осложнения инфекционных заболеваний.
Врачи гинекологи рекомендуют сдать перед процедурой следующие анализы:
- общий анализ крови
- коагулограмма (анализ свертываемости крови)
- мазок на флору (возможность выявить заболевания половой системы)
- мазок на цитологию
- провести кольпоскопию
- анализы на скрытые инфекции (которые не имеют внешних проявлений)
- анализы на ВИЧ, гепатит, сифилис
Кроме этого, перед самой процедурой рекомендуется отказаться от лекарственных препаратов, которые вводятся в полость влагалища, от использования тампонов, спринцевания, сексуальных контактов за 2 дня до проведения процедуры.
- воспалительные заболевания шейки матки
- беременность(1 и 3 триместр)
В этих случаях биопсию придется отложить.
Можно ли провести биопсию шейки матки во время беременности?
Случаи, когда в вовремя беременность требуется проведение биопсии шейки матки встречаются, когда ваш лечащий врач замечает подозрительные изменения в области шейки матки и принимает решение, что ждать до родов невозможно биопсию проводят во время беременности.
На сроке до 12 недель проведение биопсии грозит риском повышения вероятности выкидыша, а на поздних сроках повышает вероятность преждевременных родов, поэтому биопсию шейки матки при беременности проводят во втором триместре, когда риск ниже.
Если обнаруженные изменения в шейки матке не требуют оперативной диагностики, то манипуляцию можно отложить на послеродовой период, не ранее 6 недель после родов.
Источник: https://oxy-center.ru/uslugi/operativnoe-otdelenie/operativnaya-ginekologiya/biopsiya/
Рак влагалища: симптомы, признаки рака влагалища, клинические рекомендации, лечение рака влагалища
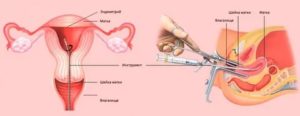
Влагалище — орган женской репродуктивной системы, который представляет собой канал, соединяющий шейку матки с вульвой (наружными женскими половыми органами).
Его стенка состоит из мышц, снаружи покрыта оболочкой из соединительной ткани, изнутри выстлана слизистой оболочкой. В среднем длина влагалища у взрослых женщин по передней стенке составляет 7,5 см, по задней — 9 см.
Спереди к влагалищу примыкает мочеиспускательный канал и мочевой пузырь, сзади — прямая кишка.
Рак стенки влагалища — довольно редкая злокачественная опухоль.
Виды и стадии рака влагалища
В зависимости от гистологического строения, выделяют два типа рака влагалища:
- Чаще всего встречается плоскоклеточный рак влагалища. Он получил свое название за то, что развивается из плоскоклеточного эпителия, выстилающего орган изнутри. Такие злокачественные опухоли обычно растут медленно, редко прорастают в соседние органы и дают отдаленные метастазы.
- Реже встречаются более агрессивные аденокарциномы. Они происходят из железистых клеток, которые вырабатывают слизь. Аденокарциномы чаще, чем плоскоклеточный рак влагалища, прорастают в соседние органы, распространяются в лимфатические узлы и дают метастазы.
Стадии рака влагалища:
- На 1 стадии опухоль имеет диаметр до 2 см (IA) или больше (IB), но не прорастает за пределы влагалища.
- На 2 стадии опухоль имеет диаметр до 2 см (IIA) или больше (IIB) и прорастает в соседние ткани.
- На 3 стадии опухоль сильнее прорастает в соседние ткани и распространяется в регионарные лимфоузлы.
- Рак влагалища 4 стадии характеризуется прорастанием в прямую кишку, мочевой пузырь, либо за пределы таза (IVA), или наличием отдаленных метастазов (IVB).
Причины рака влагалища
До 75% случаев рака влагалища и шейки матки связаны с инфекцией вирусом папилломы человека (ВПЧ). Существуют разные типы вирусов, они могут вызывать бородавки на руках и ногах, губах, языке, кондиломы в области половых органов. Некоторые типы возбудителей способны приводить к злокачественной трансформации клеток.
Другие факторы риска рака влагалища у женщин:
- Возраст. В 85% случаев плоскоклеточные карциномы развиваются у женщин старше 40 лет. Почти половина случаев приходится на женщин старше 70 лет.
- Вагинальный аденоз — состояние, при котором в слизистой оболочке влагалища появляются участки, выстланные железистыми клетками, характерными для шейки матки, матки и фаллопиевых труб. Риск рака при этом повышен незначительно, и все же такие женщины нуждаются в повышенном внимании со стороны врачей-гинекологов. По статистике вагинальный аденоз встречается у 40% женщин.
- Рак и предраковые изменения шейки матки повышают риск плоскоклеточного рака влагалища. По мнению большинства исследователей, это связано с тем, что рак влагалища и шейки матки имеют схожие факторы риска. Иногда рак влагалища возникает после рака матки.
- Курение вредит не только легким. Она повышает риск рака влагалища в два раза.
- Употребление алкоголя. Одно из недавних исследований показало, что самый низкий риск рака влагалища отмечается среди женщин, которые вообще не употребляют спиртное.
- ВИЧ—инфекция. Согласно данным некоторых исследований, вирус иммунодефицита также повышает риски.
- Существует такое состояние, как пролапс матки: при этом матка опускается и выпадает во влагалище. Патологию можно лечить хирургическим путем или с помощью колец-пессариев. Есть некоторые данные о том, что длительное ношение пессария может приводить к хроническому раздражению влагалища, которое, в свою очередь, повышает риск рака. Эти данные не имеют достоверных подтверждений.
Наличие какого-либо фактора риска или даже сочетания разных факторов еще не гарантирует того, что у женщины обязательно возникнет рак. В то же время, иногда онкологические заболевания возникают у женщин, у которых нет вообще ни одного фактора риска из этого списка.
Симптомы рака влагалища
На ранних стадиях симптомы обычно отсутствуют. Зачастую первым проявлением становятся вагинальные кровотечения, не связанные с месячными. Однако, этот симптом неспецифичен, он встречается и при других патологиях, например, при подслизистых миомах — доброкачественных образованиях в мышечном слое стенки матки.
Другие признаки рака влагалища также неспецифичны и встречаются при других патологиях:
- Чувство дискомфорта и боль во время полового акта.
- Выделения из влагалища.
- Уплотнение, узел, образование во влагалище.
- Боли в области таза.
- Болезненные мочеиспускания.
- Запоры.
Последние три симптома из списка, как правило, встречаются на поздних стадиях, когда опухоль распространилась за пределы влагалища.
Возникновение любых вышеупомянутых проявлений — не повод для паники, но однозначно повод обратиться к врачу в самое ближайшее время. Скорее всего, это не рак. Но вы не узнаете точно, пока не пройдете обследование.
Методы диагностики
Обследование начинается с осмотра гинеколога и PAP-теста (другие названия — мазок Папаниколау, мазок на цитологию). Если врач обнаружил патологически измененные участки, а анализ выявил атипичные клетки, назначают кольпоскопию.
Во время процедуры во влагалище вводят зеркала и осматривают его с помощью специального аппарата, — кольпоскопа — который увеличивает изображение с помощью линз.
Для того чтобы лучше рассмотреть и оценить патологически измененные участки, гинеколог наносит на слизистую оболочку влагалища раствор уксусной кислоты или йода.
Кольпоскоп не вводят во влагалище, во время осмотра он находится на некотором расстоянии. Это безопасное исследование, его можно проводить даже во время беременности.Во время кольпоскопии можно провести биопсию — получить фрагмент ткани из патологически измененных участков и отправить их в лабораторию для изучения особенностей строения клеток, ткани. Биопсия — самый точный метод диагностики рака.
При необходимости проводят другие исследования:
- Рентгенография грудной клетки помогает обнаружить метастазы в легких.
- Компьютернаятомография помогает четко оценить форму, положение, размер опухоли, поражение лимфоузлов и соседних органов. Иногда во время КТ применяют контраст: раствор дают выпить или вводят внутривенно. Если обнаружено подозрительное образование, под контролем компьютерной томографии в него можно ввести иглу и выполнить биопсию.
- Магнитно—резонанснаятомография также помогает оценить степень распространения рака. Это более сложное и трудоемкое исследование по сравнению с КТ, но иногда оно имеет преимущества.
- Позитронно—эмиссионнаятомография применяется для поиска метастазов. В организм вводят специальное вещество с радиоактивной меткой и выполняют снимки специальным аппаратом. Раковые клетки накапливают это вещество, и все очаги становятся видны на снимках.
- Ректороманоскопия — эндоскопическое исследование прямой и толстой кишки. Показано при большой и/или расположенной близко к кишке опухоли влагалища.
- Цистоскопия — эндоскопическое исследование мочевого пузыря. Во время него может быть проведена биопсия.
Как лечат рак влагалища?
На I–II стадиях опухоль может быть удалена хирургическим путем, на III–IV стадиях основными методами лечения рака влагалища становятся химиотерапия и лучевая терапия. С женщиной работает команда врачей-специалистов: гинеколог, онкогинеколог, химиотерапевт, радиотерапевт и др.
Хирургическое лечение
В зависимости от того, где находится опухоль, и насколько сильно она распространилась за пределы органа, при раке влагалища применяют разные варианты операций:
- Иногда при небольших опухолях I стадии удается выполнить локальную резекцию. Влагалище сохраняют, а новообразование удаляют с участком окружающей здоровой ткани.
- Вагинэктомия — удаление влагалища. Она бывает частичной (когда удаляют часть органа), полной и радикальной (когда влагалище удаляют с окружающими тканями).
- Трахелэктомия — удаление влагалища вместе с шейкой матки. К такому хирургическому вмешательству прибегают в редких случаях, когда опухоль находится в верхней части влагалища.
- Гистерэктомия — удаление влагалища вместе с маткой. Часто при этом также удаляют часть окружающих тканей, маточные трубы и яичники. Операция может быть выполнена через влагалище или через разрез (или, в случае с лапароскопическим вмешательством, — через прокол) на животе.
- Эвисцерациятаза — наиболее радикальная и серьезная операция, когда вместе с влагалищем, маткой и придатками матки удаляют прямую и часть толстой кишки, мочевой пузырь.
Зачастую вместе с влагалищем удаляют близлежащие (регионарные) лимфатические узлы.
Химиотерапия
Химиотерапию при раке влагалища назначают до операции, чтобы уменьшить размеры опухоли, в сочетании с лучевой терапией, чтобы усилить ее эффект.
Применяют разные препараты: цисплатин, карбоплатин, 5-фторурацил, доцетаксел, паклитаксел.
Зачастую сложно сказать, какая схема химиотерапии будет наиболее эффективна, так как рак влагалища встречается редко, и на данный момент проведено не так много исследований.
Лучевая терапия
Лучевую терапию применяют перед хирургическим вмешательством вместе с химиотерапией, либо, если опухоль распространилась на соседние органы и лимфоузлы, в качестве самостоятельного вида лечения. Облучение при раке влагалища можно проводить разными способами:
- Из внешнего источника. Женщину помещают рядом со специальным аппаратом и облучают область влагалища.
- Брахитерапия — облучение опухоли из миниатюрного источника, помещенного внутрь влагалища.
Зачастую внешнее облучение при раке влагалища сочетают с брахитерапией.
Прогноз выживаемости. Бывают ли после лечения рака влагалища рецидивы?
Для оценки прогноза при онкологических заболеваниях существует показатель пятилетней выживаемости. Он обозначает процент пациентов, которые остались в живых спустя 5 лет после того, как был установлен диагноз. При раке влагалища этот показатель довольно оптимистичен:
- На I стадии — 84%.
- На II стадии — 75%.
- На III и IV стадии — 57%.
Узнать точную стоимость лечения
Прогноз наименее благоприятен при раке влагалища с метастазами. Но он встречается относительно нечасто, так как такие опухоли растут и распространяются медленно.
Реабилитация после лечения рака влагалища
После лечения может возникать рецидив рака влагалища, иногда развиваются злокачественные опухоли в других органах. У женщин, которые прошли лечение по поводу рака влагалища, повышен риск развития злокачественных опухолей вульвы, мочеточника, пищевода, легкого, мочевого пузыря. Поэтому после наступления ремиссии нужно регулярно являться на осмотры к гинекологу.
Осложнения после лечения рака влагалища
Основное осложнение, с которым сталкиваются женщины после лечения рака влагалища — преждевременный климакс и бесплодие. Зачастую это приводит к психологическим комплексам, депрессии.
Если женщина планирует в будущем иметь ребенка, нужно заранее обсудить этот вопрос с врачом. Возможно, доктор порекомендует криоконсервацию яйцеклеток.
Сексуальная жизнь после лечения
Для того чтобы женщина могла вести после хирургического лечения и удаления влагалища половую жизнь, прибегают к помощи реконструктивно-пластической хирургии. Влагалище можно восстановить, например, с помощью участка кишки.
Обычно после реконструктивной операции оргазм становится невозможен. Но, если удается сохранить клитор, женщина сохраняет способность испытывать клиторальный оргазм.
Лучевая терапия может привести к сужению влагалища, в результате половые контакты могут стать болезненными. Справиться с этим симптомом помогают увлажняющие кремы с гормонами, специальные расширители.
Профилактика и ранняя диагностика
Меры профилактики рака влагалища сводятся к предотвращению папилломавирусной инфекции и отказу от вредных привычек:
- Избегайте беспорядочных половых связей.
- Занимайтесь сексом с презервативами: это снижает риск инфицирования ВПЧ, хотя и не защищает полностью.
- Регулярно посещайте гинеколога и сдавайте мазки на цитологию — это поможет вовремя обнаружить предраковые изменения и принять меры.
- Если вы курите — откажитесь от вредной привычки.
- От папилломавирусной инфекции защищает вакцина Гардасил.
Вовремя диагностировать опухоль помогают регулярные осмотры гинеколога и мазки Папаниколау. Если вас начали беспокоить те или иные симптомы, не стоит откладывать визит к врачу.
Стоимость лечения рака влагалища
Стоимость лечения зависит от ряда факторов: стадии опухоли, программы лечения, продолжительности пребывания в стационаре, ценовой политики клиники.
В Европейской онкологической клинике можно получить медицинскую помощь на уровне ведущих западных онкологических центров, но по более низкой цене.
У нас есть все необходимые оригинальные препараты, превосходно оснащенная операционная, в которой проводятся хирургические вмешательства любой степени сложности.
Источник: https://www.euroonco.ru/oncology/onkoginekology/rak-vlagalishha
Биопсия вульвы
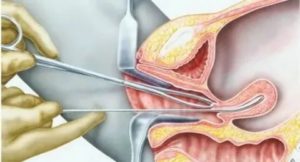
Вульва – это совокупность женских мочеполовых органов, образующих вход во влагалище. Ее осмотра не всегда достаточно для выявления гинекологических заболеваний, даже при проведении процедуры под микроскопом. Поставить точный диагноз можно с помощью взятия образцов тканей. Это исследование называется биопсией вульвы.
В Москве это мероприятие проводят в многопрофильной клинике «Международный Центр Охраны Здоровья». Наши опытные гинекологи используют высокоточное диагностическое оборудование и назначают адекватную, эффективную терапию в случае выявления патологии.
Показания к проведению биопсии
Биопсию вульвы делают в тех случаях, когда остальные диагностические методы являются малоинформативными.
Такое исследование женских половых органов показано при жалобах на:
- зуд в области вульвы;
- болезненные ощущения при половом акте;
- сужение входа во влагалище;
- истончение кожи вульвы, которая к тому же кровоточит;
- кондиломы, полипы, локальные утолщения желто-белого цвета.
Патологические процессы, затрагивающие какие-либо участки вульвы, часто характеризуются схожими внешними проявлениями. Это затрудняет постановку диагноза и назначение терапии. Результаты биопсии показывают, какая именно аномалия возникла у женщины. Биопсия вульвы обязательно назначается при подозрении на онкологическую природу новообразований.
Противопоказания к биопсии вульвы:
- инфекции, передающиеся половым путем;
- проблемы со свертываемостью крови;
- системные инфекции в организме;
- воспаления, протекающие в органах малого таза.
Подготовка к биопсии
Перед биопсией рекомендовано минимальное обследование, которое включает:
- общий анализ мочи и крови;
- микроскопический анализ влагалищных выделений;
- цитологическое исследование соскоба вульвы.
- ВИЧ, сифилис, гепатиты
Поскольку эта область наружных половых органов весьма чувствительна, процедуру выполняют под местной анестезией. Для снижения дискомфорта кожу и слизистую оболочку обрабатывают анестезирующим гелем, а затем проводят глубокое обезболивание посредством тонких инсулиновых игл.
Как проводится биопсия
Врач оценивает общее состояние кожи и при обнаружении видоизмененных участков выполняет вульвоскопию с большим увеличением.
На подозрительных областях делают пробы с красителями и реагентами, помогающими точно визуализировать проблемные очаги, выбрать зону для биопсии. Для этого берут ту часть, где изменениям присущ более выраженный характер.
Из-за высокой болевой чувствительности вульвы проведение обследования всегда предполагает локальную анестезию.
Методы забора участка тканей
- Радиоволновой петлей. Нужный участок эпителия отсекают радиоволновым электродом. Это малотравматичный и быстрый способ диагностики. Радионож запечатывает сосуды в месте воздействия, что исключает кровотечения.
- Иглой Кейса (циркулярным скальпелем). Необходимая зона вульвы должна быть выбрита и продезинфицирована. Скальпель прикладывают к зоне поражения вульвы и вырезают его острием. Отсекают вырезанный фрагмент небольшими ножничками.
- Традиционный способ скальпелем. При четких границах патологии скальпелем аккуратно срезают фрагмент слизистой оболочки и расположенных рядом тканей. Методику применяют при поверхностном расположении подозрительных зон.
- Щипцами. В ходе мероприятия отщипывают маленький фрагмент ткани с подозрительной области. Раскрытые щипцы погружают боковой поверхностью в ткань, при этом проблемная область оказывается между браншами инструмента, она легко биоптируется.
Биопсию делают на границе поражения с захватом здоровых таканей. В образец попадают измененные и здоровые ткани.
Их сравнение позволяет объективно оценить имеющиеся отклонения.
Последствия биопсии
После процедуры возможны кровотечения. Чтобы остановить их, проводят тугую тампонаду. Иногда гинекологи делают коагуляцию кровоточащих участков, накладывают швы. Для исключения формирования послебиопсийного отека допускается прикладывание льда.
До полного восстановления тканей (как минимум 14 дней) нужно исключить интимные отношения, перегрев, поднятие тяжестей, следует не принимать ванны и не купаться в водоемах. Иначе раны могут нагноиться, что продлит сроки заживления.
Преимущества диагностики в международной многопрофильной клинике охраны здоровья:
- Высокое качество оказываемых услуг. Этому способствует многолетний опыт выполнения различных гинекологических операций.
- Услуги широкого профиля. У нас есть лабораторно-диагностическая служба, оперблок, стационар.
- Точность постановки диагноза. Высокоточное оснащение позволяет назначить терапию для предраковых поражений –лейкоплакии, дисплазии.
- Конфиденциальность. О производимой манипуляции будете в курсе только вы и доктор, проводящий процедуру.
- Деликатность персонала. Любые связанные с интимной зоной мероприятия требуют особой деликатности, что мы непременно учитываем при оказании услуг.
Вы можете доверить нам решение деликатных проблем!
Источник: https://medvedev.ru/otdeleniya/ginekologiya/biopsiya-vulvy/
Биопсия шейки матки: как подготовиться и как проходит процедура
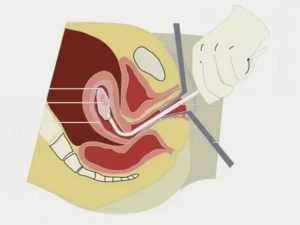
Биопсия шейки матки – это процедура, выполняемая в условиях клиники, смысл которой заключается во взятии малого объёма ткани влагалищной части шейки матки. Берется этот материал для микроскопического исследования с целью постановки диагноза.
Когда и как делают биопсию шейки матки? Причин, по которым врач может предложить такой анализ, несколько: карцинома, кондиломы, лейкоплакия, эндоцервицит, дисплазия шеечного эпителия.
К такому подтверждению диагноза прибегают и тогда, когда обычного визуального осмотра и результатов мазков оказывается недостаточно.
Взятию материала шейки матки предшествует кольпоскопия, позволяющая провести процедуру прицельно, то есть взять материал из наиболее подозрительных участков. Затем шейку матки обрабатывают уксусной кислотой и окрашивают раствором Люголя.
Это действие выполняют для того, чтобы можно было отличить здоровые участки от тех, которые подвержены патологическим изменениям. Трудностей здесь обычно не возникает, поскольку окрашивание нормальных тканей происходит беспрепятственно.
Как делают биопсию шейки матки при помощи инструментов? Наиболее распространенным вариантом является использование специальных щипчиков или скальпеля, при помощи которых кусочек пораженной ткани просто отщипывается.
Под словом «кусочек» подразумевается участок кожи шириной до 5 мм и глубиной до 3 мм. Далее шейку матки обрабатывают специальным раствором. В некоторых случаях биопсия может браться лазером, и обработка здесь такая же, как и в предыдущем варианте. Достоинством лазерной биопсии является отсутствие кровотечения, так как сосуды как бы запаиваются на концах.
Как проводится подготовка к процедуре?
Несмотря на всю простоту своего выполнения, биопсия всё-таки является небольшим хирургическим вмешательством, поэтому ее выполнение должно проводиться при отсутствии инфекционных заболеваний половой сферы женщины.
Сама пациентка никаких действий не предпринимает – всё выполняет врач. Сначала он берет мазок на патологическую флору и при получении отрицательного ответа процедура биопсии назначается на ближайшее время.
В случае обнаружения в мазке патологической микрофлоры женщина должна пройти назначенный курс лечения, а уже потом соглашаться на биопсию.
О том, как берут биопсию шейки матки, и насколько важна эта процедура в точной постановке диагноза, врач должен рассказать обязательно. Получив письменное согласие пациентки, специалист назначает время взятия материала.Обычно биопсия проводится после окончания менструации, так как к следующим месячным раневая поверхность должна зажить полностью, а на это потребуется от 10 до 14 дней.
Еще один важный момент, волнующий многих женщин, — это болезненность процедуры.
Поскольку шейка матки не имеет нервных окончаний, то в обезболивании нет никакой нужды. Взятие биоптата не причиняет боли, поэтому бояться и напрягаться не стоит.
Однако некоторые женщины всё-таки испытывают страх перед этой процедурой, что приводит к напряжению мышц и матки. Результат – реакция на процесс биопсии спазмами, сравнимая с тянущими ощущениями внизу живота при менструации.
Усиление неприятных ощущений происходит как раз в тот момент, когда женщина напрягается, помогая маточным спазмам стать более ощутимыми.
Опытному специалисту под силу сразу разглядеть настрой пациентки, поэтому он может предложить опрыскивание Лидокаином. Кроме того, женщины, боящиеся любого врачебного вмешательства, могут сами попросить врача о проведении какой-либо обезболивающей процедуры. Зная, что боли не будет, пациентки становятся более спокойными, так что процедура обезболивания вполне оправдывает себя.
Прицельная биопсия шейки матки – ждем результатов
После сдачи биоптата на исследование женщина не должна поднимать предметы, вес которых превышает 3 кг. Также на 2 недели необходимо отказаться и от половой жизни, причем запрет снимает только врач после осмотра и убеждения в том, что ранка затянулась.
Во избежание кровотечений не следует сейчас посещать бани и сауны, сидеть в горячей ванне также не желательно. В гигиенических целях можно воспользоваться контрастным душем.
Ни при каких обстоятельствах после биопсии женщина не должна принимать Аспирин, поскольку он разжижает кровь и создает препятствия к выпадению фибрина, что в свою очередь приводит к образованию тромба.После проведения процедуры биопсия шейки матки результаты интерпретируются согласно с классификационными схемами. На сегодняшний день медики пользуются такими классификациями, как:
- классификация, включающая все степени дисплазии и карциному;
- классификация ЦИН (1 – 3 степени);
- морфологическая классификация изменений маточной шейки, которые вызываются вирусом папилломатоза человека.
При отсутствии клеточных изменений гистологическое исследование трактуется как нормальное. Если же они были обнаружены в незначительном количестве, то такой результат может указывать на воспалительный процесс или клеточные изменения доброкачественного характера.
Активно в изучении биоптата сегодня используется и классификация фоновых процессов, предраковых состояний и РШМ Яковлевой И. А. и Кукутэ Б. Г., согласно которой они (фоновые процессы) подразделяются на:
- воспалительные (истинные эрозии и цервициты);
- посттравматические (разрывы и рубцовые изменения, шеечно-влагалищные свищи и эктропион);
- гиперпластические, или связанные с гормональными нарушениями (все формы эндоцервикоза, полипы разной сложности, эндометриоз, папиллома без признаков атипии, лейкоплакия в простой форме).
Под предраковыми изменениями понимается дисплазия, сформировавшаяся на не измененной маточной шейке либо в области фоновых процессов (от слабо до ярко выраженных). Сюда же относится аденоматоз и лейкоплакия с атипичными проявлениями.
К раку шейки матки (РШМ) относятся преклинические и клинические формы. В первом случае говорят о микрокарциноме либо раке in situ, во втором – о плоскоклеточном раке, который может быть неороговевающим и ороговевающим.
К клиническим формам рака относятся и такие его формы, как:
- низкодифференцированный;
- светлоклеточный мезонефральный;
- железистый различно дифференцированный.
Существуют ли какие-либо факторы, которые могут повлиять на результаты процедуры биопсия шейки матки? Да, они таковы:
- неверный выбор участка для взятия материала;
- технические погрешности в приготовлении препарата;
- квалификация специалиста (патоморфолога).
Если судить о достоверности метода биопсии, то здесь стоит отметить ее практически 100 %-ную эффективность в диагностике предраковых и раковых заболеваний шейки матки (вплоть до 98,6 %).
Что касается кольпоскопически ориентированной биопсии, то здесь точность диагностики повышается на 25 %. Достоинством метода биопсии можно считать уверенность в распознавании раковых новообразований, особенно в начальных стадиях.
Как недостаток стоит отметить невозможность ее многократного проведения у одной и той же пациентки.
Биопсия, есть ли осложнения?
Чаще всего процедура биопсии осложняется кровотечением из сосудов шейки матки, которыми она богата. Однако при соблюдении врачебных рекомендаций эта проблема устраняется самостоятельно через 5 – 10 дней.
В случае нарушения указаний специалиста или несоблюдении личной гигиены может произойти инфицирование участка, с которого брался биоптат. Симптомы инфекционного процесса представлены повышением температуры тела и гнойными выделениями из влагалища, в которых могут быть примеси или сгустки крови.
Из-за сокращений шейки матки внизу живота возникают болевые ощущения, с которыми легко справляются такие анальгетики, как Нурофен и Индометацин.
Стоимость процедуры
В различных клиниках цены на биопсию также разные. Узнать, сколько стоит биопсия шейки матки, можно непосредственно у своего лечащего врача. Стоимость этой процедуры варьируется в пределах 2 000 – 5 000 рублей. А ознакомиться с результатами гистологического исследования можно будет через 1,5 – 2 недели.
Источник: https://zen.yandex.ru/media/healthmatka/biopsiia-sheiki-matki-kak-podgotovitsia-i-kak-prohodit-procedura-5b86928949879300aa4fcb2a
Как проводится гистероскопия с биопсией эндометрия | Университетская клиника
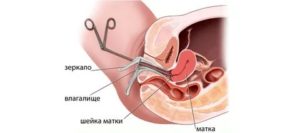
Процедура проводится на гинекологическом кресле под общей или местной анестезией. Метод обезболивания выбирает врач в зависимости от состояния пациентки и особенностей проводимого исследования.
После обработки внешних половых органов дезинфицирующим составом, во влагалище вводят гинекологическое зеркало, позволяющее врачу получить доступ к шейке матки. Через цервикальный канал шейки в матку вводится прибор-гистероскоп, с помощью которого проводится гистероскопия – осмотр внутренней поверхности матки.
Как проводится гистероскопия с биопсией эндометрия
Существует два основных метода проведения гистероскопии эндометрия:
- Классическая, при которой шейку матки предварительно расширяют с помощью специальных металлических расширителей. Затем внутрь вводят прибор – гистероскоп представляющий собой плотную жёсткую трубку, снабженную источником света и оптической системой.
- Офисная гистероскопия – щадящий метод, при которой используется тонкий мягкий гистероскоп с оптикой и источником счета, вводимый без предварительного использования расширителя. Метод наиболее предпочтителен для нерожавших женщин, поскольку не вызывает травматизации шейки матки.
После введения гистероскопа в полость матки врач начинает ее осмотр. Гинеколог обращает внимание на состояние эндометрия, соответствие его менструальному циклу, наличие кровоточащих сосудов, патологических очагов, особенно подозрительных на злокачественные.
Затем врач выбирает участки, с поверхности которых нужно взять образцы. Это могут быть наросты, язвы, уплотнённые очаги. При распространённых патологических процессах проводится диагностическое выскабливание всей поверхности маточной полости.
Методики биопсии эндометрия – техника проведения
| Метод проведения биопсии эндометрия | Техника проведения | Особенности |
| Диагностическое выскабливание | С помощью специального инструмента – кюретки выскабливают эндометрий со всей поверхности матки.
Методика применяется при обширных патологических процессах, охватывающих всю маточную полость |
Позволяет получить данные по всей поверхности матки. Требует общего обезболивания. Эффективно при разрастании эндометрия (гиперплазии), множественных полипах (полипозе) и других распространённых поражениях.
Этот метод биопсии эндометрия одновременно выполняет лечебную и диагностическую функцию. Из матки удаляется разросшийся внутренний слой, а врач получает достаточное количество материала для исследования |
| Цуг- биопсия (штрих биопсия) – взятие материала при помощи соскобов (цугов) | Выскабливание патологических участков с помощью специальной миниатюрной кюретки | Малотравматичная операция, не требующая расширения шейки матки и общего обезболивания.
|
| Вакуум-аспирационная биопсия | Взятие материала из полости матки с помощью вакуумной аппаратуры | Применяется при распространенных процессах. Является одновременно диагностической и лечебной процедурой. Позволяет убрать полипы и разросшийся эндометрий.
Делается под общей анестезией |
| Пайпель-биопсияэндометрия – малотравматичный вариант аспирационной биопсии | Взятие материала на гистологию с помощью миниатюрного пайпель-зонда, всасывающего клеточный материал из матки | Малотравматичная операция, не требующая общего обезболивания. |
| Прицельная биопсия | Взять с помощью специального инструмента небольшого образца ткани с подозрительного участка | Применяется при ограниченных поражениях. Не требует общей анестезии |
Полученные ткани передаются в лабораторию, где проводится их гистологический (клеточный) анализ. Для этого образцы обрабатывают, окрашивают, заливают парафином и смотрят под микроскопом.
Во время такого исследования выявляются:
- Соответствие эндометрия дню менструального цикла.
- Изменения в тканях, соответствующие различным патологическим состояниям. При обнаружении опухоли определяется и её тип, злокачественность и другие характеристики. Опираясь на эти результаты, врач сможет поставить правильный диагноз и назначить лечение.
- Иммунологические характеристики образцов. С помощью иммуногистохимических анализов обнаруживают вещества, появляющиеся в тканях матки при эндометрите и других патологиях. С помощью иммунологического исследования определяется активность рецепторов – клеток, отвечающих на воздействие гормонов. Такая диагностика позволяет выявить скрытые патологические процессы, в том числе, вызванные пониженной чувствительностью эндометрия к гормонам.
По результатам гистероскопии с биопсией выдается документ – протокол. В зависимости от указанных в нем сведений, врач ставит диагноз и назначает лечение.
Что делать после проведения гистероскопии с биопсией
После проведения процедуры у женщины возникают кровянистые выделения, которые могут длиться 3-5 дней и более. Их продолжительность зависит от техники проведения исследования, особенностей организма и имеющихся патологических процессов. Возможно возникновение боли и тяжести внизу живота
Эти состояния, в большинстве своем, не опасны и самостоятельно проходят даже без лечения. Однако при обильных выделениях, сильных болях, повышении температуры и ухудшении самочувствия нужно обратиться к врачу. Гинеколог проведет осмотр и назначит лечение.
До разрешения врача нельзя перегреваться, купаться в водоёмах, ванной, бассейне, жить половой жизнью, поднимать тяжести, подвергать организм выраженным физическим нагрузкам. Нарушение этих правил может привести к кровотечению, инфекции и удлинению сроков восстановления тканей матки.
Через неделю после проведения гистологии с биопсией нужно обязательно показаться гинекологу. К тому времени будет готов результат гистологического анализа и доктор сможет, опираясь на его данные, назначить лечение.
Лечебные процедуры и мероприятия зависят от выявленных патологий. Это может быть антибактериальное гормональное хирургическое лечение. При обнаружении злокачественных клеток женщины направляют к гинекологу-онкологу.
Что делать при плохом результате пайпель биопсии ⇒В Университетской клинике женщинам предлагается прохождение гистероскопии с биопсией с помощью различных методик, позволяющих выявлять самые разные патологии матки. Здесь можно сдать необходимые дополнительные анализы и пройти дополнительную диагностику на современном оборудовании. Врачи клиники проведут лечение выявленных гинекологических заболеваний с помощью передовых методик.
ссылкой:
Источник: https://unclinic.ru/kak-provoditsja-gisteroskopija-s-biopsiej-jendometrija/
