Чем лечить кандидоз в цервикальном канале
Содержание
Кандида в цервикальном канале — СайтЗдоровья
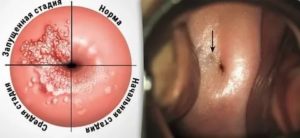
При воспалении цервикального канала могут проявляться неприятные симптомы, доставляющие дискомфорт и ухудшающие качество жизни женщины. Данное заболевание распространено, но излечимо, если терапия начата своевременно и проводится грамотно. В противном случае возможны серьёзные последствия.
Описание заболевания
В медицине воспаление, локализующееся в цервикальном канале, называется цервицитом или экзоцервицитом.
Оно входит в перечень самых распространённых болезней, что обусловливается анатомическими особенностями строения женских половых органов.
Цервикальный канал соединяет влагалище с шейкой матки, и воспаление чаще распространяется восходящим путём, попадая извне и следуя непосредственно из влагалища.
от специалиста!При отсутствии своевременного купирования воспалительных процессов они принимают хроническую форму, меняют нормальную структуру тканей и распространяются в шейку матки, вызывая эндоцервицит, а потом и эрозию.
Причины воспаления
Риски воспаления цервикального канала повышает влияние следующих факторов:
- воспалительные гинекологические заболевания (вульвит, вагинит, кольпит, эндометрит);
- инфекции, передающиеся половым путём (гонорея, трихомониаз, хламидиоз, уреаплазмоз);
- болезни мочевыделительной системы (цистит, уретрит);
- несоблюдение правил личной гигиены (нерегулярные подмывания, редкие смены гигиенических тампонов или прокладок во время критических дней, неправильные вытирания после посещения туалета);
- постоянное или частое использование агрессивных растворов для спринцеваний или подмываний;
- применение спермицидных свечей;
- гормональные сбои и перестройки в периоды климакса или менопаузы, беременности, полового созревания, а также после приёма гормональных средств, медикаментозного прерывания беременности;
- проведённые инвазивные манипуляции, нарушившие целостность тканей цервикального канала (установка внутриматочной спирали, выскабливание или аборт);
- беспорядочные половые связи без использования барьерных контрацептивов;
- грубые половые акты;
- вирус папилломы человека (ВПЧ);
- снижение общего иммунитета;
- сильные стрессы, резкая смена климата.
Как вы успели понять, воспаление, локализующееся в цервикального канале, может проникнуть в него разными путями: извне через наружные половые органы, из соседних органов, а также с током крови или лимфы.
В результате происходят изменения во влагалище: в микрофлоре начинают преобладать патогенные микроорганизмы, а среда меняется и становится благоприятной для размножения болезнетворных бактерий.
Так или иначе, здоровый и крепкий женский организм способен самостоятельно подавлять воспалительные процессы, но если он ослаблен, ситуация усугубляется.
Симптоматика
Симптомы воспаления цервикального канала зависят от причин патологического состояния. Картина может быть размытой и невыраженной, но при остром течении и присоединении инфекций признаки усиливаются и становятся явными.
Цервицит может вызывать неприятные ощущения во время половых актов или осмотре шейки матки.
Рассмотрим возможные симптомы, характерные для воспаления цервикального канала:
- Изменение характера влагалищных выделений. Меняться могут консистенция, оттенок, количество, запах. Отделяемое нередко становится густым, вязким или пенистым, окрашивается в жёлтый, зеленоватый, серый, коричневый или розовый цвет, неприятно и резко пахнет (кислым или гнилой рыбой).
- Дискомфорт, локализующийся во влагалище: зуд, ощущение присутствия инородного тела, жжение.
- Отёчность слизистых оболочек влагалища, гипертрофия его тканей. Наружные женские половые органы выглядят опухшими, сильно краснеют или приобретают бордовый оттенок.
- Тянущие или ноющие боли, локализующиеся в паховой области, нижней части живота, иногда в пояснице.
- Неприятные ощущения, возникающие во время половых контактов: дискомфорт, болезненность, нестерпимый зуд.
- Учащение актов мочеиспускания, рези, жжение или зуд во время опорожнения мочевого пузыря.
- При острых воспалениях возможны повышение температуры тела, общее недомогание.
Явные и выраженные симптомы обычно проявляются в первые несколько дней после внедрения в ткани возбудителей инфекций или после механических воздействий. Далее признаки сглаживаются и практически исчезают, возникая изредка и почти не беспокоя женщину.
Это принимается за самостоятельное излечение, но на самом деле процесс приобретает хроническую форму, в результате чего периодически возникают рецидивы.
Обострения вызываются влиянием неблагоприятных или раздражающих факторов: менструациями, переохлаждениями, половыми контактами.
Диагностические меры
Для диагностики гинеколог, в первую очередь, проводит осмотр на гинекологическом кресле с расширителями. При подозрении на воспаление цервикального канала назначаются мазки на флору с целью выявления возможных возбудителей инфекции, а также на цитологию для определения рисков перерождения здоровых клеток.
Врач может назначить общий анализ крови: повышение уровня лейкоцитов подтвердит наличие воспалительного процесса, а при увеличении СОЭ речь идёт о хронической форме. Дополнительно может проводиться кольпоскопия. При выявлении инфекции назначаются анализы на определение чувствительности возбудителей к разным группам антибиотиков.
Терапия
Лечение воспаления цервикального канала будет зависеть от причин заболевания. Терапия может включать следующие направления:
- Антибактериальная терапия назначается при выявлении инфекций. Препараты подбираются индивидуально после выявления патогенных микроорганизмов и определения их чувствительности к тем или иным веществам.
- При обнаружении ВПЧ рекомендуются цитостатики, останавливающие процессы патологического деления клеток. Это средства «Бусульфан», «Нимустин», «Цитарабин», «Бусерелин».
- Для помощи организму в подавлении активности вирусов (в том числе ВПЧ) и бактерий, а также для повышения иммунитета назначаются иммуномодуляторы и адаптогены: «Вобэнзим», «Изопринозин», интерфероны.
- При присоединении вагинального кандидоза (молочницы) назначаются противогрибковые препараты для местного применения в форме свечей и кремов или широкого спектра действия в капсулах и таблетках.
- При гормональных сбоях проводится гормональная терапия. Препараты и дозировки подбираются строго индивидуально.
- При выраженном болевом синдроме назначаются НПВС – нестероидные противовоспалительные средства, в том числе местные в виде свечей.
- Для нормализации влагалищной флоры назначаются свечи с полезными бифидо- и лактобактериями.
- При сильной эрозии шейки матки или множественных папилломах в цервикальном канале или самой шейке проводится удаление новообразований или наружного слоя канала. Применяются такие методики: УВЧ-терапия, лазер, криодеструкция, радиоволновое воздействие, классический хирургический способ (иссечение скальпелем).
- Для ускорения заживления повреждённых тканей проводятся физиотерапевтические процедуры, например, электрофорез, УВЧ-терапия, ионофорез и прочие.
- Народные средства могут облегчать симптомы и усиливать эффект основной терапии. Так, проводятся спринцевания облепиховым маслом, отварами лекарственных трав (ромашки, календулы, череды, мать-и-мачехи).
Лечение цервицита. от опытного гинеколога.
Любые препараты назначаются исключительно врачом после проведённого обследования. Самолечение неэффективно, а порой опасно.
Воспаление цервикального канала и беременность
Наступление беременности на фоне воспаления цервикального канала возможно, но осложняется дискомфортом во время половых актов, изменением кислотности влагалища (в неблагоприятной среде сперматозоиды могут погибать) и сужением канала из-за гипертрофии тканей (это создаёт препятствия на пути следования мужских половых клеток в полость матки).
Если воспаление обнаружено при беременности, следует как можно скорее купировать его. Во-первых, возбудители способны проникать через плаценту к плоду. Во-вторых, при воспалении шейки она может стать рыхлой и раскрыться раньше времени, спровоцировав преждевременные роды или выкидыш.
Профилактика
Рассмотрим меры профилактики:
- Соблюдение правил личной гигиены.
- Отказ от беспорядочных половых связей, применение барьерных методов контрацепции.
- Регулярные посещения гинеколога – дважды в год.
- По возможности избегание механических воздействий: абортов, установок спиралей.
- Укрепление иммунитета.
Воспаление цервикального канала – распространённая, но решаемая проблема. Своевременное эффективное лечение позволит избавиться от заболевания и избежать последствий.
Источник: https://sajtzdorovja.ru/kandida-v-czervikalnom-kanale.html
Цервицит при молочнице
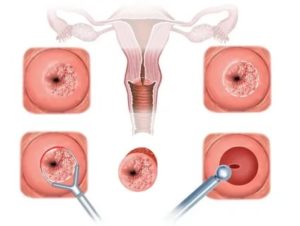
Нередко представительницы прекрасного пола недооценивают опасность такого заболевания, как молочница. К одним из наиболее опасных осложнений вагинального кандидоза относят цервицит.
Воспалительные процессы, протекающие в шейке матки, становятся причиной эрозий, рубцов, а шейка теряет защитные функции. Процесс вынашивания ребенка протекает с осложнениями.
Необходимо длительное терапевтическое лечение, направленное на ликвидацию последствий заболевания, вплоть до оперативного вмешательства.
Что такое цервицит?
Роль шейки матки в репродуктивной системе женщины сводится к защите от преждевременных родов, препятствию проникновения инфекции к плоду.
В строении нижнего отдела матки выделяют цервикальный канал, один конец которого открывается в полость матки, а другой — во влагалище. Воспаление слизистой поверхности шейки матки называют цервицитом. В зависимости от того, какая именно часть шейки воспалена, различают:
- Экзоцервицит — воспаление внешнего отдела цервикального канала. Его можно увидеть во время гинекологического осмотра с помощью зеркал, при этом поверхность слизистой оболочки имеет красный цвет;
- Эндоцервицит — воспаление более глубоких участков, не доступных для наружного осмотра.
Заболевание опасно патологическими изменениями шейки матки, образованием рубцов, эрозий. Скрытая форма течения цервицита зачастую является причиной бесплодия, вызывает трудности в оплодотворении, вынашивании ребенка и родоразрешении. Переход течения заболевания из острой стадии в хроническую опасен развитием спаечных образований, дисплазией и развитием рака шейки матки.
Причины развития заболевания
Заболевание вызывают условно-патогенные и патогенные микроорганизмы:
- вирусы: папилломы человека, герпеса;
- бактерии: хламидии, трихомонады, стафилококки, токсоплазма;
- дрожжеподобные грибки рода Candida.
Воспаление мочеполовой системы провоцирует болезнь.
Микроорганизмы проникают на поверхность слизистой оболочки шейки матки при незащищенном половом контакте, механическом повреждении (аборт, внутриматочная спираль).
Причиной являются хронические заболевания мочеполовой системы (аднекситы, циститы), гормональные перестройки женского организма (недостаточный синтез эстрогенов приводит к истончению слизистой). Начало половой жизни часто сопровождают «цистит невесты» и воспалительные процессы во влагалище.
Незначительное ослабление иммунитета, вызванное, например, обыкновенной простудой, приводит к тому, что патогенные микроорганизмы начинают активно развиваться и запускается воспалительный процесс.
Молочница как причина цервицита
Как уже упоминалось, грибок Candida, является одним из возбудителей болезни. Обитая на всех слизистых, этот условно-патогенный микроорганизм входит в состав микрофлоры человека. Как только наступают благоприятные условия (достаточно питательной среды, подходящая кислотность рН 5,8—6,5) грибок начинает интенсивно размножаться. Вызывает заболевания: кандидозный вагинит, вульвит.
Симптомы заболевания
Наличие выделений с неприятным запахом свидетельствует об росте инфекции.
Наиболее характерные симптомы молочницы — зуд, жжение в наружных половых органах, болезненное мочеиспускание, дискомфорт во время полового акта.
Появляются выделения с неприятным, кислым запахом, белого цвета, по структуре, напоминающие творожную массу. Если данное заболевание своевременно не лечится, грибок продвигается вверх по влагалищу и захватывает нижний отдел матки.
Воспаление цервикального канала характеризуется дополнительными симптомами:
- выделения становятся более вязким;
- появляется «мазание» на протяжении менструального цикла;
- беспокоят тянущие боли во внизу живота;
- половая жизнь невозможна из-за болезненного дискомфорта;
- возникают ложные позывы к мочеиспусканию, а сам процесс сопровождает режущая боль;
- во время острой стадии повышается температура тела, возможна рвота.
Диагностика
Инструментальная диагностика поможет диагностировать болезнь на ранних стадиях.
Диагностируют заболевание во время гинекологического осмотра.
Осмотр с помощью зеркал или кольпоскопа позволяет врачу визуально диагностировать изменения покрова шейки матки. Видны отек и покраснение, эрозийные образования, сосуды расширены.
Кольпоскоп позволяет увидеть минимальные изменения слизистой, благодаря увеличенному изображению шейки матки.
При скрытой форме течения заболевания, видимых изменений могут не обнаружить. Необходим микроскопический анализ мазка, бактериологический посев, ПРЦ, цитологическое исследование соскоба. В случае если причина цервицита заключается в молочнице, анализ покажет присутствие в цервикальном канале грибка Candida.
Лечение цервицита
Недопустимо самолечение цервицита на любой его стадии. Невозможность точной диагностики и адекватного лечения может привести к онкологическому заболеванию шейки матки.
Первоначальная задача во время терапии цервицита — ликвидировать возбудителя заболевания, которым является грибок.
Лечащий врач, руководствуясь результатами анализов, назначает противогрибковое лечение препаратами на основе натамицина, кетоназола, нистатина («Пимафуцин», «Флуканазол») в виде вагинальных таблеток, свечей, мази.
Пройдя противогрибковую терапию, назначают препараты с пробиотиками, восстанавливающие нормальную микрофлору слизистой влагалища. Это свечи «Бифидумбактерин», капсулы «Бифиформ». При атрофии слизистой шейки матки используют гормональные препараты, содержащие эстроген («Овестин»).
Показан прием общеукрепляющих препаратов, повышающих устойчивость организма к заболеваниям. Рекомендована консультация иммунолога. Если консервативные способы лечения не принесли ожидаемых результатов, проводят отсечение пострадавших участков шейки матки, с помощью криодеструкции, лазеротерапии. Обязательна терапия полового партнера, даже при отсутствии у него симптомов заражения грибком.
Источник: http://EtoGribok.ru/molochnica/nedug/tservitsit.html
Кандиды в мазке — что это такое и как лечить грибы рода кандиды
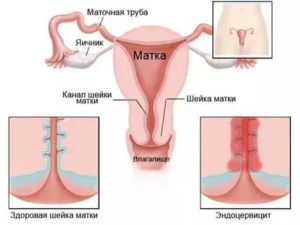
Кандида в мазке указывает на то, что слизистая оболочка подвержена атаке возбудителя болезни. Как правило, это всем известная молочница, называемая в медицине кандидозом. Возбудителем патологии является грибок рода Candida, по названию которого и именована болезнь.
Что могут рассказать мазки?
Дрожжевые грибы рода кандида живут на слизистой влагалища любой женщины.
Данный подвид условно-патогенных микроорганизмов при нормальном количестве не вызывает негативных реакций и не провоцирует заболевание молочница.
Нормой содержания candida albicans является показатель до 10в 4 степени КОЕ/мл. Любое превышенное количество грибков считается опасным и может в любой момент вызывать молочницу.
При проведении анализов иногда находят псевдомицелий дрожжевых грибковых спор, в этом случае морфология подтверждает развитие патологии. Аномальное размножение имеет следующие причины:
- период полового созревания;
- беременность;
- климакс;
- лечение некоторыми лекарствами: антибиотиками, кортикостероидами, гормональными контрацептивами .
Кроме того, развитие грибковых микроорганизмов может быть спровоцировано дефицитом или избытком эстрогена. Множественные патогенные микроорганизмы поражают пациентов с заболеваниями:
- сахарный диабет;
- туберкулез;
- ЗППП;
- хламидиоз;
- трихомониаз;
- гонорея;
- генитальный герпес.
Если обнаружены кандиды в мазке, что это такое разберется только специалист. Возможно появление спор вследствие внешних провоцирующих факторов: жары, темного белья из синтетики, частых спринцеваний, заражения при половом контакте, стрессов, снижение иммунитета.
Важно! Беременность – частая причина появления кандиды на слизистых оболочках. В процессе вынашивания ребенка, гормональный фон претерпевает изменения, влияющие на влагалищную среду. Повышенный уровень сахара, наблюдаемый в период беременности, также провоцирует появление кандидоза у женщин. Необходимо не только выявление заболевания на ранних стадиях, но и полное излечение кандидоза.
Мазок на кандиды расскажет о том, насколько опасно превышено количество спор грибка. При бактериологическом анализе и обнаружении превышения нормы, значительно возрастает риск опасных последствий. Дрожжи в мазке – основной признак молочницы, при нелечении приводящей к бесплодию.
Симптомы кандидоза
Дрожжевая инфекция проявляется достаточно явными и характерными признаками:
- Творожистые выделения из репродуктивных органов – это бели с некоторой примесью и явным кислым запахом;
- Зуд и жжение половых органов;
- Неприятные ощущения при мочеиспускании, во время полового акта.
Важно! Грибок candida albicavs вызывает хроническое заболевание, при котором не бывает сопутствующих симптомов, только небольшой зуд.
Бели и выделения не всегда однотонны, могут иметь желтый, зеленоватый оттенок, но запах остается, как и зуд. Налет иногда скапливается в определенных местах, где затем образуются трещины.
Симптомы молочницы проявляются и внешне – опухают наружные половые органы, они краснеют, начинают зудеть.
В ночное время зуд усиливается, вызывая нестерпимое желание расчесать область, однако делать этого нельзя, чтобы не травмировать кожу, не спровоцировать внесение дополнительной инфекции.
В период за 3-5 дней до менструального цикла симптоматика усиливается, это связано с изменением микрофлоры влагалища. Часто обострение клинической картины наблюдается после принятия водных процедур, принятия алкоголя, спринцевания.Важно! Не всегда клинические симптомы указывают только на молочницу, развитие грибков кандида – сопутствующий симптом венерических заболеваний. Лечить такие патологии следует не только посредством приема противогрибковых препаратов, а комплексно и под наблюдением доктора.
Поскольку заболевание молочница у женщин протекает с сильной негативной симптоматикой, следует при первых же признаках немедленно обратиться к доктору и принять все меры для устранения инфекции и причин ее появления.
Анализы при молочнице кандидоза
Выявление молочницы требует обследования у профильного доктора. Только врач может направить пациента на все необходимые процедуры. Анализы и диагностика требуют временных затрат, кандидоз выявляется посредством следующих исследований:
- Микробиология проводится посредством микроскопии. Для исследования забирается материал с области локализации грибка. При наличии предрасполагающих факторов обозначается рост грибка, что приводит к проявлению симптоматики заболевания.
- Посев на грибок для выявления уровня чувствительности спор к лекарствам. Процесс позволяет получить явную картину о возбудителе патологии. Анализ проводится с материалом биологического типа: моча, кал, мазок, мокрота. Забранный материал помещается в питательную среду, где созданы все условия для размножения. После выращивания колоний, начинаются тесты на чувствительность спор к лекарствам. Так определяется порог чувствительности грибковой инфекции. Продолжительность анализа до 10 дней, в этот период пациент получает поддерживающую терапию для снижения симптоматики патологии.
- Полимерно-цепная реакция (методика ПЦР) – это обязательный пункт, определяющий вероятность прогрессирования патологии.
- Иммуноферментный анализ подводит итог всех процедур, помогая подобрать самое лучшее лечение. Проверяя наличие антител в крови, специалисты наблюдают рост патогенной флоры с выделением иммуноглобулина LgG. Только благодаря данному анализу подтверждается молочница, так как бели могут быть признаком множества других патологий.
Каждая процедура преследует определенную функцию, потому проведение всех процессов должно быть комплексным. Данный метод позволит не только определить опасность, клиническую картину патологии, но и определить наиболее эффективный метод лечения кандидоза, исключающий появление рецидивов. В заключении после всех процедур специалисты выдают следующую информацию:
- Наличие/отсутствие грибковой микрофлоры;
- Видовую принадлежность возбудителя инфекции (молочницы);
- Количество колоний грибка.
Факт! Бессимптомное протекание болезни характерно содержанием грибка ниже показателя 104 КОЕ/мл, при равных или повышенных показателях выставляется диагноз кандидоз и проводятся тесты на порог чувствительности грибка к антимикотическим средствам.
Перед тем, как сдавать анализы, пациенту запрещено принимать противогрибковые препараты – в противном случае клиническая картина диагностики окажется смазанной.
Лабораторные анализы и исследования назначаются для повторов в процессе и окончании лечения. Только отрицательный результат мазка дает понимание эффективности терапии.
В случае отсутствия ожидаемого эффекта, назначается другая схема лечения с применением иных лекарственных препаратов.
Лечение кандидоза у женщин
Вне зависимости от формы заболевания, требуется лечение кандидоза. Как правило, применяется курс антибактериальных препаратов, подбираемых на основании результата анализов. В первую очередь необходимо избавиться от грибков кандида, а это можно сделать посредством противогрибковой терапии локального действия, то есть вагинальных таблеток, суппозиториев, мазей, гелей.
Важно! Самолечение недопустимо! Вид терапии, лекарства подбирает только доктор. Все зависит от индивидуальности заболевания у женщин, состояния и наличия дополнительных отягощающих факторов, например, сахарного диабета, ЗППП и прочего.
Назначаемые оральные противогрибковые препараты помогают избавиться от кандидоза уже через короткое время, а вот интровагинальные препараты следует принимать намного дольше. Самые популярные средства для вагинального локального лечения:
- Составы с кетоконазолом;
- Составы с клотримазолом;
- Пимафуцин;
- Залаин.
Воздействуя местно, эти медикаменты помогают полностью исцелиться от кандидоза в легкой форме, при невозможности приема системной терапии, например, в период беременности. Однако, если молочница уже хроническая и половые органы достаточно сильно поражены, потребуются не только местные, но и системные лекарства. Наиболее используемые препараты:
- Леворин;
- Нистатин;
- Клотримазол;
- Итраконазол;
- Флуконазол;
- Йодосодержащие препараты.
Завершение противогрибковой терапии требует полного восстановления микрофлоры влагалища. Возможно назначение пробиотиков, эубиотиков, присутствующих в вагинальных свечах определенного типа.
В обязательном порядке необходимо заняться повышением иммунитета, максимально устранить возможности и причины заражения молочницей и пропить курс витаминов.
В любом случае, назначения делает доктор, к которому нужно обратиться как можно быстрее, обнаружив даже малейшие признаки кандидоза.
Источник: https://IDermatolog.ru/analizy/poyavlenie-kandidy-v-mazke-u-zhenshhin-i-chto-eto-takoe.html
Молочница в цервикальном канале при беременности
Женщина, которая с нетерпением ждет появления на свет малыша, как правило, очень внимательно относится к своему здоровью. Малейшая инфекция может фатальным образом сказаться на развитии ребенка. Однако есть недуги, которым беременные женщины подвержены особенно часто. Одно из таких заболеваний — молочница.
У беременных женщин кандидоз, или молочница, встречается в три раза чаще, чем у женщин вне беременности.
Все дело в том, что организм будущей мамы перестраивается, меняется гормональный статус, ее иммунитет снижается, и таким образом, создаются более благоприятные условия для размножения гриба рода Candida в организме.
Избавить женщину от этого недуга очень важно, так как во время родов малыш может заразиться. У новорожденных кандидоз проявляется поражением слизистых оболочек и кожи, а для недоношенных детей заражение грибами – колоссальный риск.
К счастью, молочница лечится на любом сроке беременности, главное — вовремя обратиться к врачу и подобрать верное лекарство.
Симптомы молочницы у беременных
Симптомы кандидоза у беременных ничем не отличаются от симптомов того же недуга в любой другой период жизни.
Сильный зуд, дискомфорт, чувство жжения в области наружных половых органов, которое усиливается во время полового акта и после мочеиспускания — наиболее частые признаки молочницы.
Если к ним добавляются обильные творожистые выделения, да еще иногда с неприятным кислым запахом, это серьезный повод обратиться к врачу.Иногда молочница проявляется отеком и покраснением слизистых оболочек наружных половых органов.
Лечение молочницы у беременных
Лечение молочницы у беременных должно проходить под наблюдением врача. Использование ряда препаратов в период вынашивания ребенка запрещено, так как они влияют на течение беременности и развитие плода. Многие таблетки, которые можно без проблем применять обычным женщинам, будущим мамам противопоказаны, а вот свечи несут в себе значительно меньший риск для здоровья малыша.
— Для лечения беременных рекомендуется проводить только местную терапию молочницы с учётом срока беременности, — рассказывает эксперт Халимова Маргарита Раисовна.
ВАЖНО
Почему женщинам, страдающим от кандидоза во время беременности и лактации, стоит рассмотреть использование препарата «Экофуцин»:
- разрешен при беременности с 1-ого триместра и при грудном вскармливании;
- натамицин — действующее вещество препарата «Экофуцин» помогает устранить причину молочницы – грибы рода Candida;
- препарат Экофуцин содержит еще лактулозу, которая является пребиотиком способствует увеличению количества лактобактерий и восстановлению нормальной микрофлоры влагалища;
- своевременное и эффективное лечение молочницы в случае беременности особенно важно.
Имеются противопоказания. Проконсультируйтесь со специалистом
Реклама
Мазок на флору
Одна из наименее сложных, но вместе с тем эффективных методик диагностики «женских» заболеваний – взятие мазка на флору. Специалисты берут материал для анализа из мочеиспускательного канала, со слизистой влагалища либо шейки матки.
При расшифровке результатов может вскрыться не только присутствие болезнетворных микроорганизмов, но и выявляются отклонения на гормональном уровне, наличие патологии клеток в отношении клеток. Таким образом диагностируются многие болезни – от банальной «молочницы» до опасных инфекций.
Сдача мазка рекомендуется раз в три месяца с целью профилактики (с той же частотой в аналогичных целях женщины обычно проходят осмотр у гинеколога).
Читать еще: Молочница и герпес одновременно у мужчин
Но существуют ситуации, когда необходимо срочно сдавать мазок на флору. В первую очередь есть смысл пойти на приём к специалисту, если наблюдаются следующие симптомы:
- выделения нетипичного цвета, запаха, консистенции из влагалища или мочеиспускательного канала;
- ощущение жжения и зуд в области половых органов;
- боли внизу живота, особенно острые.
После курса лечения гинекологических заболеваний врач назначит контрольную сдачу мазка, дабы убедиться в эффективности принятых мер.
Исследование с целью профилактики рекомендовано и женщинам, прошедшим терапию антибиотиками, поскольку данные вещества имеют свойство влиять на здоровую флору, и тем, кто недавно сменил полового партнёра.
К изменению состава и качества микрофлоры могут привести не только патологические, но и естественные процессы, характерные организму женщины. Одним из таковых является беременность.
Определяющим фактором в этом случае становится гормональная перестройка, с помощью которой организм матери пытается предохранить плод от потенциального инфицирования извне (через вагину).
На данном фоне во влагалище создаётся благоприятная среда для размножения палочек Додерлейна, количество которых может увеличиться до десяти раз. Такого защитного эффекта и «добивается» организм беременной.
Однако при этом условно-патогенная микрофлора (безвредная в норме, но несущая угрозу при патологических процессах) может резко активизироваться и «преподнести сюрприз» в виде кандидоза (молочницы), бактериального вагиноза и более опасных заболеваний – вплоть до трихомониаза и гонореи.
Именно поэтому врачи рекомендуют сдавать мазки на флору как при планировании, так и на протяжении всего времени беременности.
Непосредственно процедура взятия анализа несложная, однако требует соблюдения некоторых предварительных мер. К ним относится следующее:
- за двое суток до даты прохождения обследования прекратить половые контакты;
- перед процедурой нельзя пользоваться вагинальными свечами, кремами и таблетками;
- нельзя принимать ванну вечером перед анализом;
- запрещается также проводить спринцевание половых органов;
- до взятия мазка необходимо не мочиться.
Подмываться в день обследования возможно только мылом. Также нужно иметь в виду, что специалист не возьмёт мазок на флору во время менструации. Всё перечисленное необходимо, чтобы врач имел возможность собрать как можно больше точной информации о микрофлоре в результате обследования.
Мазок на флору забирают при помощи одноразового шпателя из цервикального канала шейки матки, уретры и со слизистой вагины.
Взятие мазка происходит одинаково как во время принятия мер по профилактике, так и при получении пациенткой терапии. Это совершенно безболезненный и безопасный процесс, которого не стоит бояться.
Результат готовится в течение одного рабочего дня, хотя при загруженности персонала поликлиники и лаборатории возможна и установка других сроков.У специалистов приняты буквенные обозначения для заполнения бланков. Женщинам лучше знать, что значит тот или иной символ.
- Пометки V, C, U указывают локации взятия мазка на флору. V расшифровывается как латинское слово vagina (в переводе «влагалище»), C – cervix (цервикальный канал шейки матки), под U понимается uretra (мочеиспускательный канал). Буквенные и числовые обозначения рядом с этими символами указывают на состав микрофлоры в конкретной точке.
- Под символом L значатся лейкоциты, наличествующие как в нормальном состоянии, так и вне нормы. Для каждого из этих случаев количество лейкоцитов (число рядом с L) будет разным.
- Эп (или Пл.Эп.) расшифровывается как «эпителий» (во втором случае «плоский эпителий»).
- Пометка Gn – возбудитель гонококковой инфекции (гонореи).
- Под Trich понимается возбудитель трихомониаза.
Что касается количественного показателя, о нём часто судят по знакам « » в четырёх категориях: от « », соответствующего незначительному числу, до « », указывающему на обилие, присущее данному пункту. Отсутствие какого-либо вида микрофлоры обозначается символом «abs».
Читать еще: Молочница при беременности как лечит в домашних условиях
Отклонения от нормы
В мазке здоровой женщины обычно обнаруживают палочковую флору и лейкоциты (небольшие в количественном отношении).
Большое число лейкоцитов, кокки, наличие эритроцитов в мазке – это свидетельства воспалительного процесса. Трихомонады обнаруживаются при трихомониазе, гонококки, соответственно, при гонореи. В слизи часто присутствует мицелия грибка, что является признаком кандидоза.
- Пимафуцин инструкция
- Флюкостат от молочницы
- Проявления молочницы
- Молочница у женщин лечение
- Питание при кандидозе
Является ли нормой, если после месячных выделения розового цвета
Менструация не самый приятный период жизни женщины, но она является свидетельством ее способности иметь детей. Для большинства ежемесячные кровянистые выделения проходят в автономном режиме, не вызывая страхов и беспокойств. Но существует обстоятельство, заставляющее женщин недоумевать и волноваться — коричневые выделения после месячных или слизь другого цвета.
Розовые выделения после месячных бывают вполне безобидными и не требующими медицинского вмешательства. Если они не обильны и не распространяют неприятного запаха,с большой долей вероятности причиной их являются:
- Начало созревания яйцеклетки. В таком случае слизь после месячных приобретает розовый цвет, благодаря изменениям поверхностного слоя внутренней оболочки матки. Эти выделения начинают идти через 14 дней после окончания менструации;
- Внутриматочная спираль. Привыкание к инородному телу, особенно если в нем содержатся гормоны, способно выдать подобную реакцию;
- Противозачаточные таблетки. Адаптация организма к введению гормонов приводит к выделениям розового цвета;
- Бурный секс может спровоцировать незначительные травмы мелких сосудиков внутренней поверхности влагалища. Кровь, смешавшись с влагалищным секретом, приобретает розовый цвет и выходит наружу.
- Розовые выделения. Что это?
Месячные или как еще называют медицинским термином – менструация – процесс, знакомый каждой особе женского пола. Чаще всего сопровождается болями, тошнотой, запахом, усталостью и так далее. Месячных ждут и одновременно боятся того, что они показывают.
По статистике многие женские болезни можно распознать либо во время менструации, либо в середине цикла. Одним из признаков болезни являются выделения в середине цикла.
Они могут быть розовые, твороженной консистенции, коричневого цвета, белые, светло-розовые и кровянистые.
Проведение анализа из цервикального канала
Любое гинекологическое заболевание важно предупредить, чем лечить потом запущенную болезнь. Для этого необходимо регулярно посещать гинеколога. Он проводит первичный осмотр и берет мазок из цервикального канала.
Его расшифровка поможет выявить уровень эпителия, палочки и лейкоцитов, норма которых должна присутствовать у здоровой женщины, а любые отклонения свидетельствуют о наличии воспалительной патологии или онкозаболеваний.
Рак шейки матки, чаще всего проходит бессимптомно, поэтому мазок из цервикального канала – это единственный способ обнаружить заболевание на ранней стадии. Различают мазок на флору и мазок на цитологию. Каждая женщина должна знать расшифровку нормы лейкоцитов в мазке из цервикального канала, чтобы предотвратить развитие тяжелых заболеваний.
Выделяется несколько основных рекомендаций, которых нужно придерживаться перед сдачей анализа.
- Нельзя посещать гинеколога в период менструации. Лучшее время для похода к специалисту припадает на середину менструального цикла (15–17 день) или через 4–5 дней после окончания кровяных выделений.
- Важно, чтобы микрофлора половых органов оставалась естественной. Поэтому вымывать их с моющими средствами перед анализом не стоит, так как они нарушают кислотность среды. Разрешается воспользоваться обычным мылом.
- Перед сдачей анализа нельзя применять свечи, мази, спринцевания и т. п.
- За 2–3 часа перед приемом у гинеколога, нельзя ходить в туалет. Мочеиспускания нужно совершать раньше.
- За два дня до приема у гинеколога запрещается вести половую жизнь.
- Медики рекомендуют сдавать анализ из цервикального канала раз в год.
При правильном соблюдении вышеперечисленных рекомендаций, сдача мазка из цервикального канала пройдет успешно и покажет нормальные результаты.
Читать еще: Молочница у грудных детей во рту чем лечить
Сдача анализа проходит совершенно безболезненно. Мазок берется на гинекологическом кресле с помощью специальной цервикальной щеточки – эндобраш.
Перед взятием материала для анализа, удаляется слизь, а затем шейка матки обрабатывается специальным физиологическим раствором. Глубина ввода зонда в цервикальный канал достигает 1–1,5 см. При извлечении зонда нельзя прикасаться к стенкам влагалища.
После сдачи анализа могут появиться темно-коричневые кровяные выделения. Это является нормальной реакцией организма.
Расшифровку мазка из цервикального канала проводит гинеколог. Если присутствуют атипичные клетки, которые приводят к воспалениям и другим заболеваниям, в малом количестве, женщина переходит на стационар.
В случае большого количества атипичных клеток, врач ставит диагноз дисплазия, 3 степень тяжести которой, считается рак. В данной ситуации женщина переводится к врачу онкологу в диспансер.
Элементы воспалительного процесса и молочница в мазке из цервикального канала при отсутствии жалоб
ВОПРОС: Две недели назад сдала мазок, который показал элементы воспалительного процесса в цервикальном канале и молочницу. Доктор назначает лечение: «Эсзол» по схеме, содовые спринцевания, свечи «Ливарол» или «Пимафуцин». Меня ничего не беспокоит, выделения в норме.
Свечей не вставляла, таблетки не пила, спринцеваний не делала, так как знакома с Вашими консультациями по поводу молочницы и выделений из влагалища. Повторный мазок опять показал элементы воспалительного процесса, доктор назначает свечи «Гексикон» и спринцевания хлорофиллиптом.
Необходимо ли мне лечение и что значит это воспаление?
Мне 29 лет, двое родов, принимаю «Медиану» третий месяц без проблем, детей больше не планирую.
ОТВЕТ: Ваш доктор занимается не только гипердиагностикой, но и гиперлечением. Если вас молочница не беспокоила, и вы узнали об этом только от своего врача, лечение не показано. Поэтому поступили вы правильно.
Уточните у врача, что он понимает под «элементами воспаления», потому что это понятие растяжимое. Если лейкоциты, то они есть в шеечной слизи постоянно, в разном количестве – зависит от дня цикла.
Вы принимаете гормональные контрацептивы, поэтому усиленный рост кандиды может быть, но если не беспокоит, то ничего предпринимать не нужно. Успокойтесь.Источник: https://medicom37.ru/molochnitsa/molochnitsa-v-tservikalnom-kanale-pri-beremennosti.html
Чем лечить кандидоз в цервикальном канале
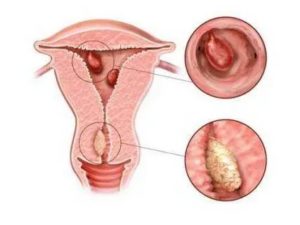
Более чем 70% всех женщин хоть раз в жизни, но сталкивались с таким заболеванием, как вагинальный кандидоз (в народе просто — молочница), вызванный интенсивным размножением грибков семейства Candida.
Молочница является инфекционным заболеванием, хотя причиной ее проявления не обязательно послужит незащищенный половой акт.
Грибки кандиды существуют в организме всех женщин и не дают о себе знать, пока не сложатся определенные обстоятельства, при которых начинается их интенсивное размножение.
Для женщины период, когда молочница прогрессирует, становится, мягко говоря, неприятным. Начинает беспокоить зуд во влагалище, который усиливается в вечернее время, а к нему присоединяются творожные выделения, имеющие белый цвет и кисловатый запах.
Микрофлора в своем составе резко изменяется, и начинают погибать полезные лактобактерии. Игнорирование проблемы приводит к появлению вагинита и спайкам в маточных трубах, после чего женщине грозит бесплодие.
Чтобы этого не произошло, нужно знать главные симптомы молочницы, причины ее интенсивного проявления и правила профилактики.
Симптомы вагинального кандидоза
Симптомы вагинального кандидоза очень сложно перепутать с последствиями других инфекционных заболеваний. Еще до появления видимых признаков, женщина уже начинает ощущать зуд в области влагалища, усиливающийся после водных процедур с теплой водой и в вечернее время суток.
Болезнь имеет несколько вариантов: хроническое и острое, что возникают в зависимости от течения самого заболевания, каждый из которых прогрессирует с разными признаками.
При данном виде урогенитального кандидоза воспалительные изменения слизистой оболочки влагалища ярко выражены. Длится заболевание не дольше 2-х месяцев и сопровождается следующими признаками:
- выделения творожистой консистенции, что могут быть как умеренные, так и обильные;
- жжение и зуд, беспокоящий в области половых органов (особенно остро ощутимый после мочеиспускания, полового контакта, во время менструального цикла и при ношении синтетического белья);
- увеличивается частота мочеиспусканий, во время которых присутствуют болезненные ощущения;
- визуально просматривается отек и покраснение влагалищных стенок.
По истечению 2-х месяцев, если лечение не было произведено, молочница переходит в рецидивирующий вагинальный кандидоз (хроническую форму).
При рецидивирующем заболевании признаки слабо выраженны или вовсе исчезают, появляясь периодически:
- выделениями жидкой консистенции, белого цвета без запаха;
- визуально можно наблюдать атрофию влагалищной слизистой оболочки;
- зуд почти не ощущается, а увеличивается после переохлаждения и полового акта.
В периоды, когда заболевание обостряется, начинают проявляться все признаки острой формы.
Женщина во время беременности имеет больше риска в развитии молочницы из-за изменений гормонального фона, поэтому вагинальный кандидоз у беременных встречается в 4 раза чаще. Плод в утробе матери рискует заразиться данным заболеванием не меньше.
Грибок, провоцирующий молочницу, попадая в ротик малышу, поражает пищевод и переходит на иные органы, ставя под угрозу жизнь малыша. Даже если плод избежал заражения, остается большая вероятность его инфицирования во время родов, где он будет проходить по родовым путям с имеющейся инфекцией.
Именно по последней причине вагинальный кандидоз у грудничка встречается довольно часто.
Часто женщин волнует и другой вопрос: можно ли забеременеть при вагинальном кандидозе? Беременность при молочнице вполне реальна, к тому же многие женщины и вовсе не ощущают никаких симптомов заболевания.
Менструальный цикл не меняется, а репродуктивные органы работают в нормальном режиме.
Повлиять на зачатие может разве что измененная микрофлора самого влагалища, где сперматозоиду выжить проблематично, но чаще это касается тех женщин, что имеют уже хроническую форму молочницы.
Причины
Проигнорировав проблему при первых симптомах и не начав своевременное лечение, кандиды размножаются, и вскоре начинают появляться выделения, что напоминают творожную массу. Спровоцировать рост грибка может:
- прием антибиотиков, что убивают организмы, которые входят в состав полезной микрофлоры, в то время, как сами грибки почти не страдают;
- увлечение спринцеванием, вследствие которого вымывается полезная микрофлора;
- имеющиеся серьезные заболевания, такие как ВИЧ-инфекция, сахарный диабет, различные воспалительные процессы, проблемы с мочеполовой или пищеварительной системами;
- несоблюдение простых правил гигиены;
- прокладки и различные средства для гигиены, что действуют на кожу раздражительно;
- тесное нижнее белье, что изготовлено из синтетики;
- переохлаждение и изменение климатических условий;
- частые стрессы;
- половой акт с инфицированным (дрожжевым грибком) партнером.
Молочница часто встречается у женщин во время беременности из-за физиологических изменений в организме и угнетенной иммунной системы.
Осложнения
Хоть молочницу и считают несерьезным заболеванием, которую легко излечить, ее игнорирование и отказ от лечения могут привести к серьезным последствиям. Чаще всего осложнения выступают в виде:
- поражения слизистой оболочки половых органов, что может подвергнуться вторичному заражению;
- распространения инфекции на почки;
- болезненных ощущений во время полового акта;
- перейдя в хроническую стадию, болезнь приводит к разрастаниям соединительных тканей, появлению различных спаек и возникновению рубцов, после чего диагностируется бесплодие;
- таких осложнений, как аднексит, эндометрит и сальпингит, болезнь перестает поддаваться лечению.
Лечение вагинального кандидоза
О том, как вылечить вагинальный кандидоз самостоятельно, имеется много информации.
Но занимаясь самолечением, нужно понимать, что недолеченная болезнь при неправильно подобранной схеме медикаментозной терапии может перейти в хроническую форму и повлечь за собой серьезные осложнения.
Также надо учитывать и причины, из-за которых могло произойти провоцирование интенсивного разрастания грибка.
Профилактика вагинального кандидоза
Для профилактики молочницы женщина может воспользоваться следующими правилами:
- гениталии должны постоянно быть сухими и чистыми;
- для водных процедур использовать только средства, изготовленные для интимной гигиены;
- стараться избегать пен для ванной, различных спреев и тщательней подбирать порошок для нижнего белья;
- различные отбеливатели для стирки могут пагубно воздействовать на полезные бактерии во влагалище;
- избегать спринцевания;
- во время приема антибиотиков обязательно нужно принимать и препараты лактобактерии;
- во время полового акта пользоваться презервативами;
- по возможности избегать узкой одежды;
- нижнее белье приобретать только из натуральных тканей;
- если женщина больна сахарным диабетом, стараться держать сахар под контролем;
Источник: https://ginekologiya-urologiya.ru/kandidoz/chem-lechit-kandidoz-v-tservikalnom-kanale
