Делают ли искусственную инсеминацию при эндометриозе
Содержание
Совместимы ли эндометриоз и ЭКО
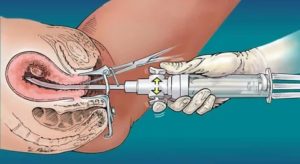
Эндометриоз часто становится причиной невозможности зачать ребенка. Современная медицина достигла успешных результатов в решении данного вопроса и преодолении природных барьеров для оплодотворения.
С помощью новейших репродуктивных технологий появился шанс искусственного зачатия вне тела женщины.
Возможно ли Эко при эндометриозе, можно ли выносить и родить здорового малыша? Рассмотрим в статье все тревожащие женщин вопросы.
Эндометриоз
Данная патология характеризуется разрастанием тканей эндометрия в генитальной или экстрагенитальной областях, то есть, в нетипичном для репродуктивной системы месте. Ткани эндометрия могут появиться даже в области легких или горловине.
Что представляют собой эти ткани? Это слизистая оболочка, покрывающая внутренние стенки матки. Обычно она должна выходить из организма женщины вместе с месячной кровью, но остается внутри организма из-за сбоя в выработке гормонов — тех, которые отвечают за протекание месячного цикла.
Причиной гормонального сбоя может быть:
- генетическая предрасположенность пациентки;
- снижение иммунной защиты — местной и общей;
- метаплазия — патологическое перерождение тканей;
- гормональные нарушения — недостаток выработки гормонов;
- нарушения месячного цикла — задержка, обильное кровотечение и т. д.
Важно! Главной особенностью эндометриоза является неконтролируемое разрастание тканей слизистой матки вместе с нарушением цикла овуляции.
В зоне риска находятся женщины, многократно подвергшиеся операции абортирования, а также:
- проживающие в экологически неблагоприятном месте;
- с недостатком железа в крови — анемия;
- пережившие операцию на органах малого таза;
- с хроническими воспалительными процессами женских органов;
- с нарушениями работы печени;
- поставившие внутриматочную спираль;
- страдающие ожирением.
Гормональная терапия и хирургическое вмешательство не всегда дают положительный результат в лечении, поэтому шанс самостоятельно забеременеть маловероятен. На помощь приходит экстракорпоральное оплодотворение — ЭКО. Однако следует учесть: перед проведением искусственного оплодотворения проводится длительный курс терапии — к этому необходимо быть готовой.
Почему эндометриоз приводит к бесплодию? Разрастание тканей эндометрия может привести к спаечным процессам, которые перекрывают маточные трубы — они становятся непроходимыми.
В этом случае сперматозоиды не могут достичь места оплодотворения, и движение яйцеклеток заблокировано. Также при спаечных процессах нарушен механизм овуляции.При сбое выработки гормонов не созревают фолликулы, без чего невозможен процесс оплодотворения.
Эндометрит
Данная патология характеризуется наличием очагов воспалительного процесса слизистой матки — эндометрия.
Это является причиной снижения функциональности слизистой оболочки, клетки которой перерождаются.
Причиной патологии является инфицирование тканей кишечной палочкой либо проникновение иных вирусов в полость матки. Данное состояние здоровья препятствует успешному проведению протокола ЭКО.
Поэтому перед назначением процедуры искусственного оплодотворения проводят комплексную терапию по устранению причин патологии. Также назначают иммуномодуляторы и витамины для укрепления местного и общего иммунитета, проводят гормональную и метаболическую терапию вместе с физиопроцедурами.
Лечение эндометрита занимает несколько месяцев, поэтому нужно запастись терпением. После успешного лечения шанс на зачатие возрастает до 67% из ста. Эндометрит в 97 случаев из ста является причиной прерывания беременности на ранних сроках. То есть, даже при благополучном зачатии выносить беременность невозможно.
В отличие от эндометриоза при эндометрите функциональность яичников не снижается, поэтому шанс на получение качественного биоматериала довольно высок.
Подготовка к процедуре не требует проведения длительного и супердлительного протокола стимуляции, так как овуляция проходит без патологии. Пациенткам назначают гормональную терапию с учетом возраста.
ЭКО при эндометрите — единственный шанс на успешное зачатие, поэтому к лечению и подготовке нужно отнестись ответственно.
Протокол ЭКО
Что это за процедура, и как влияет на возможность зачать ребенка? С помощью экстракорпорального оплодотворения можно обойти препятствия, мешающие зачатию — без длительного лечения. Оплодотворение происходит в пробирке, затем сформировавшийся эмбрион пересаживают в тело матки.
Этапы ЭКО:
Со второго дня менструации женщина проходит интенсивный курс гормонотерапии для гиперстимуляции яичников. Это необходимо для выработки достаточного количество яйцеклеток. В дальнейшем врач выбирает наиболее качественный биоматериал для последующих действий.
Этапы созревания фолликул отслеживают с помощью УЗИ-сканирования. Когда фолликулы созреют, проводят пункцию яичников для забора материала. Операция проводится под анестезией, поэтому болезненных ощущений не бывает.
Отобранные яйцеклетки помещают в питательный раствор для дальнейших медицинских манипуляций. Все действия проводит обученный специалист-эмбриолог в стерильных условиях.После оплодотворения яйцеклеток сперматозоидами врач наблюдает за развитием эмбриона. Примерно через 4-5 суток плод пересаживают в матку к матери.
Обратите внимание! В тело матки пересаживают два эмбриона, остальной материал замораживают.
В случае неудавшейся беременности он может быть использован для вторичной пересадки.
Далее женщине назначают курс препаратов для поддержания беременности. Это необходимо для предотвращения отторжения эмбриона из матки. Эко при эндометриозе возможно, однако, риск прерывания беременности остается. В медицинской практике успешные роды проходят лишь у 30 пациенток из ста.
Почему происходит отторжение плода? Это зависит не от качества проведения трансплантации эмбриона, а из-за особенностей здоровья репродуктивной системы пациентки. Однако шанс родить ребенка есть, поэтому процедуру ЭКО проводят несколько раз.
Эко при эндометриозе
Делают ли Эко при эндометриозе? В недавнем времени врачи категорически отрицали успешность пересадки эмбриона при данной патологии. В нынешнее время ЭКО проводят и при эндометриозе.
Для каждой пациентки разрабатывают индивидуальную схему проведения процедуры.
Это зависит от нескольких факторов:
- возраст;
- тяжесть заболевания;
- функциональность яичников;
- длительность заболевания.
Сначала бесплодной женщине проводят курс классической терапии в течение года — устраняют очаги разросшейся ткани.
Какое лечение проводят до процедуры искусственного оплодотворения? Это зависит от степени поражения тканей. Если на фоне разрастания эндометрия закрыты маточные трубы, назначают хирургическую операцию.
Хирургия положена и для удаления кист или появления разросшихся тканей в области брюшины.
Далее проводят длительный курс стимуляции для получения большого количества яйцеклеток. Сколько времени длится стимуляция? От одного до трех месяцев. Если функциональность яйцеклеток снижена, пациентке предлагают воспользоваться донорскими яйцеклетками.Есть ли шанс забеременеть после Эко при эндометриозе? Примерно каждая вторая пациентка способна к вынашиванию плода после искусственного оплодотворения.
Успех манипуляций зависит от следующих факторов:
- возраст пациентки;
- особенности патологии репродуктивной системы;
- функциональность яичников;
- активность выработки гормонов организмом;
- длительность бесплодия.
Важно! Врачи считают, что эндометриоз — не приговор для женщины. Каждая пациентка имеет шанс на успешное вынашивание беременности.
Особенностью проведения процедуры при эндометриозе является длительная стимуляция яичников. В курс подготовки входит как активация созревания фолликул, так и угнетение разрастания эндометрия. Супердлинный протокол ЭКО при подготовке может длиться полгода. Сначала пациентку вводят в состояние искусственного климакса, а затем проводят гиперстимуляцию.
Лапароскопия при эндометриозе
Следует ли делать лапароскопию для удаления очагов разросшейся слизистой матки? Врачи констатируют увеличение шансов благополучного зачатия после лапароскопического вмешательства.
Так как лапароскопия сочетает в себе оперативное удаление патологических тканей и диагностику, можно спрогнозировать дальнейшие действия относительно зачатия:
- наступление самостоятельной беременности:
- применение протокола ЭКО.
Лапароскопия помогает избавиться от очагов разросшегося эндометрия быстро и эффективно. Это в разы повышает шанс к зачатию даже без проведения ЭКО. Однако здесь важную роль играет и возраст пациентки, и состояние общего здоровья.
При удалении эндометриом яичников может сложиться иная картина — часто ткани органов страдают от хирургических инструментов. Вследствие оперативного удаления кист целостность органов может быть нарушена, что отрицательно сказывается на его функциональности. То есть, яичники теряют способность к созданию яйцеклеток.
Поэтому удаление кистозных образований на яичниках проводят в следующих случаях:
- при угрозе перерождения клеток тканей в злокачественные;
- при сильном болевом синдроме у пациентки;
- при кистах большого размера.
Чем опасно оперативное удаление кистозных образований на яичниках? Угрозу здоровью это не несет, однако, яичники теряют свою функциональность. В этом случае женщина сможет воспользоваться только донорским материалом для вынашивания беременности — чужими яйцеклетками.
Решение по удалению кист принимает гинеколог после осмотра. Если их размер не превышает 3-4 см, операция по удалению не проводится. В этом случае целостность фолликулов сохраняется, и женщина может рассчитывать на успешное искусственное оплодотворение собственных яйцеклеток.
Эндометриоз при ЭКО вносит свои коррективы в успешность медицинских манипуляций. Частыми проблемами при данной процедуре являются:
- непродуктивность яйцеклеток;
- проблемы с формированием эмбриона;
- отторжение эмбриона из матки.
Также препятствием к вынашиванию плода является низкое качество слизистой матки, которая не может обеспечить комфортное развитие плода и питание его кислородом и кровью. Поэтому шанс успешной имплантации весьма невелик.
Чтобы избежать подобных проблем или снизить их уровень, назначают длительные курсы терапии. Женщина должна быть готова к приему препаратов в указанные врачом сроки. Определенной схемы подготовки к ЭКО при данной патологии не существует, в каждом случае назначают индивидуальный курс терапии и хирургического вмешательства.
Итог
Достижения репродуктивной медицины за последние годы позволили многим бесплодным женщинам обрести счастье материнства. Если пару десятилетий назад пациентки с диагнозом эндометриоза не смели мечтать о беременности, то сейчас желание стать матерью осуществимо.
Эффективность процедуры искусственного оплодотворения во многом зависит от степени поражения недугом: на начальной стадии шанс забеременеть обретают 30 женщин из ста, на последней стадии — лишь 10-14% из желающих.
Государство обеспечивает финансирование протокола ЭКО, поэтому недостаток средств на дорогостоящую операцию не является препятствием к ее проведению. Женщина может пройти и платную процедуру ЭКО при желании, если посчитает необходимым.
Можно ли делать Эко при эндометриозе, если снижена функциональность яичников? В этом случае врачи предложат альтернативу — использование донорских яйцеклеток. Поэтому шанс стать матерью остается.
- Гонал 33%, 3751 голос3751 голос 33%3751 голос — 33% из всех
- Клостилбегит 25%, 2843 голоса2843 голоса 25%2843 голоса — 25% из всех
- Менопур 16%, 18111811 16%1811 — 16% из всех
- Пурегон 14%, 16171617 14%1617 — 14% из всех
- Прегнил 8%, 955955 8%955 — 8% из всех
- Меногон 3%, 346346 3%346 — 3% из всех
Источник: https://BornInVitro.ru/eco-icsi/eko-pri-endometrioze/
Эффективность ЭКО при эндометриозе и аденомиозе
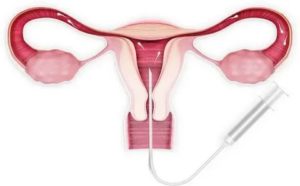
Сегодня эндометриоз диагностируется у 7 % представительниц слабого пола в возрастной категории от 15 до 50 лет. У женщин, обращающихся к врачу по поводу невозможности забеременеть, патология обнаруживается в более чем 35 % случаев. При этом в каждом пятом случае используется ЭКО при эндометриозе.
В хронической запущенной форме патология вызывает необратимые спаечные процессы, при которых зачатие становится невозможным. При использовании процедуры экстракорпорального оплодотворения шансы на удачную беременность многократно возрастают, поскольку оплодотворенная яйцеклетка подсаживается непосредственно в матку.
Влияние эндометриоза на репродуктивную систему
Любое нарушение баланса в репродуктивной системе женщины может вызвать необратимые процессы.
Разрастание внутреннего эндометрия, выстилающего матку, провоцирует воспаление, которое в дальнейшем способствует началу спаечного процесса, бесплодию.
Причины возникновения эндометриоза до конца не выяснены, но основными предпосылками к его развитию являются:
- гормональный дисбаланс;
- травматическое нарушение эндометрия матки выскабливанием, абортами;
- неконтролируемое ношение внутриматочной спирали и прием контрацептивов.
Патология характеризуется невыраженными симптомами, основными из которых считаются сбой цикла, ациклические кровотечения, проблемы в процессе вынашивания ребенка и бесплодие. Даже при удачном зачатии заболевание является причиной самопроизвольного выкидыша, отслойки плаценты, аномалий в развитии плода.
Патологическое изменение эндометрия снижает шансы прикрепления плодного яйца на маточных стенках, воспалительный очаг в брюшной полости приводит к образованию спаек, вызывая непроходимость труб. Наблюдается нарушение фертильности, процессов овуляции, менструации.
Работу репродуктивной системы можно улучшить с помощью гормональной терапии только в трети всех случаев эндометриоза.
Начатая на первых стадиях развития патологии терапия позволяет восстановить цикл, нормализовать овуляцию, сделать возможным зачатие.В остальных случаях лечение гормонами не приносит результатов, используется хирургическая чистка, которая избавляет от патологического разрастания ткани, но не способствует оплодотворению, поскольку спаечный процесс остается.
Можно ли делать ЭКО при эндометриозе
Эндометриоз при ЭКО проводится только после предварительной терапии. Она включает следующие этапы:
- Первые 3–6 месяцев после диагностирования заболевания проводится консервативное гормональное лечение. Также используются симптоматические противовоспалительные, антибактериальные, седативные и другие средства, направленные на купирование болезненности и снятие воспаления.
- Если по истечении этого срока рост эндометрия не прекращается, заболевание отягощается спаечным процессом, применяют оперативное лечение. Оно заключается в хирургическом соскабливании патологически разросшихся тканей эндометрия. Параллельно проводится исследование материала для выявления причины патологии.
Только после этого делают ЭКО. К моменту подсадки яйцеклетки функции репродуктивного органа, труб, яичников должны быть полностью восстановлены.
При наличии эндометриоза к проведению экстракорпорального оплодотворения прибегают не всегда. Успешная беременность на фоне патологии может прерваться, повышаются риски самопроизвольного выкидыша.
Шансы на удачное ЭКО
Аденомиоз и ЭКО – совместимые понятия, но при наличии данной патологии вероятность успешного оплодотворения существенно снижается:
- на первой и второй стадиях эндометриоза удачное прикрепление яйцеклетки наблюдается не более чем у 30 % женщин;
- на третьей и четвертой – максимум у 14 %.
Успешное зачатие зависит не только от степени заболевания. Также имеют значение следующие факторы:
- общее состояние здоровья женщины;
- возраст;
- образ жизни, вредные привычки;
- фоновые и сопутствующие заболевания.
Искусственное оплодотворение сегодня является наиболее эффективным способом забеременеть при бесплодии. После лечения эндометриоза врачи прибегают к выжидательной тактике, когда в течение 12 месяцев рекомендуют женщинам половую жизнь без контрацепции. Если беременность по истечении года не наступает, назначается ЭКО или инсеминация (при сохраненной проходимости труб).
Подготовка к ЭКО при эндометриозе
Подготовиться к проведению ЭКО при аденомиозе необходимо заранее, поскольку от этого зависит вероятность зачатия. Протокол составляется с учетом общего состояния здоровья женщины, наличия патологических процессов, работы репродуктивной системы.
Подготовительные протоколы делят на длинные и супердлинные. Их целью является стимуляция овуляции для производства как можно большего количества качественных яйцеклеток.
В рамках подготовки женщине вводят агонисты гонадотропин-рилизинг гормона, гонадотропин. Эти гормональные препараты необходимы для восстановления овуляции. Терапия длится до того момента, когда специалистам удается получить необходимые по характеристикам яйцеклетки.
Осуществляются ежедневные УЗИ. Как только фолликулы достигают 18–20 мм, назначается прием гормона ХГЧ для наступления овуляции. В следующие 36 часов специалист выполняет забор яйцеклеток через пункцию яичника. Процедура повторяется до тех пор, пока не будет извлечен необходимый биоматериал.
Если разрастание тканей эндометрия достигло 3-й или 4-й стадии, назначается супердлинный протокол, в рамках которого проводят соответствующую гормональную стимуляцию. Он длится максимум полгода.
Особенности процедуры
Искусственное оплодотворение не всегда назначается сразу после диагностирования заболевания. Его проводят, исходя из следующих нюансов:
- На начальной стадии патологии выбирается выжидательная тактика в течение одного года. В это время пара осуществляет попытки естественного зачатия.
- Если диагностирована непроходимость труб, проводится предварительная стимуляция овуляции и далее инсеминация, выполняемая спермой партнера. Этот метод максимально успешен в половине всех случаев.
- Выжидательную тактику не используют у женщин старше 35 лет. В возрасте 40–45 лет ЭКО назначается сразу после проведения лапароскопии и предварительного гормонального лечения.
- На последних стадиях развития эндометриоза используют супердлинные протоколы сроком до 6 месяцев. За это время стимулируется овуляция, специалисты добиваются большого количества здоровых яйцеклеток, поэтому шансы на успешное зачатие повышаются.
Также учитывается фолликулярный резерв. Он определяется по антимюллерову гормону (АМГ) и числу антральных фолликулов. Чтобы имплантация была успешной, могут быть назначены препараты для восстановления маточного кровотока, что важно для вынашивания подсаженных эмбрионов.
Будет ли результат
В среднем успешность экстракорпорального оплодотворения при эндометриозе составляет 14–50 %. Шансы более высоки у женщин, имеющих хорошую проходимость труб и большой фолликулярный резерв.
До начала процедуры важно получить здоровую яйцеклетку и максимально подготовить маточную полость для успешного прикрепления эмбриона. С этой целью всегда используют супердлинный или длинный протокол ЭКО, гиперстимуляцию яичников, чтобы репродуктивная система женщины была готовой к наступлению беременности.
Но даже после этого не всегда удается сохранить ребенка. Все зависит от особенностей организма матери, ее возраста, наличия хронических заболеваний, врожденных аномалий строения матки и других органов.
Категорически запрещено проведение искусственного оплодотворения при сахарном диабете в тяжелой форме, печеночной недостаточности, язвенном колите, психических расстройствах и анатомических аномалиях половых органов.
К сожалению, не всегда процедура ЭКО дает результат, поэтому рекомендуем ознакомиться с нюансами менструации после неудачного ЭКО.
Плюсы и минусы
Основным преимуществом процедуры, позволяющим назначать ЭКО женщинам с диагностированным эндометриозом, является возможность забеременеть при сравнительно небольшой по времени подготовке. Длинный протокол выполняется в течение 3 недель, после чего уже возможна подсадка эмбрионов.
В старшем возрасте и при наличии 3–4-й стадии аденомиоза используют супердлинный протокол, который предполагает применение тех же препаратов, но в течение до 3–6 месяцев.
Минусом процедуры является наличие противопоказаний. Нельзя назначать ЭКО при проблемах с печенью, почками, желудком, при инсулинозависимом диабете.
При благоприятном течении эндометриоза беременность часто наступает естественным путем в течение 8–12 месяцев после излечения. Только если этого не происходит, применяют процедуру ЭКО, инсеминацию (введение спермы шприцем) или ИКСИ.Значительной проблемой экстракорпорального оплодотворения у женщин с эндометриозом является невысокое качество ооцитов, эмбрионов, а также неполноценная имплантация. Шансы на зачатие увеличиваются, если в течение 3–6 месяцев проводится терапия препаратами, угнетающими рост эндометриоидных образований.
Искусственная подсадка уже оплодотворенной яйцеклетки иногда является для женщины единственной возможностью стать матерью. На сегодняшний день в рамках такой методики на свет появились более 7 млн человек. Процедура делает зачатие возможным не только при эндометриозе, но и при других болезнях матки, непроходимости труб.
Источник: https://TopGinekolog.ru/bolezni/endometrioz/eko
Эндометриоз при ЭКО и внутриматочной инсеминации: тактика проведения

Можно ли делать Эко при эндометриозе? Какая правильная тактика лечения? Эффективна ли искусственная внутриматочная инсеминация при эндометриозе?
- Статистика
- Почему между эндометриозом и бесплодием стоит знак равенства?
- Стоит ли делать хирургическую лапароскопию по поводу эндометриоза перед ЭКО?
- Обоснование необходимости хирургического лечения при эндометриоидных кистах яичников перед программами искусственного оплодотворения
- ВРТ – второй этап лечения эндометриоза
- Искуственная внутриматочная инсеминация при эндометриозе
- Эко при эндометриозе
- Выводы
Статистика
Научные данные в отношении заболевания неутешительны:
- наружный эндометриоз внутренних половых органов наблюдается у 5–10% женщин фертильного возраста;
- среди пациенток, обратившихся в репродуктивные центры с целью проведения искусственного оплодотворения, в более чем 30% диагностированы наружные формы эндометриоза;
- частота выявления заболевания при проведении лапароскопии 20–55%.
Эндометриоз – это патологическое распространение клеток эндометрия на внутренние органы таза. Что такое эндометриоз и о причинах его появления более подробно можно узнать из этой статьи.
Почему между эндометриозом и бесплодием стоит знак равенства?
Заболевание затрагивает все органы репродуктивной системы, поэтому Эко при эндометриозе – не редкость. Противовоспалительные изменения фолликулярной жидкости, возникающие в результате роста эндометриоидных очагов и кровоизлияний, оказывают влияние на оогенез (созревание ооцитов):
- удлиняется фолликулярная фаза (период созревания яйцеклеток);
- уменьшаются размеры доминантного фолликула, в котором «дозревает» яйцеклетка пред овуляцией;
- активируется апоптоз (программируемая гибель) кумулюсных клеток в фолликуле.
Изменения в яичниках приводят к снижению ответа на стимуляцию овуляции. Для контролируемой стимуляции требуются более высокие дозы гонадотропинов. Но даже повышая дозировки гормональных препаратов, получают сниженное количество ооцитов (яйцеклеток).
Наиболее выраженные изменения при патологии касаются рецептивности эндометрия (способности взаимодействовать с эмбрионом для осуществления процесса имплантации). Она резко снижена, что неблагоприятно сказывается на наступлении беременности и вынашивании плода.
Стоит ли делать хирургическую лапароскопию по поводу эндометриоза перед ЭКО?
Однозначно – хирургическая (лапароскопическая) терапия повышает частоту наступления беременности.
Еще одно преимущество – возможность оценить ряд показателей, составляющих индекса фертильности, который имеет прогностическое значение и позволяет предсказать время и вероятность наступления спонтанной беременности. Анализируя этот показатель, репродуктолог получает возможность определиться с дальнейшим ходом лечения:
- У пациенток с хорошим прогнозом применяют выжидательную тактику и дают шанс для самостоятельной спонтанной беременности. Совокупный показатель спонтанных беременностей в течение 3 лет после лечебной лапароскопии варьирует от 44 до 77%.
- При неблагоприятном прогнозе – сразу же назначают программы ВРТ (ЭКО и внутриматочную инсеминацию), тем самым дают женщине шанс иметь генетически «родного» ребенка. Чем дольше откладывают Эко при эндометриозе, тем чаще приходится прибегать к суррогатному материнству и использовать донорские яйцеклетки.
При лапароскопии полное удаление очагов и образований эндометриоза перед ЭКО и внутриматочной инсеминации повышает шансы живорождения.
Обоснование необходимости хирургического лечения при эндометриоидных кистах яичников перед ЭКО
Многие исследования подтверждают факт снижения овариального резерва (запасов яйцеклеток) после удаления эндометриом яичников, особенно при двусторонних формах.
При удалении эндометриоидных кист повреждаются здоровые ткани яичника вместе с фолликулами. Поэтому хирургическое лечение (с помощью лапароскопии) эндометриоза перед ЭКО имеет индивидуальный подход.
Обосновано рекомендуют вмешательство:
- при выраженной болевой симптоматике – для облегчения состояния;
- для достоверного исключения злокачественных новообразований;
- при эндометриоидных кистах большого размера (риск развития осложнений – перитонит и прочее).
Во всех других ситуациях во главе стоит приоритет – дать женщине возможность получить собственный генетический материал для искусственного оплодотворения.
Решение об удалении кист диметром 3–4 см принимается на усмотрение врача.
Если есть возможность получить ооциты во всех растущих фолликулах без нарушения целостности кист, необходимости в хирургическом вмешательстве нет.
Если кисты, даже незначительных размеров, скрывают растущие фолликулы, особенно при фиксированном яичнике (в результате спаечного процесса) – с большой долей вероятности потребуется их иссечение.
Второй этап лечения эндометриоза — ВРТ
После хирургического вмешательства используется контролируемая стимуляция гиперовуляции, внутриматочная инсеминация, ЭКО.
Кумулятивный процент наступления беременности с применением стимуляции овуляции составляет более 50%. Без гормональной стимуляции – 27%.
Внутриматочная инсеминация при эндометриозе
Такой простой метод репродуктивных технологий, как внутриматочная инсеминация при эндометриозе, дает хорошие результаты. При проведении инсеминации после лапароскопии частота живорождений в 5,6 раз выше, чем у женщин при спонтанной беременности (при выжидательной тактике с хорошим прогнозом на беременность).
Научные рекомендации в отношении ВМИ звучат следующим образом: после хирургического лечения у женщин с бесплодием, страдающих эндометриозом 1–2 стадии, целесообразно назначать контролируемую стимуляцию со внутриматочной инсеминацией в течение 6 месяцев. Это позволяет достичь такой же частоты беременностей, как и при отсутствии причин бесплодия.
Выводы
Решение о тактике лечения методом ЭКО должно выглядеть так:
- При сниженном овариальном резерве – безотлагательное вступление в программу экстракорпорального оплодотворения.
- Присутствуют отклонения от нормы в спермограмме – проводится ЭКО с техникой ИКСИ.
- При трубном факторе (непроходимости) – срочно проводится экстракорпоральное оплодотворение.
Если этих факторов нет, то начинают хирургическое лечение с выжидательной тактикой 6–12 месяцев, что может привести к спонтанной самостоятельной беременности. Если беременности нет, в течение 3–4 циклов назначается внутриматочная инсеминация со стимуляцией. Если это лечение не было эффективным, то тогда проводят экстракорпоральное оплодотворение в ультрадлинном протоколе.
Яйцеклетка зрелая, перезрелая, старая?
Гиперплазия и ЭКО
Что такое аденомиоз и эндометриоз?
Нужно ли делать лапароскопию перед ЭКО?
Гистероскопия перед ЭКО
Диагностика проходимости маточных труб
Гистероскопия при бесплодии
Время оплодотворения яйцеклетки
Источник: https://stanumamoy.com.ua/endomitrioz-pri-eko-i-inseminacii/
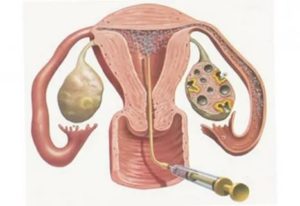
Инсеминация при эндометриозе — подготовка, методика, результаты
- Трудности
- Инсеминация
- Подготовка
- Методика
- Противопоказания
- Результаты
Среди множества видов вспомогательных репродуктивных технологий, искусственная инсеминация является наиболее простым способом достижения желаемой беременности у женщин с таким заболеванием, как генитальный эндометриоз.
Эндометриоз – это патология, которая занимает одно из ведущих мест среди причин женского бесплодия в мире. Поэтому для женщин с данной гинекологической проблемой разработка новых и усовершенствование старых технологий в репродуктологии, возможно, является единственным шансом забеременеть и выносить здоровое потомство.
Курс внутриматочной инсеминации женщинам с эндометриозом назначается совместно с контролируемой стимуляцией яичников, длительностью 6 месяцев.
Данная методика позволяет достигнуть высокой частоты беременностей, но только в том случае, если женщина пройдет необходимый курс лечения и ряд диагностических исследований для тщательной подготовки к процедуре.
После проведенного курса лечения от эндометриоза до планирования беременности должно пройти как минимум 12 месяцев.
Трудности
Эндометриоз – это, прежде всего, гормонально–зависимое заболевание, которое характеризуется разрастанием ткани, схожей по своей морфологии с тканью эндометрия, вне полости матки.
Источник: Likar.info
Основные трудности зачатия плода обусловлены изменениями в репродуктивной функции женского организма, такими как:
- Нарушения в гормональной регуляции менструального цикла, что обусловлены гиперэстрогенным фоном.
- Нарушение функциональных возможностей эндометрия полости матки при аденомиозе, а в результате проблемы с имплантацией плодного яйца в эндометрий. Результатом таких изменений может быть невынашивание плода или имплантация плодного яйца в другом месте (внематочная беременность).
- Нарушение проходимости маточных труб из-за спаечного процесса в них, что делает невозможным продвижение зрелой яйцеклетки навстречу сперматозоиду.
- Регулярный болевой синдром и болезненный половой акт (диспареуния).
- Изменение иммунологической активности слизистых оболочек половых органов. В результате данное состояние может вызвать «иммунологическое бесплодие», когда слизистые оболочки приобретают способность вырабатывать, так называемые, антиспермальные антитела.
- Изменение структуры и толщины эндометрия, который становится не готовым к имплантации плодного яйца и «отторгает» его. Поэтому важным этапом перед проведением процедуры инсеминации, является гормональная поддержка.
- Увеличение синтез в очагах эндометриоза простагландина F2-альфа, с которым связан болевой синдром и избыточная сократимость маточных труб.
Таким образом, эндометриоз в разы снижает возможность оплодотворения и вынашивания плода. Но современное развитие репродуктологии помогает женщинам всего мира обрести шанс на зачатие собственного ребенка. Но это требует многих усилий, желания со стороны женщины, и высокого профессионализма со стороны врачей.
Инсеминация
Внутриматочная искусственная инсеминация (ВМИИ) — это давняя репродуктивная технология, которая заключается во введении в полость матки или цервикальный канал семенной жидкости мужчины, заготовленной заранее до проведения процедуры. Шанс забеременеть, после однократного применения процедуры, возрастает более чем на 12 % у женщин с легкими формами эндометриоза.
На эффективность процедуры ВМИИ при эндометриозе будут влиять такие факторы:
- Возраст пациентки.
- Время, которое прошло с момента последнего курса лечения эндометриоза.
- Локализация очагов и их размеры. При эндометриозе тела матки (аденомиозе) процедура может оказаться не эффективной.
- Степень тяжести эндометриоза.
- Наличие сопутствующей генитальной или экстрагенитальной патологии.
- Масштабы гормональной «катастрофы» (дисбаланса).
Помните о том, что актуальность данной процедуры доказана только при легких формах эндометриоза.
Подготовка
Нужно помнить, что проведение данной процедуры целесообразно только в том случае, если риск возможного невынашивания будет сведен до минимума. Достигнуть такого результата можно после заблаговременного проведения курса лечения эндометриоза, после чего можно готовить женщину к процедуре.
Перед проведением искусственной инсеминации при эндометриозе женщине нужно выполнить ряд диагностических мероприятий:
- Клинический анализ крови.
- Исследование крови методом ИФА и ПЦР на TORCH — инфекцию: краснуха, ВПГ тип 1 и 2, токсоплазмоз, цитомегаловирус.
- Мазок из влагалища на микрофлору и степень чистоты влагалища.
- Посев материала на выделение специфических возбудителей: микоплазма, хламидия и трихомонада.
- МРТ матки и маточных труб, для оценки их проходимости.
- Онкоцитология и онкомаркеры.
- Гормональный статус организма женщины.
- УЗИ с трансвагинальным и трансабдоминальным датчиком.
- Кольпоскопия – оценка состояния шейки матки.
Мужчина, который является донором спермы, должен пройти такие исследования:
- Исследование биологического материала (кровь и сперма) на наличие инфекционных агентов;
- Спермограмма: оценка функциональной активности сперматозоидов, их подвижности, формы и количества.
Подготовка семенного материала к инсеминации:
- Забор спермы в условиях стационара методом мастурбации;
- Очистка биологического материала, которая заключается в отборе морфологически полноценных и фракции наиболее подвижных сперматозоидов;
- Центрифугирование – концентрация отобранных клеток.
Стимулировать овуляцию нужно под контролем УЗИ – фолликулометрии и концентрации антимюллеровского гормона (АМГ). А сама стимуляция проводится с использованием специальных медикаментозных средств на основе гонадотропных гормонов гипофиза.
Начинают стимуляцию яичников на 4 -5 день менструального цикла, а саму процедуру проводят в период наступления овуляции, это происходит в середине менструального цикла и сопровождается выходом зрелой, готовой к оплодотворению яйцеклетки.
Методика
Если донором спермы является муж женщины, тогда ее забор можно произвести за 1 -2 часа до процедуры, потому что в «свежем» виде она сохраняет свои функциональные свойства в течение 4-х часов. Но если сперму сдает незнакомый донор, тогда ее заготавливают заранее и она подвергается криоконсервации (замораживанию).
Последовательность манипуляций при искусственной инсеминации:
- Пациентка занимает необходимое положение в гинекологическом кресле.
- Стерильными инструментарием (зеркалами) осуществляют доступ к шейке матки.
- Катетер под контролем УЗИ вводят в полость матки.
- Введение по катетеру биологического материала (сперматозоидов).
- Женщина занимает горизонтальное положение и находится в таком положении 20 -30 минут.
- Повтор процедуры в течение нескольких дней
- Динамическое наблюдение за женщиной с осмотром и оценкой гормональной активности яичников.
Рекомендации после процедуры:
- Ограничение физических нагрузок;
- Полноценное витаминизированное питание;
- Воздержание от половой жизни.
Противопоказания
Противопоказания к проведению инсеминации:
- Психическая нозология;
- Соматическая патология, риск которой превышает риск беременности;
- Аномалии развития матки и маточных труб, которые несовместимы с беременностью;
- Опухолевый рост в яичниках;
- Злокачественный процесс в органах половой сферы;
- Острый воспалительный процесс или обострение хронической генитальной или экстрагенитальной патологии.
- Тяжелая и диффузная форма эндометриоза.
Результаты
После инсеминации при эндометриозе отзывы пациентов различные. И, как правило, их различие обусловлено тяжестью течения эндометриоза, наличием сопутствующей патологии и степенью подготовленности к процедуре.
Часто в отзывах от пациенток можно услышать преимущества данной процедуры, такие как:
- Доступность в цене;
- Технологическая простота метода;
- Минимальная стимуляция функции яичников;
- Безболезненность методики.
Но и недостатки так же:
- Длительный период подготовки к процедуре.
- Прием экзогенных гормональных препаратов, что не всех женщин приводило в восторг.
- Появление обменных нарушений после стимуляции яичников (набор избыточной массы тела).
Некоторым пациентам уже после проведения 2 процедур удавалось достичь желаемого результата — забеременеть, а в дальнейшем за счет профессионального подхода к ведению беременности — выносить и родить ребенка. Но удача постигает не всех, и это не повод сдаваться.
Источник: https://Pro-MD.ru/ivf/infertility/female-factor/endometriosis/inseminatsiya-pri-endometrioze/
Эндометриоз и бесплодие: лечение
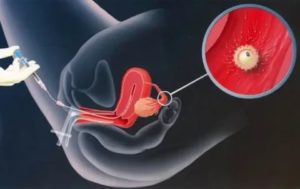
Решение о тактике ведения пациентов с эндометриозом сложное. Каждый случай эндометриоза индивидуален, учесть каждую особенность и провести научное исследование с учетом всех факторов крайне сложно. Научных исследований, отражающих все моменты — нет, а те исследования, которые имеются противоречивы.
При принятии решения играет роль — возраст, длительность бесплодия, семейный анамнез, наличие других жалоб, например, болевого синдрома.
Консервативное лечение бесплодия при эндометриозе
Консервативная терапия эффективна с точки зрения облегчения болевого синдрома, но данных о ее пользе в отношении лечения бесплодия нет.
По сути все препараты, назначаемые для лечения эндометриоза, подавляют овуляцию. Соответственно ни о какой беременности во время лечения речи не идет.
Для лечения эндометриоза предлагалось множество препаратов : гестагены и комбинированные гестаген – эстрогенные препараты, агонисты и антагонисты релизинг гормона, даназол, и самое последнее ингибиторы ароматазы.
Несколько исследований ссылка, ссылка, ссылка показали , что гестагены и гонадотропин-релизинг гормон не приносят пользы в отношении лечения бесплодия при минимально и умеренно выраженном эндометриозе. От даназола тоже неэффективно ссылка.Вероятность наступления беременности в течение двух лет была одинаковой в двух группах женщин, одна из который получала лечение агонистами гонадолиберинов, а вторая не получала никакой терапии.
В небольшой работе было показано отсутствие эффекта от гестагенов : изучались две группы женщин в течение одного года, одна из которых получала лечение, а вторая группа — нет.
Назначение гестринона не показало никакой разницы в сравнении с плацебо, даже у тех, у кого проявления эндометриоза исчезли. Частота наступления беременности была 25% в группе с гестриононом и 24% с плацебо.
Даже у тех, у кого при повторной лапароскопии не было обнаружено очагов эндометриоза, частота беременности составила 30% , а у тех у кого очаги остались – 25%.
Эти цифры сопоставимы с частотой наступления беременности при бесплодии неясного генеза, ссылка.
В обзоре, включившим в себя результаты лечения 800 бесплодных женщин с эндометриозом, было показано, что терапия, направленная на подавление овуляции не несет преимуществ с точки зрения наступления беременности в сравнении с плацебо, ссылка.
Таким образом, консервативная медикаментозная терапия не улучшает шансы на зачатие при эндометриозе I-II стадии.В отношении лечения бесплодия при эндометриозе с помощью ингибиторов ароматозы ссылка , селективных ингибиторов рецепторов к эстрогенам ссылка , антагонистов к прогестерону ссылка, и селективных модуляторов рецепторов к прогестерону данных недостаточно.
Оперативное лечение бесплодия при эндометриозе.
При I-II стадии эдометриоза аблация («прижигание») очагов эндометриоза у женщин с бесплодием дает небольшой положительный эффект ссылка. При тяжелых распространённых формах эндометриоза хирургическое лечение дает более значимый положительный эффект ссылка.
При тяжелых формах эндометриоза самой острой проблемой остается удаление эндометриоидных кист яичников. Размеры кисты 4 и более см требуют удаления кисты. Оперативное лечение увеличивает шансы на зачатие, но необходимо понимать, что после удаления кисты овариальный резерв будет снижен.
Хотя и нет исследований, подтверждающих, что такой подход увеличивает результативность ЭКО, но удаление эндометриоидной кисты может облегчить проведение пункции и возможно улучшит ответ яичников на стимуляцию.
Повторное оперативное лечение эндометриоза с целью увеличения шансов на беременность не приносит результата. Вместо повторной операции лучше прибегнуть к ЭКО.
В одном небольшом исследовании приняли участи 41 женщина с тяжелой формой эндометриоза, перенесших по крайней мере одну операцию в связи с эндометриозом. 23 из них пошли сразу на программу ЭКО/ИКСИ и 18 на повторную операцию.
Частота наступления беременности после двух циклов ЭКО составила 70%, тогда как кумулятивная частота наступления беременности в течение 9 месяцев после операции лишь 24%.
Поэтому если оперативное лечение эндометриоза не привело к восстановлению фертильности, то вместо повторной операции лучше сразу проводить лечение с помощью ЭКО.
Комбинированная терапия — операция плюс медикаментозная терапия.
Комбинированная терапия эндометриоза состоит из проведения пред или послеоперационного консервативного лечения в сочетании с операцией.
Теоретически, проведение консервативного лечения до операции должно давать преимущества. ДО операции – уменьшение очагов эндометриоза, снижение их кровоснабжения, что должно облегчить их иссечение. Терапия ПОСЛЕ операции поможет «задавить» те очаги, которые не удалось убрать при операции.
Однако доказательств, что пред- или послеоперационная терапия увеличивает вероятность наступления беременности — нет.
После операции возможна выжидательная тактика или проведение стимуляции овуляции и искусственной инсеминации, хотя эффективность инсеминации в этой ситуации менее 10%.Крайне важным при принятии решений является возраст женщины. После 35 лет наблюдается серьезное снижение шансов на зачатие ребенка. В связи с этим решение об использовании более эффективных технологий (стимуляция овуляции + инсеминация, либо проведение программы ЭКО+ИКСИ) должно приниматься раньше.
Стимуляция овуляции и внутриматочная инсеминация у пациентов с эндометриозом.
Ряд исследований показал, что, стимуляция овуляции в комбинации с ИИ увеличивает вероятность наступления беременности у пациенток с эндометриозом. В таблице представлены данные разных исследований.
.
| Вероятность наступления беременности в течение одного менструального цикла у женщин с эндометриозом I—II стадии (в процентах) . | |||||
| Вид лечения | Группы | ||||
| Бесплодия неясного генеза | Бесплодия связанное с эндометриозом | ||||
| Reference | Guzick et al. | Deaton et al. | Chaffkin et al. | Fedele et al. | Kemmann et al. |
| Отсутствие лечения | 2 | 3.3 | – | 4.5 | 2.8 |
| Внутриматочная инсеминация (ИИ) | 5 a | – | – | – | – |
| Клостилбегит | – | – | – | – | 6.6 |
| Клостилбегит /(ИИ) | – | 9.5 a | – | – | – |
| Гонадотропины | 4 a | – | 6.6 | – | 7.3 a |
| Гонадотропины /(ИИ) | 9 a | – | 12.9 a | 15 a | – |
| ЭКО | – | – | – | – | 22.2 a |
Эффективность лечение бесплодия с использованием сочетания — стимуляция овуляции + искусственная инсеминация, одинакова у женщин с прооперированным эндометриозом I-II стадии и женщин с бесплодием неясного генеза ссылка.
Источник: http://doctorvladimirov.ru/endometrioz-i-besplodie-lechenie/
Инсеминация при эндометриозе
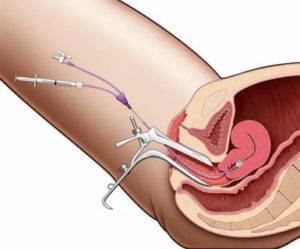
Среди множества видов вспомогательных репродуктивных технологий, искусственная инсеминация является наиболее простым способом достижения желаемой беременности у женщин с таким заболеванием, как генитальный эндометриоз.
Эндометриоз – это патология, которая занимает одно из ведущих мест среди причин женского бесплодия в мире. Поэтому для женщин с данной гинекологической проблемой разработка новых и усовершенствование старых технологий в репродуктологии, возможно, является единственным шансом забеременеть и выносить здоровое потомство.
Курс внутриматочной инсеминации женщинам с эндометриозом назначается совместно с контролируемой стимуляцией яичников, длительностью 6 месяцев.
Данная методика позволяет достигнуть высокой частоты беременностей, но только в том случае, если женщина пройдет необходимый курс лечения и ряд диагностических исследований для тщательной подготовки к процедуре.
После проведенного курса лечения от эндометриоза до планирования беременности должно пройти как минимум 12 месяцев.
