Стоит ли делать лапароскопию при бесплодии неясного генеза
Содержание
Роль лапароскопии в лечении бесплодия «неясного генеза». Интересное исследование — блог Моя БэТэшка
Сразу оговорюсь, девочки, я не призываю всех поголовно делать лапароскопию! Боже упаси! Но, наткнувшись на результаты данного исследования, была просто поражена, и захотела с вами поделиться. А каждая из нас принимает решение самостоятельно, какой способ диагностики проводить.
Японскими исследователями в 2006 году была проведено исследование, посвященное изучению роли лапароскопии в лечении бесплодия неясного происхождения. Критерии этого диагноза — «бесплодие неясного генеза» хорошо известны и представлены следующими параметрами:
- Регулярный менструальный цикл продолжительностью от 25 до 35 дней с двухфазным графиком базальной температуры тела и отсутствием признаков ановуляции;
- Нормальные результаты гистеросальпингографии;
- Нормальные показатели спермограммы мужа;
- Гормональный статус в обеих фазах в пределах нормативных значений;
- Отсутствие патологии при УЗИ: миомы матки, кист яичников, поликистозных яичников, патологии полости матки,эндометриоза и т.д.;
- Отсутствие антиспермальных антител по результату МАR-теста;
- Нормальные значения онкомаркера СА-125;
- Отсутствие в крови антител к хламидиям.
В исследовании проводилась стимуляция овуляции парам c бесплодием «неясного генеза» по стандартным схемам в сочетании (при необходимости) с внутриматочной инсеминацией (введении спермы в полость матки). Если беременность не наступала после проведения нескольких циклов стимуляции и инсеминации, то женщинам проводилась лапароскопия.
Лапароскопия проводилась для того, чтобы принять окончательное решение о необходимости применения вспомогательных репродуктивных технологий. После лапароскопии продолжалось проведение стимуляции овуляции в течение 6—12 месяцев. Если беременность в течение этого времени не наступала, то женщинам было рекомендовано применение методов экстракорпорального оплодотворения.
При соблюдении этих условий и отсутствии беременности в течение 2 лет регулярной половой жизни без предохранения и наличии соответствующих критериев женское бесплодие классифицировалось как «бесплодие неясного генеза» и женщины включались в группу исследования.
В исследование было включено 282 женщины с бесплодием, которым была произведена лапароскопия, из них 138 женщин было прооперировано с первоначальным диагнозом «бесплодие неясного генеза», 50 — с эндометриозом, 35 — с поликистозными яичниками и 31 — с трубно-перитонеальным фактором бесплодия. После анализа данных, полученных в ходе исследования, было обнаружено, что бесплодие «неясного генеза» является истинно таковым только в < 50% всех случаев.
Ниже представлены диагнозы причин бесплодия у женщин до и после лапароскопии (ЛПРС):
- Диагноз до ЛПРС — Бесплодие «неясного генеза» — 138 женщин
- Диагноз после ЛПРС — Бесплодие «неясного генеза» — 55
- Эндометриоз I ст.- 52
- Эндометриоз II ст.- 12
- Эндометриоз III ст.- 6
- Трубный фактор — 9
- Спаечный процесс в малом тазу — 4
Подытожим, у 70 женщин, то есть практически в 50% всех случаев, «бесплодие неясного генеза» оказалось эндометриозом различных стадий, в остальных случаях был выявлен трубно-перитонеальный фактор бесплодия. После проведения лапароскопии с целью лечения бесплодия продолжалась стимуляция овуляции в течение 6—12 месяцев.
Из всех женщин, у которых действительно был неясный генез после проведения лапароскопии маточная беременность наступила в 56, 4% случаев — после проведения стимуляции овуляции в сочетании с внутриматочной инсеминацией (введение спермы в полость матки).
Влияет ли длительность бесплодия на эффективность лапароскопии в лечении бесплодия неясного генеза? Исследователи разделили всех женщин 3 группы в зависимости от длительности бесплодия: I группа < 4 лет, II группа от 4 до 6 лет, III группа > 6 лет.
В ходе исследования выяснилось, что длительность бесплодия на эффективность никак не влияет, поскольку результаты проведения лапароскопии у всех женщин в трех группах примерно одинаковые:
- I группа < 4 лет — беременность наступила в 58, 3%,
- II группа от 4 до 6 лет — беременность наступила в 60, 0%,
- III группа > 6 лет — беременность наступила в 50%.
ЗАВИСИТ ЛИ ЧАСТОТА НАСТУПЛЕНИЯ БЕРЕМЕННОСТИ ОТ ПРОДОЛЖИТЕЛЬНОСТИ ЛЕЧЕНИЯ БЕСПЛОДИЯ ДО ПРОВЕДЕНИЯ ЛАПАРОСКОПИИ?
Ученые разделили всех женщин 3 группы в зависимости от длительности лечения бесплодия:
- I группа — лечение менее 1 года лет,
- II группа лечение продолжалось 1—2 года,
- III группа лечение более 2 лет.
Частота наступления беременности с применением лапароскопии, но без использования вспомогательных репродуктивных технологий по группам составила: I группа — лечение менее 1 года лет — беременность наступила в 37, 5%; II группа лечение продолжалось 1—2 года — беременность наступила в 65, 4%; III группа лечение более 2 лет — беременность наступила в 61, 5%.
ВЫВОД: МАКСИМАЛЬНАЯ ЧАСТОТА НАСТУПЛЕНИЯ БЕРЕМЕННОСТИ ПОСЛЕ ПРОВЕДЕНИЯ АДЕКВАТНОГО ЛЕЧЕНИЯ И ПРОВЕДЕНИЯ ЛАПАРОСКОПИИ НАБЛЮДАЛАСЬ ПРИ ЕГО ДЛИТЕЛЬНОСТИ ОТ 1 ГОДА ДО 2 ЛЕТ.
Таким образом, нет смысла продолжать лечение бесплодия «неясного генеза» без проведения лапароскопии, поскольку увеличение длительности этого времени никак не влияет на восстановление фертильности.
ЗАВИСИТ ЛИ ЭФФЕКТИВНОСТЬ ПРОВЕДЕНИЯ ЛАПАРОСКОПИИ ОТ ВОЗРАСТА ЖЕНЩИНЫ?
Ученые разделили всех женщин 3 группы в зависимости от возраста. Частота наступления беременности после лапароскопии без применения вспомогательных репродуктивных технологий составила у женщин:
- младше 30 лет – 66, 7%;
- от 31 до 35 лет — 53, 1%,
- старше 35 лет – 54, 5%.
По результатам исследования частота наступления беременности была максимальной в группе женщин до 30 лет, частота наступления беременности после проведения лапароскопии у женщин старше 30 лет практически не имела существенных различий.
В соответствии с полученными данными, возраст женщины на момент проведения лечения не имеет существенного значения. Особого внимания заслуживали женщины, которым после проведения лапароскопии был подтвержден диагноз «бесплодия неясного генеза.
У 56, 4% женщин этой группы после проведения лапароскопии наступила маточная беременность после проведения стимуляции овуляции и внутриматочной инсеминации, при этом 90% всех беременностей наступили в течение первых 6 месяцев лечения.
Таким образом, наиболее благоприятным временем для проведения стимуляции овуляции и инсеминации при бесплодии неясного генеза после лапароскопии являются ПЕРВЫЕ 6 МЕСЯЦЕВ. ВЕРОЯТНОСТЬ БЕРЕМЕННОСТИ В ЭТОТ ПРОМЕЖУТОК ВРЕМЕНИ МАКСИМАЛЬНАЯ.В заключение, проведенное исследование доказало, что в случае наличия бесплодия «неясного генеза» проведение лапароскопии с последующей стимуляцией овуляции и инсеминацией значительно увеличивает шансы для наступления беременности. Механизмы этого явления до настоящего времени остаются неизвестными.
Сообщение подготовлено по статье из журнала «Репродуктивная медицина и биология». Авторы: Йошиаки Канда, Марио Икеда, Масахито Ишикава, Гидеи Сакакибара, Фумуки Хирахара. Март 2006 г., № 5 (1), 59—64 с. Перевод с японского языка Е. Д. Дубинской.
Общий блог Лапараскопия http://www.my-bt.ru/talk/post4998.html
Разбираются в этом вопросе и могут помочь советом: пока не найдены. Если ты можешь советовать по этой теме, пиши ЛС модераторам.
Источник: https://my-bt.ru/talk/post8758.html
Зачем проводится лапароскопия при бесплодии
Столкнувшись с бесплодием, многие люди не могут выяснить причины, почему длительное время не наступает беременность. Они остаются неясными даже после осмотра обоих партнеров.
Лапароскопия – это современный метод выявления и устранения патологий внутренних половых органов. Ее проводят с лечебной и диагностической целю.
Но поскольку это малоинвазивная операция, у женщин все еще остаются сомнения в целесообразности и безопасности ее выполнения.
Стоит ли делать лапароскопию при бесплодии
Невозможность иметь детей может носить как первичный характер, когда ранее женщина не была беременной, и вторичный, если после родов пациентка не может зачать снова в результате травмы, аборта, воспалительных заболеваний. Нередко бывает, что точно поставить диагноз затруднительно. В этом случае врачи констатируют бесплодие неясного генеза.
Международный алгоритм диагностики включает обязательное эндоскопическое обследование при лечении бесплодия – лапароскопию. Данная малоинвазивная операция позволяет решить многие проблемы женского здоровья, такие как:
- спайки,
- кисты и новообразования,
- непроходимость маточных труб,
- эндометриоз,
- полипы.
Все это может стать причиной первичного и вторичного бесплодия.
Лапароскопия – это уникальный способ оперативного вмешательства, в результате которого у женщины восстанавливается и сохраняется фертильная функция. Без особых показаний делать ее не стоит.
Но когда зачать не получается уже несколько лет, а видимых причин этому нет, то именно лапароскопия помогает выяснить природу бесплодия, понять степень поражения и выяснить перспективы. У более чем 80% пациенток с ее помощью выясняется причина бесплодия неясного генеза. Лапароскопия является обязательным этапом при ЭКО.
Рекомендуем прочитать о беременности после гистероскопии. Из статьи вы узнаете о сути процедуры, ходе ее проведения, проблемах, которые решает, преимуществах, а также о том, зачем назначают гистероскопию с лапароскопией одновременно и когда можно планировать беременность после.
А здесь подробнее о проведении лапароскопии на раннем сроке беременности.
Цели обследования
Данное малоинвазивное исследование может проводиться в качестве самостоятельной диагностической или лечебной операции, или идти совместно с влагалищными вмешательствами и гистероскопией.
После операции женщине не нужно длительное время на восстановление и реабилитацию, также нет риска травмы органов, способной ухудшить состояние. Но назначается лапароскопия только тогда, когда все консервативные методы испробованы.
Диагностическая при бесплодии неясного генеза
Для этой цели используются специальные оптические приборы. Главным плюсом метода является то, что если во время диагностического обследования были выявлены патологии, их сразу устраняют. Повторная операция не нужна. А также она дает понять, нужно ли вторичное и дальнейшее лечение, принесет ли оно успех.
Лапароскопия выявляет даже незначительные изменения анатомии половых органов. Во время процедуры врачи видят увеличенную картину в мельчайших деталях на мониторе, что позволяет исправить патологию с ювелирной точностью. При обычной полостной операции такие уверенность и безопасность невозможны.
Оперативная
Данный вид лапароскопии является вторым этапом при лечении бесплодия. После того как причины определены, их нужно устранить. Обычные консервативные методы, медикаментозные или полостная операция в ряде случаев не дадут результата, а даже могут привести к большим осложнениям. Проводят ее под общим наркозом. Оперативная лапароскопия помогает решить следующие причины бесплодия:
- Спайки в органах малого таза. Это тонкие нитеподобные образования, которые мешают нормальному функционированию органов. Спайки чаще всего встречаются в трубах и препятствуют передвижению яйцеклетки в полость матки. Также эти образования могут смещать органы и не позволять им свободно скользить. В результате их работа нарушается.
Однако хоть и лапароскопия может помочь устранить спайки, они появляются вновь. Гарантия успешного 100% излечения в данном случае не более 4 — 5%. Обычно врачи советуют сразу выполнить ЭКО.
- Эндометриоз. Клетки эндометрия вне полости матки приводят к образованию спаек. Помимо этого пораженный эндометрий не в состоянии участвовать в имплантации яйцеклетки. Также часто эндометриоз сопровождается кистами яичников, полипами в полости матки. Устраняется эта патология на начальном этапе с помощью лапароскопии.
- Кисты. Образование в яичниках возникает по разным причинам. Оно может носить функциональный характер или органический. Последний необходимо удалять как можно быстрее, так как не исключен злокачественный процесс в кисте, а это вполне может угрожать жизни пациентки.
- Доброкачественная опухоль – миома матки. Зачастую вначале своего развития она никак не дает о себе знать, поэтому ее обнаружить представляется возможным только лапароскопией. Возникает преимущественно из-за нарушений гормонального фона. Очевидными симптомы становятся только тогда, когда миома разрослась и теперь нарушает цикл, препятствует овуляции и вынашиванию, а значит, уменьшает шансы на зачатие.
- Непроходимость маточных труб. Наступление беременности напрямую зависит от их здорового функционирования. При нарушениях в работе сперматозоиды не могут попасть к женской половой клетке, а оплодотворенная яйцеклетка не сможет проникнуть в полость матки. Поэтому очень важно не травмировать трубы.
Таким образом, лапароскопия повышает шансы на самостоятельное зачатие, а также улучшает здоровье женщины, уменьшает риски беременности после ЭКО.
Контрольная
Данный вид малоинвазивной операции проводится довольно редко. Контрольная лапароскопия необходима только для определения последствий после лечения. Назначают в крайне тяжелых случаях, когда другие виды диагностики не могут дать достоверного ответа.
Подготовка к операции
Несмотря на то, что лапароскопия – это малоинвазивная операция, она требует определенного подготовительного этапа. В течение месяца перед операцией недопустим прием гормональных контрацептивов. Как правило, лапароскопия назначается через день-два после начала менструации.
Перед проведением пациентка должна сдать следующие анализы:
- крови (общий и биохимический);
- коагулограмму;
- анализы на сифилис, ВИЧ, гепатиты В и С;
- выяснить группу крови и резус фактор;
- мазок из влагалища на микрофлору;
- бактериологический посев из цервикального канала;
- ультразвуковое исследование органов тазового дна;
- электрокардиограмму;
- флюорографию.
Все анализы должны быть не старше 10 дней до начала операции. По ним врачи смогут понять, нет ли у женщины противопоказаний к лапароскопии. Операция не проводится при инфекционных заболеваниях, обострении хронических болезней, а также с особым вниманием подходят к показаниям при ожирении, в возрасте старше сорока лет и при заболеваниях сердца и сосудов.
Тщательной подготовки требует очищение организма и желудочно-кишечного тракта, которое включает следующие мероприятия:
- Пациентка должна сообщить обо всех лекарствах, которые принимает, и прекратить их пить за семь дней до операции.
- Из питания в течение недели до лапароскопии нужно исключить хлебобулочные изделия, фрукты, бобовые, сладости, молоко, крахмалистые овощи.
Ограничения в питании перед операцией
- В течение пяти дней начать прием активированного угля по две таблетки утром, днем и вечером. Его можно заменить на Мезим, Панкреатин, Фестал.
- Вечером за день по операции проводится клизма и еще одна утром перед вмешательством.
- За сутки на обед нельзя есть тяжелую и твердую пищу, только жидкую. А на ужин можно только пить. В день самой операции нельзя ни есть, ни пить.
- Непосредственно перед лапароскопией пациентка должна принять душ, сбрить волосы ниже пупка и в паховой области.
- Для тех, кто очень сильно переживает из-за операции, врачи могут назначить прием растительных успокаивающих препаратов вроде пустырника, валерианы.
Пить и курить перед операцией запрещено
В редких случаях требуется консультация психотерапевта перед лапароскопией. Кроме того, накануне лапароскопии пациентка беседует с анестезиологом.
Женщина заполняет специальную анкету о состоянии здоровья, в которой указывает, есть ли у нее аллергия на определенные лекарственные препараты, состояние ее сердечно-сосудистой системы, занимается ли спортом, если ли вредные привычки. Анестезиолог обязательно должен знать о перенесенных ранее операциях.
Если есть какие-либо вопросы, то это самое подходящее время спросить. В конце пациентка подписывает согласие на операцию и анестезию. По результатам беседы врач рассчитывает дозу и время наркоза.
Методика проведения
Операция проходит под общей анестезией. Поверхность кожи живота обрабатывается антисептическим препаратом. Всего пациентке делают три прокола.
- Первый – в области пупка, таким образом в брюшную полость запускается углекислый газ. Живот приподнимается, что дает доступ для осмотра внутренних органов.
- Второй прокол, через который вводится лапароскоп. Он представляет собой металлическую трубку с камерой на конце. Врач видит все, что происходит внутри, на специальном мониторе.
- Третий прокол нужен для специального прибора-манипулятора. С его помощью врач отодвигает органы или удаляет образования. Так что вскрытие брюшной полости не требуется. Иногда выполняется четвертый прокол для выполнения более сложных манипуляций.
Смотрите на видео о лапароскопии в лечении бесплодия:
После операции не остается шрамов и рубцов, потому что все надрезы очень маленькие. Они зашиваются и заклеиваются специальным пластырем, который снимается через 5 — 7 дней. Кроме того, при лапароскопии отсутствует риск заражения или инфицирования, так как все инструменты стерильны. Нет риска что-то забыть в брюшной полости, вероятность воспалительного процесса минимальная.
Шрамы после лапароскопии
Восстановление после
Одно из преимуществ лапароскопии заключается в том, что, в отличие от полостной операции, не требуется долгий и болезненный период реабилитации. Пациентка должна соблюдать пастельный режим в течение двух-трех дней. Также после операции не назначается специальная диета, а обезболивающие препараты прописывают реже.
Медперсонал следит за температурой пациентки, характером выделений. В зависимости от показаний и результатов операции прописываются антибактериальные, противовоспалительные лекарства. После выписки пациентке даются подробные рекомендации о дальнейшем процессе восстановления и лечения.
Принимать душ, как правило, уже можно через день-два. Но половые контакты разрешаются только через неделю или позже – зависит от объема вмешательства.
Для ускоренного восстановления часто рекомендуется посещение бассейна через 3 — 4 недели.
Таким образом, вернуться к обычной жизни пациентка уже может через пару месяцев, при этом первое время не будет обременительным, сложным и болезненным, как при обычных полостных операциях.
Смотрите на видео о том, как правильно восстанавливаться после лапароскопии:
Когда можно забеременеть после операции
Многих женщин волнует вопрос, возможно ли после лапароскопии зачать ребенка, и как скоро это случится. Все зависит от того, какие были показания к операции и результаты после. С одной стороны, требуется время на восстановление, а с другой – в некоторых случая беременность возможна только в конкретный момент после лапароскопии. Основные ориентиры следующие:
- Если у женщины проводилось разделение спаек в фаллопиевых трубах, то врачи рекомендуют начать попытки самостоятельного зачатия уже сразу в следующем менструальном цикле. Самыми благоприятными для этого являются первые 3 месяца. Дело в том, что спайки могут образоваться вновь.
- Если была удалена одна из маточных труб, то начинать попытки забеременеть стоит не раньше, чем через месяц-два. Но более конкретные рекомендации может дать только врач, проводивший операцию.
- Лапароскопия яичников – довольно сложная операция. Чаще всего она проводится для удаления различных новообразований вроде кист, миом и эндометриоза. Сами яичники восстанавливаются в течение нескольких дней. Но делать попытки забеременеть нужно крайне осторожно. При этом требуется постоянное наблюдение гинеколога. Зачатие вполне возможно в течение первых нескольких месяцев.
- После удаления эндометриоза и миомы матки тоже важно не сразу начинать попытки забеременеть. Организму требуется пара месяцев для восстановления. Часто назначается дополнительное гормональное лечение.
Кроме того не стоит забывать, что лапароскопия – это самый безопасный метод лечения внематочной беременности. Он помогает сохранить трубы, если вовремя удалось ее определить. Но в данном случае перед попытками зачатия нужно пройти полное медицинское обследование и дождаться рекомендаций лечащего врача, чтобы избежать повторного эпизода.
Рекомендуем прочитать о трубно-перитонеальном бесплодии. Из статьи вы узнаете о том, что это такое, причинах развития, методах диагностики, консервативных и хирургических вариантах решения проблемы.
А здесь подробнее о поликистозе и планировании беременности.
Лапароскопия – это наиболее современный и эффективный способ борьбы с бесплодием. У более 80% женщин есть шанс стать мамой уже в течение первого года после вмешательства.
Приступать к попыткам забеременеть можно через месяц-полтора. Наибольшее количество шансов именно в первые несколько месяцев и далее в течение года после операции. Примерно 20% пациенток удается зачать ребенка сразу после лапароскопии.
Более 30% женщин могут забеременеть уже через полгода.
Источник: http://7mam.ru/laparoskopiya-pri-besplodii/
Лапароскопия при бесплодии
Обследование при бесплодии включает как лабораторные, так и инструментальные методы диагностики. Зачастую для определения причины требуется проведение хирургического вмешательства. Лапароскопия при бесплодии является высокоинформативной тактикой, позволяющей выявить обширный спаечный процесс, эндометриоз и другие препятствующие зачатию патологии.
Что такое лапароскопия при бесплодии
Лапароскопия и бесплодие – два взаимосвязанных понятия, которые нередко встречаются в медицинской литературе. О бесплодии говорят при отсутствии беременности после года половой жизни без предохранения.
Сложности с зачатием встречаются у каждой десятой женщины. Выделяют первичное бесплодие при отсутствии беременностей и родов в анамнезе. Если бесплодие имеет вторичный характер, патология развивается у представительниц, у которых ранее была беременность.
Бесплодие является многофакторным явлением врожденной или приобретенной этиологии.
Лапароскопия как хирургическая методика имеет многолетнюю историю. Первые вмешательства преследовали диагностическую цель.
Метод начали применять в качестве лечения после его усовершенствования.
Современная гинекология относит лапароскопию к ведущей тактике, применяемой для диагностики и устранения различных патологий органов репродуктивной системы.
Лапароскопия представляет собой вмешательство лечебно-диагностического характера, в процессе которого в области передней брюшной стенки врач выполняет несколько проколов с целью последующего введения инструментов, оснащенных видеокамерой.
Называют следующие положительные стороны диагностического метода:
- незначительная болезненность по сравнению с лапаротомией, при которой производится традиционный разрез на животе;
- непродолжительный послеоперационный период, позволяющий пациентке выписываться из стационара на следующий день после вмешательства;
- быстрое восстановление функций организма физиологического характера, что обычно наблюдается в течение двух суток;
- благоприятный косметический эффект, проявляющийся в отсутствии грубых послеоперационных рубцов;
- значительное снижение риска развития послеоперационной грыжи;
- минимальная кровопотеря в ходе вмешательства;
- органосохраняющая направленность.
Лапароскопия не является универсальным методом. В некоторых случаях лапароскопическая методика не может заменить лапаротомию, например, при экстренных операциях.
Показания для диагностической лапароскопии при бесплодии
Лапароскопия применяется при различных патологиях органов женской репродуктивной системы. Диагностическая методика является полноценным хирургическим вмешательством, которое проводится только при наличии строгих показаний:
- уточнение проходимости фаллопиевых труб;
- подозрение на обширный спаечный процесс;
- выявление и прижигание очагов эндометриоза;
- определение новообразований матки;
- проведение биопсии;
- подозрение на внематочный характер беременности;
- дифференциальная диагностика.
Лапароскопия рекомендуется в рамках комплексного обследования при бесплодии, особенно неясного генеза. Однако использовать диагностическую тактику следует исключительно при отсутствии результативности других способов исследования.
Женщине следует решить, стоит ли делать лапароскопию при бесплодии. Это связано с тем, что хирургические манипуляции могут усугублять течение бесплодия.
Цели операции
Лапароскопия при бесплодии может иметь различные показания. В зависимости от цели проведения выделяют несколько вариантов хирургического вмешательства: диагностическое, оперативное и контрольное.
Диагностическая лапароскопия при бесплодии неясного генеза
Обследование проводится для уточнения диагноза и показано, если другие исследования не помогли выявить причину бесплодия. Иногда в процессе диагностики требуется проведение лечения.
Оперативная лапароскопия
Выполняется после постановки точного диагноза и направлена на устранение факторов, которые привели к развитию бесплодия. В процессе лапароскопии нередко прижигаются эндометриоидные очаги и удаляются новообразования.
Контрольная лапароскопия
Вмешательство имеет строго установленные показания. Лапароскопия контрольного характера используется для оценки результативности проведенной ранее операции.
Подготовка к процедуре
Диагностическая лапароскопия требует предоперационной подготовки, которая включает предварительное обследование. Диагностика необходима для определения показаний к вмешательству. Она позволяет выявить возможные противопоказания к проведению лапароскопии.
Обследование перед диагностической операцией подразумевает выполнение лабораторных и инструментальных видов исследований:
- анализы крови для определения резус-фактора и группы крови, ВИЧ, сифилиса, гепатитов;
- общий и биохимический анализы крови;
- общий анализ мочи;
- коагулограмма;
- мазок на флору;
- ЭКГ.
Исследования необходимо проходить за несколько дней до диагностической лапароскопии.
Подготовка организма к хирургическому вмешательству включает:
- выполнение упражнений;
- прием активированного угля для предупреждения вздутия живота после операции;
- применение успокоительных средств;
- использование диеты с исключением газообразующих продуктов и напитков.
Подготовительный этап также подразумевает премедикацию, в рамках которой женщине назначаются седативные, снотворные, антигистаминные, обезболивающие и антихолинергические препараты.
Пациентки нередко интересуются у своего врача, на какой день цикла делают лапароскопию маточных труб при бесплодии. Диагностическая процедура осуществляется в любой день цикла, исключая период менструации.
Методика проведения лапароскопии
Пациентка располагается на операционном столе. Врач-анестезиолог осуществляет введение наркотических веществ для анестезии.
Диагностическое вмешательство проводится с соблюдением условий антисептики и включает несколько этапов:
- Выполнение маленьких разрезов на брюшной стенке для помещения инструментария.
- Раздувание полости посредством углекислого газа для оптимальной визуализации и осуществления необходимых манипуляций.
- Введение лапароскопа в виде гибкого зонда с осветительной системой и видеокамерой.
- Осмотр внутренних половых органов.
- Извлечение лапароскопического оборудования.
В процессе диагностической манипуляции врач может взять материал для проведения гистологического исследования. При необходимости производится прижигание эндометриоидных гетеротопий, разделение спаек, удаление доброкачественных новообразований.
Выбор анестезии
Для проведения диагностической лапароскопии требуется применение анестезии, которая может быть как внутривенной, так и ингаляционной. Выбор конкретного способа обезболивания зависит от объема операции и индивидуальных особенностей пациентки.
При внутривенном наркозе женщине вводятся наркотические препараты (Фентанил, Гексенал) без вовлечения дыхательных путей. Среди преимуществ обезболивания выделяют простоту применения и быстрое наступление эффекта.
Ингаляционная анестезия подразумевает введение газообразных или летучих средств (Изофлюран, Галотан) посредством дыхательных путей:
- Эндотрахеальная. В трахею вводится специальная трубка для введения в бронхи наркотических веществ, что позволяет контролировать их дозу.
- Масочная. Анестезия рекомендуется при непродолжительных операциях, анатомических особенностях трахеи, глотки и гортани.
Эндотрахеальный способ чаще используется в процессе лапароскопии за счет возможности осуществлять искусственную вентиляцию легких.
Реабилитация и восстановление
С целью предотвращения тромбообразования после диагностической операции рекомендуется ношение компрессионного белья. Вставать и ходить разрешается через несколько часов.
После вмешательства может наблюдаться тошнота, ощущение вздутия в животе, дискомфорт в грудной клетке. В послеоперационном периоде необходимо соблюдать щадящую диету, включающую:
- употребление достаточного количества воды, фруктов и овощей, каш, орехов, содержащих клетчатку;
- приготовление пищи методом тушения, запекания, варки, в том числе на пару;
- исключение соленых, острых, копченых и маринованных блюд и продуктов, овощей, вызывающих чрезмерное газообразование.
В первые дни принимаемая пища должна быть в перетертом виде. Полезны бульоны, соки, компоты, кисели. От кофе, крепкого чая и алкогольных напитков следует отказаться.
Половую жизнь возобновляют не ранее чем через 3 недели после диагностической манипуляции. Продолжительность ограничения физических нагрузок составляет 4 недели.
Одновременное проведение лапароскопии и гистероскопии при бесплодии
Гистероскопия – это диагностическая методика, подразумевающая введение в маточную полость гистероскопа с видеокамерой для оценки состояния органа и удаления образований, проведения биопсии.
Лапароскопия и гистероскопия при бесплодии применяются с диагностической или лечебной целью.
Это самостоятельные диагностические процедуры, единовременное проведение которых назначается в следующих случаях:
- трубно-перитонеальный фактор бесплодия;
- спаечный процесс;
- СПКЯ.
Совместное проведение диагностических процедур повышает их результативность.
Беременность после лапароскопии
Лечение бесплодия с помощью лапароскопии повышает шансы на успешное зачатие. В процессе манипуляции уточняются и ликвидируются причины, препятствующие наступлению беременности.
При выявлении очагов эндометриоза происходит их прижигание. Если бесплодие спровоцировано наличием спаек, в процессе диагностической процедуры осуществляется их разделение.
Лапароскопия также позволяет удалить некоторые виды новообразований, например, полипы и миому.
Гинекологи подчеркивают, что некоторые патологии являются хроническими. Именно поэтому планировать беременность необходимо в течение 6‒12 месяцев после вмешательства. В противном случае эффект от проведения операции утрачивается вследствие прогрессирования основных заболеваний.
Противопоказания для проведения лапароскопии
Лапароскопия в гинекологии при бесплодии может применяться не всегда. Специалисты называют следующие патологические состояния и заболевания, которые являются противопоказанием к этому виду хирургического вмешательства:
- тяжелые болезни сердца и сосудов;
- нарушения свертываемости крови;
- печеночная, почечная недостаточность в острой фазе прогрессирования;
- геморрагический шок;
- кома;
- истощение организма (кахексия);
- диафрагмальная грыжа;
- злокачественная опухоль яичников или шейки матки.
Относительные противопоказания включают:
- бронхиальную астму;
- ОРВИ и герпетическую инфекцию при остром течении;
- гипертонию;
- критические дни;
- третью или четвертую степень ожирения.
При относительных противопоказаниях решение в пользу лапароскопии может быть принято после купирования симптоматики патологических состояний.
Заключение
Лапароскопия при бесплодии имеет особое диагностическое значение. Это щадящая манипуляция, реабилитационный период которой отличается непродолжительностью. Процедура позволяет выявить и лечить патологии, препятствующие наступлению беременности.
Источник: https://ginekola.ru/beremennost/besplodie/diagnosticheskaya-laparoskopiya-pri-besplodii.html
Диагностическая лапароскопия при бесплодии
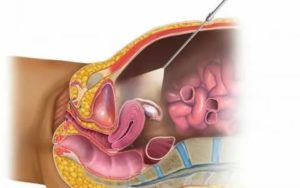
Лапароскопия при бесплодии – операция, позволяющая оценить фертильность. Выделяют два подвида методики — диагностическая и оперативная.
Общая информация
Лапароскопия незаменима при бесплодии, когда у здоровой пары нет детей при попытках женщины забеременеть год и дольше, и причин этого состояния не найдено. Бесплодие неясного генеза – это 20% случаев. Что делать? Обращение ко врачу позволяет выявить патологии или уточнить отсутствие таковых.
Исследование проводится с помощью лапароскопа – стальной трубки 5-10-миллиметрового диаметра, оснащенной отражателями и линзами. Зеркальная система передает на экраны подключенной техники изображения тканей, органов.
Сходный метод исследования – гистероскопия, проводимая гистероскопом. Относится к категории малоинвазивных процедур.
Методика
Диагностическая лапароскопия необходима, если предполагается бесплодие в связи с развитием опухолей, кист, спаечного процесса. В ходе обследования врач получает изображение внутренних органов пациентки, используя манипулятор. Методология позволяет подтвердить или опровергнуть предполагаемый диагноз.
Оперативная лапароскопия показана при диагностировании нарушений. Патологии, вызывающие заболевания половой системы, устраняются в ходе хирургического вмешательства.
Контрольная лапароскопия устанавливает, эффективна ли проведенная ранее операция.
Подготовительный этап
Диагностическая лапароскопия при бесплодии проводится в период овуляции, за 3 суток до менструации либо сразу после завершения кровотечения. Подготовка к медицинскому вмешательству включает:
Перед операцией сдают анализы:
- общий и биохимические анализ крови;
- коагулограмма;
- кровь
- на сифилис, ВИЧ, гепатит В, С;
- группа крови и резус-фактор;
- мазок на флору;
- бакпосев из цервикального канала;
- УЗИ органов малого таза;
- ЭКГ;
- ФОГ;
- консультация терапевта.
Анализы и исследования проводятся не более чем за 10 дней до лапароскопии. По результатам врач делает вывод о наличии противопоказаний, показаний к операции.
Перед операцией, позволяющей определить бесплодие неясного генеза, с пациенткой беседуют анестезиолог и хирург. Рекомендовано дополнительно обратиться к психотерапевту.
Лапароскопия, гистероскопия требуют предварительных подготовительных мероприятий:
- Недельная диета, исключающая бобовые, хлеб, выпечку, фрукты.
- Прекращение приема лекарственных препаратов (анальгетиков, других препаратов). Обязательно сообщите лечащему врачу о медикаментозной терапии.
- Очищение организма. За сутки до операции последний прием пищи – до 15:00, питье допустимо до 22:00. В зависимости от показаний врач назначает слабительные, клизму. С десяти вечера и до медицинского вмешательства недопустимо есть, пить.
Как это проходит?
Лапароскопия, диагностирующая бесплодие неясного генеза, зарекомендовала себя результативностью, эффективностью.
Это обусловлено мягкость, малой инвазивностью мероприятия (в этом гистероскопия близка к описываемой технике). Ход операции:
- изучение брюшной стенки;
- прокалывание тканей в 2-3 местах;
- введение видеосистемы;
- визуальное изучение состояния органов, расположенных в полости.
Современная техника передает точное, качественное изображение, увеличивая его. Это позволяет детально рассмотреть каждый квадратный сантиметр органов половой системы и сделать корректное заключение о том, что вызвало идиопатическое бесплодие. Операция проводится под наркозом.
Однократное вмешательство позволяет решить комплекс гинекологических проблем, а реабилитационный период длится 7-20 дней.
В сравнении с другими методами диагностики лапароскопия определяет вероятную причину бесплодия. По показаниям проводится дриллинг — рассечение капсулы яичника для стимуляции овуляции. Вмешательство может сопровождаться промывкой органов физраствором, дополнительной обработкой тканей сетками, гелями, предупреждающими спаивание.
Противопоказания
Плановая операция противопоказана при острых инфекционных заболеваниях и обострении хронической патологии. В этом случае рекомендуется дождаться полного выздоровления.
Осторожности требуют случаи:
- Ожирение (индекс массы превышает 25 кг/м2). Это связано со сложностью размещения инструментов, выполнения манипуляций. В такой ситуации врач дополнительно уведомляет пациентку о возможном риске, операцию проводит с минимальной инвазией. При весе от 130 кг и выше рекомендовано обращаться к опытным хирургам, поскольку хирургия расценивается как очень сложная, требует навыков и умений.
- Возраст 40+.
- Сердечно-сосудистые болезни. Риск выше, если пациентка в периоде менопаузы и не проходит гормональную терапию. Присутствует шанс спровоцировать ишемию, инфаркт, декомпенсацию.
Лапароскопия и бесплодие
Если диагностировано бесплодие, но происхождение неизвестно, прибегая к лапароскопии, выясняют наличие:
- Спаек (ниточек, появляющихся при воспалительных процессах и после операций). Образования препятствуют нормальной работе внутренних органов, не позволяют клетке оплодотвориться, вызывают смещения. Диагностируются в маточных трубах.
- Эндометриоза. При патологии слизистые выходят за пределы матки. Лапароскопия – единственный метод выявления нарушения. При эндометриозе растет риск образования спаек.
- Кист. Новообразования диагностируются в яичниках, делятся на органические, функциональные, при отсутствии терапии разрастаются и провоцируют разрывы яичника.
- Миомы матки. Опухоль доброкачественного характера не проявляет себя, бессимптомность усложняет своевременную диагностику. При разрастании миомы снижается шанс забеременеть и выносить ребенка, так как угнетается менструальный цикл.
Матка – главный репродуктивный женский орган, и любые нарушения функционирования ведут к фертильности или становятся причиной серьезного риска для жизни. Разумно сделать лапароскопию при подозрении на внематочную беременность.
Лапароскопия и ЭКО
Избежать оперативного вмешательства и выносить плод можно, выбрав экстракорпоральный метод оплодотворения яйцеклетки. Успешное оплодотворение по технологии ЭКО возможно в 30-40% случаев.
Лапароскопия в случае ЭКО при бесплодии позволяет своевременно обнаружить инфекцию, если произошло заражение. Поскольку вырабатываемый вредоносными бактериями яд поражает в первую очередь плод, происходит отторжение эмбриона. Медикаментозное лечение неэффективно, и удаление очага заболевания методом лапароскопии – единственный шанс сохранить здоровье женщины.
В ходе лапароскопии перед ЭКО диагностируют и удаляют миоматозные узлы, кисты, способные помешать зачатию и вынашиванию ребенка.
При опасениях за здоровье пациентки проводится минимально инвазивная лапароскопия. Необходимость такой меры определяет лечащий врач.
Подводя итоги
Фертильность – проблема, мучающая многих женщин. Не всегда удается точно определить причины бесплодия, и врачи обвиняют в ситуации экологию, протекающие без симптомов патологии, индивидуальные особенности организма. Чтобы уточнить диагноз при невозможности забеременеть, пройдите лапароскопию.
Операция проста, проводится быстро, восстановительный период длится до 3 недель.
Противопоказаний к вмешательству практически нет, осложнения фиксируются редко, а получаемая в ходе исследования информация позволяет точно сформулировать, по какой причине женщина не может забеременеть.
Результат лапароскопии необходим для успешного ЭКО, а иногда и заменяет его, поскольку в ходе операции устраняется проблема, препятствовавшая зачатию плода.
Источник: https://DrLady.ru/pregnancy/diagnosticheskaja-laparoskopija-pri-besplodii.html
