Уколы в матку при бесплодии
Содержание
Укол в матку – сокращающий, противовоспалительный и другие его разновидности
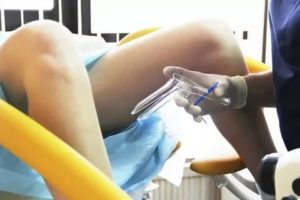
Уколы в шейку матки – наиболее распространенный метод лечения различных гинекологических заболеваний.
Врачи-гинекологи ценят его за эффективность, за счет введения лекарственного препарата непосредственно в очаг поражения обеспечивается прямое действие и терапевтический эффект достигается очень быстро.
В каких случаях пациентам показаны парацервикальные инъекции, насколько болезненна подобная процедура и какие препараты вводят таким образом? Помогут ли уколы в шейку матки при ВПЧ? Ответы на все популярные вопросы, представлены вниманию читателя.
Уколы в матку: основные разновидности инъекций и их предназначение
При различных гинекологических заболеваниях, а также во время кесарева сечения могут применяться уколы в матку. Они преследуют несколько целей, которые зависят от конкретной клинической ситуации.
В одних случаях, они борются с воспалительным процессом, в других – сокращают матку, в третьих – лизируют (растворяют) спайки.
Эти манипуляции достаточно сложны, поэтому их должен выполнять врач.
Он же и определяет необходимость в их производстве в зависимости от клинической ситуации и состояния репродуктивного здоровья женщины.
Применение уколов алое в гинекологии
Алое всегда славилось своим противовоспалительным свойством. Его применяют во множестве рецептов народной и традиционной медицины. Им лечат головную боль, бронхиальную астму, конъюнктивит, гастрит. А благодаря противовоспалительным свойствам оно нашло большое применение в гинекологии.
Уколы алоэ при бесплодии это одно из самых действенных и старых средств в гинекологии. Обычно уколы алоэ применяют в нескольких вариантах: внутримышечные и подкожные инъекции. Внутримышечные уколы производятся в бедро или ягодицу. Подкожные инъекции производят в живот.
Большое значение имеет то, на каком расстоянии будет произведен следующий укол, он не должен находиться дальше от места предыдущего более чем на 1 сантиметр.
Маточные инъекции при кесаревом сечении
Эта операция всегда повышает риск кровотечений, в том числе и массивных, которые представляют серьезную опасность для женского организма. Поэтому разработаны меры профилактики данного состояния. Чтобы избежать развития кровотечения, чаще всего вводятся внутриматочно сокращающие препараты. Обычно таким средством является окситоцин.
В используемых дозировках он практически не имеет побочных эффектов. Выгодное его отличие от других средств – это отсутствие повышения уровня артериального давления.
Данный аспект очень важен в акушерстве, так как во время беременности может наблюдаться целый ряд патологических процессов, при которых развивается артериальная гипертензия (состояние с повышенным артериальным давлением).
Укол в матку с окситоцином выполняется в период после извлечения ребенка до отделения плаценты. Вводимый препарат активизирует сокращение клеток гладкой мускулатуры, особенно в том месте, где прикреплялась плацента.Поэтому на фоне его введения происходит сморщивание плацентарной ткани и ее скорейшее отделение. К тому же спиральные артерии матки при спазме гладкомышечных клеток пережимаются.
Это уменьшает объем вытекающей крови и, соответственно, останавливает кровотечение.
Некоторые клиники для достижения такого же терапевтического результата могут использовать препарат энзапрост, который также сокращает стенку матки. Это лекарственное средство относится к группе простагландинов (особый класс синтезируемых клетками человеческого организма веществ с различными биологическими эффектами).
Однако имеются описанные случаи осложнений при его использовании. Самое грозное из них – выраженный подъем артериального давления, который чаще всего имеет место у женщин с повышенным риском развития гипертонии.
В связи с этим современное акушерство при введении маточных уколов во время кесарева сечения рекомендует использовать только окситоцин – препарат с доказанной эффективностью и высокой безопасностью.
Подробную информацию о кесаревом сечении можно узнать с этого видео:
Какие препараты назначаются?
Существует два основных вида антибиотиков. В гинекологии могут применяться лекарства, действие которых носит либо бактериостатический характер, либо бактерицидный.
Вторые влияют на патогенную микрофлору, убивая бактерии. Их массовая гибель вызывает интоксикацию или усиление ее симптомов, однако по мере выведения из организма вредных возбудителей, состояние пациента улучшается.
Препараты бактериостатического типа по-другому действуют на микроорганизмы, они блокируют механизмы их размножения и роста. Это и вызывает гибель болезнетворной микрофлоры. Говоря другими словами, медикаменты создают неблагоприятную среду для размножения и роста патогенных бактерий, благодаря чему могут справиться с симптомами болезни и ускорить выздоровление пациента.
В связи с этим важно понимать, как работают антибиотики в гинекологии при воспалении. Этот фактор всегда учитывается при их назначении.Еще интересней:
Язвочки на половых губах причины
Ярина с фолиевой кислотой
Лечение эндометрита маточными инъекциями
Эндометрит является реакцией матки на внедрение в нее патогенных микроорганизмов. Поэтому их уничтожение позволит справиться с развившимся воспалительным процессом.
Самым лучшим способом это сделать является введение лекарственного средства непосредственно в очаг поражения. При эндометрите им является матка. Поэтому при данном заболевании широко используются уколы в матку.
Суть данной процедуры сводится к введению лекарственного средства непосредственно в маточную полость. Это выглядит следующим образом:
- Обнажается с помощью зеркал шейка матки;
- В ее канал вводится специальный поливинилхлоридный проводник (катетер), имеющий небольшой диаметр;
- По катетеру с помощью шприца вводится лекарственный раствор. Делать это необходимо медленно, чтобы препарат равномерно распределялся в тканях.
Для уколов в матку при эндометрите могут использоваться препараты из нескольких групп. С одной стороны, это антибиотики, которые нарушают процесс жизнедеятельности микроорганизмов, приводя к их гибели.
С другой стороны, для лечения эндометрита рекомендуется применять противовоспалительные инъекции в матку (нестероидные препараты). Такая терапия может применяться как при остром, так и при хроническом поражении матки.
Длительность проводимого лечения будет зависеть от клинического улучшения. Обычно она составляет от 3 до 7 недель.
Следует учитывать, что начиная такое лечение, необходимо предварительно сделать влагалище чистым.
Если оно будет воспалено, то существует вероятность заноса дополнительной инфекции в полость матки, что негативно отразится на ее состоянии.
Поэтому всегда внутриматочным уколам предшествует этап микробиологического исследования влагалища, а при выявленной патологии – ее необходимо лечить (вводят свечи с антибиотиками).
Дополнительную информацию о эндометрите можно узнать с этого видео:
Бывают осложнения после горячих уколов?
Да, и главный риск – некроз тканей при введение хлористого кальция мимо вены. Это грозное осложнение, приводит к расплавлению мышц в месте введения препарата.
Горячие уколы могут стать причиной обморока, особенно если сделать укол быстро.
Поэтому, если гинеколог назначил вам горячие уколы для лечения воспаления или остановки кровотечения, делать их можно только в условиях медицинского учреждения.При склонности к потере сознания, гипотонии попросите медсестру вводить вам лекарство как можно медленнее, 3-5 минут. Если обморок все же случился, обсудите с врачом возможность капельницы или попросите заменить препарат.
Лечение спаек внутриматочными инъекциями
Одна из форм бесплодия – маточная (синдром Ашермана). Ее причина — образование спаек в полости матки, которые нарушают процесс перемещения сперматозоидов к маточной трубе, где в норме происходит оплодотворение.
Инъекции в матку позволяют ликвидировать образовавшиеся спайки. Для этого применяются лизирующие ферментные препараты. Их активные компоненты растворяют соединительную ткань, из которой образованы спайки.
К тому же маточные рецепторы становятся более восприимчивыми к гормональным влияниям.
При бесплодии такие уколы выполняются в дни, когда нет менструации. Лучше всего это делать перед началом месячных, чтобы лизированные остатки выводились из матки. Количество процедур определяется тяжестью основного заболевания.
Контроль эффективности проведенного лечения осуществляется с помощью гистероскопического исследования (визуализация маточной полости с помощью эндоскопической техники).
Если его результаты будут неудовлетворительными, то в следующем менструальном цикле проводится новое введение лизирующих препаратов в полость матки.
Неразвивающаяся беременность и внутриматочные введения
В настоящее время доказано, что при неразвивающейся беременности всегда присутствует воспалительный процесс с разной степенью активности. В одних случаях он является следствием прервавшейся беременности, а в других – причиной ее прерывания.
В этих ситуациях для полноценного восстановления репродуктивной функции требуется ликвидировать воспалительный процесс. Наилучшего результата можно добиться, если использовать укол в матку. Вводиться может Диоксидин, антибиотик и противовоспалительное средство. Один курс лечения подразумевает 10 процедур.
Техника их ничем не отличается от тех, которые проводились при эндометрите.
Подробней о неразвивающейся беременности можно узнать с этого видео:
Первая инъекция маточного укола выполняется сразу же после удаления замершего плодного яйца. В процессе его удаления происходит повреждение целостности сосудов.
Поэтому вводимые лекарственные препараты сразу же проникают в сосудистую систему и с током крови равномерно распределяются по всей матке.
При сравнении дальнейшей репродуктивной способности таких женщин с пациентками, которым не вводились препараты в полость матки, было установлено положительное воздействие данной процедуры. Это выражалось в следующем:
- Быстрое наступление беременности после эпизода неразвивающейся;
- Течение беременности с минимальными осложнениями или их полное отсутствие;
- Большой процент физиологических родов (осложнения в родах не отличались от общепопуляционных).
Уколы во время лечения бесплодия ЭКО
Метод ЭКО подразумевает применение большого количества лекарственных препаратов. Правило их использования стоит четко соблюдать и ни в коем случае не нарушать. Стоимость лечения ЭКО зависит от того какие препараты прописал лечащий врач.
В основном все лекарственные препараты направлены на стимуляцию овуляции. Так же для получения результата и сохранения здоровья стоит строго соблюдать инструкцию хранения ампул. Инъекции можно делать в медицинском центре, в котором проводится лечение или дома.
Укол делается в одно и то же время, максимальная разница не должна превышать 3 часов.
Рекомендуется проводить инъекции вечером:
Источник: https://gpk1.ru/menstruaciya/ukoly-v-ginekologii.html
Парацервикальные инъекции: точечное воздействие эффективнее системного лечения? Как действуют ПЦИ?
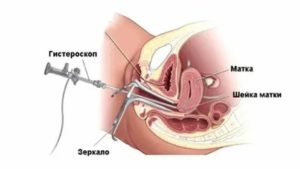
Для лечения гинекологических заболеваний часто используют местные препараты, которые воздействуют на патологический очаг и не влияют на остальной организм. К таким способам относятся парацервикальные инъекции (ПЦИ). Это введение растворов лекарственных препаратов при помощи длинной иглы в шейку матки. Методика относительно новая, но постепенно она получает распространение.
В чем особенность парацервикального введения лекарств
Эффективность лекарственных средств зависит от их способа поступления в организм. Быстро получить высокую концентрацию веществ можно при помощи внутривенной инъекции, замедленное всасывание происходит после укола в ягодичную мышцу. Пероральный прием – наиболее медленный метод достичь эффективной концентрации в крови.
При лечении гинекологических заболеваний часто лекарства вводят во влагалище в виде крема, свечей. Но всасывание со слизистой оболочки недостаточное, чтобы повлиять на состояние матки и яичников. Парацервикальные инъекции объединяют эффективность внутривенного введения и безопасность местной терапии.
Шейка матки активно кровоснабжается. Она получает питание маточной артерии, которая отдает ей несколько крупных извилистых ветвей. Они проникают в цервикс, а затем направляются к боковым сторонам матки. Под серозной оболочкой артерии поднимаются к дну матки, отдают многочисленные ветви к ее телу. Восходящий сосуд подходит к маточным трубам, и далее – к яичникам.
Такое кровоснабжение позволят доставить лекарственные препараты, введенные в шейку матки, напрямую к эндометрию и придаткам. Препарат оказывается в патологическом очаге через несколько минут, формирует высокую концентрацию. Активные вещества не проходят печеночный метаболизм, поэтому для лечения требуются меньшие дозы.
Показания к парацервикальному введению лекарств
Изначально методика парацервикальных инъекций использовалась как метод обезболивания гинекологических манипуляций или малоинвазивных операций, для которых требовалось расширение шеечного канала. Чтобы не давать женщине наркоз, укол в шейку матки Лидокаина или Бупивакаина обеспечивал хороший обезболивающий эффект и отсутствие побочных реакций.
В настоящее время список показаний расширен, но наиболее частым является бесплодие. Его причиной могут быть различные факторы.
ПЦИ используют в следующих случаях:
- Эндокринное бесплодие. Проблемы с зачатием возникают при эндометриозе, поликистозе яичников. Эти заболевания часто сопровождаются иммунными изменениями в половых органах, увеличением концентрации определенных форм лейкоцитов. Инъекции направлены на улучшение состояния эндометрия, устранение иммунных и гормональных нарушений.
- Иммунологическое бесплодие. В этом случае вырабатываются антитела, которые не позволяют оплодотвориться яйцеклетке или имплантироваться зародышу. Парацервикальное лечение направлено на коррекцию иммунных отклонений.
- Трубно-перитонеальное бесплодие. Развивается при непроходимости маточных труб из-за спаек в их полости или в малом тазу. В шейку матки вводят ферментные препараты, которые растворяют фиброзные тяжи и восстанавливают проходимость.
- Маточное бесплодие. Причина патологии в нарушении строения эндометрия при хроническом эндометрите, эндометриозе, миоме и других патологиях. Снижаются его рецептивные способности, эмбрион не может имплантироваться даже при проведении ЭКО.
- Бесплодие неясного генеза. В этом случае семейная пара прошла уже полное обследование и все варианты патологии исключены. В шейку матки вводят препараты с общеукрепляющим и стимулирующим действием.
- Воспалительные заболевания органов малого таза. Можно вводить растворы антибиотиков, которые быстро достигнут очага. Курс терапии позволяет побороть хроническую инфекцию. Поэтому ПЦИ назначают при привычном невынашивании беременности. Чаще всего это состояние связано с латентным хроническим эндометритом.
- При ВПЧ уколы в шейку матки используют для усиления иммунной защиты. Они эффективны и при эрозии шейки матки. У женщин с диагностированным вирусом папилломы человека, иногда происходит полное излечение. Для этого необходимо избегать смены полового партнера и повышать иммунитет.
Парацервикальные инъекции проводят в послеродовом или послеабортном периоде для профилактики спаечного процесса, также в целях дополнения основного лечения.
Кому не рекомендуются …
ПЦИ хорошо переносятся женщинами, но имеется небольшое количество противопоказаний к процедуре. Среди них следующие:
- лихорадочные состояния;
- острые воспалительные процессы в других органах;
- тяжелое течение или обострение хронических болезней;
- беременность вне зависимости от срока;
- подозрение или диагностированные злокачественные опухоли;
- непереносимость определенного препарата (если в анамнезе пациентки была аллергия на используемое лекарство, при введении его в шейку матки может развиться тяжелое обострение, не исключен анафилактический шок).
Больно ли делать инъекции в шейку матки?
Это зависит от индивидуального порога чувствительности. Некоторые испытывают неприятные ощущения в момент введения иглы или лекарства. Иногда появляется тянущая боль внизу живота, которая проходит после окончания процедуры.
Лекарственные препараты для ПЦИ
Медикаментозные средства для проведения парацервикальных инъекций подбирают индивидуально в зависимости от диагноза. Могут применяться следующие группы препаратов:
- антибиотики;
- ферментные средства;
- иммуномодуляторы;
- противовоспалительные средства.
Часто назначают сочетание нескольких групп препаратов. ПЦИ при миоме включают иммуномодуляторы и ферменты; воспалительные процессы лечат антибиотиками и ферментами, которые помогают рассасывать спайки.
При вирусных инфекциях помогают противовирусные препараты и коррекция иммунитета.
Парацервикальные инъекции при эндометриозе проводят ферментными препаратами для лечения хронической тазовой боли и уменьшения спаек.
Эффективно использование следующих лекарств:
- Лонгидаза – ферментный препарат, выпускается в виде лиофилизата для приготовления раствора. Обладает протеолитической, иммуномодулирующей, противовоспалительной активностью. Может использоваться в острую фазу воспаления в малом тазу, ослабляет выраженность процесса и ускоряет выздоровление.
- Циклоферон – препарат из группы индукторов интерферонов разных групп, активирует Т-клеточный иммунитет. Используется при ВПЧ, кондиломах, эрозии шейки матки, хламидиозе, уреаплазмозе и других хронических инфекционных процессах.
- Цефтриаксон – антибиотик широкого спектра действия из группы цефалоспоринов, применяется при большинстве воспалительных заболеваний половых органов. Хорошо растворим в изотоническом растворе, но иногда для проведения парацервикальных инъекций применяют с новокаином.
- Гентамицин – антибиотик из группы аминогликозидов, эффективен при воспалительных процессах, ассоциированных с гонококком, кишечной палочкой, бледной трепонемой, стафилококком, стрептококком, энтерококком. Противопоказан при неврите слухового нерва.
- Азитромицин – антибактериальный препарат из группы макролидов, обладает широким спектром действия, эффективен при большинстве специфических и неспецифических бактериальных инфекциях. Антибиотик хорошо переносится и имеет небольшое количество противопоказаний.
Подготовка к парацервикальному введению лекарств
Для проведения парацервикальных уколов необходима подготовка и обследование. Женщину осматривает гинеколог, берет мазок из цервикального канала. При диагностированной дисплазии тяжелой степени необходимость проведения ПЦИ сомнительная. пациентке рекомендуется лечение основного заболевания и последующие инъекции в цервикс.
Основное обследование перед парацервикальными инъекциями направлено на выяснение причин бесплодия или плохого самочувствия. Поэтому назначают общеклинические анализы крови и мочи. Проводится обследование на половые инфекции, чтобы выбрать подходящий тип антибиотика. Оптимальный метод диагностики – ПЦР в режиме реального времени.
При подозрении на миому или эндометриоз необходимо УЗИ малого таза. Если имеется эндометриоидная киста, необходимо исключить злокачественный процесс. Поэтому проводится исследование на онкомаркеры СА-125 и СА-19-9. При увеличении показателя выше 35 мЕ/мл с вероятностью 78-100% диагностируется рак яичников.
При проведении парацервикальных инъекций в послеродовом или послеоперационном периоде специального обследования не проводят. Достаточно анализов, которые проводились при подготовке к родам или операции.Период менструации также является противопоказанием. Методика может сопровождаться усилением болезненных ощущений.
Методика проведения парацервикальных уколов и эффективность
Парацервикальные инъекции проводятся курсами, продолжительность подбирается в зависимости от состояния женщины, но чаще всего это 10-20 дней подряд. Поэтому начинать процедуры лучше сразу после окончания менструации, чтобы успеть пойти полный курс до начала следующей.
Женщина занимает положение Тренделенбурга в гинекологическом кресле. Врач вводит зеркала во влагалище и осматривает шейку матки.
Для ее фиксации пулевыми щипцами захватывают верхнюю губу и немного подтягивают вперед. Для дезинфекции шейку обрабатывают антисептиком.
Стерильной одноразовой иглой делают укол за внутренним зевом и аккуратно вводят всю порцию лекарства. После этого необходимо полежать 5-10 минут.
Госпитализация для проведения ПЦИ не требуется. Женщина может отправляться домой. Специальные ограничения образа жизни не требуются. Но на период терапии необходимо тщательно предохраняться от беременности. Для этого нужно применять оральные контрацептивы, презерватив или отказаться от половых контактов. Остальные средства контрацепции менее надежны.
Эффективность парацервикальных инъекций достаточно высокая. У многих женщин исчезают признаки воспалительных процессов, рассасываются спайки в малом тазу, полости матки или придатках. Беременность может наступить в течение нескольких месяцев после окончания процедуры.
Но ПЦИ не является панацей. В некоторых случаях тяжелого иммунологического бесплодия, при синехиях в матке, выраженных изменениях эндометрия ПЦИ может улучшить состояние, но не гарантирует результат. Эффективность процедуры при лечении бесплодия можно повысить, если сочетать ее с другими методами терапии:
- гинекологический массаж;
- корректирующая гормональная терапия;
- физиопроцедуры;
- витаминные и общеукрепляющие средства.
Но иногда, если беременность не наступает естественным путем, женщине приходится прибегать к процедуре ЭКО.
Риски осложнений
ПЦИ хорошо переносится и редко сопровождается осложнениями. Но при непереносимости некоторых лекарственных средств необходимо предупредить об этом врача, чтобы не развилась аллергическая реакция. Кровотечения и инфекционные осложнения для парацервикальных инъекций не характерны. Допускаются мажущие выделения в первые несколько часов после укола.
Парацервикальные инъекции являются новым методом терапии гинекологических заболеваний. Ранее, парацервикальное введение лекарств использовалось в целях анестезии при внутриматочных манипуляциях или в родах. Но в настоящее время используются препараты, которые позволяют лечить спаечный процесс, миому, эндометриоз и воспалительные заболевания.
Источник: https://ginekolog-i-ya.ru/paracervikalnye-inekcii.html
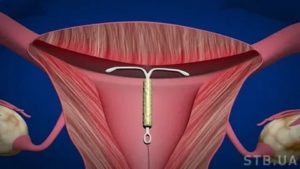
Уколы в матку: основные разновидности инъекций и их предназначение
статьи:
При различных гинекологических заболеваниях, а также во время кесарева сечения могут применяться уколы в матку. Они преследуют несколько целей, которые зависят от конкретной клинической ситуации. В одних случаях, они борются с воспалительным процессом, в других – сокращают матку, в третьих – лизируют (растворяют) спайки.
Эти манипуляции достаточно сложны, поэтому их должен выполнять врач. Он же и определяет необходимость в их производстве в зависимости от клинической ситуации и состояния репродуктивного здоровья женщины.
Маточная инъекция как этап ЭКО при бесплодии
Нестандартным маточным уколом является перенос эмбрионов как этап искусственного оплодотворения. После изучения генетического материала клеток, которые предполагается перенести, приступают непосредственно к данному этапу.
Из пластикового контейнера набирают оплодотворенные яйцеклетки специальным стерильным шприцем. Шейку матки обнажают зеркалами и вводят через цервикальный канал специальный катетер.
На поршень шприца врач надавливает медленно, чтобы не произошло травмы эмбрионов.
После процедуры женщина должна на протяжении 30-45 минут продолжать лежать на гинекологическом кресле. Это необходимо для адаптации подсаженных эмбрионов к новым условиям. Если в шприце после подсадки остались бластоцисты, то их можно заморозить для возможных следующих попыток. Все эти действия обсуждаются с женщиной, и она принимает решение, которое врач затем реализует.
Замороженные эмбрионы переносят аналогичным образом. Процедура проводится после лабораторного или ультразвукового констатирования овуляции. При этом оптимальным временем подсадки является промежуток с 7-го по 10-й день цикла. Это позволяет избежать других этапов, которые предшествуют подсадке эмбриона.Таким образом, внутриматочные уколы могут преследовать различные цели. Но во всех случаях они призваны сохранить или улучшить репродуктивную функцию. Процедура практически не приводит к появлению боли и является высокоэффективной, поэтому применяется в рамках комплексного лечения акушерско-гинекологической патологии, а также как этап экстракорпорального оплодотворения.
Источник: https://netmiome.ru/drugie/ukol-v-matku
Уколы парацервикально в шейку матки: как делать, показания к инъекциям
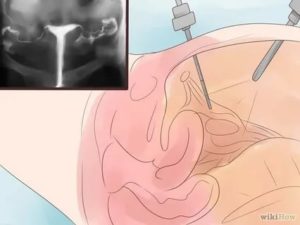
Уколы в шейку матки – наиболее распространенный метод лечения различных гинекологических заболеваний.
Врачи-гинекологи ценят его за эффективность, за счет введения лекарственного препарата непосредственно в очаг поражения обеспечивается прямое действие и терапевтический эффект достигается очень быстро.
В каких случаях пациентам показаны парацервикальные инъекции, насколько болезненна подобная процедура и какие препараты вводят таким образом? Помогут ли уколы в шейку матки при ВПЧ? Ответы на все популярные вопросы, представлены вниманию читателя.
Общие сведения о парацервикальных инъекциях
Первооткрывателем подобной методики лечения различных гинекологических заболеваний стал Персианинов Л. – русский академик.
Он сделал своей пациентке инъекцию Новокаина в шейку для обезболивания процесса родовой деятельности. На практике эксперимент оказался удачным и к разработке практике присоединились другие специалисты.
В настоящее время метод используют не только для анестезии, но и для лечения многих заболеваний.
Гинекологи утверждают, что подобный метод введения лекарственных препаратов имеет преимущество перед внутримышечными и внутривенными инъекциями. Объясняется это очень просто – действие сразу попадает к очагу патологии, потому обеспечивает направленное лечение болезней шейки матки и цервикального канала.
Внимание! Метод парацервикальной инъекции (ПЦИ) можно использовать для введения иммуномодуляторов, обезболивающих средств, антибактериальных препаратов. Ставить уколы в шейку матки целесообразно при выявлении у пациентки вируса папилломы человека, эрозии, дисплазии, кист и многих других патологий.
Показания к применению
Общий перечень показаний к применению метода ПЦИ включает:
- профилактика развития рака шейки матки у пациенток, инфицированных ВПЧ;
- воспалительные и инфекционные патологии шейки матки, протекающие в острой и хронической форме;
- различные виды женского бесплодия;
- опухолевые процессы (доброкачественные);
- нарушения менструального цикла;
- прогрессирующий эндометриоз;
- эндометрит;
- синдром поликистозных яичников;
- гидросальпикс;
- эрозивное поражение шейки матки разной степени;
- гидросальпинкс.
Известно, что достойной разработкой современной медицины является вакцина от рака шейки матки, а именно от онкогенных штаммов вируса папилломы человека. Многие пациентки считают, что эту инъекцию ставят в шейку, но такое суждение является неверным.
Эту прививку вводят в мышцу руки. Чтобы профилактика дала устойчивый результат, инъекцию необходимо провести до первого полового контакта. Вакцинация половозрелых женщин также проводится, но перед введением вакцины необходимо полное обследование.
Противопоказания
Врач назначает женщине парацервикальные инъекции после оценки общего состояния и определения точного фактора, провоцирующего развитие заболевания.
Процесс терапии нельзя назвать простым, потому он имеет достаточное количество противопоказаний.
Например, гинекологи всегда рекомендуют женщинам отложить терапию при выявлении симптомов ОРВИ и гриппа, лечение в этом случае может принести ущерб организму.
Перечень общих противопоказаний к применению ПЦИ:
- индивидуальная чувствительность к отдельным компонентам медикаментозного средства;
- период беременности;
- наличие психических расстройств у пациентки;
- тяжелые состояния женщины.
Этот метод не рекомендуют использовать для лечения заболеваний у пациенток с раком или подозрением на развитие злокачественной опухоли в организме.
Процедура проведения инъекции в шейку матки
Перед проведением процедуры инъекционного введения врач-гинеколог проводит полный осмотр, в ходе которого он подтверждает или опровергает риски возникновения побочных реакций.
Внимание! Ставить ПЦИ можно после проведения полноценного обследования, включающего лабораторное тестирование, инструментальное исследование и УЗИ.
Процесс введения инъекции выглядит следующим образом:
- Женщина снимает одежду и располагается на гинекологическом кресле.
- При помощи зеркала врач открывает доступ к шейке матки.
- Шейку протирают антисептическим раствором (спирт, Люголь).
- Врач вскрывает ампулу с необходимым препаратом и набирает состав в шприц.
- Укол делают одноразовой длинной иглой в ткань шейки, располагающейся за внутренним зевом.
- После проведения манипуляции женщина должна оставаться в кресле в течение первых 5-10 минут.
Шейка матки не имеет нервных окончаний, поэтому введение инъекции можно рассматривать как безболезненную процедуру. В отдельных случаях пациенткам предлагают дополнительное обезболивание перед введением некоторых препаратов, особенно антибиотиков.
После проведения манипуляции могут прослеживаться побочные реакции, например, болезненность в области половых органов, внизу живота, наличие сукровичных (мажущих) выделений. Частота проявления побочных реакций определяется в зависимости от типа вводимых препаратов.
Сразу после укола может проявляться слабость, головокружение, головная боль.
Реаферон в шейку матки
Для лечения вируса папилломы человека (в том числе его онкогенных штаммов) используются препараты интерферона человека. При выявлении у женщины риска развития рака шейки матки или других органов половой системы, инъекции ставят в шейку матки. В большинстве случаях используют средство Реаферон.
Инъекции переносятся хорошо, но сам процесс их введения сопровождается болезненностью. Дискомфорт проявляется в момент введения инъекции и сохраняется в течение 10-15 минут после нее. Пациенткам с повышенной чувствительностью, врач предлагает произвести предварительное обезболивание ШМ.
Продолжительность курса воздействия всегда определяется в индивидуальном порядке. Минимальное количество инъекций – 5, курс можно повторить спустя 2 недели. Эффективность терапии оценивает гинеколог по результатам лабораторных исследований.
При бесплодии
Методику парацервикальных инъекций часто применяют для лечения бесплодия. Способ наиболее эффективен в лечении маточной формы, а именно синдрома Ашермана. Причина патологии – спайки в полости матки, нарушающие процесс перемещения сперматозоида к маточной трубе. Процесс оплодотворения при этом не происходит.
Инъекции используются для ликвидации спаек, с этой целью применяют лизирующие ферментные средства. Их активные компоненты растворяют соединительную ткань. При этом спайки становятся более восприимчивыми к гормональному лечению. При бесплодии такая методика не используется в период менструальных кровотечений, поэтому начинать курс воздействия лучше на 3 сутки после окончания кровотечения.
Внимание! Метод действительно помогает при женском бесплодии.
Продолжительность курса определяется в зависимости от степени тяжести основного заболевания. Контроль обеспечивает гистероскопическое исследование. Визуализация маточной полости обеспечивается при помощи эндоскопической техники. Если результат неудовлетворительный, курс можно повторить.
Антибиотики в шейку матки
Гентамицин используется парацервикально (для инъекций) при хроническом воспалении матки или ее шейки. Препарат относится к группе антибиотиков и отличается широким спектром активности. Хронические воспалительные процессы часто препятствуют естественному процессу оплодотворения и вынашивания, а подобное лечение, в большинстве случаях помогает решить проблему.
Врачи говорят, что на фоне подобного курса часто прослеживаются побочные реакции, потому что антибактериальный препарат портит естественную микрофлору половых путей. Наиболее распространенным осложнением является молочница.
Чтобы избежать появления проблемы врачи рекомендуют перед курсом антибиотиков использовать влагалищные противогрибковые препараты для профилактики. Антибактериальное лечение отличается продолжительностью, курс длится более 4 дней.
Однозначно ответить на вопрос, больно ли ставить уколы – нельзя. Многое, в том числе и болезненность, зависит от ряда факторов, в том числе и от чувствительности пациентки. Саму процедуру нельзя назвать приятной, как и определить крайне болезненной. Часто дискомфорт связывают с подобным при проведении биопсии.
В случае когда инъекции провоцируют нестерпимую боль, об этом нужно сообщить доктору. Терпеть болевой синдром – не следует. Врач сможет подобрать другую, не менее эффективную схему терапии.
Источники:
https://medcentr-endomedlab.ru/paracervikalnye_ukoly.html
http://izum.ua/clinics/articles/inekcii-v-shejjku-matki—bezoperacionnyjj-metod-l_217913
https://www.baby.ru/blogs/post/124304373-94546885/
Уколы в матку: основные разновидности инъекций и их предназначение
http://forum.likar.info/topic/563906-komu-to-kololi-laferon-v-sheyku-matki/
Источник: https://sheika-matka.ru/lechenie/paracervikalnye-inekcii-kak-delat-ukol-v-shejku-matki/
