Некроз опухоли шейки матки
Содержание
Распад опухоли: это хорошо или плохо? Синдром распада опухоли, симптомы и признаки
Распад опухоли — это закономерное следствие слишком активного роста ракового узла по периферии или осложнение избыточно высокой реакции распространённого злокачественного процесса на химиотерапию.
Не каждому пациенту доводится столкнуться с тяжелой проблемой распада ракового процесса, но при любой интенсивности клинических проявлений инициируемое распадом злокачественной опухоли состояние непосредственно угрожает жизни и радикально меняет терапевтическую стратегию.
Распад опухоли: что это такое?
Распад — это разрушение злокачественного новообразования, казалось бы, что именно к распаду необходимо стремиться в процессе противоопухолевой терапии.
В действительности при химиотерапии происходит уничтожение раковых клеток, только убийство органичное и не массовое, а единичных клеток и небольших клеточных колоний — без гибели большого массива ткани с выбросами в кровь из распадающихся клеток токсичного содержимого.
Под действием химиотерапии клетки рака приходят не к распаду, а к процессу апоптоза — программной смерти. Останки раковых клеток активно утилизируются фагоцитами и уносятся прочь от материнского образования, а на месте погибших возникает нормальная рубцовая ткань, очень часто визуально не определяющаяся.
Регрессия злокачественного новообразования в форме апоптоза происходит медленно, если наблюдать за новообразованием с перерывами в несколько дней, то заметно, как по периферии раковый узел замещается совершенно нормальной тканью и сжимается в размере.При распаде раковый конгломерат не замещается здоровыми клетками соединительной ткани, мертвые клеточные пласты формируются в очаг некроза, отграничивающийся от остальной раковой опухоли мощным воспалительным валом.
Внутри злокачественного новообразования некроз не способен организоваться и заместиться рубцом, он только увеличивается, захватывая новые участки ракового узла, походя разрушая опухолевую сосудистую сеть.
Из мертвого очага в кровь поступают продукты клеточного гниения, вызывая интоксикацию.
При некоторых злокачественных болезнях крови или лимфатической ткани на фоне химиотерапии тоже возникает распад, но без формирования зоны некроза, при этом массово погибающие раковые клетки выбрасывают в кровь свое содержимое, которое не успевает утилизироваться фагоцитами, «забивает» почки и заносится в сосуды других органов.
Массированный выброс клеточного субстрата становится причиной тяжелейшей интоксикации, способной привести к смерти.
Причины распада злокачественной опухоли
Инициируют распад ракового образования всего только две причины: сама жизнедеятельность клеток злокачественной опухоли и химиотерапия.
Первая причина спонтанного — самопроизвольного распада характерна для солидных новообразований, то есть рака, сарком, злокачественных опухолей головного мозга и меланомы. Вторая причина распада типична для онкогематологических заболеваний — лейкозов и лимфом, при онкологических процессах встречается чрезвычайно редко.
С течением времени центральная часть злокачественного новообразования любой морфологической принадлежности начинает испытывать трудности с доставкой питательных веществ.
Происходит это из-за того, что раковые клетки размножаются быстрее, чем формируется «кормящая» их сосудистая сеть.Голодающие клеточные пласты погибают, что проявляется распадом с образованием зоны некроза, отграниченной от живой опухолевой ткани, с постепенным формированием полости, в которой протекают процессы медленного гниения.
Если некротическая полость находится близко к коже, то может прорваться наружу в виде распадающегося «гнойника» и образованием незаживающей язвы, к примеру, молочной железы. В легком при рентгене внутри ракового узла с распадом будет видна тёмная «дырка» с отдельно расположенным внутри островковым кусочком некротической ткани — секвестром.
Второй вариант распада, типичный для онкогематологических заболеваний, можно констатировать по клиническим симптомам тяжелейшей интоксикации с осложнениями — тумор-лизис-синдрому (СОЛ) и биохимическим анализам крови, где резко повышена концентрация мочевой кислоты, калия и фосфора, но существенно снижен кальций. Конкретная побудительная причина для развития СОЛ — обширное злокачественное поражение с очень высокой чувствительностью к химиотерапии.
При онкологических процессах — раках, саркомах, меланоме реакция на цитостатики преимущественно умеренная и не столь стремительная, поэтому СОЛ принципиально возможен только в исключительных случаях мелкоклеточного, недифференцированного или анаплазированного злокачественного процесса.
Симптомы распада злокачественной опухоли
Клиническим итогом спонтанного распада раковой опухоли становится хроническая интоксикация, нередко сочетающаяся с симптомами генерализованного воспаления вследствие образования гнойного очага.
Симптомы разнообразны, но у большинства отмечается прогрессивно нарастающая слабость, повышение температуры от субфебрильной до лихорадки, сердцебиение и даже аритмии, изменение сознания — оглушенность, нарушение аппетита и быстрая потеря веса.
Локальные проявления спонтанного разрушения раковой опухоли определяются её локализацией:
- рак молочной железы, меланома и карцинома кожи, опухоли ротовой полости — гнойная, обильно секретирующая открытая язва с грубыми подрытыми краями, часто источающая гнилостный запах;
- распадающаяся карцинома легкого — при прободении некротической полости в крупный бронх возникает приступообразный кашель с гнойной мокротой, нередко с прожилками крови, иногда случается обильное легочное кровотечение;
- разрушение новообразования органов желудочно-кишечного тракта — развитие локального перитонита при прободении ракового конгломерата в брюшную полость, кровотечение с чёрным стулом и рвотой кофейной гущей;
- распадающаяся карцинома матки — интенсивные боли внизу живота, нарушение мочеиспускания и дефекации при образование гнойных свищей.
Синдром опухолевого лизиса при лейкозах и лимфомах потенциально смертельное состояние, приводящее:
- в первую, очередь к осаждению кристаллов мочевой кислоты в почечных канальцах с выключением функции и острой почечной недостаточностью;
- дополнительно повреждает почки быстрое закисление крови — лактатацидоз;
- снижение уровня кальция и повышение фосфатов инициирует судорожный синдром, дополняемый неврологическими проявлениями вследствие выброса цитокинов;
- повышения калия негативно отражается на сердечной деятельности;
- выброс биологически-активных веществ из клеток приводит к повышению проницаемости мелких кровеносных сосудов, что снижает уровень белков и натрия крови, уменьшает объем циркулирующей плазмы, клинические проявляется падением давления и усугублением поражения почек;
- обширные и глубокие нарушения метаболизма во всех системах органов с исходом в полиорганную недостаточность.
Лечение распада опухоли
Для эффективного лечения распадающегося опухолевого конгломерата необходимо восстановление внутриопухолевого питания посредством быстрого формирования новой сосудистой сети, что совершенно невозможно. Поэтому при спонтанном распаде прибегают к симптоматической терапии, в том числе паллиативным хирургическим — «санитарным» вмешательствам.
Формально при распадающейся опухоли невозможна радикальная операция, зачастую заболевание считается неоперабельным, но химиотерапия и облучение исключаются из программы, потому что способны усугубить некроз.
Отчаянное положение пациента и вероятность массированного кровотечения из изъеденного раком крупного сосуда оправдывает выполнение паллиативной операции, основная цель которой — удаление очага хронического воспаления и интоксикации.
Синдром лизиса опухоли лечится многочасовыми капельными вливаниями при усиленном диурезе — выведении мочи, связыванием мочевой кислоты специальными лекарствами. Одновременно поддерживается работа сердечно-сосудистой системы, купируется интоксикация и воспаление. При развитии острой почечной недостаточности проводится гемодиализ.
Синдром лизиса опухоли сложно лечить, но можно предотвратить или хотя бы уменьшить его проявления.
Профилактика начинается за несколько дней до курса химиотерапии и продолжается не менее трёх суток после завершения цикла.
Кроме специальных препаратов, выводящих мочевую кислоту, назначаются продолжительные капельницы, вводятся недостающие микроэлементы, а избыточные выводятся или связываются другими лекарствами.
Профилактика лизиса опухоли стала стандартом лечения онкогематологических больных, чего нельзя сказать об онкологических пациентах с распадающимися злокачественными процессами, которым очень сложно найти хирурга, готового выполнить паллиативную операцию. Во вмешательстве по санитарным показаниям отказывают из-за сложности выхаживания тяжелого больного после обширного хирургического вмешательства. В нашей клинике никому не отказывают в помощи.
Список литературы
- Cairo M.S., Bishop M. /Tumour lysis syndrome: New therapeutic strategies and classification// Brit. J Haematol// 2004; 127.
- Howard S.C., Jones D.P., Pui C-H. /The Tumor Lysis Syndrome// N Engl J Med.; 2011;364(19).
- Jeha S. /Tumor lysis syndrome// Semin Hematol 2001; 38
- Sarno J./ Prevention and Management of Tumor Lysis Syndrome in Adults With Malignancy// J Adv Pract Oncol.; 2013; 4(2).
- Wossmann W., Schrappe M., Meyer U. et al./ Incidence of tumor lysis syndrome in children with advanced stage Burkitt’s lymphoma/leukemia before and after introduction of prophylactic use of urate oxidase//Ann Hematol, 2003.
Источник: https://www.euroonco.ru/oncology/raspad-opuholi
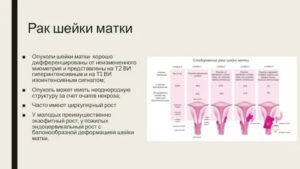
4 побочных эффекта лучевой терапии при опухоли шейки матки
Обычно опухоль матки и шейки матки диагностируется на поздних стадиях. Оптимальным решением становится лучевая терапия, позволяющая справиться с распространяющимися на окружающую ткань раковыми клетками. Однако данный метод имеет ряд особенностей, о которых стоит узнать еще до начала лечения рака шейки матки.
Лучевая терапия при лечении шейки матки
Химиотерапия не всесильна. Оперативное вмешательство в полость матки не всегда эффективно, и клетки, которые не были удалены, продолжают расти. Добраться до удаленных участков и полностью справиться с опухолью помогает лучевая терапия (радиотерапия). Облучение сдерживает маточный рак и предупреждает его распространение на здоровые клетки.
Данная методика может сохранить главный женский орган – матку, без ее удаления. Способ эффективен и в случаях, когда опухоль разрослась до больших размеров, выйдя за пределы шейки матки. Прогноз, в случае своевременного обращения к врачу, благоприятный.
Лучевая терапия показана при всех формах заболевания и на любых диагностированных стадиях. Под воздействием облучения на патологический участок вырабатывается кахектин, который и вызывает некроз опухоли шейки матки. Омертвение тканей проходит несколько этапов:
- обратимый (паранекроз);
- необратимый (некробиоз);
- распад раковых клеток;
- последняя стадия – гибель структур злокачественного образования.
Симптомы рака шейки матки
Признаки рака могут характеризоваться по-разному. Обычно первый симптом, на который женщина обращает внимание – выделения.
Сначала бели водянистые, со временем – становятся кровянистыми и приобретают гнилостный запах. Обычно нехарактерные выделения возникают при половом контакте или дефекации.
На следующем этапе начинаются боли, возникает нарушение функции прямой кишки и мочевого пузыря.
Существуют и специфические симптомы. Например карциноид (гормонально-активная опухоль) может вызывать такой признак, как кратковременное покраснение верхней части тела.Последствия невнимания к здоровью плачевны – развитие заболевания приводит к кровотечениям, истощению, перитониту – болезням, от которых пациентки умирают.
Виды рака матки
Опухоль шейки матки (РШМ) имеет несколько разновидностей, каждая из которых имеет свое развитие. Это:
- Основная группа (около 85% случаев) – плоскоклеточный рак, возникающий из плоских покрывающих эпителий клеток.
- Железистое образование, возникшее из вырабатывающих слизь клеток называется аденокарцинома или железисто-солидная карцинома. Встречается не так часто, как первая разновидность. Сталкиваются врачи и с герминогенной аденокарциномой, образованной из первичных половых клеток. Причина данного заболевания – патологическое течение беременности.
- Реже остальных встречается нейроэндокринная онкологическая опухоль. Ее отличает медленный рост, который не всегда позволяет обратить внимание на проблему на начальной стадии. Развивается опухоль из нейроэндокринных клеток.
Опухоль, образовавшаяся в шейке матки и растущая в сторону влагалища – это экзофитная форма. Если новообразование разрастается в обратном направлении – эндофитный тип. Может встречаться и редкий вид рака матки, который при диагностике дифференцируют с туберкулезной или сифилитической язвой – папиллярный.
Основные причины заболевания
Злокачественные опухоли шейки матки, имеющие плоскоклеточный или железистый гистотип, чаще всего встречаются у женщин возрастом от 40 до 60 лет. Встречается новообразование и у юных пациенток. Почему же это происходит? Заболевание может развиваться при:
- влиянии на организм химических канцерогенов и радиации;
- раннем начале половой жизни, беременности и родах до 16 лет;
- беспорядочной смене половых партнеров;
- нарушениях иммунитета;
- воспалительных процессах во влагалище и матке;
- длительном приеме ОК;
- вирусе папилломы человека;
- гиперплазии эндометрия;
- генетической предрасположенности;
- миома может перерождаться в рак.
ВАЖНО! При любых образованиях в области матки необходимо постоянно контролировать ситуацию, посещая врача и сдавая необходимые анализы. Так как доброкачественный миоматозный узел или полип может не только со временем изменить размер, но и перерасти в злокачественную опухоль.
Аденокарцинома, нейроэндокринный, мелкоклеточный или плоскоклеточный рак при помощи лучевой терапии лечится несколькими способами. Злокачественный участок подвергается либо наружному воздействию радиотерапии, либо радиоактивный источник размещают в непосредственной близости от опухоли.
В некоторых случаях заболевание нуждается в использовании сразу двух способов воздействия лучевой терапии. Часто сочетают хирургический и лучевой метод. Решению об оптимальном методе лечения предшествует комплексная диагностика. Пациентка сдает все необходимые анализы, позволяющие определить форму и стадию образования.
Наружная лучевая терапия
Вмешательство должно проводиться в условиях амбулатории. Онкологическая опухоль на шейке матки подвергается воздействию посредством специального аппарата.
На кожу пациентки наносятся маркеры, позволяющие направить лучи точно в цель. Сеанс длится несколько минут, во время которых болезненных ощущений не возникает. Курс лучевой терапии может составлять 5-6 недель.
Процедуры назначаются 5 раз в неделю. В субботу и воскресенье больная отдыхает.
Внутренняя лучевая терапия
Внутренняя лучевая терапия зачастую сочетается с наружным воздействием или хирургическим вмешательством. Во время последнего в матку устанавливается специальный аппликатор с трубками, которые и продуцируют излучение в область патологических клеток через специальный просвет. Облучение может быть:
- высокодозным;
- низкодозным;
- импульсным.
Самым популярным является высокодозное излучение, которое может проводиться, как в условиях стационара, так и в амбулатории. При помощи метода успешно лечат экзофитный и эндофитный типы рака.
Необходимую высокую дозу облучения получают за несколько сеансов продолжительностью 2-3 дня. Количество процедур определяется согласно состоянию шейки матки на момент лечения.
Аппликаторы, устанавливаемые пациентке, либо удаляются после каждого сеанса, либо остаются в месте вмешательства на весь период лечения.
Низкодозное облучение – процедура достаточно длительная. Сеанс может длиться от 12 часов до нескольких суток. Все время облучения пациентка должна находиться в лежачем положении. Посещения родственников строго ограничиваются.
Если при низкодозном воздействии облучение происходит непрерывно, то при импульсном – с перерывами.
Сеанс схож по длительности и ограничениям, предотвращающим облучение других людей и препятствующим смещению установленных аппликаторов.
Побочные эффекты радиотерапии
Среди побочных эффектов, о которых должна знать каждая женщина, следующие:
- методика воздействует не только на пораженные, но и на здоровые клетки, однако последним наносится лишь несущественный вред;
- проведение облучения должно быть строго дозированным, иначе можно нарушить работу других внутренних органов;
- одним из самых частых последствий проведения лучевой терапии является ранняя менопауза;
- среди побочных эффектов терапии можно отметить цистит, лучевой ренит и другие нарушения.
Восстановительный период после воздействия радиотерапии длительный и включает в себя не только определенный режим дня, но и диету с ограничением копченых, соленых, консервированных блюд.
Заключение
Лучевая терапия – эффективный способ борьбы с раком шейки матки любого типа. Методика используется, как самостоятельно, так и в качестве части комплексного лечения. Процедура безболезненна, обладает минимумом побочных эффектов.
: таргетная терапия опухоли шейки матки
Источник: https://sheika-matka.ru/zabolevaniya/rak/luchevaya-terapiya-pri-opuxoli-shejki-matki/
Как происходит некроз опухоли?
Некроз опухоли – это процесс омертвления злокачественного или доброкачественного новообразования, при котором полностью прекращается обмен веществ в патологических тканях. Некротические изменения проходят четыре последовательные фазы:
- Обратимая фаза или паранекроз.
- Необратимая цитологическая стадия – некробиоз.
- Распад опухоли.
- Гибель клеточных структур опухоли.
Причины развития некроза опухоли
Формированию необратимого разрушения тканей новообразования способствуют следующие факторы:
- Механическое травмирование мутированных клеток.
- Воздействие высоких или сверхнизких температур.
- Облучение опухоли высокоактивным ионизирующим излучением.
- Химические факторы некроза.
Общее понятие фактора некроза опухоли
Фактор некроза или кахектин синтезируют т-лимфоциты и макрофаги. Это вещество вызывает геморрагический некроз определенных клеток злокачественного новообразования.
До недавнего времени специалисты считали, что фактор некроза опухоли обладает токсическим действием только на онкологические ткани. Недавние исследования выявили участие кахектина также во многих физиологических и патологических реакциях человеческого организма.
Действие ФНО напрямую зависит от его концентрации в кровеносной системе. Так, повышенное количество кахектина провоцирует развитие септического шока и снижает усвоение жиров, что тем самым способствует прогрессированию раковой кахексии.Недостаточное количество кахектина, в свою очередь, стимулирует концентрацию нейтрофилов в кровеносных стенках при воспалительном процессе.
Открытие фактора некроза опухоли в онкологии
Фактор некроза опухоли впервые был выделен в 1975 году в городе Кахектин, от которого, в результате, произошло второе название данного вещества.
Исследования проводились на мышах, которым ввели БЦЖ и эндотоксин. В сыворотке крови этих животных ученые выявили кахектин.
В ходе лабораторных анализов специалисты также установили противоопухолевую активность кровеносных клеток подопытных мышей.
Основные свойства фактора некроза
При нормальных физиологических состояниях кахектин является немаловажным медиатором воспалительного процесса и активным участником иммунной защиты организма. Дисфункция данной системы может привести к аллергическим реакциям в виде гиперчувствительности немедленного типа.
В ходе многочисленных исследований ученые выявили прямую связь между увеличением кахектина в крови подопытных животных и развитием эндоскопического шока.
Также науке известно, что фактор некроза для некоторых структурных элементов человеческих тканей является фактором роста, который стимулирует заживление ран, восстановление кровотока и формирование клеточных абсцессов.
Но все же, ключевой функцией кахектина считается его возможность вызывать некроз опухоли при раке. В современной онкологии эти способности некротического фактора нашли широкое применение. Следует отметить, что обширное омертвление мутированных клеток может быть опасным для жизни онкобольного.
Важно знать: Фактор некроза опухоли — Альфа: цена, где купить?
Некроз опухоли
Синдром острого опухолевого некроза
Синдром активного разрушения опухолевых тканей развивается после введения активных противораковых препаратов и химиотерапии.
В таких случаях происходит гибель большого количества онкологических клеток и в кровеносную систему больного поступает большое количество продуктов распада и цитотоксинов. СООН может закончиться летальным исходом.
Для предупреждения таких негативных последствий пациент во время терапии должен находиться под постоянным медицинским контролем для своевременного оказания неотложной помощи.
Механизм возникновения синдрома острого опухолевого некроза
Согласно статистическим данным, развитие данного синдрома преимущественно наблюдается у больных лейкозом и лимфомой. Специалисты связывают этот факт с повышенной концентрацией фосфатов в мутированных клетках кровеносной и лимфоидной системы. Предрасполагающими факторами к данной патологии также принято считать:
- Большой размер злокачественного новообразования.
- Рак крови.
- Множественные опухоли.
- Быстрый рост новообразования.
- Прорастание раковой опухоли во внутренние органы.
- Уменьшение объема циркулирующей крови.
Во время активного разрушения мутированных клеток в организм больного сбрасывается повышенное количество калия и фосфата. Именно симптомы гиперкалиемии, гиперфосфатемии и вызывают клинические проявления синдрома острого опухолевого некроза.
Некроз опухоли при онкологии: диагностика и анализы
В первую очередь, хочется отметить, что пациент получающий интенсивное противораковое лечение должен находится под постоянным контролем врачей. При обнаружении первых признаков интоксикации в виде диареи, тошноты и рвоты, ему проводятся следующие диагностические процедуры:
- Биохимический анализ крови, в котором обращается особое внимание на концентрацию ионов калия и фосфата.
- Электрокардиограмма. Увеличение концентрации калия в кровеносной системе может провоцировать брадикардию.
- Анализ мочи. Раковая интоксикация часто сопровождается повышением креатинина и ацетона в моче больного.
Методы лечения синдрома острого некроза опухоли
Неотложная медицинская помощь в таких случаях заключается в внутривенном введении раствора хлористого натрия, который нормализует уровень калия и фосфатов.
Пациентам индивидуально определяется уровень необходимой жидкости, которую также вводится парэнтерально, что способствует дезинтоксикации организма.
При вторичном увеличении концентрации калия показано введение препаратов на основе ионов кальция.
Некроз опухоли по современным стандартам онкологии необходимо контролировать на всех этапах противотанковой терапии, начиная от специфической диагностики и заканчивая на этапе реабилитации пациента. Профилактика такого осложнения заключается только в наиболее точном установлении размера и локализации злокачественного новообразования.
Источник: https://orake.info/nekroz-opuxoli-kak-proisxodit-dokazannaya-effektivnost/
Некроз опухоли – симптомы и лечебная тактика
Массовая гибель раковых клеток может возникнуть спонтанно или на фоне лечения. Некроз опухоли – это разрушение злокачественного, предракового или доброкачественного новообразования, во время которого в кровь пациента поступает большое количество вредных веществ и токсических факторов, вызывая типичные симптомы общей интоксикации.
Разрушенные раковые клетки выбрасывают в организм токсические вещества
Некроз опухоли – что это такое
Быстро растущее злокачественное новообразование любой локализации вызывает массу проблем в организме человека, но общее состояние становится значительно хуже при массовом разрушении опухолевых клеток. Некроз опухоли возникает на фоне следующих факторов:
- Действие лекарственных препаратов;
- Облучение (радиотерапия);
- Частичное удаление опухолевых тканей во время хирургической операции;
- Внешняя механическая травма;
- Действие физических факторов (холод – криодеструкция, тепло – коагуляция);
- Нарушение кровотока (гипоксия тканей);
- Воспалительный процесс в опухоли.
В отличие от апоптоза клеток, некроз опухоли является патологическим процессом, который не предусмотрен природой и не является защитным фактором противоопухолевого иммунитета: одномоментно гибнет множество раковых клеток с обязательным распадом тканевых структур с токсическим воздействием на организм.
Токсические факторы некротического распада
Разрушающиеся структуры опухолевых тканей выбрасывают в кровь больного человека следующие факторы:
- Соли мочевой кислоты, оказывающие отрицательное действие на мочевыделительную систему (почечная недостаточность);
- Продукты обмена фосфора (изменение равновесия микроэлементов кальция и фосфора провоцирует мышечные и неврологические расстройства);
- Соли калия, негативно влияющие на работу сердца и сосудов;
- Опухолевые ферменты и биологически активные вещества с агрессивными свойствами, разрушительно действующими на здоровые ткани и системы.
Худший вариант обменно-метаболических нарушений в организме – ацидоз (повышение кислотности) крови, который изнутри разрушает все внутренние органы.
Симптомы при некротическом распаде опухолевых тканей
Вне зависимости от причины, возникший некроз опухоли провоцирует следующие проявления:
- Нарастающая слабость, быстрая утомляемость;
- Потеря массы тела без видимой причины;
- Температурная реакция в виде озноба и лихорадки;
- Бледная землистого цвета кожа;
- Мышечные судороги;
- Тошнота с периодически возникающей рвотой;
- Проблемы со стулом (понос или запор);
- Отказ от пищи (потеря аппетита);
- Перебои в работе сердца (аритмия);
- Различные варианты неврологических расстройств (от апатии до потери сознания).
Симптомы общей интоксикации разнообразны, но не заметить их невозможно. Некроз опухоли может вызвать типичные признаки максимально рано – сразу после химиотерапии или облучения, на фоне быстро прогрессирующего опухолевого роста, когда часть новообразования спонтанно разрушается.
Методы лечения при заболевании
Важно вовремя обнаружить рак – при поздней диагностике именно некроз опухоли может стать первым проявлением болезни. В каждом конкретном случае лечение подбирается индивидуально с учетом следующих факторов:
- Диагноз (месторасположение опухоли и стадия болезни);
- Наличие типичных симптомов;
- Риск осложнений (кровотечение, кома, заражение крови, воспаление).
По возможности надо удалить новообразование, в котором возник некроз опухоли. Важными элементами терапии являются:
- устранение токсических факторов из крови;
- восстановление метаболического равновесия (надо убрать ацидоз);
- коррекция неприятных симптомов (борьба с рвотой и поносом);
- устранение обезвоживания;
- обезболивание;
- помощь сердцу, печени и почкам;
- устранение воспаления.
Оптимально все эти задачи решать в условиях больницы – в домашних условиях справиться с симптомами общей интоксикации практически невозможно. Распад опухоли не всегда возможно предотвратить (и не нужно), но некроз опухоли оказывает негативное действие на все жизненно важные органы и системы, поэтому врач назначит специальную терапию для предотвращения осложнений.
Мысли об онкологии: просто о сложном на Дзен.Канале Onkos
Запись опубликована в рубрике Онкология с метками опухоль, рак, симптом. Добавьте в закладки постоянную ссылку.
Источник: https://parashistay.ru/nekroz-opuholi-simptomy-i-lechebnaya-taktika.html
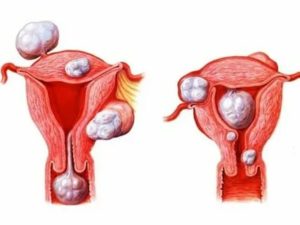
Некроз миоматозного узла: симптомы и лечение
Миоматозный узел — доброкачественное новообразование, поражающее органы женской половой сферы. Формируется миоматозный узел из клеток гладких мышечных волокон и элементов соединительной ткани. У некоторых пациенток миома представлена одиночной опухолью, однако, чаще всего патология характеризуется разрастанием нескольких миоматозных узлов.
Миоматозные узлы располагаются в пределах матки и различаются по:
- размерам;
- количеству;
- расположению.
Миоматозные узлы бывают четырех типов:
- Первый. Наблюдается наличие одиночного или нескольких интрамуральных или субсерозных узлов. Размер каждого из них не должен превышать трех сантиметров.
- Интрамуральные миоматозные узлы — новообразования. Расположенные в среднем мышечном слое. При таком типе патологии матка увеличивается в несколько раз, менструальный цикл нарушен либо отсутствует полностью, наблюдаются тянущие боли и чувство распирания в нижней части брюшной полости.
- Субсерозные миоматозные узлы образуются на внешних стенках матки и часто поражают наружную полость малого таза. При этом менструальный цикл не нарушен, однако, субсерозные миомы часто становятся препятствием для зачатия и вынашивания эмбриона.
- Второй. Патология характеризуется развитием одного или нескольких интрамуральных и субсерозных узлов. Размеры опухолей не должны превышать шести сантиметров.
- Третий. Новообразования этого типа имеют схожие характеристики со вторым типом, отличаясь только размерами. Узлы третьего типа — более шести сантиметров.
- Четвертый. Разрастание субмукозного новообразования, размеры которого предсказать сложно. Опухоль развивается под слоем маточного эндометрия, обволакивая постепенно всю полость матки. Пациентки жалуются на слишком продолжительные и обильные менструации. Субмукозный узел прорастает в просвет матки и становится первопричиной невозможности зачатия и вынашивания эмбриона.
Болевой синдром и чувство дискомфорта свидетельствуют о стремительном образовании миоматозных узлов от опухоли.
Некроз миоматозного узла
Некроз миоматозного узла имеет свойство проявляться на миомах следующих типов:
- субсерозной (прогрессирует на внешней стороне матки, направляясь в полость малого таза);
- субмукозной (разрастается за пределы полости матки);
- интрамуральной (растет и удерживается в среднем мышечном слое матки).
На пораженных участках наблюдаются характерные признаки патологии:
- отечность;
- асептическое воспаление;
- кровоизлияния;
- деформации.
По морфологическим признакам различают несколько типов некроза миоматозного узла:
- Коагуляционный. Подверженные некрозу участки узла сморщиваются, напоминая по форме пещеристые полости, в которых накапливаются фрагменты отмирающих тканей.
- Мокнущий. Некротизирующие ткани размягчаются и формируют патологические кистозные капсулы.
- Геморрагический инфаркт (красный некроз миоматозного узла). Пораженные ткани приобретают мягкую консистенцию, принимая красновато-коричневую окраску. Также наблюдается расширение вен узла и тромбоз его сосудов. В группе риска — женщины в период гестации и после родов.
- Асептический. К некротизирующим тканям присоединяются инфекции гематогенного или лимфогенного происхождения. Наиболее распространенным возбудителем считается кишечная палочка, стафилококки и стрептококки. Этот тип некроза миоматозного узла создает высокий риск развития перитонита и сепсиса.
Причины некроза миоматозного узла
Миоматозный узел, как и любой орган внутренней системы, не являющий собой патологию, нуждается в стабильном кровоснабжении и трофике, поскольку он представлен клетками матки.
Некроз миоматозного узла относят к осложнениям маточной миомы.
Самым опасным следствием некроза является возникновение необратимых процессов в тканях матки и дальнейшее отмирание тканей, не задействованных в опухолевом процессе.
Некротизация тканей миоматозного узла возникает по следующим причинам:
- перегиб или перекручивание ножки;
- введение стимуляторов маточных сокращений;
- значительные физические нагрузки;
- резкие движения;
- аборт;
- вынашивание эмбриона;
- повышение сосудистого тонуса;
- воспалительные заболевания органов малого таза;
- ожирение;
- резкое снижение веса;
- продолжительные запоры;
- подверженность стрессовым ситуациям.
После родоразрешения или инструментального аборта нарушение кровоснабжения миомы спровоцировано стремительным сокращением маточного миометрия, что вызывают стимулирующие препараты. Мышцы, активно сокращаясь, сдавливают узел, нарушая его трофику и вызывая отмирание жизнеспособных клеток.
При нестабильном снабжении миоматозного узла кровью, наблюдается его дистрофия, отечность, кровоизлияние, ишемия, некроз.
На первой стадии некроза процесс отмирания клеток миоматозного узла носит асептический характер, несвязанный с инфекционным поражением. Однако очень быстро к очагу подключается инфекция, поступающая через кровь и лимфу.
Поскольку процесс протекает в области малого таза, высокую опасность представляет патогенная бактерия — кишечная палочка.
Инфицирование миоматозного узла после его некроза крайне опасно. Когда не оказывают своевременного адекватного лечения, инфекция распространяется в брюшной полости и током крови поднимается в верхние органы и ткани.
Симптомы и осложнения некроза миоматозного узла
При относительно безболезненном развитии маточной миомы в большинстве случаев некроз миоматозного узла имеет достаточно яркую клиническую картину. Основным проявлением этой патологии будет симптом «острого живота».
Женщины с некрозом миоматозного узла описывают следующую симптоматику:
- режущие или тупые боли внизу живота;
- тошноту;
- рвоту;
- повышение температуры тела до 380 С и выше;
- чувство препятствия при отхождении газов;
- болезненные мочеиспускания;
- частые ложные позывы к мочеиспусканию;
- ощущение неполного опорожнения мочевого пузыря и кишечника.
Пальпация брюшной полости при некрозе миоматозного узла вызывает его напряжение и появление тянущих болей в надлобковой области и вокруг неё. К сожалению, патология способна только прогрессировать и провоцировать опасные состояния в соседних тканях и органах, а также кровотоком и лимфотоком передавать инфекцию всему организму. Симптомы тоже развиваются по нарастающей. Пациент испытывает:
- напряжение и болезненность передней стенки брюшной полости;
- озноб;
- частые приступы тошноты;
- рвоту;
- повышенное газообразование;
- боли схваткообразного типа;
- сухость слизистых ротовой полости;
- устойчиво высокую температуру тела;
- запор;
- диарею;
- учащенные сердцебиения;
- обложение языка белесым налетом;
- неестественную бледность кожных покровов;
- головокружения;
- потерю работоспособности.
Боли из брюшной полости иррадиируют в поясничную область, приобретая систематический ноющий характер и способность внезапно появляться и исчезать. Интенсивность болезненных проявлений при некрозе миоматозного узла напрямую зависит от природы возникновения:
- нарушения кровоснабжения;
- тромбофлебита;
- передавливания увеличивающейся миомой;
- перекручивания ножки.
Миоматозный узел, «переживший» некроз и не получивший своевременной должной терапии, способен спровоцировать следующие опасные осложнения:
- сепсис;
- перитонит;
- спаечные процессы в брюшной полости;
- постоянный болевой синдром в области малого таза;
- бесплодие;
- повышение риска внематочного зачатия;
- нарушение функциональности органов малого таза.
К сожалению, все вышеперечисленные осложнения могут привести к летальному исходу.
Методы диагностики некроза миоматозного узла
При влагалищном обследовании на осмотре у гинеколога визуально определяют увеличение матки в размерах и некоторую болезненность её стенок. Пальпация нижней части брюшной полости обнаруживает миоматозные образования. Миоматозный узел, который подвергся некрозу, выдает себя сильной болью при надавливании.
Гинеколог оценивает жалобы своей пациентки, уточняет присутствие миомы матки в анамнезе, а также назначает общее обследование с проведением следующих анализов и исследований:
- общего анализа крови;
- ультразвукового исследования органов малого таза;
- допплерографии;
- лапароскопии;
- дифференциальной диагностики внутренних заболеваний.
При УЗИ с допплерографией можно определить не только морфологические характеристики опухоли, но и специфику её трофики и кровоснабжения. Таким образом, доктору удается как можно точнее поставить диагноз. УЗИ-признаками при некрозе миоматозного узла являются следующие показатели:
- закругленные полости;
- наличие кист;
- неоднородность тканей;
- нарушение кровоснабжения в теле узла и соседних тканях;
- разрастание переднего и заднего участка матки;
- деформация контура миомы.
Лапароскопия раскрывает наиболее полную картину состояния очага патологии. Вместе с этим лапароскопом могут провести и лечение. Аппарат выявляет темно-красные или синюшные участки с белыми крапинками и кровоизлияния. Воспаленный узел покрыт тусклой брюшинной пленкой с признаками острого воспалительного процесса.
При дифференциальной диагностике специалисты пытаются выявить либо исключить следующие патологии, которые могут провоцировать некроз миоматозного узла:
- апоплексию яичника с ярко выраженным болевым синдромом;
- внематочную беременность;
- хронический аппендицит;
- воспалительные процессы в придатках и матке;
- тубоовариальный абсцесс;
- пиосальпинкс;
- пиовар.
Консультацию помимо гинеколога проводит и хирург.
Лечение и профилактика некроза миоматозного узла
Некроз миоматозного узла является необратимым состоянием. Поэтому консервативное лечение становится неактуальным. Пациентки, пытающиеся преодолеть проблему, прибегая к нетрадиционным методам лечения и народной медицине, подвергают себя высокому риску. Потеря времени и неоказание необходимой помощи могут привести к летальному исходу.
Миоматозный узел, подвергшийся некрозу, необходимо выводить из организма женщины как можно скорее. В данном случае прибегают только к хирургическому вмешательству. Наиболее современным и щадящим методом для устранения омертвевшего миоматозного узла является лапароскопия.
Однако при подозрении на воспалительный процесс в прилегающих тканях и органах малого таза прибегают к лапаротомии с разрезом брюшинной стенки.
Выбор метода определяют в зависимости от индивидуальных особенностей, запущенности патологии, факторов риска анестезии и общего состояния пациентки.Удаление только «мертвого» миоматозного узла называется консервативной миомэктомией. Выполняется такая операция только при отсутствии осложнений и необходимости сохранения репродуктивной функции женщины.
В большинстве случаев полностью удаляется матка с придатками. Удаление матки называется гистерэктомией. Операцию выполняют через разрез стенки брюшной полости, но не исключают и вагинальную гистерэктомию.
После удаления матки возможны осложнения, которые имеют свойства довольно быстро проходить. Это:
- цистит;
- кровянистые выделения из влагалища;
- болезненные ощущения в полости малого таза.
Более серьезные осложнения проявляются в инфицировании органов малого таза и обильных кровотечениях. При правильно проведенной операции подобные осложнения наблюдаются крайне редко.
В течение двух месяцев и более после операции, в зависимости от состояния пациентки, недопустим подъем тяжестей, вождение автомобиля, половая жизнь. Необходимо соблюдение диеты. Следует исключить из пищевого рациона следующие продукты:
- соленое;
- жареное;
- копченое;
- острое;
- сладкое;
- мучное.
Пища должна быть обогащена растительной клетчаткой, белком, микроэлементами. Также придется проводить профилактические мероприятия некроза миоматозного узла:
- обследование у гинеколога дважды в год;
- трансвагинальное УЗИ матки от одного до двух раз в год;
- своевременное лечение маточной миомы;
- планирование беременности;
- недопущение инструментальных абортов на поздних сроках.
Для предохранения от зачатия при сохраненной матке после удаления миоматозного узла следует принимать гормональные средства контрацепции в течение года и более. Недопустимо использование внутриматочной спирали.
Предотвратить некроз миоматозного узла возможно, если предупредить появление маточной миомы. Когда миома уже появилась, нельзя игнорировать её и откладывать лечение даже при отсутствии острой симптоматики.
Количество прочтений: 28.09.2018
Источник: https://ginekologi-msk.ru/info/zabolevaniya/nekroz-miomatoznogo-uzla/
