Что такое киста параметрия
Содержание
Параметрит: симптомы и лечение

Параметрит — гнойно-инфильтративное воспаление околоматочной клетчатки, спровоцированное бактериальной микрофлорой. Чаще возбудителем воспалительного процесса выступает золотистый стафилококк. Также болезнь может быть вызвана патогенной активностью стрептококков, кишечной палочки, неспорообразующих анаэробов, клебсиеллы, протея и других болезнетворных микроорганизмов.
Способствовать инфицированию параметрия могут тяжелые роды, внебольничные и осложненные аборты, перенесенные оперативные вмешательства на маточной шейке и гнойно-воспалительные патологии матки.
Инфекция в параметрий может проникнуть вместе с лимфой из маточных придатков (при аднексите), а также из полости матки после установки внутриматочного контрацептива или диагностического выскабливания.
Еще параметрит может образоваться на фоне бактериальных процессов, протекающих в организме (тиф, ангина, туберкулез, аппендицит, парапроктит, цистит, остеомиелит тазовых костей и пр.). При этом инфекция в околоматочную клетчатку попадает из других органов гематогенным путем (через кровь).
Учитывая локализацию патологического процесса, воспаление параметрия разделяют на несколько видов:
- Передний параметрит. Образуется крайне редко. Воспалительный процесс локализуется в области слизистой мочевого пузыря и передней стенки шейки. Обычно формируется после перенесенных операций и хирургических вмешательств. Гнойные скопления могут проникнуть в лонное сочленение, брюшную полость, влагалище и мочевой пузырь.
- Боковой параметрит. Диагностируется в 85% случаев. Воспалительный процесс охватывает влагалище, паховую связку, стенки большого и малого таза. В зависимости от путей распространения и выхода гнойного содержимого, боковой параметрит разделяют на нижний и верхний.
- Задний параметрит. Причиной возникновения данной формы патологии считаются роды. Воспаление распространяется на участок между прямой кишкой и маткой. Задняя форма параметрита может привести к появлению проблем с дефекацией (опорожнением кишечника) и сужению прямой кишки.
В зависимости от тяжести и характера воспаления, параметрит разделяется несколько стадий:
- стадия инфильтрации — характеризуется межклеточной инфильтрацией, отечностью и расширением сосудов околоматочной клетчатки;
- стадия экссудации — сопровождается проникновением частичек крови в клетчатку. Экссудат может быть гнойным, серозным или смешанным;
- стадия уплотнения и рассасывания инфильтрата.
При гнойном параметрите образуется абсцесс, который периодически вскрывается наружу или близрасположенные органы. Когда гнойник опорожняется не полностью, воспаление часто рецидивирует, что приводит к постоянным прорывам гнойника и образованию свищей, которые поддерживают течение патологии.
Причины развития параметрита
Воспаление параметрия может протекать в острой и хронической форме. Попадание гноеродной микрофлоры в околоматочную клетчатку и последующие развитие острого параметрита может произойти по следующим причинам:
- наличие воспалительных патологий матки, ее шейки и придатков, а также влагалищной полости и клетчатки вокруг тазовых органов;
- установка внутриматочного контрацептива (ВМС) с повреждением маточной шейки;
- травматизация половых органов;
- наличие системных бактериальных патологий (пневмония, ангина, тиф, аппендицит, туберкулез, энтерит).
Болезнетворные микроорганизмы могут проникнуть в параметрий через инструменты, которыми проводились аборты, операции на шейке, матке и внутри маточных связок (удаление опухолевых новообразований, диагностическое выскабливание).
Наиболее частая причина воспаления околоматочной клетчатки — послеродовой параметрит, поскольку после родоразрешения матка на протяжении 4-6 недель — это открытая рана, в которую легко проникают различные бактерии и инфекции. В подобном случае возникновению параметрита способствуют:
- роды, которые произошли при наличии воспаления в придатках, шейке или матке;
- разрывы стенок маточной шейки, которые были сшиты неправильно или вовсе остались незамеченными;
- скопление крови между передним и задним листком широкой связки вследствие родоразрешения;
- образование послеродового эндометрита (воспаления слизистых матки);
- гнойное расплавление тромбов, возникших в венах клетчатки во время родов.
Хронический параметрит характеризуется сменой периодов обострений и ремиссий (отсутствием проявлений воспаления). Хроническое течение воспаления околоматочной клетчатки может развиться при недолеченной острой форме болезни (самостоятельное лечение, отмена приема антибиотиков, смена дозировки или схемы применения лекарственных препаратов).
Хронизации воспалительного процесса могут способствовать следующие факторы:
- самостоятельная установка или несвоевременная смена внутриматочной спирали;
- наличие постоянного источника инфекции в организме (миндалины, зубы);
- частая смена партнеров (более раза в 2-3 месяца).
Симптомы параметрита
Признаки воспаления околоматочной клетчатки возникают спустя 8-12 дней после аборта, родовой деятельности, выскабливания, брюшнополостного или гинекологического вмешательства. Если параметрит образуется на фоне заболеваний внутренних органов, четких сроков появления симптомов патологического процесса нет.
Заподозрить наличие воспаления параметрия можно по возникновению колющих и режущих болей внизу живота, иррадиирующих в поясницу и крестец. Также отмечаются ознобы, общее недомогание и повышение температуры.
Если не принять соответствующие меры жидкость в околоматочной клетчатке начинает нагнаиваться, что приводит к значительному повышению температуры и возникновению таких симптомов, как тошнота, головные боли, постоянное чувство жажды, выраженная слабость.
Возможны перебои в сердечной деятельности и учащенное сердцебиение.
При переднем параметрите могут наблюдаться признаки цистита — болезненное мочеиспускание, наличие кровяных примесей в моче, постоянные позывы к мочеотделению. Задний параметрит сопровождается частыми позывами к дефекации. При формировании свищевого хода (одно из осложнений параметрита) в моче или каловых массах появляются вкрапления гноя.
Диагностика параметрита
Для обнаружения воспаления околоматочной клетчатки проводятся следующие клинические исследования:
- Гинекологический осмотр. При параметрите во время пальпации определяется уплотнение, смещение околоматочной клетчатки и болезненность матки.
- Трансабдоминальное или интравагинальное ультразвуковое исследование. Проводится для обнаружения эхопозитивных образований (инфильтратов) вокруг матки.
- Компьютерная томография тазовых органов. Позволяет визуализировать уплотнения параметрия любых размеров.
- Цистоскопия. Назначается для обнаружения прорыва гнойника в мочевой пузырь.
- Экскреторная урография. Проводится при подозрениях на сужение мочеточника, паранефрит или другие осложнения параметрита, признаки которых были выявлены в ходе ультразвуковой диагностики.
- Ректороманоскопия. Позволяет определить прорыв абсцесса в прямую кишку.
Учитывая характер клинической картины, тяжесть патологического процесса и состояние здоровья пациентки перечень диагностических исследований может меняться. Целесообразность проведения той или иной процедуры определяется врачом индивидуально на основании жалоб и анамнестической информации.
Лечение параметрита
Терапия воспаления параметрия осуществляется стационарно. Поскольку болезнь имеет воспалительный характер, назначается прием антигистаминов и антибактериальных препаратов широкого спектра (чаще применяются антибиотики фторхинолоновой группы).
По показаниям дополнительно используются другие лекарственные средства. Для укрепления иммунитета показан прием витаминов и минералов.
На протяжении терапевтического курса пациентке необходимо придерживаться постельного режима и прикладывать холодные компрессы на низ живота.
Обычно терапия параметрита начинается с пункции инфильтрата, что позволяет обнаружить наличие гноя и избежать прорыва гнойника в брюшную полость. При образовании абсцесса показано оперативное вмешательство.В подобном случае процесс лечения условно разделяют на несколько этапов: ликвидация нагноения и стадия рассасывания. Нагноение удаляется через задний влагалищный свод или брюшную полость с последующей установкой дренажной системы в гнойную полость.
По окончанию процедуры полость промывается дезинфицирующим раствором. Затем в нее вводятся антибактериальные препараты.
На стадии рассасывания инфильтрата показана лечебная гимнастика, гинекологический массаж, применение иммуностимулирующих препаратов, биостимуляторов, витаминов и энзимов. Хорошие результаты в лечении параметрита показывают физиотерапевтические процедуры:
- диадинамотерапия;
- электрофорез с цинком, йодом, медью и магнием;
- светолечение;
- УВЧ;
- индуктотермия;
- магнитотерапия.
Если воспаление околоматочной клетчатки сопровождается эндогенной интоксикацией, назначаются процедуры плазмафереза.
Терапия хронического параметрита включает прием гормональных препаратов, использование индометациновых свечей и лечение ультразвуком.
Реабилитация и восстановление после параметрита
Спустя 6-7 месяцев после окончания комплексной стационарной терапии рекомендуется пройти курс санаторно-курортного лечения. Хорошо влияют на здоровье грязелечебные процедуры и сероводородные ванны. Полезным будет отдых на море.
Для профилактики рецидивов болезни следует избегать травм и повреждений влагалища.
Устанавливать внутриматочную спираль после перенесенного воспаления околоматочной клетчатки не рекомендуется, поскольку потенциально возможные последствия могут привести к возвращению параметрита.
Улучшить состояние здоровья и быстрее восстановиться после лечения помогут умеренные физические нагрузки (йога, пилатес, фитнес), правильный, сбалансированный рацион и ежедневные прогулки.
Для своевременного обнаружения и устранения возможных патологических отклонений следует регулярно обследоваться у гинеколога (не менее 2 раз в год) и при возникновении первых признаков параметрита обращаться к врачу. Это позволит провести эффективное лечение и избежать образования неблагоприятных осложнений.
Количество прочтений:
Источник: https://ginekologi-msk.ru/info/zabolevaniya/parametrit/
Параовариальная киста яичника: причины, симптомы, лечение, нужна ли операция, а также другие аспекты
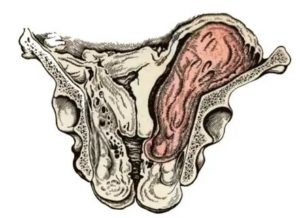
Примерно 85% современных женщин хоть раз в жизни был поставлен диагноз киста яичника. И около 15% из всех кист являются параовариальными. Многие думают, что пока ничего не болит, нет и необходимости бежать к врачу.
Даже когда заноет и заколет, женщины ждут, может, само собой всё пройдёт. И только тогда, когда жить с симптомами заболевания становится невыносимо, добираются до своего гинеколога.
Так что же такое параовариальная киста, представляет ли она опасность, стоит ли её лечить?
Что такое параовариальная киста яичника
Параовариальная киста — это опухолевидное образование, имеющее полость, которое формируется из придатка яичника. Оно однокамерное и заполнено жидкостью. Образуется у женщин 18–45 лет. Имеет тенденцию к медленному росту и достижению больших размеров (до 20 сантиметров). Самостоятельно такие кисты не рассасываются и озлокачествляться не могут.
Параовариальная киста может никак о себе не заявлять, но отлично видна при проведении УЗИ
Параовариальная киста, находясь рядом с яичником и маточной трубой, анатомически никак с ними не связана, но может нарушать их функционирование.
Образование имеет округлую форму и заполнено внутри жидкостью, состоящей в основном из белкового компонента.
Клетки кистозной оболочки не могут делиться, поэтому она тонкостенная и при увеличении количества жидкости растягивается, становится прозрачной. Именно в результате этого киста никогда не перерождается в раковую опухоль.
Как правило, такого рода кисты бывают только односторонними — за исключением редких случаев. В основном выделяют либо левостороннюю, либо правостороннюю параовариальную кисту.
Чаще всего диагностируют правосторонние кисты из-за строения правого яичника (кровоснабжение сильнее, чем в левом органе). Из-за этих особенностей они интенсивнее растут, и в результате этого имеется большая возможность появления осложнений в виде перекрута ножки, нагноения, разрыва.
Особенности при беременности
Чтобы избежать осложнений, лучше всего, конечно же, диагностировать и удалить параовариальную кисту до наступления беременности. Но далеко не каждая женщина, имея это образование, знает о его наличии, так как в основном всё протекает абсолютно без симптомов, особенно тогда, когда размеры его ничтожно малы. Обнаруживается оно уже на первом УЗИ-скрининге в первом триместре.
Параовариальные кисты не оказывают влияния на плод, однако могут вызвать другие осложнения
Из-за гормональных скачков киста при беременности может начать интенсивно расти. В результате этого беременная может обнаружить у себя мажущие кровянистые выделения.
На плод эти процессы не влияют. Но не стоит пренебрегать посещениями своего акушера-гинеколога.
Необходимо постоянно следить за ростом кисты, чтобы избежать осложнений (перекрут, разрыв) и при необходимости вовремя удалить её.
Причины и факторы возникновения
Параовариальные кисты могут достигать больших размеров
Формируется киста из-за неправильного развития канальцев в придатке яичника (ещё во внутриутробном периоде). Эти канальцы не имеют протоков для выведения секретируемой жидкости, в результате чего она начинает накапливаться в их полости.
Способствуют образованию и увеличению кист:
- нарушения в работе гормональной системы;
- внематочные беременности и аборты в прошлом;
- нарушения функционирования яичников;
- воспалительные заболевания придатков;
- инфекции, передающиеся половым путём;
- раннее половое развитие;
- перегревания и переохлаждения;
- избыточный или недостаточный вес;
- бесконтрольный приём гормональных препаратов, в том числе средств контрацепции;
- нарушения фолликулогенеза.
Симптомы и признаки
Как правило, параовариальные кисты малых размеров становятся случайной находкой на очередном ультразвуковом исследовании, никак себя клинически не проявляя. Абсолютно другая картина складывается при наличии образования большего размера:
- боли тянущего и ноющего характера внизу живота, которые усиливаются при движениях и смене положения тела, порой отдают в область поясницы на стороне поражения и никак не связаны с менструальным циклом;Симптомы параовариальной кисты проявляются при больших размерах образования, чаще всего это боль внизу живота
- частые или, наоборот, редкие позывы к дефекации;
- частые позывы к мочеиспусканию из-за сдавления мочевого пузыря;
- увеличение живота;
- нарушение менструального цикла;
- проблемы с зачатием (из-за сдавления маточной трубы).
При возникновении осложнений (перекрут ножки, разрыв капсулы) возникают все признаки «острого живота»:
- резкая режущая боль внизу живота;
- повышение температуры;
- резкий подъём, а затем падение артериального давления;
- тахикардия;
- бледность кожных покровов;
- головокружение вплоть до потери сознания;
- холодный липкий пот.
При таких симптомах медлить нельзя, так как состояние может угрожать жизни женщины и требует безотлагательной медицинской помощи. Поэтому нужно незамедлительно вызвать бригаду скорой медицинской помощи.
Методы диагностики
Обнаружить параовариальную кисту яичника размером от трёх и более сантиметров не составит труда. Гинекологу достаточно будет провести пальпацию области придатков. На ощупь образование округлой формы, эластичное, малоподвижное и находится чаще всего ниже яичника.
Для уточнения диагноза и дифференцирования кисты от других видов образований прибегают к инструментальной диагностике:
- Метод ультразвуковой диагностики. Проводится трансвагинальным датчиком. С помощью него можно отчётливо увидеть полостное однокамерное образование. Расположено оно за пределами яичника, имеет тонкую оболочку с мелкими сосудами и внутри содержит однородную жидкость.
УЗИ трансвагинальным датчиком достаточно информативно в определении размеров образования
- Лапароскопический метод. Позволяет более точно изучить местонахождение кисты и определить её природу (действительно ли она параовариальная, или же это совсем другое новообразование).
Лапароскопический метод является наиболее информативным в установлении природы образования
Каждой женщине, которой был поставлен диагноз «параовариальная киста», необходимо понимать, что образование само по себе никуда не денется, оно не сможет рассосаться. Не существует никаких лекарственных препаратов, способствующих исчезновению кист, и народная медицина здесь бессильна.
Малые образования подлежат наблюдению. Но в любом случае рано или поздно придётся прибегнуть к хирургическому вмешательству по их удалению.
Хирургическая операция
Как правило, это единственный способ лечения таких кист.
В подавляющем большинстве случаев оперативное вмешательство проводят методом лапароскопии.
Это позволяет удалить образование максимально щадяще: придатки оставляют в целости и сохранности для того, чтобы в дальнейшем женщина без труда могла самостоятельно забеременеть.
Вмешательство проводят лапароскопической трубкой и инструментами, которые вводят в брюшную полость через несколько маленьких разрезов. Дефекты в виде шрамов после такой операции в дальнейшем становятся практически незаметными.
Лапароскопия — это самый щадящий метод оперативного вмешательства
Оперативное вмешательство методом лапаротомии проводится в крайних случаях, когда лапароскопический метод применить невозможно. Как правило, используют его при достаточно больших размерах параовариальных кист.
Это более травматичный метод, так как рассекается брюшная полость, и киста чаще всего удаляется вместе с яичником. После операции остаётся видимый дефект в виде шрама.
Метод лапаротомии используется при наличии больших кист
Если женщина планирует беременность, то нужно позаботиться о том, чтобы такого рода кисты были удалены до зачатия (естественным путём или посредством экстракорпорального оплодотворения) во избежание появления осложнений.Хирургическое лечение применяют не только в плановом порядке. Чаще всего прибегают к нему в экстренных случаях, когда произошёл разрыв капсулы или перекрут ножки кисты.
Возможные осложнения и последствия
Сами по себе параовариальные кисты не представляют опасности ввиду того, что у них нет свойств озлокачествляться. Главное, их вовремя диагностировать и вести динамическое наблюдение.
Наступлению беременности они не препятствуют, но при больших размерах могут сдавливать маточные трубы, в результате чего существует вероятность нарушения их проходимости.
Во время беременности никакого воздействия на плод не оказывают.
Кисты большого размера могут осложняться перекрутом ножки, нагноением или разрывом:
- Перекручивание может произойти при резкой смене положения тела, тяжёлой физической нагрузке. Перекрут способствует появлению резких схваткообразных болей внизу живота (более сильное чувство боли возникает на стороне поражения). Они не купируются обезболивающими препаратами, поэтому показана экстренная госпитализация и удаление образования.
- Нагноение возникает в результате попадания в кисту бактерий. Она нагнаивается, и появляются все признаки воспаления: боли внизу живота, слабость, тошнота, повышение температуры. В данном случае показано срочное удаление кисты.
- Разрыв кисты несёт такую же угрозу, как и перитонит. При сильном напряжении брюшных мышц, тяжёлой физической нагрузке, резких поворотах может произойти разрыв оболочки, в результате чего жидкостное содержимое образования попадает в брюшную полость и вызывает воспалительную реакцию. Сопровождается резкими кинжальными болями по всему животу, отдающими в пах и поясницу. При этом медлить ни в коем случае нельзя, нужно вызывать скорую медицинскую помощь для дальнейшей госпитализации. Проводится экстренная лапаротомия с удалением кисты и промыванием брюшной полости.
Как правило, врачи стараются максимально сохранить репродуктивные органы женщины. Но в некоторых случаях это становится невозможным, тогда вместе с кистой приходится удалять яичник и маточную трубу. Так как второй яичник остаётся нетронутым и должным образом функционирует, наступление беременности возможно.
Рецидивировать после удаления параовариальная киста яичника не может.
Профилактические меры
Лучше болезнь предупредить, чем её лечить. Так как же избежать всех этих неприятностей? К мерам профилактики относятся:
- Регулярное посещение своего гинеколога (не менее двух раз в год) для своевременного обнаружения образований.
- Должный контроль за уже имеющимися кистами.
- Снижение физических нагрузок и ограничение резких движений и поднятия тяжестей.
- Исключение абортов.
- Рациональный подход к планированию беременности.
- Выявление и своевременное лечение гормональных нарушений.
- Прекращение бесконтрольного приёма гормональных препаратов (в том числе контрацептивов).
- Выявление и своевременное лечение инфекционных и воспалительных заболеваний репродуктивной системы.
- Избегание длительного пребывания на солнце и в солярии.
Параовариальная киста яичника — это не приговор. Многие женщины спокойно живут с этим диагнозом. Главное, помнить о мерах профилактики и не пренебрегать походами в женскую консультацию. Современные методы диагностики и лечения позволяют вовремя обнаружить патологию и максимально щадяще устранить её.
- Елена Гостищева
- Распечатать
Источник: https://sovdok.ru/zhenskoe-zdorove/paraovarialnaya-kista-yaichnika-lechit-ili-zabyit.html
Параметрит: причины, симптомы и лечение
Дата обновления: 2019-05-14
Гинекологи отмечают, что у женщин после абортов или родов, а также разнообразных хирургических манипуляций, могут развиваться разного рода осложнения вплоть до воспалительных заболеваний, расположенных рядом с маткой. В таких случаях возбудители попадают в параметральную клетчатку лимфогенным путем и вызывают параметрит.
Таким образом, в медицинской практике параметрит — это гнойно-инфильтративное воспаление параметрия, то есть соединительнотканной клетчатки, которая окружает матку в районе листков широкой связки и шейки.
Чаще всего данного рода патология развивается в результате осложненного послеродового процесса, аборта, а также других гнойно-воспалительных заболеваний матки. Параметрит сопровождается экссудацией сети венозных и лимфатических сосудов и отеками.
В случае проявления гнойных фасций, наблюдаются воспалительные процессы в параметрии (пельвиоцеллюлит), которые поражают все тазовое дно. В некоторых случаях могут проявиться осложнения в форме флегмонов наружных гениталий и брюшной стенки.
В основном параметрит клетчатки образуется только в пределах малого таза. Поэтому распознать это заболевание на ранних стадиях вполне возможно.
Классификация форм и стадий развития параметрита
В медицине параметрит имеет три формы образования:
- боковой параметрит, при котором воспаление локализуется в одном из боковых отделов тазовой клетчатки;
- передний, характеризующийся распространением инфильтрата на переднюю часть матки или брюшную стенку, а также параметрий;
- задний параметрит, в случае которого наблюдается воспаление маточно-прямокишечной клетчатки, и ее инфильтрация может привести к сужению просвета прямой кишки.
Помимо этого параметрит имеет первичную и вторичную форму проявления. Вторичный параметрит преобразуется в осложнение генитальных воспалений.
Также следует отметить, что это заболевание имеет три стадии развития:
- инфильтративная стадия: наблюдается расширение сосудов, в которых частично появляются тромбы;
- экссудативная стадия: характеризуются выходом лейкоцитов и других элементов крови в параметральную клетчатку из сосудистого русла, а также происходит веерообразное диффузное распространение инфильтрата до стенок таза;
- стадия уплотнения и рассасывания экссудата: на этой стадии фибрин может выпадать из экссудата, в результате чего может образоваться инфильтрат, который при благоприятном течении заболевания рассасывается самостоятельно.
Если инфильтрат не рассосался, появляется риск образования абсцесса, который может вскрыться в половых органах или через брюшную стенку.
Если в гнойнике остается гной, то существует вероятность формирования рецидивного состояния, а точнее развитие параметрита с дальнейшим прорывом и образованием свищей.
Учитывая все вышеуказанные причины данного заболевания, симптомы которого напрямую зависят от причин его развития, следует отметить, что он имеет три формы отклонения: подострая, острая и хроническая.
Прогноз и профилактические меры параметрита
В основном прогноз при своевременной диагностике и лечении параметрита благоприятный. Но в случаях запущенной формы данного заболевания у пациента формируются фистулы в области малого таза или же развивается сепсис.
Если у пациентки образовались гнойники, то существует риск повреждения мочеточника, мочевого пузыря и маточных сосудов во время проведения процедуры кольпотомии, а именно при вскрытии гнойника.
И все же после успешного курса лечения параметрита у пациентки могут наблюдаться выраженные рубцовые изменения, которые сопровождаются болевыми ощущениями и заболеваниями матки, при которых она смещается в сторону, в результате чего нарушаются менструальные функции.
Конечно же, во избежание проявления осложнений данного заболевания, специалисты рекомендуют незамедлительно обратиться за медицинской помощью при первых признаках его проявления. Но помимо этого женщины должны обратить свое внимание и строго соблюдать следующие правила:
- рационально проводить роды;
- избегать абортов;
- соблюдать асептики во время выполнения внутриматочных манипуляций;
- своевременно устранять инфекционные очаги.
Если женщине был поставлен диагноз «параметрит», то после определенного специалистом курса лечения необходимо посетить санатории, где следует пройти следующие процедуры:
- сероводородные ванны;
- вагинальные орошения;
- массаж;
- грязевые аппликации;
- оксигенобаротерапия;
- СВЧ-терапия;
- УЗ-терапия;
- ультрафонофорез.
Опять же выбор профилактических и реабилитационных процедур осуществляется в зависимости от формы и стадии, а также от ранее примененного курса лечения параметрита.
Параметрит может быть вызван инфекцией, очаг которой находится в лимфатических сосудах. Поэтому основными возбудителями заболевания могут быть различные элементы смешанной микробной флоры, а именно:
- гноеродные стафилококки;
- стрептококки;
- кишечная палочка;
- пневмококки;
- анаэробы;
- клебсиеллы.
Непосредственно заражение и распространение инфекции параметрита происходит во время осложненных родов через цервикальный канал либо через послеродовые разрывы шейки матки.
Также заболевание может развиваться при наличии аднексита в придатках или после выскабливания и повреждения полости матки.
Помимо этого гематогенный занос инфекции может произойти на фоне бактериальных процессов во время обострения аппендицита, ангины, цистита, тифа, туберкулеза и других заболеваний. Параметрит может проявиться также во время лучевой терапии рака шейки матки.Итак, инфильтративная стадия параметрита сопровождается гиперемией. При этом у женщины расширяются кровеносные и лимфатические сосуды, и появляются отеки. Помимо этого у больной повышается температура тела до 39° и более, что сопровождается ознобом, учащенным пульсом и незначительными болевыми ощущениями во влагалище.
На экссудативной стадии помимо вышеуказанных симптомов у пациентки наблюдается плотный экссудат в области клетчатки, который может сдавливать мочевой пузырь и прямую кишку. В данном случае женщину беспокоят учащенные позывы к мочеиспусканию и затруднения процесса дефекации.
Если экссудат не рассосался самостоятельно, а наоборот преобразовался в гнойник, который может распространиться по лимфатическим узлам и перейти во флегмонозное воспаление всей тазовой клетчатки, в случае его разрыва в прямую кишку, другие мочевые органы или в брюшную полость у больной наблюдаются тенезмы, отхождения слизи и кровяных выделений. И если во время этого гнойного процесса больной не будет оказана оперативная помощь, то у нее образуются свищи и ухудшается состояние. Это может привести к необратимому процессу истощения организма и развитию амилоидного перерождения паренхиматозных органов.
При острой форме параметрита состояние больной значительно ухудшается и может образоваться сепсис.
Что же касается хронического параметрита, то в данном случае женщину могут беспокоить незначительные боли, которые могут усиливаться во время полового акта, и может нарушиться менструальный цикл.
Помимо этого у пациентки могут наблюдаться сбои в функционировании сердечно-сосудистой системы. Для того чтобы определить форму и стадию развития параметрита и назначить соответствующее лечение, специалист использует определенные меры диагностики.
При первых признаках заболевания врач обследует пациентку методом пальпации, а затем назначает клинические исследования мочи, бактериологического посева и мазка. В дальнейшем больной рекомендуют пройти ультразвуковое обследование матки и мочевых органов.
Также пациентке проводят общее исследование крови, результаты которого позволяют обнаружить лейкоцитоз. Для того чтобы обнаружить прорыв абсцесса во внутренние органы специалист использует цистоскопию или ректоскопию.
Но, пожалуй, самым эффективным способом диагностики параметрита является эхография. Она помогает определить степень поражения клетчатки малого таза. В случае обнаружения у пациентки одной из форм параметрита ей назначают госпитализацию, где она проходит соответствующее лечение.Безусловно, лечение параметрита зависит от того, на какой стадии находится заболевание.
Такое заболевание, как параметрит, симптомы и лечение которого напрямую зависят от формы его проявления, имеет довольно тяжелое течение. Поэтому методика лечения проходит строго под наблюдением специалиста.
В первую очередь врач назначает пациентке курс лечения антибактериальными препаратами широкого спектра действия. Чаще всего используют фторхинолоны с метронидазолом, которые пациентка принимает в течение недели. Помимо этого больная должна строго соблюдать постельный режим.
Ежедневно ей на живот кладут холодные компрессы и внутривенно колют хлористый кальций.
Если у женщины был обнаружен абсцесс, то в данном случае её оперируют. Нагноение удаляют через брюшную полость или задний свод влагалища. После чего ей устанавливают дренаж в гнойную полость. Затем промывают дезинфицирующими растворами и вводят антибиотики.
Но если пациентке был поставлен диагноз «хронический параметрит», то она должна принимать препараты, которые содержат гормоны. В случае, когда у женщины наблюдается стабильное состояние, то ей назначают курс лечения индомециновыми свечами и ультразвуком.
В момент рассасывания инфильтрата применяются биостимуляторы и витамины и энзимы. Также пациентке рекомендуют посещать процедуры:
- ЛФК;
- гинекологический массаж;
- электрофорез с магнием, медью, йодом, цинком;
- диадинамотерапию;
- УВЧ;
- светолечение;
- магнитотерапию;
- индуктотермию.
Если же параметрит сопровождается синдромом эндогенной интоксикации, то врач назначает плазмаферез.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Источник: https://www.medcentrservis.ru/disease/parametrit/
Что такое параметрит, какие у него признаки, и как его лечить?
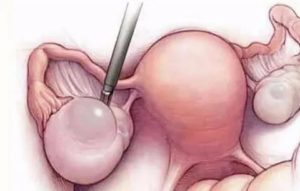
Параметрит — кратко, это гнойно-инфильтративное заболевание околоматочной клетчатки (параметрия). Как правило, возбудителем этого заболевания является золотистый стафилококк, но также существует много микроорганизмов, способных его спровоцировать. Что же это такое параметрит, его симптомы и принципы лечения заболевания у женщин?
Причины параметрита:
- Может быть, в качестве осложнения после некорректно проведенного аборта или родов.
- Из-за воспаления приближенных к матке органов (прямая кишка, червеобразный отросток и другие), когда возбудитель проникает через лимфогенный путь в околоматочную клетчатку.
- Вследствие гематогенного инфицирования околоматочной клетчатки осложнения могут быть спровоцированы общими инфекционными заболеваниями, например, ангина, грипп и иные.
Спровоцировать возникновение болезни могут разнотипные хирургические вмешательства:
- Влагалищные (увеличение ширины канала шейки матки, травматизация половых органов, использование внутриматочного контрацептива или диагностическое выскабливание разных типов);
- Брюшно-стеночные вмешательства (устранение любых гинекологических опухолей).
- Воспаления в матке или придатках (сальпингофорит, аднексит, кольпит и др.).
- Экстрагенитальные патологии (тиф, пневмония, туберкульоз и др.).
Параметрит — виды заболевания у женщин
По топографии воспаления параметрита (околоматочной клетчатки) различают несколько видов заболевания параметритом:
- Передний. Воспаление (инфильтрат) располагается на передней части матки, что провоцирует сглаживание свода на передней стороне влагалища. Как правило, инфильтрация образуется на предпузырчатой клетчатке и передней брюшной системе.
- Задний параметрит. Инфильтрат образовывается на клетчатке матки и пространстве прямого кишечника. Он способен спровоцировать уменьшение просвета прямой кишки. Среди симптомов заднего параметрита выделяются незначительные боли внизу живота, могут возникнуть проблемы со стулом.
- Боковой. Распространяется болезнь наверх широкой связкой, а на низ — связками кардинального типа, на переднюю часть — стенками малого таза. Образование фильтрата происходит в боковой части матки, при этом подвижность слизистой теряется, и происходит сглаживание боковых сводов во влагалище.
Существует три этапа протекания параметрита в гинекологии:
- Инфильтрация — наблюдается увеличение сосудов в ширину, образование периваскулярного отека и мелкоклетчатая инфильтрация.
- Экссудация — происходит выход из сосудов и попадание в клетчатку лейкоцитов и иных форменных составляющих крови. Также можно увидеть диффузное или веерообразное увеличение инфильтрата направленное к тазовой стенке.
- Рубцевание — происходит этап уплотнения экссудации. Формируется грануляционный вал, который ограничивает инфильтрат от здоровой ткани.
На втором уровне инфильтрата начинается нагнаивание, которое свидетельствует о гнойной форме заболевания.
Учитывая патогенез, заболевание бывает первичным либо вторичным, которое характеризуется осложнениями в виде экстрагенитальных и генитальных воспалений.
Согласно с клиникой параметрита различают:
- хронический параметрит;
- подострый;
- острый.
Симптомы и ранняя диагностика параметрита (анализы и узи)
Первые признаки болезни возникают приблизительно спустя 6 — 10 дней после проведенных гинекологических операций, абортов (особенно вне клиники), внутриматочных повреждений, родов или иных вмешательствах.
Симптомы заболевания:
- Слабость и озноб.
- Высокая температура — 38 — 39 °C.
- Режущие боли в нижней части живота с отдачей в поясницу и крестец.
- Нарушения стула, проблемы во время дефекации.
- Нарушения в мочеиспускании.
- Присутствие некого напора на прямую кишку.
- Проктит либо цистит.
- Сильная жажда и головная боль.
Рекомендуем прочитать: эпицистостома у женщин — уход.
Если болезнь переходит на пояснично-подвздошную мышцу, происходит процесс ее воспаления (псоит), который отличается характерной сгибательной контрактурой бедра.
У хронического типа болезни симптомы выражены слабо, но могут давать о себе знать при половом акте. Еще характерны сбои в менструальных циклах.
На первых этапах заболевание состояние женщины совершенно нормальное, поэтому следует периодически проходить осмотры у доктора.
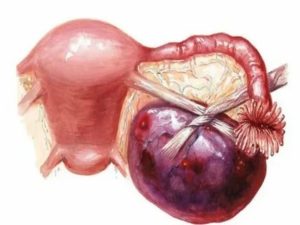
Параовариальная киста яичника: лечение, слева, справа, симптомы, причины
На приеме у гинеколога от пациенток часто поступают жалобы на болезненные ощущения внизу живота. Данный симптом сопутствует множеству гинекологических заболеваний, одно из которых параовариальная киста яичника. Это опухолеподобное образование, требующее медицинского вмешательства, встречается в 10% случаев новообразований мочеполовой системы.
Проявляются самопроизвольно возникающие и купирующиеся боли, локализующиеся со стороны образования.
Киста в начале своего развития протекает бессимптомно, позже проявляются самопроизвольно возникающие и купирующиеся боли, локализующиеся со стороны образования. Часто следствием появления кисты является нерегулярный менструальный цикл и бесплодие.
В запущенных случаях появляются осложнения в виде перекрута ножки, некроза и разрыва капсулы. В данной статье мы подробно разберем, что такое параовариальная киста, почему она появляется, и как ее лечить.
Описание заболевания
Параовариальная киста — безопасное новообразование овоидной формы, никогда не перерастающее в злокачественную опухоль. Она начинает появляться в период внутриутробного развития из-за различных нарушений, выявляется у женщин в возрасте 20-40 лет, у девушек-подростков — редко.
Опухоль локализуется над яичником или перед ним, имеет тонкие гладкие стенки и полость, наполненную жидкостью.
Киста параовариальная локализуется над яичником или перед ним, имеет тонкие гладкие стенки и полость, наполненную серозной жидкостью.
Более крупные образования характеризуются наличием ножки, образованной тканью связок матки, иногда – тканью яичника и маточной трубой.
Киста питается за счет брыжеечных сосудов, фаллопиевой трубы и собственных капилляров, ее развитие протекает медленно, иногда в течение нескольких лет.Кистозная опухоль увеличивается за счет накапливания полостной жидкости, растягивающей стенки капсулы. Когда параовариальное образование достигает размеров 8-10 см появляются первые симптомы.
Классификация
По месту локализации образование может располагаться:
Может располагаться слева, справа либо с обеих сторон.
- Параовариальная киста справа – наиболее распространенное расположение, поскольку с этой стороны более усиленное кровообращение. Такое расположение в большей степени подвержено осложнениям, поскольку киста развивается активнее.
- Параовариальная киста слева – более редкое явление, зачастую протекающее незаметно. За счет плоского основания не происходит перекрута ножки и некрозов.
- С обеих сторон – встречается крайне редко.
Опухоль бывает различных размеров.
В зависимости от размеров киста бывает:
- маленькая – достигает размера менее 2,5 сантиметров;
- средняя – размер образования находится в диапазоне 2,5 — 5 сантиметров;
- гигантская – ее размер выходит за пределы 5 сантиметров, чаще всего имеет ножку, в чем и заключается её опасность.
По степени подвижности параовариальная опухоль может быть:
- подвижная — сдвигается под давлением, поскольку у нее имеется тонкая ножка;
Подвижная.
- неподвижная — сложно сместить, поскольку ножка плоская, либо вовсе отсутствует, в данном случае осложнения случаются редко.
Симптомы параовариальной кисты
Маленькие новообразования никак не проявляются и не приносят дискомфорта, когда они вырастают до средних и гигантских размеров, появляется ярко выраженная симптоматика. Проявляется сдедующая симптоматика:
Происходит увеличение размеров живота, чувство тяжести и вздутия, а также ноющие боли внизу.
- периодически возникающие ноющие боли внизу живота со стороны расположения патологии, они появляются и проходят спонтанно, отдают в поясницу и крестец;
- частое и болезненное мочеиспускание;
- проблемы с дефекацией;
- болезненные ощущения, сопровождающие половой акт;
- увеличение размеров живота со стороны кистозного образования, чувство тяжести и вздутия;
- нерегулярный менструальный цикл;
- возможность прощупать новообразование самостоятельно;
- синдром острого живота – явление, указывающее на осложнения.
Причины патологии
Далеко не всегда удается выявить все причины параовариальной кисты.
Иногда на появление новообразования может влиять образ жизни матери в период беременности (вредные привычки, лечение неразрешёнными препаратами, неправильное питание). В результате нарушений внутриутробного развития эмбриона канальцы придатков (параоварии) остаются недоразвитыми, выводящие протоки вовсе могут отсутствовать, из-за чего секретируемые жидкости, не имея выхода, накапливаются.
На появление новообразования может влиять образ жизни матери в период беременности.
Хотя формирование параовариальной кисты происходит еще на этапе эмбриогенеза, специалисты выделяют следующие базовые причины возникновения кистозного образования:
Половые инфекции могут стать причиной возникновения новообразований.
- хроническое состояние стресса;
- неправильное формирование фолликулов;
- нарушения функций эндокринной системы, заболевания щитовидной железы, опухолевидные процессы;
- наступление половой зрелости в раннем возрасте (до 11 лет);
- прерывание беременности и другие хирургические операции на органы малого таза;
- приём анаболиков и стероидов;
- беременность, нестабильный гормональный фон;
- приём препаратов, предназначенных для лечения опухоли молочной железы (Тамоксифен);
- половые инфекции;
Могут повлиять и экологические факторы.
- злоупотребление солярием или чрезмерное нахождение под солнцем;
- экологические факторы, загрязнённая среда;
- воспаления органов репродуктивной системы;
- заболевания придатков;
- употребление средств гормональной контрацепции;
- локальное перегревание (горячие ванны, бани, сауны).
Диагностика
Сложность в обнаружении параовариальной кисты в том, что первое время она не имеет ярко выраженных симптомов. Часто ее выявляют на плановом медосмотре, ультразвуковом исследовании, иногда на диагностике по причине бесплодия.
Симптомы появляются при наличии осложнений или, когда параовариальное образование достигает значительных размеров. Во время пальпирования обнаружить образование более 3 сантиметров для врача не составит труда. При мануальном исследовании нащупываются опухоли у яичника, находящиеся, как правило, сбоку от матки или над ней.
С помощью вагинального УЗИ определяется как опухолеподобное, овоидной формы образование.
Посредством вагинального УЗИ образование определяется как опухолеподобное, овоидной формы образование, через тонкие стенки которого видна однородная жидкость.
Обычно врач сразу отличает ее от других видов опухоли, но для точно определить параовариальную кисту можно только по результатам гистологии, которую возможно сделать только после проведения операции.
Лечение
Параовариальная киста сама по себе никуда не исчезнет. Прием лекарств и народная медицина также не помогут вылечить ее полностью. При раннем диагностировании заболевания операцию не назначают, если параовариальное образование не растет. Врач прописывает гормональную терапию, ведет регулярное наблюдение за развитием патологии.
А — Патология. Б, В — удаление кисты, Г — конец операции.
Операцию по удалению проводят если женщина планирует беременность или, когда образование продолжает разрастаться и представляет риск развития осложнений.
Проводится щадящая процедура: лапароскопия — методика вмешательства, при которой специальные приборы и камеру вводят в живот через небольшие надрезы, ход работы врач отслеживает через монитор.
Поверхность яичника, у которого расположена киста рассекают, края раны разводят, кисту отодвигают от маточных связок для дальнейшего ее вылущивания.
При этом сохраняют сам яичник и маточную трубу, которая благодаря своим свойствам деформируется и приобретает былую форму.
Преимущественно операцию делают под местной анестезией, рубцы после нее почти незаметны, уже на следующий день женщина может покинуть лечебное заведение.
Шрам после лапаротомии при удалении большой кисты.
Если киста больших размеров, применяют другой метод проведения операции — лапаротомию, он заключается в рассечении полости брюшины, часто кисту удаляют вместе с яичником. Этот метод травматичный и оставляет видимый рубец.
Опасности и осложнения
Важно! Отсутствие своевременного лечения может привести к осложнениям и нанести непоправимый вред женскому здоровью.
При выполнении активных физических упражнений, чрезмерном увлечении загаром, горячими банями, киста может иметь следующие осложнения:
- Перекрут ножки — сдавливание вен, нервных окончаний, располагающихся на ножке кисты, приводящее к некрозу опухоли, который выражается резкими болями, похожими на схватки, тахикардией, повышенным потоотделением.
- Нагноение кисты — процесс, вызванный заносом инфекций, сопровождается острыми режущими болями в животе, тошнотой и рвотой, лихорадкой. Гнойные массы, распространяясь, нарушают работу соседних органов.
- Разрыв капсулы — наиболее тяжелое последствие, характеризующееся выходом содержимого кисты в полость малого таза, что провоцирует потерю сознания, связанную с болевым шоком.
Осложнения параовариальной кисты требуют срочного медицинского вмешательства, иначе можно спровоцировать развитие бесплодия или даже летальный исход.
Можно ли забеременеть после операции?
Вопрос о том, возможно ли забеременеть после удаления параовариальной опухоли, волнует многих женщин. Конечно, для начала нужна консультация и наблюдение у врача, после чего он даст необходимые рекомендации.
Проведенная операция не является препятствием для планирования беременности, нужно лишь подождать, когда организм полностью восстановится.
Проведенная операция не является препятствием для планирования беременности.
После удаления, параовариальная киста не появится снова, поскольку ткани, из которых она состояла, удаляются целиком.
Для скорейшей реабилитации важно выполнять все указания врача и в первые месяцы соблюдать диету, отказаться от жирной и острой пищи, сбалансировать рацион большим количеством овощей и фруктов.
Зачатие возможно не раньше 3-4 месяцев после операции.
Таким образом, параовариальная опухоль — серьезное образование, но не настолько, чтобы привести к бесплодию или раковой опухоли. Главное ответственно относиться к своему здоровью и не медлить с лечением.Источник: https://kistateka.ru/yaichniki/paraovarialnaya-kista-yaichnika
