Внематочная трубная беременность клиника диагностика лечение
Содержание
Внематочная беременность

Внематочная беременность, по статистике, развивается в 2-5% случаев и представляет серьезную угрозу для здоровья и жизни женщины. Как определить, что эмбрион начал развиваться за пределами матки? Что делать, если диагноз подтвердился? Как происходит лечение внематочной беременности? Возможна ли новая беременность после внематочной?
В норме оплодотворенная яйцеклетка достигает полости матки и имплантируется к ее стенке. Однако в ряде случаев эмбрион прикрепляется и начинает развиваться вне матки: в яичниках, фаллопиевых трубах или брюшной полости, — то есть на одном из участков на пути следования яйцеклетки после оплодотворения. Согласно статистике, внематочная беременность выявляется примерно у 2-5% беременных женщин. При этом вероятность повторной эктопической беременности повышается до 15%. В зависимости от локализации выделяется соответственно яичниковая, трубная и абдоминальная (брюшная) внематочная беременность. В подавляющем большинстве случаев (97%) оплодотворенная яйцеклетка имплантируется в маточных трубах. Лечение внематочной беременности во всех случаях осуществляется только хирургическим путем. Хотите записаться на прием?
Причины развития внематочной беременности
- Аномалии развития органов малого таза
Гипоплазия (недостаточное развитие) матки и аномалии развития маточных труб (слишком длинные, извитые, тонкие) становятся причиной развития внематочной беременности, поскольку ооцит не имеет возможности достичь матки или имплантироваться в ее полости.
- Патологические изменения и дисфункция фаллопиевых труб
В результате перенесенных инфекций, абортов, оперативных вмешательств маточные трубы могут деформироваться, возможно развитие спаечного процесса.
Что это такое? Внешняя оболочка органов (брюшина) при воспалении покрывается фибрином, склеивающим соседние ткани и тем самым препятствующим распространению очага инфекции. Постепенно между склеенными участками появляются сращения (спайки), которые провоцируют деформацию и смещение органов по отношению друг к другу.
Проникновение инфекции в маточные трубы приводит к тому, что перистальтика нарушается (воспалительный процесс уничтожает специальные реснички-фимбрии, проталкивающие яйцеклетку, а мышечный слой замещается рубцовой тканью), вследствие чего развивается их дисфункция.
Деформация труб приводит к тому, что на пути яйцеклетки возникают механические препятствия, не позволяющие ей продвигаться дальше. Как следствие, эмбрион прикрепляется к стенке трубы. Развивается внематочная беременность.Увеличение опухоли провоцирует смещение органов репродуктивной системы по отношению к друг другу, фаллопиевы трубы становятся более длинными, начинают все менее активно сокращаться.
- Нарушение гормонального фона
Низкий уровень «гормона беременности» прогестерона обусловливает слабую сократительную активность маточных труб, препятствуя передвижению ооцита по направлению к матке. — использование внутриматочных контрацептивов (многие специалисты утверждают, что значение имеет не сам факт этого способа контрацепции, а воспалительный процесс, который может быть ассоциирован с использованием ВМК); — курение (согласно результатам некоторых исследований, никотин влияет на функцию маточных труб, процесс овуляции и общее состояние иммунной системы, увеличивая риск внематочной беременности в 2-3 раза); — эндометриоз; — зрелый возраст. В некоторых случаях выявить причины внематочной беременности на ранних сроках не удается.
Признаки внематочной беременности
Если у женщины развивается внематочная беременность, признаки на ранних сроках могут практически отсутствовать. До 3-5 недель со дня последней менструации пациентка может вообще не отмечать никаких симптомов.
В некоторых случаях, если у женщины развивается внематочная беременность, признаки на ранних сроках могут быть аналогичны тем, которые присутствуют при маточной беременности (задержка менструации, нагрубание молочных желез, тошнота, утомляемость, повышенный аппетит).
Если эмбрион имплантировался в ткань маточной трубы (что, как мы уже писали, происходит в 97% случаев), ворсины хориона постепенно начинают расплавлять ее стенки, разрушая ткань и сосуды. На этом этапе женщина начинает испытывать ощущения, свидетельствующие об эктопической беременности.
В зависимости от того, на каком участке фаллопиевой трубы прикрепилось плодное яйцо, признаки внематочной беременности могут быть выражены в большей или меньшей степени.
- Боли в нижней части живота, которые могут иметь как острый, так и тупой или пульсирующий характер. Сначала возникая эпизодически, со временем болевые ощущения становятся постоянными. В том случае, если уже началось внутреннее кровотечение, боль может отдавать в другие участки тела (под лопатку или в прямую кишку). Следует отметить, что боль внизу живота отмечают до 95% пациенток с внематочной беременностью;
- Неприятные/болевые ощущения при мочеиспускании и дефекации;
- Мажущие выделения из половых путей коричневого цвета (обусловлены снижением концентрации прогестерона);
- Внутреннее кровотечение в брюшную полость (отмечается примерно в 70% процентах случаев и сопровождается слабостью, снижением артериального давления, рвотой).
Следует отметить, что клиническая картина различается в зависимости от того, каким образом происходит прерывание внематочной трубной беременности. Наиболее ярко симптомы выражены при разрыве фаллопиевой трубы – в том случае, когда плодное яйцо прикрепилось на ее узком участке. Пациентка ощущает острую боль, значительную слабость вплоть до кратковременной потери сознания. Пульс становится слабым, давление снижается, возможен геморрагический шок. Отмечается вздутие живота. Происходит значительное выделение крови в брюшную полость.
При трубном аборте, который происходит примерно в 60-70% случаев, клиническая картина не столь очевидна, в связи с чем до момента оперативного вмешательства может пройти 8-12 недель. Обычно пациентка испытывает повторяющиеся приступы боли, локализованной либо в одной, либо в другой половине живота (в зависимости от того, в какой трубе имплантировалось плодное яйцо). Нередко при этом отмечается полуобморочное состояние, головокружение. В промежутках между приступами состояние женщины нормализуется. Внутреннее кровотечение в данном случае может либо отсутствовать полностью, либо быть значительно менее обильным. Дело в том, что происходит не одномоментный разрыв ткани маточной трубы на определенном участке, а постепенное повреждение отдельных сосудов. На месте разрыва сосуда образуется фибрин, «закупоривающий» повреждение и препятствующий развитию кровотечения.
Диагностика внематочной беременности
Диагностика внематочной беременности предполагает:
- сбор анамнеза;
- осмотр акушером-гинекологом, при котором определяется тестообразное опухолевидное образование с одной стороны матки. Кроме того, врач определяет размеры матки и соотносит их со сроком беременности;
- трансвагинальное УЗИ органов малого таза, при котором в полости матки плодное яйцо не определяется;
- анализ крови на определение уровня ХГч в динамике – имеет значение рост уровня гормона на фоне отсутствия плодного яйца в полости матки;
- возможные дополнительные исследования (клинический анализ крови, пункция через задний свод влагалища, диагностическая лапароскопия).
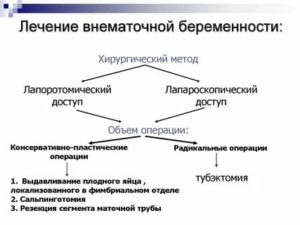
Лечение внематочной беременности
Лечение внематочной беременности предполагает хирургическое вмешательство. В зависимости от конкретной ситуации может осуществляться:
- Туботомия – рассечение фаллопиевой трубы. В рамках этой органосохраняющей операции осуществляется разрез трубы, извлечение и удаление плодного яйца.
- Тубэктомия – удаление маточной трубы, функции которой сохранить не представляется возможным.
Как правило, при внематочной беременности практикуется лапароскопическое вмешательство, однако при обширном кровотечении проводится полостная операция.
Лечение внематочной беременности на ранних сроках должно осуществляться как можно быстрее.
Поэтому если женщина отмечает характерные признаки, описанные выше, ей необходимо незамедлительно обратиться к врачу.
Беременность после внематочной беременности
Многие пациентки задают вопрос о том, можно ли забеременеть после внематочной беременности. Да, безусловно, но до начала планирования следующей беременности женщина должна пройти реабилитацию, направленную на восстановление фертильности.
Врачи должны предупредить возможное развитие спаечного процесса и стабилизировать гормональный фон. Уже в ближайшее время после оперативного вмешательства назначаются физиотерапевтические процедуры, противовоспалительные, общеукрепляющие и гемостимулирующие препараты.
Пациенткам рекомендован прием КОК на срок примерно от трех месяцев до полугода — оптимальный препарат и длительность курса определяются лечащим врачом в индивидуальном порядке. Гормональные оральные контрацептивы являются наиболее эффективным современным средством предохранения от беременности.
Необходимо пройти тщательную диагностику, чтобы выяснить все возможные причины внематочной беременности, в том числе сдать анализы на инфекции и гормоны, исключить опухолевые и кистозные образования в полости матки, обследовать маточные трубы (или оставшуюся трубу в случае тубэктомии).
Таким образом, планировать беременность после внематочной беременности следует только спустя некоторое время.
В случае невозможности восстановления репродуктивной функции может быть рекомендовано ЭКО (экстракорпоральное оплодотворение).
Врачи, выполняющие процедуру
Оперирующий акушер-гинеколог
Филиал Хамовники
7 лет опыта
отзывы
Акушер-гинеколог, врач высшей категории
Филиал Юго-Западный
39 лет опыта
отзывы
Оперирующий акушер-гинеколог, к.м.н.
Филиал Хамовники
31 год опыта
отзывы
Цены на медицинские услуги
Консультация врача хирурга-гинеколога
Дополнительные статьи
Причины, симптомы, диагностика и лечение внематочной беременности. Когда можно начать планировать рождение ребенка после эктопической беременности?
Причины, признаки, диагностика. Планирование беременности после замершей беременности.
Причины непроходимости маточных труб. Почему желательно удалять трубу перед ЭКО?
Вопрос-Ответ
Вопрос: Вероника, 26 лет
Вопрос врачу: Внематочная беременность и УЗИ
Определяется ли внематочная беременность на ранних сроках на УЗИ?
Ответ:
УЗИ, проведенное трансвагинальным методом, позволяет определить локализацию плодного яйца на 3-5 неделе беременности. Нужно отметить, что в некоторых случаях за плодное яйцо могут ошибочно принять кровяные сгустки или жидкостные скопления.
Вопрос: Татьяна, Москва
Вопрос врачу: Внематочная беременность и тест
Показывает ли тест внематочную беременность?
Ответ:
Тест на беременность основан на определении в моче уровня ХГч – гормона, который оболочки плодного яйца продуцируют вне зависимости от места его имплантации. Следовательно, тест в любом случае будет положительным и покажет две полоски.
Вопрос: Юлия, Москва, 30 лет
Вопрос врачу: Внематочная беременность и ХГч
Как изменяется уровень ХГч при внематочной беременности?
Ответ:
Как при маточной, так и при внематочной беременности уровень ХГч растет.
Источник: https://nova-clinic.ru/vnematochnaya-beremennost/
Клинические проявления и симптомы
В большинстве случаев имеет место трубная беременность, которая чаще формируется в правой маточной трубе. Клиническая картина зависит от расположения плодного яйца, срока беременности, прогрессирует ли беременность или она прерывается. В последнем случае клинические проявления зависят от характера прерывания беременности – по типу трубного аборта или разрыва трубы.
Классическая клиническими признаками прервавшейся эктопической беременности являются: боль, задержка менструации и влагалищное кровотечение. Однако далеко не во всех случаях имеют место эти типичные проявления.
У пациенток с внематочной беременностью встречаются и некоторые другие симптомы, которые могут иметь место в ранние сроки и при маточной беременности: тошноту, увеличение молочных желез, слабость, схваткообразные боли внизу живота, боль в области плеча.
Симптомов, характерных только для прогрессирующей трубной беременности, не существует. У пациентки отмечаются точно такие же ощущения, как и при обычной прогрессирующей маточной беременности.Однако при гинекологическом исследовании при прогрессирующей трубной беременности отмечаются следующие признаки:
- недостаточное размягчение матки и ее перешейка;
- слабовыраженный цианоз слизистых оболочек влагалища и шейки матки;
- сохранение грушевидной формы матки; отсутствие ранних признаков маточной беременности;
- в области придатков определяется опухолевидное образование, овальной или колбасовидной формы, мягкой или эластической консистенции;
- ограниченная подвижность и болезненность этого образования.
Трубная беременность обычно прерывается на 4-6-й неделе (значительно реже развивается до 8-недельного срока).
Чаще трубная беременность прерывается по типу трубного аборта, что сопровождается схваткообразными болями, свидетельствующими о повреждении целостности плодного яйца.
Характерно внезапное начало боли, которая может сопровождаться жалобами на резкую слабость, головокружение, тошноту, потливость. Возможна также потеря сознания. Боли могут отдавать в задний проход, поясницу, ноги.
Обычно через некоторое время (несколько часов) после болевого приступа у 50-80 % пациенток из половых путей отмечается кровотечение или скудные темные, иногда коричневые кровянистые выделения.
На ранних сроках эмбрион погибает, кровотечение прекращается, происходит рассасывание плодного яйца.
В более поздние сроки плодное яйцо целиком отторгается и, попадая в брюшную полость, может имплантироваться на различных органах, что может реализоваться в виде брюшной беременности.
Однако чаще всего после отторжения плодного яйца кровотечение не прекращается, и клиническая картина зависит от выраженности кровопотери. В большинстве случаев при трубном аборте не характерно наличие массивного внутрибрюшного кровотечения и острой анемии. Симптоматика стертая, течение заболевания обычно медленное, от нескольких дней до нескольких недель.
У каждой третьей пациентки нарушение внематочной беременности протекает по типу разрыва трубы, что сопровождается обильным кровотечением. У больных, как правило, отмечается резкая сильная боль внизу живота, отдающая в область прямой кишки, ключицу, подреберье. Имеет место резкое ухудшение состояния, слабость, холодный пот, потеря сознания, головокружение, тошнота, рвота.
При внешнем осмотре отмечается заторможенность, апатия; бледность кожи и слизистых оболочек; бледность или цианоз губ; холодный пот; одышка. Вследствие значительной кровопотери при внутрибрюшном кровотечении имеет место шум в ушах, мелькание «мушек» перед глазами, падение систолического артериального давления ниже 80 мм рт. ст.
Живот мягкий, умеренно вздут, определяется резкая болезненность в нижних отделах.
При влагалищном исследовании определяется цианоз или бледность слизистых оболочек влагалища и шейки; отсутствие наружного кровотечения; увеличенная и мягкая консистенция матки; резкая болезненность при смещениях шейки матки к лобку; отмечается сглаженность чаще одного бокового свода; опухолевидное образование тестоватой консистенции, выявляемое в области придатков.
Диагностика внематочной беременности
При прогрессирующей трубной беременности диагностика часто бывает затруднена. Следует ориентироваться на данные анамнеза (перенесенные заболевания, задержка менструации и т.п.), принимая во внимание факторы риска.
Наибольшие данные врачу удается получить при влагалищном исследовании. Большое значение для диагностики внематочной беременности и дифференциальной диагностики с другими заболеваниями имеет УЗИ.
Наиболее достоверным ультразвуковым критерием внематочной беременности является обнаружение расположенного вне полости матки плодного яйца с живым эмбрионом: визуализируется сердечная деятельность, а при сроке более 7 недель – его двигательная активность. Однако частота подобных клинических ситуаций составляет не более 8%.
Проведение прицельной пункции прямокишечно-маточного углубления под контролем УЗИ при подозрении на прервавшуюся беременность повышает эффективность исследования в 1,5-2 раза, позволяя своевременно диагностировать минимальное внутрибрюшное кровотечение.Важное диагностическое значение имеет лапароскопия, которая позволяет визуально определить состояние матки, яичников, труб, объем кровопотери, локализацию эктопического плодного яйца, оценить характер течения беременности (прогрессирующая или нарушенная), а во многих случаях — провести оперативное лечение. Определение бетта-субъединицы хорионического гонадотропина в настоящее время является вспомогательным тестом выявления прогрессирующей беременности. Результаты этого теста имеют значение в совокупности с данными других исследований.
Внематочную беременность следует отличать от: прогрессирующей маточной беременностью малого срока; угрожающего и начавшегося аборта; кисты желтого тела с кровоизлиянием; апоплексии яичника; воспаления придатков матки; дисфункционального маточного кровотечения; перекрута ножки придаткового образования; нарушения кровообращения в узле миомы; острого аппендицита, перитонита.
Лечение внематочной беременности
Основным методом лечения внематочной беременности является хирургический. Однако в течение последних двух десятилетий все чаще используют методики минимально инвазивной хирургии с целью сохранения трубы и ее функции. Во всем мире лапароскопия при лечении больных с внематочной беременностью стала методом выбора в большинстве случаев.
Операцию со вскрытием брюшной полости обычно применяют для лечения тех пациенток, у которых имеются гемодинамические нарушения, а также при локализации плодного яйца в области рудиментарного рога матки.
Кроме того, такой доступ является предпочтительным для хирургов, не владеющих лапароскопией, и у больных, где лапароскопический доступ заведомо затруднен (например, при выраженном ожирение, наличии в брюшной полости значительного количества крови, а также при выраженном спаечном процессе в брюшной полости).
Выбор хирургического доступа и характера операции при трубной беременности зависит от общего состояния больной, объема кровопотери, выраженности спаечного процесса в малом тазе, локализации и размеров плодного яйца, качества эндоскопического оборудования и квалификации врача-эндоскописта.
Реабилитационные мероприятия после внематочной беременности должны быть направлены на восстановление репродуктивной функции после операции.
К таковым относятся:
- предупреждение спаечного процесса;
- контрацепция;
- нормализация гормональных изменений в организме.
Для предупреждения спаечного процесса широко используют физиотерапевтические методы: переменное импульсное магнитное поле низкой частоты, низкочастотный ультразвук, токи надтональной частоты (ультратонотерапия), низкоинтенсивную лазерную терапию, электростимуляцию маточных труб; УВЧ-терапия, электрофорез цинка, лидазы, а также ультразвук в импульсном режиме. На время курса противовоспалительной терапии и еще в течение 1 мес после окончания рекомендуется контрацепция, причем вопрос о ее длительности решается индивидуально, в зависимости от возраста пациентки и особенностей ее репродуктивной функции. Безусловно, следует учитывать желание женщины сохранить репродуктивную функцию. Длительность гормональной контрацепции также сугубо индивидуальна, но обычно она не должна быть менее 6 мес после операции.
После окончания реабилитационных мероприятий, прежде чем рекомендовать пациентке планировать следующую беременность, целесообразно выполнить диагностическую лапароскопию, позволяющую оценить состояние маточной трубы и других органов малого таза. Если при контрольной лапароскопии не выявлено патологических изменений, то пациентке разрешают планировать беременность в следующий менструальный цикл.
Источник: http://presidentclinic.ru/spravochnik-zabolevanij/vnematochnaya-beremennost/
43.Внематочная беременность, прервавшаяся по типу трубного аборта. Клиника, диагностика, лечение, дифф. Диагностика
Внематочная (эктопическая) беременность- беременность при локализации плодногояйца вне полости матки. Внематочнаябеременность в 98,5% случаев локализуетсяв маточных трубах — ампулярном, истмическом или интерстициальном отделе. Редковстречающиеся формы локализациивнематочной беременности-яичники,рудиментарной (зачаточный) рог матки,органы брюшной полости.
Факторы риска развития внематочнойбеременности:
— нарушение нормальной функции маточныхтруб, причиной которого являются анатомические изменения в ее стенкеили окружающих тканях и органах вследствие воспалительных процессов,искусственных абортов, аппендицита,оперативных вмешательств на органахмалого таза, опухолей и опухолевидныхобразований матки придатков, эндометриоза;
— инфантилизм.
По клинической картине различают;
3) Прервавшуюся трубную беременность по типу разрыва трубы
При прогрессирующей (развивающейся)трубной беременностиплодное яйцо имплантируется в эндосальпинксе и, ненаходя здесь достаточных условий длясвоего развития, внедряется в мышечнуюстенку трубы, вызывая ее разрушение.
Растущее плодное яйцо растягиваетистонченные и разрыхленные стенкитрубы, которая принимает веретенообразнуюформу.
Женщина считает себя беременной,появляются сомнительные и вероятныепризнаки беременности (изменениеаппетита, тошнота, слюнотечение,задержка менструации, нагрубание молочных желез). Нередко отмечаютсукровичные выделение из матки.
При общем объективном исследованиивыявляется нагрубание молочных желез.
При гинекологическом исследованииотмечают цианоз и разрыхленностьстенок влагалища и шейки матки, размягчениеперешейка матки и увеличение ее тела,которое отстает от соответствующегосрока маточной беременности.
Заподозритьпрогрессирующую трубную беременностьпозволяет наличие мягковатогоопухолевидного образования, расположенногосбоку и кзади от матки и имеющегоколбасовидную или овоидную форму.Диагнозпрогрессирующего внематочнойбеременности может быть заподозрен наосновании типичного анамнеза: задержкаменструаций от нескольких дней до 2-3недель, боль внизу живота; данныхгинекологического исследования:повышение хорионического гонадотропинав крови и моче. Уточняют диагноз приультразвуковом исследовании, при которомплодное яйцо визуализируется рядом сматкой особенно четкая картина наблюдается при использовании влагалищногодатчика.
Трансвагинальная эхография позволяетдиагностировать прогрессирующуюбеременность, начиная с 1,5 недель послеоплодотворения. В эти сроки плодноеяйцо визуализируется на эхограмме ввиде округлого образования с высокимуровнем звукопроводимости, среднимдиаметром 4-5 мм, сердечные сокращенияэмбриона регистрируются на 3-4 неделепосле зачатия.
При трубном абортеплодное яйцочастично или полностью отслаиваетсяот стенки трубы и сокращениями ееначинает изгоняться через ампулярныйконец в брюшную полость, что проявляетсяприступом боли.
Боль локализуется водной из подвздошных областей и иррадиирует в прямую кишку, бедро,крестец, иногда в лопатку, областьключице (френикус- симптом). Приступсопровождается головокружение, иногдаобмороком. Кровеносные сосуды мелкогокалибра могут тромбироваться, кровотечениепрекращается, боль стихает.
Изгнаниеплодного яйца может повторятьсянеоднократно, поэтому течение трубногоаборта нередко бывает длительным.Излившаяся в полость трубы кровь стекаетв прямокишечно-маточное углубление,формируется заматочная гематома;гематома может быть расположена ивокруг трубы (перитубарная гематома).
Кровь может изливаться в полость матки, что сопровождается появлением кровянистых выделений из влагалища.В промежутках между приступами больнаяможет испытывать постоянную ноющуюболь, тяжесть внизу живота, давление напрямую кишку.
Диагнозтрубного аборта устанавливаетсяна основании типичного анамнеза,сукровичных выделений из половых путей,тянущих болей внизу живота, чередующихсяс приступами болей. Важное значениеимеют анемизация различной степенивыраженности, нагрубание молочныхжелез, выделение молозива.
Отмечаются вздутие живота и отставаниебрюшной стенки от дыхательных экскурсий,при перкуссий – притупление в отлогихместах, при пальпации живот мягкий,болезненный в нижних отделах, могутбыть симптомы раздражения брюшины.
При специальном гинекологическимисследовании, помимо цианоза, обнаруживаютскудные темные кровяные выделения изшеечного канала.
Смещение шейки матки болезненны, увеличение матки несоответствуют сроки задержки менструации (ее размеры меньше), матка несколькоразмягчена, особенно ее перешеек.
Вобласти придатков матки пальпируетсяколбасовидное опухолевидные образование тестоватой консистенции, болезненное,ограниченно подвижное, контуры его нечеткие. Задний и соответствующийбоковой своды могут быть уплощены иливыпячены.Степень выраженности клиническойкартины зависит от интенсивностивнутреннего кровотечения.
Важноедиагностическое значение имеют результатыгистологического исследование соскобаэндометрия: отсутствие элементовплодного яйца при наличии децидуальнойреакции.
С целью диагностики используютпункцию брюшной полости через заднийсвод влагалища, при котором получаюттемную, не свертывающуюся кровь. С цельюдиагностики можно применять лапароскопию.
Разрыв беременной трубыхарактеризуется картиной сильноговнутреннего кровотечения, шока и остройанемии. Разрыв стенки трубы чаще бываетпри локализации беременности вистмическом или интерстициальном ееотделе. Особенно сильным бывает кровотечение при разрыве трубы винтерстициальном отделе, где сосудызначительно крупнее.
Внезапный приступ резкой боли в однойиз подвздошных областей с иррадиацией в прямую кишку, крестец, бедро, ключицусопровождается кратковременной потерейсознания, головокружением, обмороком.Сознание вскоре восстанавливается, нобольная остается вялой, адинамичной,безучастной, с трудом отвечает навопросы. Боль усиливается при движениях больной. Отмечаются резкая бледность,цианоз губ, холодный пот.
Пульс частый,слабого наполнения и напряжения, низкоеартериальное давление. Живот резковздут, больная щадит его при дыхании.Перкуссия и пальпация живота резкоболезненны, при перкуссии в отлогихместах определяется притуплениеперкуторного звука. При пальпациивыраженное напряжение брюшной стенкиотсутствует, отмечаются резкаяболезненность по всему животу положительные симптомы раздражениябрюшины.
При гинекологическом исследованииобнаруживают цианоз влагалища, кровяные выделения иногда отсутствуют.
Введениезаднего зеркала и смешения шейки маткирезко болезненны, задний и боковые сводывлагалища нависают, особенно резкаяболезненность отмечается при пальпации заднего свода.
Матку не всегда удаетсяконтурировать, обычно она несколькоувеличена, размягчена и болезненна. Вобласти придатков матки с одной стороныпальпируется тестоватость без четкихконтуров, иногда определяется пульсация.С диагностической целью при разрывематочной трубы можно использоватьпункцию заднего свода влагалища илапароскопию.
Диагностика редких форм внематочнойбеременности затруднительна. Припрерывании ее в ранние сроки чаще всего устанавливают диагноз трубной беременности и лишь на операции определяют истинную локализацию.
Источник: https://studfile.net/preview/5511614/page:12/
Внематочная беременность: симптомы и лечение

В норме зачатие осуществляется в ампулярной части маточной трубы, и потом оплодотворенная яйцеклетка движется в полость матки, где происходит ее имплантация. Это происходит из-за двигательной функции (перистальтики) маточной трубы и движения ворсинок.
Нормальное прикрепление яйцеклетки в матке зависит от гормонального фона, целостности всех слоев стенки маточной трубы, кровоснабжения и иннервации. Нарушения этих факторов и будет причиной внематочной беременности.
Спровоцировать внематочную беременность также могут:
- Воспаление половых органов, особенно маточных труб (возникают стриктуры, перегибы, закрытие ампулярного конца).
- Анатомические нарушения стенок матки при аборте.
- Половой инфантилизм (извилистые и тонкие маточные трубы).
- Эндометриоз.
- Опухоли.
- Нарушение сократительной функции мышечного аппарата и иннервации маточной трубы.
- Использование внутриматочных контрацептивов.
- Повышенная активность трофобласта (внешний слой плодородного яйца).
- Аномалии развития половых органов.
Классификация внематочной беременности
За местом имплантации:
- Трубная беременность — 97% случаев (имплантация происходит в маточной трубе).
- Яичниковая (на поверхности и внутри яичника).
- Абдоминальная (первичная — когда имплантация происходит в начале беременности, вторична — наступает позже).
- Другие виды (беременность в рудиментарном рогу матки, в широкой связке матки, шейке).
За клиническими проявлениями:
- Прогрессирующая.
- Нарушенная (при которой происходит прерывание внематочной беременности, и заканчивается разрывом маточной трубы или трубным абортом).
Прогрессирующая форма внематочной беременности.
Диагностировать на раннем сроке внематочную беременность сложно, по причине возникновения в организме изменений, характерных для нормальной беременности. Матка увеличивается и размягчается.
Общее состояние женщины удовлетворительное. Присутствуют начальные признаки беременности (изменение аппетита, чувствительности к запахам, тошнота и другие).
Иногда женщин беспокоят болевые ощущения внизу живота.
Постепенно волоски хориона прорастают в стенку маточной трубы все глубже. Последняя не может создать подходящих условий и на ранних сроках беременности (4–7 неделя) происходит прерывание. Патологическое состояние переходит в следующую стадию.
Нарушенная форма внематочной беременности
Тут уже появляется симптоматика, которая зависит от степени кровопотери. Состояние больной может быть нормальным, средней тяжести и тяжелым. Характерные признаки внематочной беременности:
- Боли в животе или тазе (100%).
- Задержка менструаций (73%).
- Кровяные выделения из половых органов (71%).
- Тошнота и рвота (75%).
- Увеличение сердцебиения, падение артериального давления, головокружение (60%).
- Увеличение матки и ее придатков с одной стороны (20%).
Для разрыва маточной трубы характерно появление резкой боли (на фоне нормального состояния) на стороне «беременной» трубы с иррадиацией в прямую кишку, ногу. Часто возникаю тенезмы (ошибочные позывы к дефекации или мочеиспусканию).
Наблюдается апатия, адинамия, бледность кожных покровов и видимых слизистых оболочек, заторможенность, одышка и холодный пот, по причине кровотечения. Систолическое давление падает ниже 80 мм. рт. ст.
Выявляются симптомы раздражения брюшины, что может симулировать абдоминальную патологию.
При трубном аборте происходит отслоение плодного яйца от стенки трубы и изгнание его в брюшную полость. Характерно долгое течение (часто без острых клинических симптомов).
При типичной клинике проявляется схваткообразным болевым синдромом в одной из подвздошной области с иррадиацией в задний проход, бедро, крестец.
Кровь попадает в брюшную полость небольшими порциями, не вызывая перитонеальные симптомы и анемию.
Если зародыш выходит резко, то иногда сопровождается обильным кровотечением, головокружениями и потерей сознания. Иногда отслоение останавливается, боль перестает беспокоить, но потом возобновляется. Кровь собирается в маточно-прямокишечном пространстве и создает гематому, появляется чувство давления на прямую кишку, симптомы раздражения брюшины.Выделения имеют мажущий характер, бывают коричневого или бурого цвета. Иногда выходят обрывки децидуальной оболочки (материнская ткань, необходимая для развития и имплантации зародыша).
Прогрессирующая форма
При гинекологическом осмотре наблюдают цианоз преддверия влагалища, слизистой оболочки и шейки матки. Но есть признаки, которые характерны больше для внематочной беременности.
- Уровень ХГЧ (хорионический гонадотропин, который появляется при беременности) немного ниже, чем при маточной беременности.
- Увеличение матки не соответствует срокам беременности.
- В области придатков прощупывается болезненное образование тестообразной консистенции.
УЗД признаки внематочной беременности:
- Неоднородные придатки и наличие жидкости в брюшной полости (27%).
- Неоднородные структуры в области придатков без свободной жидкости (16%).
- Эктопическое размещение плодородного яйца с живым эмбрионом (13%).
- Эмбрион без сердцебиения с эктопическим положением (7%).
Типы УЗД картины:
- Тип I — эндометрий толщиной от 11 до 25 мм (при отсутствии его деструкции).
- Тип II — полость матки расширена, состав в основном жидкий и неоднородный (за счет сгустков крови и отслоения эндометрия).
- Тип III — замкнутая полость матки.
При отсутствии УЗИ-признаков маточной беременности на ранних сроках и при определении уровня ХГЧ, показана диагностико-лечебная лапароскопия.
Разрыв маточной трубы
Характерна клиника острого живота (острая боль на стороне маточной трубы, мышцы передней брюшной полости напряжены, позитивный симптом раздражения брюшины).
При гинекологическом осмотре (нужно проводить очень осторожно) наблюдается незначительное увеличение матки, введение зеркал и пальпация тканей матки очень болезненная, кровяные выделения темного цвета, через пару часов после боли выделяется децидуальная ткань.
После наступает стабилизация состояния, но при увеличении кровотечения — резко ухудшается (шок).
Трубный аборт
При интенсивной кровопотере наблюдается анемия, уменьшается артериальное давление, учащается пульс. Симптомы острого живота. При осмотре зеркалами отмечается посинение слизистой влагалища, шейки матки, характерные выделения. Задняя стенка может выступать во внутрь (если есть гематома). В крови пониженный гемоглобин, лейкоцитоз.
Шеечная беременность
Редкая форма внематочной беременности, случается 1 раз на 24 000-50 000 беременностей. Характерно развитие и имплантация плодородного яйца в шейки матке.
На УЗИ будет проявляться:
- Отсутствием зародыша в полости матки.
- Присутствием децидуальной ткани.
- Неоднородностью эндометрия.
- Матка выглядит как песочные часы.
- Шейка расширенная. В ней находится плодородное яйцо.
Дифференциальная диагностика
Прогрессирующую трубную беременность нужно отличать от:
- Нормальной беременности в ранние сроки.
- Дисфункциональных маточных кровотечений.
- Хронического воспаления придатков матки.
Разрыв маточной трубы и трубный аборт следует дифференцировать с:
- Перегибом ножки кисты или опухоли яичника.
- Кровоизлиянием в яичник (апоплексия).
- Острым аппендицитом.
- Разрывом печени и селезенки.
- Перфоративной язвой двенадцатиперстной кишки или желудка.
- Эндометриозом.
- Дисфункциональными маточными кровотечениями.
Лечение внематочной беременности
Внематочная беременность является острым состоянием, которое требует неотложной помощи и госпитализации. При госпитализации определяют группу крови и резус-фактор для борьбы с шоком.
Показания к госпитализации:
- Задержка менструаций, присутствие кровянистых выделений из половых органов, боль внизу живота с возможной иррадиацией в ногу, анальное отверстие.
- Задержка + кровянистые выделения + позитивный тест на ХГЧ независимо от присутствия УЗД-признаков внематочной беременности.
При прогрессирующей внематочной беременности на ранних сроках, при отсутствии анатомических изменений в маточной трубе и удовлетворительном состоянии женщины, проводят сальпинготомию (разрезание трубы), удаляют плодородное яйцо, трубу зашивают.
В случае разрыва трубы с шоком, с активным кровотечением, нужно срочное оперативное вмешательство. После остановки кровотечения, начинается переливание крови и интенсивная терапия, чтобы вывести больную из тяжелого состояния. Наилучший метод лечения — это лапароскопия (если нету нужного приспособления — лапаротомия).
Лапароскопия
Проводят удаление крови с брюшной полости, коагуляцию кровоточащих сосудов, сальпинготомию с эвакуацией плодородного яйца с минимальными повреждениями окружающих тканей. Данный вид операции называется органосохраняющим, при котором маточная труба не удаляется. При решении вопроса ее проведения, нужно учитывать такие факторы:
- Желание женщины забеременеть в будущем.
- Анатомические изменения трубы.
- Развитие повторной беременности в оперированной трубе.
- Уровень спаечных процессов.
- Если ситуация этого не позволяет, осуществляется сальпингэктомия (удаление маточной трубы).
Для лечения абдоминальной, шеечной, яичниковой беременности, используют антагонист фолиевой кислоты — метотрексат, который нарушает синтез ДНК и деление клеток. Назначают при уровне ХГЧ выше 10 000 МО/мл крови или размере зародыша меньше 3,5 см.
Дают одноразовую дозу (50 мг. / м²) внутримышечно. Позитивный результат в 85% случаев. Оценивают по уровню ХГЧ. Если он уменьшился не более чем на 15% на протяжении 4–7 дней, вводят еще раз такую же (или большую) дозу, или выполняют лапароскопию.
Противопоказания медикаментозного лечения:
- Анемия.
- Заболевания почек и печени.
- Слабая иммунная система.
- Диабет.
Реабилитация после внематочной беременности
Реабилитация имеет очень важное значение в послеоперационном периоде. Проводятся физиотерапевтические процедуры, вводятся биостимуляторы. После органосохраняющей операции на маточной трубе, нужно позаботиться об возобновлении ее проходимости путем гидротубации. Желательно провести 2-3 курса реабилитационной терапии на протяжении 6 месяцев.
Прогноз после внематочной беременности
Если своевременно предоставлена медицинская помощь, то прогноз благоприятный.
Важно! При присутствии у женщин после перенесенной внематочной беременности воспалительных заболеваний половых органов, дисфункции яичников на фоне бесплодности нужно провести полное обследование и лечение брачной пары.
В случае задержки менструаций нужно сделать тест на беременность. Если он негативный, нужно сдать кровь на ХГЧ и сделать вагинальное УЗД. При появлении кровяных выделений из половых органов и болевого синдрома в животе нужна госпитализация в гинекологический стационар.
Количество прочтений:
Источник: https://ginekologi-msk.ru/info/zabolevaniya/vnematochnaya-beremennost/
