Неполное отторжение эндометрия гистероскопия
Содержание
Патологические процессы, обнаруживаемые при проведении гистероскопии эндометрия | Университетская клиника
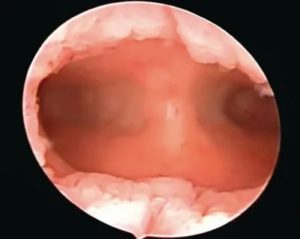
Какие новообразования обнаруживают на гистероскопии эндометрия
С помощью гистероскопии часто выявляются гиперплазия, атрофия и новообразования эндометрия.
Гиперплазия эндометрия, обнаруженная методом гистероскопии
Гиперплазия – нарушение, при котором этот слой ткани утолщается. Патология чаще всего наблюдается у женщин в предклимактерическом в периоде, однако встречается и в более раннем возрасте при нарушении выработки гормонов.
При этом заболевании сосуды матки не могут обеспечить нормальное кровоснабжение всей толщины тканей, что приводит к отторжению разросшегося эндометрия и возникновению кровотечений. Постоянные кровопотери вызывают малокровие (анемию), сопровождающуюся ухудшением общего состояния женщины. Некоторые типы гиперплазии эндометрия склонны к перерождению в рак матки.
Типы гиперплазии эндометрия
| Тип гиперплазии | Картина при проведении гистероскопии | Опасность перерождения в рак |
| Простая | Внутренний слой матки равномерно утолщен, отечен, образует складки. Злокачественное перерождение возникает крайне редко | 1-2% |
| Железистая | На утолщенном эндометрии видны наросты, а отверстия маточных желез имеют неровную (фестончатую) форму. Может сочетаться с атипией – наличием неправильно развитых предраковых клеток в анализах | 1-2%, при обнаружении атипии- 29-30% |
| Железисто-кистозная | На поверхности эндометрия видны наросты и мелкие кисты, наполненные прозрачным или слизистым содержимым. Часто сочетается с атипией – наличием неправильно развитых предраковых клеток в анализах | 3%, при обнаружении атипии- 29-30% |
| Очаговая | Имеются утолщенные участки эндометрия разного размера и формы. Может перерождаться рак | 20% |
| Аденоматозная | В полости матки видны разрастания в виде полипов, имеющие желтоватый, серый цвет иногда покрытые белым налетом. Часто порождается в рак | 50% и более |
| Полиповидная | Эндометрий покрыт мелкими полипами, иногда содержащими бледно-розовые пузырьки. Поверхность матки бугристая с бороздами и ямами. Внутри маточной полости нередко обнаруживаются спайки, которые приходится рассекать во время гистероскопии. | 14% |
| Сложная | При этой патологии сочетается сразу несколько видов гиперплазии, поэтому клиническая картина может быть разной. Поражение также может сочетаться с наличием во взятых образцах предраковых (атипичных) клеток | 3%, с атипией более 30% |
| Гиперплазия с атипией | Может иметь совершенно разные проявления, но в любом случае сопровождается утолщением внутреннего слоя матки. Характеризуется обнаружением во взятом материале неправильно развитых – атипичных клеток, отличающихся от нормальных по форме, размеру и строению. Обнаруживаются клетки в стадии деления, которое тоже происходит неправильно (атипичный митоз) Такое состояние считается предраком | 30% и более |
Атрофия эндометрия, обнаруженная методом гистероскопии
Атрофия эндометрия – при этом состоянии слизистая матки бледная, тонкая, на ней хорошо видны устья яйцеводов. Поверхность внутреннего слоя матки имеет характерный “мраморный” вид, вызванный многочисленными кровоизлияниями, образующими красные и коричневатые пятна.
На эндометрии могут быть видны варикозно расширенные сосуды и спайки в области маточных труб. Даже при малейшем касании инструментом матка кровоточит.
У женщин в период климакса картина атрофии эндометрия считается вариантом нормы и не требует лечения. Такая патология, обнаруженная в молодом возрасте, указывает на дисбаланс гормонов и ранний климакс, поэтому требует лечения. Иначе у женщины разовьется бесплодие, вызванное истончением эндометрия и утраты им способности имплантировать эмбрион
Новообразования и патологии эндометрия, обнаруживаемые методом гистероскопии
На поверхности эндометрия могут обнаруживаться:
- Полипы – выросты разного размера, диаметра и формы. Наличие многочисленных полипов называют полипозом. Наросты могут вызывать кровотечения, перерождается в рак и становится причиной бесплодия. Поэтому они подлежат удалению.
- Кисты – образования, наполненные жидкостью, слизью и кровью. Их причина – закупорка маточных желез, выделяющих слизь, и аденомиоз (маточный эндометриоз) – заболевание, при котором в толще матки образуются полости, наполненные кровью.
- Эндометриоидные ходы возникают из-за прорыва на поверхность матки кисты, наполненной кровью. Они могут постоянно в кровоточить, приводя к появлению мажущих выделений красноватого или коричневого цвета. При большом скоплении эндометриоидных ходов возникает картина ” снежной вьюги” – обильное истечение крови из многочисленных кист.
- Признаки эндометрита – воспаление матки, при котором эндометрий становится ярко-красным с белыми увеличенными устьями маточных желез. Такая картина называется «земляничной поляной».
- Опухоли, которые могут быть доброкачественными (различные виды миом) и злокачественными (рак, саркома). Образование внешне схожи, поэтому точно определить тип опухоли можно только после исследования образцов ткани на гистологию.
Все патологии, обнаруженные при гистероскопии эндометрия, требуют лечения у гинеколога.
ссылкой:
гистероскопия, эндометрий
Источник: https://unclinic.ru/patologicheskie-processy-obnaruzhivaemye-pri-provedenii-gisteroskopii-jendometrija/
Гистероскопия при эндометрите: Показания, Подготовка, Последствия
- Показания к гистероскопии
- Подготовка
- Последствия
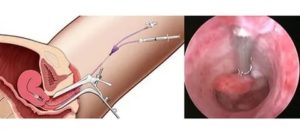
Гистероскопия – термин, происходящий от двух древнегреческих корней – «гистеро» — «матка» и «скопия» — «осмотр». В буквальном смысле это осмотр полости матки при помощи специального инструмента с оптической системой.
Попытки осмотра матки изнутри были еще в прошлом веке, однако на данный момент процедура практически достигла своего совершенства и проводится тонким эндоскопом, снабженным камерой и источником света. Врач может видеть состояние полости матки как в окуляр прибора, так и на экране компьютера.
Гистероскопия. Источник: carmenta-med.ru
На современном рынке медицинской техники существует масса различных моделей гистероскопов или маточных эндоскопов – твердых, гибких, с различными оптическими системами, существуют даже специальные тонкие насадки для нерожавших девушек и даже детские модели.
Эндометрит – это воспаление слизистой оболочки полости матки или слоев эпителиальных клеток, выстилающих внутреннюю поверхность тела матки. Как и любое воспаление, эндометрит встречается в двух видах активности воспалительного процесса:
- Острый – яркий воспалительный ответ, с клиническими симптомами и жалобами пациенток. Такой процесс не остается незамеченным и должен быть качественно пролечен во избежание хронизации процесса.
- Хронический процесс довольно часто становится исходом некачественно пролеченного острого. Особо этому способствует «замкнутость» полости матки и невозможность создания дренажа и оттока. В замкнутом пространстве инфекция очень часто переходит в хроническую форму.
Хронический эндометрит прочно входит в тройку лидеров причин женского бесплодия. Причинами бесплодия становится как вялотекущая инфекция, непосредственно влияющая на плодное яйцо, так и недостаточность или неполноценность эндометрия, неминуемо развивающаяся на фоне длительного хронического воспаления.
Клетки эпителия полости матки повреждаются, утрачивают способность к росту и адекватному ответу на гормональную стимуляцию со стороны половых желез. Эндометрий на фоне хронического эндометрита часто сравниваю с «выжженной землей», на которой не в состоянии закрепиться и питаться зародыш.
Для развития эндометрита всегда необходимы два основных фактора:
- Инфекционный агент. Воспаления без микробов не бывает. Наиболее часто эндометрит вызывают микроорганизмы группы ИППП – хламидии, микоплазмы, гонококки, но последние годы чаще встречаются эндометриты, вызванные условно-патогенной и анаэробной флорой типа кишечных микроорганизмов, стафилококков, стептококков и прочих. Довольно часто процесс включает несколько возбудителей одновременно. Такие «микст-инфекции» крайне сложно диагностировать и лечить.
- Провоцирующий фактор – а именно вторжение в замкнутую условно стерильную полость матки. Наиболее часто такими вторжениями становятся внутриматочные манипуляции – аборты, вакуум-аспирации, выскабливания полости матки, введение внутриматочных контрацептивов. Нередко встречается эндометрит после гистероскопии.
Показания к гистероскопии
Показаний к проведению гистероскопии достаточно много. Им может служить наличие или подозрение на любую внутриматочную патологию:
- Наличие патологических включений в полости матки – подслизистые узлы миома, полипы эндометрия, гиперпластические процессы эндометрия, остатки внутриматочных контрацептивов. В данном случае манипуляция необходима как для подтверждения диагноза, так и для удаления патологического включения или очага.
- Подозрение на рак тела матки – в данном случае процедура проводится для прицельно биопсии эндометрия и верификации диагноза.
- Аденомиоз или эндометриоз матки – в данном случае гистероскопия служит единственным способом получения окончательного подтверждения диагноза и определения стадии аденомиоза.
- Любые неясные маточные кровотечения. Гистероскопия в данном случае является методом ориентировочной и окончательной постановки диагноза и способом получения фрагментов слизистой оболочки матки для гистологического исследования.
- Хронический эндометрит и сопряженное с ним бесплодие – отдельный пункт в показаниях, о котором мы далее поговорим чуть подробнее.
Процедура актуальна именно при наличии или подозрении на хронический эндометрит с неполноценностью эндометрия.
Острый эндометрит является относительным противопоказанием к плановой гистероскопии, как и любое острое состояние.
В редких случаях на фоне острого эндометрита проводят внутриматочную диагностику, однако лучше воздержаться от подобных манипуляций с целью профилактики распространения процесса.
Гистероскопия при эндометрите назначается с несколькими целями.
Подтверждения диагноза – визуального и морфологического.Атрофичный эндометрий на фоне хронического воспалительного процесса имеет вполне типичный вид, он тонок, плохо кровоснабжается, а также визуально не соответствует фазе менструального цикла – то есть у слизистой оболочки полости матки не выражен переход в секреторную фазу цикла в конце которой и должны произойти зачатие и имплантация зародыша в матку.
Получения образцов эндометрия – обязательное условие проведения гистероскопии. Врач в ходе осмотра полости берет фрагменты эндометрия для гистологического исследования, а также – кране желательно – для бактериологического посева. В первом случае образца фиксируются в растворе формалина и отправляются в патологоанатомическую лабораторию для изучения тканей под микроскопом.
Во втором – ткани помещают или «сеют» на питательную среду и отправляют в бактериологическую лабораторию для определения микробного состава и определения чувствительности флоры к антибиотикам. Это очень важно для последующего грамотного назначения терапии.
Исключения синдрома Ашермана – внутриматочных синехий или сращений, которые зачастую являются следствием хронического воспалительного процесса и травм эндометрия. Это тонкие нити соединительно ткани, образованные в ответ на воспаление и травматизацию эндометрия.
Синехии «склеивают» полость матки, нарушают ее проходимость и анатомию, препятсвуют адекватному росту эндометрия и закреплению плодного яйца. В случае обнаружения таких синехий в ходе гистероскопии, врач пересекает их инструментом, освобождая полость.
Важно знать и понимать, что диагноз «хронический эндометрит» должен быть выставлен пациентке только после получения соответствующего гистологического заключения, в котором будут присутствовать клетки воспаления, несоответствие эндометрия фазу менструального цикла, явления атрофии эндометрия и прочими типичными симптомами.
Подготовка
Обсудим основные требования к подготовке к гистероскопии.
Перед назначением процедуры обязательно должен быть сдан блок анализов. В него входят общие анализы крови и мочи, гинекологический мазок, кровь на свертываемость и биохимию, электрокардиограмма. Разумеется, результаты анализов должны быть хорошими, а пациентку должен обязательно осмотреть терапевт и вынести свое заключение о возможности наркоза и оперативного вмешательства.
У пациенток с варикозной болезнью нижних конечностей в перечень данных обследований должен быть добавлен осмотр хирурга и УЗИ вен нижних конечностей. Все пациентки обязательно должны приобрести компрессионные чулки, так как любые операции и манипуляции на органах малого таза сопряжены с повышенным риском тромбообразования.
Очень важным моментом при проведении гистероскопии именно при хроническом эндометрите является день менструального цикла пациентки.
В других случаях (миома матки, полип эндометрия) предпочтительна первая фаза цикла – 7-11 дни цикла, однако именно для диагностики состояния эндометрия для планирования беременности важна вторая фаза цикла – а именно 20-25 дни цикла. Именно в эти дни гинеколог визуально, а врач-гистолог микроскопически сможет оценить, есть ли переход эндометрия в секреторную фазу и полноценен ли эндометрий.
Возможные последствия
Последствия
Как и любое вмешательство в организм, гистероскопия может повлечь за собой ряд последствий, поэтому назначаться она должна по строгим показаниям и после необходимого минимума предварительных обследований. К наиболее частым последствиям внутриматочной манипуляции относят следующие нарушения.
Воспалительные процессы – а именно тот самый эндометрит. Вот такой интересный прочный круг – гистероскопия для диагностики эндометрита сама по себе может к нему привести, особенно если пациентка не подготовлена к манипуляции должным образом, имеет плохие мазки и непролеченные половые инфекции.
Симптомы эндометрита после гистероскопии по сути своей ничем не отличаются от таковых при воспалительном процессе полости матки любой другой этиологии.
Это выделения из половых путей с неприятным цветом и запахом, аномальные кровянистые выделения, боли внизу живота, повышение температуры тела, интоксикация – лихорадки, слабости, жажды, тошноты, появившиеся в течение 1-7 дней после проведения манипуляции.
Именно поэтому пациентка должна иметь хорошие мазки, а после процедуры ей назначают профилактический курс антибиотиков.
На самом деле эндометрит после гистероскопии — не самое частое явление, поскольку проводится в строгих условиях асептики и антисептики под прикрытием антибактериальных препаратов.
Травматизация эндометрия и синдром Ашермана – второй вариант «порочного круга», поскольку любое внутриматочное вмешательство, в том числе и для лечения синехий полости матки, может привести к их появлению или рецидиву. Есть четкая корреляция зависимости синдрома от количества предыдущих вхождений в полость матки – чем больше манипуляции было, тем чаще встречаются синехии.
Перфорации стенки матки – технические осложнения манипуляции, связанные с «продырявливанием» стенки матки инструментом.
Эмболия – поскольку гистероскопия проводится в условиях нагнетания в полость матки жидкости или газа под давлением, то при нарушениях техники операции возможно попадание пузырьков воздуха или жидкости в кровеносное русло и закупоривание ими просвета важных сосудов.Тромбозы – аномальная реакция системы свертывания крови на оперативное вмешательство в виде образования тромбов и миграции их в жизненно важные органы.
Осложнения наркоза – аллергия на компоненты наркоза, проблемы с сердцем, давлением и дыханием при проведении внутривенного наркоза.
Источник: https://Pro-MD.ru/ivf/infertility/female-factor/endometritis/gisteroskopiya-i-endometrit/
Неполное отторжение эндометрия что это такое
Гиперплазия эндометрия – это заболевание, при котором происходит неконтролируемое разрастание ткани, выстилающей изнутри полость матки. Увеличение количества клеток слизистой может происходить по разным причинам и выглядеть по-разному. Гиперплазия очагового типа – одна из самых распространенных форм заболевания, которая требует своевременного лечения.
Матка и эндометрий
Матка – главный орган репродуктивной системы женского организма. Именно здесь происходит зачатие и развитие будущего ребенка. Полость матки состоит из трех слоев ткани:
- периметрий – внешняя оболочка;
- миометрий – средний, мышечный слой;
- эндометрий – слизистая оболочка, выстилающая полость матки.
Матка каждый месяц готовится к оплодотворению и прикреплению зиготы к своим стенкам. Для этого эндометрий полностью обновляется – старый слой отторгается и выходит из полости матки вместе с менструальным кровотечением, а затем растет заново. Эти изменения происходят под воздействием женских половых гормонов – эстрогена и прогестерона.
В начале менструального цикла, толщина эндометрия составляет примерно 5 миллиметров, а к концу цикла, в норме, варьируется от 10 до 15 миллиметров.
Эндометрий состоит из нескольких слоев.
- Функциональный слой – гладкая и ровная поверхность. Состоит из мерцательных клеток, которые покрыты сотнями «ресничек». Колебания волн этих ресничек и помогают яйцеклетке после оплодотворения перемещаться внутри матки.
- Строма – «сетка» соединительных клеток. Строма отвечает за выработку коллагена, защиту от повреждений, питание и отторжение верхнего слоя во время менструации, если не произошло оплодотворение.
- Базальный слой состоит из клеток в виде пузырьков, из которого после месячных начинает свой рост новый сосудистый верхний слой.
- Верхний сосудистый слой изменяется в течение месяца. В самом начале цикла он тонкий и прямой, а ближе к концу разрастается и скручивается. После наступления беременности из этого слоя формируется плацента, питающая эмбрион.
Что такое гиперплазия
Гиперплазия эндометрия – это избыточный рост слизистой матки. Увеличение размеров клеток (разрастание) и их количества приводит к увеличению толщины эндометрия, а также росту самой матки.
Рост желез, которые находятся в толще эндометрия, вызывает избыток эстрогена, повышение гестагена стимулирует деление клеток стромы, а недостаток прогестерона приводит к чрезмерному росту сосудистого верхнего слоя, из-за сбоев в цикле (отсутствия или задержки овуляции и критических дней).
Гиперплазия эндометрия достаточно распространенный диагноз, его ставят рано или поздно каждой пятой женщине и занимает он примерно 10 процентов от всех гинекологических заболеваний. Проблема может касаться как совсем молодых девушек, так и женщин в период менопаузы.
Классификация
Вид разрастания тканей слизистой оболочки обусловлен определенными нарушениями в организме.
- Железистая гиперплазия – самая простоя форма заболевания, образуется за счет разрастания, искривления и расширения желез. Железы тесно прижаты между собой, стромы между ними нет и содержимое свободно может выделяться.
- Железисто-кистозная гиперплазия заключается в разрастании клеток, которые находятся в устье железы под воздействием эстрогена. Это приводит к сужению просвета желез и перекрытию оттока их содержимого, в результате чего железы приобретают вид кисты – наполненного жидкостью пузыря.
- Кистозная гиперплазия – внешне похожа на железисто-кистозную форму, однако, отличается от нее тем, что внутренняя часть эндометрия остается неповрежденной.
Кистозная форма гиперплазии внешне похожа на рак, поэтому после ее удаления необходим тщательный гистологический анализ и дополнительное лечение.
- Очаговая гиперплазия – неравномерное разрастание слизистой. Возвышения на эндометрии внешне напоминают кисты.
- Атипическая – самая опасная форма гиперплазии, риск перерождения в рак составляет более 50 процентов. При атипической гиперплазии разрастания начинаются прямо с самого первого, базального слоя эндометрия. Это вызывает серьезные изменения в строении тканей, мутации и нарушения в структуре.
Очаговая гиперплазия
Толщина эндометрия при очаговой гиперплазии в некоторых местах может достигать шести сантиметров.
Очаговая (полиповидная) гиперплазия – это наросты в полости и канале шейки матки. Полиповидные образования получаются из-за разрастания базального слоя ткани эндометрия. Такой полип состоит из клеток эпителия и, чаще всего, имеет тело и ножку.
Полипы при очаговой гиперплазии могут иметь различный состав клеток. В соответствии с этим разделяют:
- полипы, состоящие из соединительной ткани – фиброзные;
- полипы, образованные в основном из соединительной ткани, но имеющие в составе небольшое количество клеток желез – железисто-фиброзные;
- полипы, состоящие в основном из клеток желез – железистые;
- полипы, состоящие из клеток желез, имеющие в составе атипичные клетки называют аденоматозные. Такой полип всегда является предраковым состоянием.
Железистые и железисто-кистозные полипы при очаговой гиперплазии имеют круглую или овальную форму тела и продолговатую ножку.
Он может быть только один или сразу несколько, располагаются они чаще всего на дне (наверху) матки или около маточных труб.
Внешне полип розового цвета, гладкий и ровный, под микроскопом можно разглядеть различные по величине железы, которые проникают в мышечный слой, склерозированные и расширенные сосуды крови и соединительную ткань.
Причины
Любые изменения в полости матки могут быть вызваны:
- гормональными нарушениями (дисбалансом, недостатком или избытком выработки гормонов);
- инфекционными заболеваниями органов малого таза (вирусные и бактериальные инфекции, заболевания, передающиеся половым путем);
- врожденной патологией репродуктивной системы женщины (неправильное развитие органов малого таза, проблемы с ростом, положением органов, их функциями);
- хирургическими операциями по гинекологии (чисткой и выскабливанием, удалением миом, полипов, кист, спаек, абортами и др.);
- сложными родами, кесаревым сечением;
- генетической предрасположенностью;
- травмами брюшной полости;
- хроническими заболеваниями женских органов;
- заболеваниями печени, гипертонией, сахарным диабетом, ожирением, дисфункцией щитовидной железы;
- резкой отменой или неправильным назначением сильнодействующих гормональных препаратов.
Чаще всего очаговую гиперплазию вызывают гормональные нарушения. Сбои менструального цикла – это прежде всего неправильная выработка гормонов.
Если фолликулы выделяют слишком много эстрогенов, уже созревшая яйцеклетка вовремя не выходит из яичников. Для овуляции также необходим определенный уровень прогестерона и лютеинизирующего гормона.
Все эти нарушения баланса приводят к удлинению первой фазы цикла, а, следовательно, к разрастанию очагов эндометрия.
Недостаток прогестерона провоцирует сильное кровотечение во время менструации, а также неполное отторжение клеток верхнего слоя эндометрия. Симптомом этого будут небольшие выделения с примесью крови в период между критическими днями. В этом случае клетки старого, но не выведенного вовремя эндометрия, становятся очагом для разрастания и образования полипозных наростов в полости матки.
Гиперплазия также часто развивается в результате недостатка выработки эстрогенов. Яйцеклетка в этом случае созревать не будет, соответственно не произойдет и овуляция (выход ее из яичников).
Менструация в итоге все же наступит, хотя, скорее всего, с большой задержкой, при этом будет длительной и необильной.
Такое нарушение, как и в сценарии с недостатком прогестерона, приводит к неполному очищению полости матки от старого эндометрия и образованию на месте неудаленных участков слизистой наростов очаговой гиперплазии.
Диагностика
Лечение очаговой гиперплазии зависит от причины ее возникновения, типа и распространения заболевания. В качестве диагностических процедур назначают.
- Ультразвуковое исследование влагалищным датчиком помогает измерить толщину эндометрия, посчитать и произвести измерения полипов.
- Биопсия эндометрия – забор ткани для гистологического исследования позволяет исключить наличие атипии (предраковых клеток).
- Эхосальпингография позволяет при помощи контрастного вещества рассмотреть более подробно, чем на обычном УЗИ все очаги гиперплазии.
- Гистероскопия – осмотр и забор материала под контролем миниатюрной видеокамеры, позволяет получить максимально полную картину заболевания, а также точечно забрать образцы ткани с нужных участков.
- Чистка (выскабливание) – физическое удаление всего верхнего слоя эндометрия для полного исследования ткани.
Лечение
Еще несколько десятилетий назад лечение очаговой гиперплазии проводилось только в сложных случаях и заключалось в полном или частичном удалении (ампутации) матки.
Современное лечение гинеколог назначает после получения полной картины заболевания. При небольших изменения в матке назначают медикаментозное лечение, если очаги гиперплазии слишком большие или исследование показало наличие атипичных клеток, проводят хирургическое лечение.
Консервативная терапия при очаговой гиперплазии заключается в назначении индивидуальных доз гормоносодержащих препаратов.
- Комбинированные оральные контрацептивы (КОК) («Ярина», «Белара», «Жанин») налаживают женский цикл благодаря урегулированию выработки прогестерона. Такое лечение помогает избавиться от небольших очагов гиперплазии и «научить» организм правильно вырабатывать половые гормоны в будущем.
- Аналоги прогестерона («Утрожестан», «Дюфастон») нормализуют менструальный цикл при недостатке этого гормона.
- Агонисты гонадотропин рилизинг гормона уменьшают чрезмерную выработку эстрогена. Такое лечение постепенно уменьшает толщину слизистой.
Если гиперплазия эндометрия очагового типа была вызвана воспалительными заболеваниями органов малого таза, сначала проводят лечение инфекций и тщательный контроль излеченности, а уже потом, при необходимости, назначают гормональные препараты или оперативное лечение.
Хирургическое лечение очаговой гиперплазии эндометрия:
- Выскабливание – полное удаление верхнего слоя эндометрия при помощи кюретки. Такое лечение проводят под общим наркозом в условиях стационара. Это лечение имитирует «правильную» менструацию и позволяет полностью очистить полость матки от ненужных тканей. Далее назначают гормональные препараты для того, чтобы вырос здоровый новый слизистый слой (эндометрий).
- Криодеструкция – «заморозка» больных участков ткани, которые выходят из полости матки со следующими месячными.
- Прижигание лазером (абляция) – разрушение очаговой гиперплазии при помощи высоких температур.
- Гистерэктомия – полное (или частичное) удаление матки.
Гистерэктомию чаще всего назначают в запущенных случаях очаговой формы эндометриоза или если есть атипичные клетки в полипах, когда риски возникновения рака возрастают, а другое лечение не принесет должного результата.
Очаговая гиперплазия эндометрия – не приговор. После лечения наступит существенное улучшение качества жизни пациентки и, чаще всего, даже возможно наступление беременности у женщин в репродуктивном возрасте. После лечения обязательно наблюдайтесь у гинеколога, так как гиперплазия является часто рецидивирующим заболеванием, от которого легче всего избавиться на самых ранних стадиях.
Источник: https://feedjc.org/nepolnoe-ottorzhenie-jendometrija-chto-jeto-takoe/
Гистероскопия эндометрия — быстро ли растет эндометрий
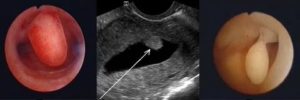
Гистероскопия эндометрия — это лечебно-диагностический метод, зарекомендовавший себя в качестве одного из самых эффективных инструментов изучения внутренней поверхности слизистой матки и удаления небольших образований.
Он заключается во введении в полость органа специальной оптической трубки с видеокамерой на ее конце.
Врач получает полную картину состояния тканей на мониторе компьютера, возможность аккуратного и внимательного удаления патологических тканей без риска травмировать здоровые.
К преимуществам удаления полипа эндометрия гистероскопией относят минимальную травматичность — это малоинвазивный метод, характеризующийся минимальной вероятностью осложнений.
С помощью такого исследования эндометрия врач может обнаружить и своевременно удалить полипы полости матки и цервикального канала, инороднее тела, некоторые миоматозные узлы, сращения (синехии).
Важно, что повторной процедуры для этого не потребуется — все манипуляции проводятся одновременно с диагностикой.Также могут быть задействованы дополнительные методы диагностики, одним из которых выступает биопсия.
Показания к проведению
Данная методика диагностики и лечения дает положительные результаты при подозрении на ряд гинекологических заболеваний, для установления первопричины патологии и при наличии показаний — провести соответствующее лечение.
Врачи назначают проведение данной процедуры в следующих случаях:
- После проведенного аборта и при подозрении на отслоения плаценты.
- При удалении спирали и для удаления иных элементов барьерных типов контрацепции.
- Если диагностированы частые выкидыши, без видимых и установленных ранее причин.
- При устойчивости к проводимой терапии гиперплазии, которая имеет затяжную форму течения.
- При появлении кровянистых выделений между менструациями и после наступления климакса, физических нагрузок и полового контакта, протекающих без видимых на то причин.
- Гистерорезектоскопия эндометрия проводится и при полипах матки, если диагностирован единичный или множественный полипоз, патологи в развитии полости матки.
- При подозрении на эндометриоз и эндометрит, диагностике доброкачественных новообразований и субмукозных миом.
- При подозрении или же выявлении злокачественных типов опухоли в полости матки.
- Как эффективный метод контроля после проведенного на полости матки оперативного вмешательства.
Лечение после гистероскопии
Чтобы беременность после гистероскопии наступила как можно быстрее, женщина должна четко придерживаться всех рекомендаций врача. Стоит учесть следующие особенности:
- в большинстве случаев для восстановления здоровья врач назначит гормональные препараты;
- для нейтрализации инфекции может потребоваться курс антибиотиков после вмешательства;
- в течение определенного периода времени рекомендован половой покой.
Для исключения маточных патологий и мониторинга состояния женщины после гистероскопии врач назначит УЗИ. Плановые обследования позволят вовремя заметить нарушения и при необходимости откорректировать применяемое лечение.
Если женщина будет следовать всем назначениям врача, то быстро сможет восстановить свое репродуктивное здоровье, забеременеть и родить малыша.
Противопоказания
Метод диагностики не применяется при:
- инфекционных или же воспалительных заболеваний, поражающие мочеполовую систему;
- венерологических и паразитических патологиях — хламидиозе, трихомониазе и так далее;
- острых, хроническихзаболевания;
- в период вынашивания плода, если отсутствует необходимость у женщины по тем или иным показаниям прервать беременность;
- при диагностировании миомы, размер которой достигает 6−7 см;
- при диагностировании злокачественных новообразований, очаг которых локализован в шейке матки;
- при слабой свертываемости крови.
Гистероскопия – показания
Разобравшись, какими методами проводится гистероскопия матки, что это такое за процедура выделим основные показания к ее осуществлению.
В большинстве случаев манипуляция проводится с целью уточнения имеющейся информации и постановки окончательного диагноза. Обширность исследований определяется индивидуально.
После предварительного обследования врачи определяют показания для гистероскопии, среди которых можно выделить:
- бесплодие неясного генеза;
- невынашиваемость беременности (2 и более беременностей прерываются спонтанно);
- маточные кровотечения в период менопаузы;
- дисфункциональные маточные кровотечения;
- аномалии развития матки: перегородки, двурогая матка, недоразвитие половины матки;
- подозрения на миому матки;
- полипоз матки;
- признаки рака эндометрия.
Этапы подготовки и проведения
Подготовка перед проведением гистерорезектоскопии предусматривает предварительную сдачу ряда анализов:
- общий и биохимический анализ крови, определение ее группы и резус-фактора;
- исследование на ВИЧ и сифилис, гепатит;
- проведение расширенной коагулограммы;
- мазок из влагалища на показатели микрофлоры, и проведение тестирования на беременность;
- проведение общего анализа мочи.
В ряде случаем потребуется проведение предварительной медикаментозной подготовки:
- прием гормональных препаратов для недопущения кровотечений после оперативного вмешательства;
- антибиотиков — помогают также не допустить заражения после проведенной операции;
- транквилизаторы — помогают нормализовать эмоциональное состояние пациента перед проведением процедуры;
- санация половой системы женщины — чаще всего ее проводят за неделю до даты оперативного вмешательства.
Проводят операцию после подбора и введения анестезии, заводя эндоскоп в полость матки — для этого специальными приборами расширяют цервикальный канал, шейку матки и после проводят введение зонда и исследование внутренних поверхностей мочеполовой системы.
Для получения более точных результатов — полость влагалища обрабатывается специальным раствором, который смягчит стенки органа и позволит расширить площадь исследования. Если есть необходимость — при помощи специальных насадок для эндоскопа проводится забор биоматериала, мини-операции.
Период восстановления
После гистерорезектоскопии — женщина может наблюдать у себя коричневато-кровянистые выделения на белье. Это считается нормой, поскольку травмируются стенки полости матки — средняя продолжительность выделений 2−3 дня, хотя может достигать этот срок и 1−2 недели.
Соответственно период восстановления у женщины минимум 2 недели, после проведенной гистерорезектоскопии, но минимум на протяжении месяца пациентка должна:
- воздержаться от секса;
- принимать противовоспалительные препараты;
- проводить противоинфекционные мероприятия — спринцевания, ванночки с добавлением отваров трав, введение тампонов, пропитанных медикаментозными растворами.
Гистероскопия – противопоказания
Как и другие хирургические вмешательства, гистероскопия имеет ряд противопоказаний.
Перед назначением обследования врачи внимательно изучают анамнез пациентки, исключают наличие хронических инфекций и воспалительных процессов в организме женщины.
По результатам проведенных анализов не всем женщинам, нуждающимся в диагностике заболевания, назначается гистероскопия: противопоказания к операции врачи называют следующие:
Источник: https://xn----7sbbabkwnixgwr4a5a.xn--p1ai/endoskopicheskoe-issledovanie/gisteroskopiya-i-beremennost.html
Полип эндометрия. Гиперплазия эндометрия
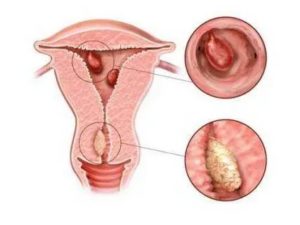
Для того, чтобы было легче понять эту тему, давайте вспомним, как устроена матка. Матка напоминает по форме грушу, внутри у нее есть полость — это то место, где расположены семечки у груши.
Изнутри полость матки выстлана слизистой оболочкой, которая называется эндометрием. У этой оболочки есть два слоя: базальный и функциональный. Из базального слоя во время каждого менструального цикла вырастает новый слой, который и называется “функциональным”.
В случае отсутствия беременности он отторгается во время менструации.
Полипы представляют собой выросты из этой слизистой оболочки и имеют округлую или продолговатую форму различного размера, но чаще всего по размеру они не более 1-2 см.
Полип может расти не только из базального слоя, но и из функционального, и это имеет важное значение.
Полипы функционального слоя отторгаются во время менструации и не требуют никакого лечения, в то время как полипы из базального слоя сами отторгнуться не могут и требуют удаления.
Полипы чаще всего проявляют себя межменструальными кровянистыми выделениями, обильными длительными менструациями, кровянистыми выделениями до менструации, во время овуляции, а также после полового акта или при физической активности. Часть полипов бессимптомна, то есть выявляется случайно во время УЗИ. Полипы также могут мешать наступлению беременности, то есть быть причиной бесплодия.
Диагностика полипов
Диагностика полипов довольно простая, их легко увидеть во время обычного УЗИ.
После первоначальной постановки диагноза необходимо повторить УЗИ после менструации, чтобы убедиться, какой это полип: если функциональный, то он исчезнет, а если полип из базального слоя, то он останется.
В некоторых случаях вам могут назначить лекарственный препарат на период второй фазы цикла, чтобы “улучшить” отторжение эндометрия во время менструации.
В сомнительных случаях УЗИ дополняют введением в полость матки небольшого количества физраствора, это позволяет расширить полость матки и подробнее рассмотреть наличие полипов.
Полипы в подавляющем большинстве случаев доброкачественные, но все же они требуют обязательного гистологического исследования после удаления.
Нередко возникает ситуация, когда полип эндометрия не виден при УЗИ, но его признаки выявляют в результатах аспирационной биопсии эндометрия и после этого назначают выскабливание. Это не совсем верно.
Аспирационная биопсия чаще всего показывает наличие функциональных полипов, которые, как я уже писал выше, не требуют удаления.
Полипы, растущие из базального слоя требуют только удаления, лекарственные препараты на них не оказывают никакого воздействия. Их удаляют путем гистерорезектоскопии. Процедура амбулаторная, занимает 10-15 минут и требует нахождения в клинике не более 2-3 часов.
Лечение полипов эндометрия
Под внутривенной анестезией (по сути медикаментозным сном) в полость матки через влагалище и канал шейки матки вводят тонкую трубочку с камерой на конце. Внутри этой трубочки есть канал для введения инструментов. Под контролем зрения полип срезают у основания, а ложе полипа прижигают. Вот и вся процедура. Удаленный полип отправляют на гистологическое исследование.
Почему растут полипы никто не знает, никакой связи полипов с “гормональными нарушениями” нет. Никаких способов профилактики полипов не существует. Нередко после удаления полипов назначаются контрацептивы, однако нет достоверных исследований, показывающих, что это снижает вероятность рецидива.
Беременнеть после удаления полипа эндометрия можно, пропустив один менструальный цикл. Таким образом, если диагностирован полип, его просто надо удалить и все, никаких дополнительных действий после этого не требуется. Удаление полипа не травматичная операция, имеющая минимальные риски и довольно простая по исполнению.
Важно удалять полип именно под контролем зрения и обязательно прижечь его ложе. До сих пор в ряде клиник полип эндометрия удаляют вслепую, путем выскабливания стенок матки кюреткой. При этом можно срезать только выступающую часть полипа, а это в последующем приводит к рецидиву.На самом деле, наиболее частой причиной рецидива этого заболевания является недостаточно качественное удаление данного образования.
Гиперплазия эндометрия — в отличии от полипа это уже полное утолщение всей слизистой оболочки матки. Существует два вида гиперплазии: простая и сложная. Простая гиперплазия — проблема одного конкретного менструального цикла. Рост эндометрия запускают эстрогены, вырабатываемые яичниками во время первой фазы менструального цикла.
Они увеличивают именно толщину слизистой оболочки. Этот процесс должен остановиться как только произойдет овуляция, после этого на смену эстрогенам приходит прогестерон — второй женский гормон, который останавливает рост эндометрия в толщину и начинает его подготовку к началу беременности.
Таким образом, если овуляция не происходит, эндометрий продолжает расти дальше, как правило, при этом в яичнике формируется фолликулярная киста из доминантного фолликула, который не лопнул. Клинически это проявляется задержкой менструации.
Чаще всего такую ситуацию можно встретить после смены климата или у женщин накануне менопаузы, когда регуляция менструального цикла начинает давать сбой.
Простая гиперплазия эндометрия
Простая гиперплазия эндометрия возникает также при синдроме поликистозных яичников. В этом случае фолликулы не зреют, но их довольно много и они суммарно производят достаточно много эстрогенов, выращивающих эндометрий.
Так как овуляции при этом синдроме не происходит, желтое тело не образуется, соответственно прогестерон не вырабатывается и по сути некому остановить рост слизистой оболочки.
У таких пациенток также месячные идут с большими задержками.
При возникновении простой гиперплазии эндометрий на УЗИ выглядит утолщенным, и чаще всего это сочетается с наличием в яичнике функциональной кисты или с поликистозной структурой яичников. Так как простая гиперплазия эндометрия — это ошибка одного конкретного цикла, то данное состояние не опасно.
При наличии такой гиперплазии выскабливание полости матки не требуется. Назначается специальный лекарственный препарат на 10 дней (подобное лечение еще называют “гормональным кюретажем”), после чего проходит самостоятельная менструация (чаще всего довольно обильная) и толщину эндометрия оценивают еще раз.
В подавляющем большинстве случаев он бывает тонким и не измененным. Все, на этом лечение данного заболевания заканчивается, при этом функциональная киста исчезает тоже. Если гиперплазия эндометрия была обусловлена синдромом поликистозных яичников, лечение назначают в отношении именно этого заболевания.
Сложная гиперплазия эндометрия
Сложная гиперплазия эндометрия — это уже серьезное состояние, которое имеет риск перейти в онкологическое заболевание. Скорее всего в основе формирования этого заболевания лежит поломка в ростковом слое эндометрия.
Чаще всего утолщение эндометрия при “сложной” гиперплазии не сопровождается функциональной кистой или поликистозом яичников, то есть не всегда присутствует причинно-следственная связь, хотя она и не исключается. Чаще всего сложная гиперплазия возникает ближе к менопаузе или уже после ее наступления.
Избыточная масса тела, сахарный диабет, нерегулярный менструальный цикл и возраст старше 35 лет также являются факторами риска для развития сложной гиперплазии.
При УЗИ можно только заподозрить наличие сложной гиперплазии, в частности эндометрий будет утолщен сразу же после менструации, такая гиперплазия не реагирует на “гормональный кюретаж” то есть не отторгается полностью после приема гестагенных препаратов. Золотым стандартом диагностики гиперплазии эндометрия является гистологический метод.Предварительно доктор может взять у вас биопсию эндометрия, в которой могут быть выявлены атипические клетки, но окончательный диагноз ставится только после проведения выскабливания. Такое выскабливание еще называют лечебно-диагностическим, поскольку при этом удаляется весь измененный эндометрий, и он подвергается гистологическому исследованию.
Лечение гиперплазии эндометрия
Для лечения сложной гиперплазии эндометрия применяются несколько подходов. Врач может назначить инъекции специального препарата (гестагена), который вызывает временную атрофию эндометрия, такое лечение занимает около 6 месяцев.
С той же целью могут применять препараты, которые вызывают искусственную менопаузу. Эффективность такого лечения достаточно высокая, более того, пациентка может впоследствии даже беременеть, то есть эндометрий восстанавливается полностью, сохраняя все свои функции.
Для профилактики рецидивов после основного этапа лечения нередко в полость матки устанавливают специальную гормон-содержащую спираль “Мирена”.
При определенных видах сложной гиперплазии и при сочетании ее с другими сопутствующими заболеваниями предпочтение отдают удалению матки, так как сложная гиперплазия может перейти в рак эндометрия.
Диагноз “гиперплазия эндометрия” в большинстве случаев не опасен, главное не пропустить наличия “сложной гиперплазии”, но, к счастью, это состояние встречается намного реже.
Надеюсь стало понятным, что эти два вида гиперплазии отличаются друг от друга, поэтому важно, чтобы в гистологическом заключении было написано какой именно вид гиперплазии у вас выявлен.
Нередко гистологии не используют подобную классификацию или неправильно интерпретируют гистологическую картину, ставят “сложную гиперплазию” там, где ее нет.Совет: если вы получили заключение, что у вас есть признаки сложной гиперплазии, то заберите стекла препарата и проконсультируйте их еще раз в ведущей онкологической клинике. На основании своей практики могу сказать, что довольно часто этот неприятный диагноз снимают и оказывается, что нет даже простой гиперплазии.
Если у вас выявили простую гиперплазию, важно разобраться, что привело к избыточной продукции эстрогенов: киста, поликистозные яичники и устранить причину.
То есть при наличии простой гиперплазии — лечат не эндометрий, а состояния, приведшие к ее появлению.
Функциональная киста — это ошибка одного цикла, поэтому тут лечение не нужно, а вот синдром поликистозных яичников требует коррекции.
24.11.2017
Полип эндометрия. Гиперплазия эндометрия
Для того, чтобы было легче понять эту тему, давайте вспомним, как устроена матка. Матка напоминает по форме грушу, внутри у нее есть полость — это то место, где расположены семечки у груши.
выскабливание гиперплазия эндометрия полип эндометрия
57837 0
Источник: https://www.sovetginekologa.ru/blog/polip-endometriya-giperplaziya-endometriya/
