Что такое функциональная диагностика в гинекологии
Содержание
Функциональная диагностика: 8 методов обследования, показания и противопоказания

Исследование может проводиться у здоровых лиц или для диагностики определённых заболеваний. У здоровых лиц функциональные тесты проводятся с целью оценки функции органов или систем перед сложными экспедициями, командировками, работой, требующей больших физических и психических усилий.
Для диагностики заболеваний на определённое исследование направляет специалист.
Чем занимается врач функциональной диагностики
Врач функциональной диагностики оказывает квалифицированную специализированную помощь в своей области знаний. Он проводит исследование функции той или иной системы организма человека с помощью специальной аппаратуры для определения состояния органов и тканей, определения патологических состояний на ранних этапах развития, их характеристики.
Врач обследует пациентов перед операцией, во время проведения определённых этапов диспансеризации, беременных во время проведения плановых осмотров и.т.д.
В крупных больницах есть отделения функциональной диагностики. В небольших — кабинет функциональной диагностики.
Электрокардиография
Метод регистрации электрических потенциалов сердца. Опыты по регистрации электрических импульсов сердца впервые провёл Эйнтховен. В 1924 году ему была присуждена Нобелевская премия по медицине и физиологии за создание первого ЭКГ аппарата.
Обычно ЭКГ регистрируется в 12 отведениях: 3 стандартных отведения, 3 усиленных и 6 грудных.
Дополнительные отведения используются для диагностики инфаркта миокарда заднебазальных отделов левого желудочка (однополюсные или двухполюсные по Небу).
Запись производится в спокойном состоянии пациента при нормальном дыхании. Вначале регистрируются на плёнке стандартные отведения, затем усиленные и грудные.
ЭКГ с нагрузкой
Более простой в проведении и не требующий дополнительного оборудования метод — требуется только электрокардиограф и секундомер. Есть несколько вариантов его проведения.
Метод Мартине. Пациенту снимают ЭКГ покоя. Затем исследуемый должен сделать 20 приседаний и после этого снова записывают электрокардиограмму сразу после нагрузки и через 3 минуты. С помощью теста можно оценить способность организма восстанавливаться после физических нагрузок и скорость восстановления, оценить переносимость нагрузок.
Аналогично проводится беговая проба, когда испытуемому предлагают пробежать на месте в течение 15 секунд или идти в быстром темпе в течение 3 минут.
Велоэргометрия
Проба проводится для диагностики ИБС. Исследование проводит врач, который владеет навыками оказания сердечно-лёгочной реанимации.
Сам прибор для проведения пробы представляет собой велотренажёр, к которому «подсоединён» аппарат ЭКГ, регистрирующий биопотенциалы сердца.
Аппарат передаёт данные на компьютер, на экране монитора которого врач видит кардиограмму пациента.
Во время всего исследования проводится регистрация электрических импульсов сердца и измеряется АД с определенной периодичностью (до 1 раза в 5 минут, может быть чаще). Нагрузка может быть нарастающей или постоянной.Во время пробы отмечается нарастание ЧСС, темпы нарастания АД, отмечаются изменения на ЭКГ.
После прекращения нагрузки кардиограмма снимается ещё до 3-5 минут периода восстановления, пока показатели не вернутся к нормальным для конкретного пациента.
Вместо велотренажёра может использоваться беговая дорожка. Такое исследование уже называется «Тредмил-тест» и имеет свои рассчитанные нормы.
Метод позволяет регистрировать потенциалы ЭКГ в течение суток. Обследуемый ведёт дневник, в котором регистрирует эпизоды физических нагрузок, эмоциональных стрессов, волнения, приём пищи. Отмечает время, в которое это событие произошло. Также в дневник заносятся жалобы пациента (на боль в области сердца, перебои в работе сердца, учащённое сердцебиение и.т.д.).
Затем запись расшифровывается с помощью компьютерной программы, результаты сопоставляются с записями в дневнике. Исходя из полученных данных врач устанавливает правильный диагноз.
СМАД (суточное мониторирование артериального давления)
Принцип тот же, что и у «холтера». В течение суток пациент носит аппарат, который с заданной периодичностью измеряет у него артериальное давление. По тому же принципу пациент ведёт дневник.
Есть некоторые дополнительные правила. Во время измерения АД рука пациента должна находиться в неподвижном состоянии. Например, если аппарат начинает работать во время ходьбы, необходимо остановиться и вытянуть руку вдоль туловища. При измерении АД в покое необходимо соблюдать все те правила, которые установлены для измерения давления обычным тонометром.
Показания: артериальная гипертензия «белого халата», АГ в сочетании с другими заболеваниями сердца, симптоматическая АГ, диагностика гипотензивных состояний, коррекция методов медикаментозного лечения.
В поликлиническом звене используются аппараты для неизвазивного измерения артериального давления аускультативным или осциллометрическим методом.
Инвазивный метод измерения АД используется в кардиохирургии.Для диагностики важен средний результат систолического, диастолического и пульсового АД, вариабельность давления и частота повышения сверх цифр 140 и 80 мм.рт.ст. или понижения до 90 и 60 мм.рт.ст и меньше.
Электроэнцефалография
Метод исследования биопотенциалов головного мозга. ЭЭГ регистрируют с помощью накладываемых на голову электродов. Есть два способа регистрации ЭЭГ — монополярный и биполярный. Биполярный способ позволяет обнаруживать патологические образования в головном мозге (например, опухоли), регистрируя потенциал, возникающий между двумя активными электродами.
Монополярный способ регистрации ЭЭГ позволяет исследовать колебания и их амплитуду, оценить мозговую активность, диагностировать дистрофические и дегенеративные заболевания мозга.
Электронейромиография
Метод позволяет исследовать функцию возбудимых тканей, к которым относятся нервная и мышечная ткань.
Оценивается состояние всего пути, который проходит нервный импульс: начиная от корешком спинного мозга и заканчивая нейромышечным синапсом.
Данная методика позволяет отличить поражение мышцы, нейрона или проводящего пути. Она может оказаться полезной при диагностике демиелинизирующих заболеваний.
Спирография
Метод исследования функции внешнего дыхания. Измеряется дыхательный объём, скорость форсированного выдоха, остаточный объём воздуха после максимального выдоха и другие показатели. В дополнение можно провести тест с бронходилататорами и оценить, как изменятся показатели спирограммы.
Тест ценный в плане диагностики бронхиальной астмы, хронических обструктивных заболеваний лёгких.
В поликлинике направить при наличии определённых показаний могут:
- терапевт;
- кардиолог;
- невролог;
- офтальмолог;
- ЛОР;
- психиатр;
- хирург.
Стандартное ЭКГ в 12 отведениях специальной подготовки не требует.
За 48 часов исключают приём бета-блокаторов, за 24 часа до процедуры исключают нитраты и другие лекарственные препараты, влияющие на работу сердца. Препараты исключаются только после консультации с направившим на исследование врачом!
За 2 часа до теста необходимо воздержаться от курения, еды или питья. Пить можно только воду.
Спирометрия подготовка
Перед исследованием необходимо временно отменить ингаляционные препараты в соответствии с рекомендацией врача.
Исследование проводится натощак, после 20 минутного отдыха, накануне не употреблять крепкий чай или кофе.
ЭЭГ подготовка
Перед процедурой требуется отмена некоторых лекарственных препаратов (транквилизаторов, противосудорожных). Запрещается перед процедурой употреблять кофе, алкоголь, энергетические напитки. Также необходимо снять все металлические украшения с головы (серьги, пирсинг и.т.д.).
Электронейромиография
Специальной подготовки исследование не требует. Следует оповестить врача, если вы принимаете миорелаксанты. За 3 часа до исследования следует воздержаться от приёма пищи и употребления крепкого чая, кофе, колы, энергетиков, шоколада.
Интерпретация результатов
Заключение по результатам обследования может сделать врач функциональной диагностики.
Заключение не является диагнозом! Диагноз ставится только лечащим врачом и ни в коем случае не врачом функциональной диагностики!
Интерпретирует результат только врач, назначивший обследование. При формулировке диагноза врач ориентируется не только на данные, полученные при проведении функциональных проб, а на результаты комплексного обследования пациента.
Цены на самые популярные методы функциональной диагностики
Цены зависят от клиники, в которой проводится исследование, от количества процедур, которые входят в проведение. Например, электрофизиологические методы сравнительно дорогие — стоимость исследований варьирует от 4 до 14 тысяч, в зависимости от сложности.
Исследование сердечно-сосудистой системы стоит немного дешевле от 1 000 до 5 000 рублей, в зависимости от исследования.
Спирография может стоить от 1000 до 8 тысяч рублей.
Приводить стоимость конкретного исследования не имеет смысла, так как в разных городах у разных клиник есть свой прейскурант.
Функциональная диагностика – это совокупность приёмов и исследований, проводимых с помощью специального оборудования, направленных на изучения функции органов или систем.
Методы функциональной диагностики дополняют методы физикального обследования.
И позволяют уточнить многие данные, которые врач получает при осмотре пациента. Исследовать можно любую систему: дыхательную, сердечно-сосудистую, нервную и.т.д. — выяснить, как они работают и могут ли справиться с допустимыми нагрузками. С помощью функциональных исследований врач может назначить лечение или откорректировать терапию.
Методы с течением времени совершенствуются, аппаратура становится все более точной и уменьшается её стоимость, что делает методы доступными для проведения в рутинной практике.
Оценка статьи
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
(9 5,00 из 5)
Загрузка…
Если Вам понравилась статья, поделитесь ею с друзьями!
Вам будет интересно
Источник: https://UstamiVrachey.ru/analizy/funktsionalnaya-diagnostika
Диагностика гинекологических заболеваний | Университетская клиника

Лечение патологий женской репродуктивной сферы невозможно без правильной гинекологической диагностики, во время которой выявляются болезни половой сферы, их степень тяжести и возникшие осложнения. Обследование на обнаружение гинекологических заболеваний в «Университетской клинике» проводится в несколько этапов.
Диагностика гинекологических заболеваний
Беседа с женщиной и выявление проблем в области гинекологии
На этом этапе проводится сбор анамнеза – сведений о репродуктивном здоровье пациентки. Врач расспрашивает обо всех имеющихся жалобах, времени их появления, очередности возникновения, возможной связи с какими-либо проблемами или событиями. Собираются данные о гинекологических патологиях и вероятных рисках, которые могут вызвать женские болезни.
Врач узнаёт у пациентки:
- Сведения о менструальном цикле – сроки начала, регулярность, продолжительность, интенсивность, болезненность.
- Информацию об интимной жизни и контрацепции – сроки начала, методы предохранения, имеющиеся проблемы.
- Акушерско-гинекологические данные (акушерский анамнез) – количество родов, абортов, выкидышей, имевшихся осложнений беременности и родов.
- Сведения о профессиональной деятельности, которые могут вызвать гинекологические проблемы, – вредные и тяжелые условия труда, стрессовая обстановка, переохлаждения и другие негативные факторы.
- Наличие заболеваний, не связанных с репродуктивной функцией (экстрагенитальных), – болезней внутренних органов, нарушений обмена веществ, которые могли повлиять на репродуктивную систему.
- Наличие недавно перенесенных операций и травм.
Гинекологический осмотр
Этот метод диагностики гинекологических заболеваний у женщин проводится на гинекологическом кресле. Во время него врач может прощупать имеющиеся образования, уплотнения, обнаружить признаки воспаления, выпадения или смещения репродуктивных органов.
Проводится осмотр с помощью гинекологического зеркала. Это устройство позволяет зрительно обследовать шейку матки и слизистую половых путей.
Берутся мазки:
Проводится кольпоскопия – осмотр шейки матки с помощью прибора кольпоскопа, дающего увеличенное изображение слизистой. При необходимости делают расширенную кольпоскопию. Во время нее шейка матки смазывается слабым раствором йода или уксуса, делающим изменённые очаги более явными. Обследование выявляет эрозию, дисплазию, полипы, кисты и другие изменения.
При необходимости проводится биопсия подозрительных участков слизистой: с помощью специальных приборов берутся небольшие фрагменты ткани для последующего анализа в лаборатории. Такая процедура назначается при подозрении на раковые и предраковые поражения.Гинеколог ощупывает грудь женщины, выявляя уплотнения, выделения из сосков, болезненные участки. При обнаружении патологических изменений пациентку направляют к маммологу.
Ультразвуковое обследование в диагностике гинекологических заболеваний
Осмотр гинеколога очень часто сочетается с УЗИ. Процедура позволяет осмотреть органы малого таза, обнаружив опухоли, воспаление, кисты, спаечные процессы, недоразвитие органов, их деформацию, смещение и другие патологические процессы.
УЗИ применяется для дифференциальной диагностики гинекологических заболеваний с аппендицитом, циститом, колитом и другими болезнями.
Ультразвуковая методика дает возможность выявить даже небольшие патологические очаги, которые нельзя обнаружить с помощью обычного обследования на кресле.
Для проведения гинекологической УЗИ-диагностики используются специальные датчики (трансдьюсеры). Устройство подает ультразвуковой сигнал, принимает его и передает в компьютер. Специальная программа перерабатывает полученные данные и выдает на монитор в виде черно-белого изображения.
Существует три способа ультразвуковых исследований, применяемых для выявления гинекологических патологий:
Применение гистероскопии при диагностике гинекологических заболеваний
Во время этой процедуры врач вводит внутрь матки специальный прибор – гистероскоп. Это устройство снабжено миниатюрной камерой и источником света, получающим изображение слизистой и передающим его на монитор.
Гистероскопия
Применение гистероскопии в диагностике и лечении гинекологических заболеваний позволяет хорошо рассмотреть матку изнутри, выявив даже незначительные образования, которые не видны на УЗИ.
Лабораторные исследования
Для правильной постановки диагноза женщина сдает анализы, позволяющие уточнить характер патологии и провести дифференциальную диагностику с другими болезнями, дающими похожие симптомы. Лабораторный метод выявляет причины гинекологических заболеваний и их осложнения. Чаще всего пациенткам назначаются:
- ПЦР-диагностика, обнаруживающая различные половые инфекции, в том числе протекающие скрыто. Более функциональный вариант такого исследования – Фемофлор, выявляющий наличие разнообразной патологической флоры.
- Общий анализ крови и мочи, по которым можно определить болезни почек, часто сопровождающие гинекологические патологии, анемию (малокровие), вызванные кровотечениями, воспалительные процессы.
- Анализ крови на сахар. Сахарный диабет провоцирует молочницу и другие воспалительные процессы слизистой половых органов.
- Биохимическое исследование крови, позволяющее выявить заболевания внутренних органов, повлиявшие на репродуктивную систему.
- Анализ крови на гормоны. Это исследование помогает обнаружить заболевания, вызванные различными гормональными сбоями и неправильной работой желез, вырабатывающих гормональные вещества.
- Иммунологические исследования, назначаемые при подозрении на иммунные причины гинекологических болезней. Такая диагностика выявляет заболевания, при которых иммунитет по каким-то причинам начинает атаковать репродуктивную систему женщины.
Иммунологические исследования
Кроме гистероскопии, УЗИ и лабораторной диагностики гинекологическим больным иногда нужна консультация других специалистов – уролога, маммолога, онколога.
Преимущества проведения диагностики гинекологических заболеваний в «Университетской клинике»
- Наличие современного ультразвукового, эндоскопического и другого оборудования, позволяющих осуществлять проведение диагностики гинекологических заболеваний разными методами, получая максимально точные результаты.
- Возможность сдать практически все виды анализов, назначаемых при подозрении на гинекологические патологии.
- Отсутствие очередей на любые виды процедур и возможность пройти их по предварительной записи в наиболее удобное время.
- Наличие в штате компетентных врачей-экспертов, которые расшифруют данные диагностики и расскажут о причинах и вероятных последствиях выявленных заболеваний.
- Возможность диагностики гинекологических заболеваний при помощи методов, дающих максимальный эффект.
Отсутствие очередей в клиникеВрачи высокой квалификации
Специалисты Университетской клиники постоянно повышают свой профессиональный уровень и всегда находятся в курсе передовых медицинских технологий.
Поэтому, обратившись в это лечебное учреждение, можно выявить гинекологические патологии с помощью самых передовых диагностических методов.
Источник: https://unclinic.ru/ginekologija/diagnostika-ginekologicheskih-zabolevanij/
Тесты функциональной диагностики в гинекологической практике

Тесты функциональной диагностики – это несколько простых методов, которые используются в гинекологии для определения функционального состояния репродуктивной системы женщины. Овуляция – это период менструального цикла, когда созревший фолликул выходит из яичника. Без овуляции наступление беременности является невозможным.
У многих женщин, столкнувшихся с проблемой бесплодия, цикл может быть регулярным, своевременным и внешне совершенно ничем не отличающийся от нормального менструального цикла. Но в то же время, овуляция у них не наступает, то есть цикл является ановуляторным.
В современной гинекологической практике тесты функциональной диагностики используются именно с целью выяснить – наступает ли у женщины овуляция?
Симптом «зрачка» — способ контроля секреции эстрогенов
Симптом «зрачка» — простой метод функциональной диагностики, позволяющей судить о продукции яичниками гормонов эстрогенов. Выполняется исследование посредством гинекологического осмотра внутренних половых органов в зеркалах.
При нормальном двухфазном менструальном цикле, начиная с 5-го дня фолликулиновой фазы, секреция эстрогена повышается. С этого же момента наружное отверстие цервикального канала шейки матки начинает расширяться.
Максимальное расширение наступает в момент овуляции, на что влияет пиковая концентрация эстрогенов. После овуляции секреция эстрогенов снижается, и отверстие цервикального канала закрывается.Визуально во время гинекологического осмотра в зеркалах открытый цервикальный канал напоминает человеческий «зрачок». По степени расширения наружного зева цервикального канала можно примерно судить о том, в какой фазе менструального цикла находится женщина.
Симптом растяжения шеечной слизи говорит о наступлении овуляции
Под влиянием эстрогенов в цервикальном канале шейки матки продуцируется шеечная слизь – специфическое вещество, состоящие в основном из гликопротеинов, густой, вязкой консистенции. Шеечная слизь образует своеобразную пробку в шейке матки, препятствуя, таким образом, проникновению инфекционных агентов из влагалища в полость матки.
Чем выше концентрация эстрогенов в организме женщины – тем более густой и вязкой будет шеечная слизь. Симптом растяжения шеечной слизи заключается в том, что во время овуляции, в связи с высокой концентрацией эстрогенов, слизь будет максимально густой, и при попытке растянуть нить такой слизи между браншами пинцета, нить слизи не будет разрываться.
Длина растяжения такой нити в момент овуляции может достигать 15 см.
Симптом папоротника — рисунок, подтверждающий овуляцию
Еще один метод функциональной диагностики, связанный с шеечной слизью. При нахождении мазка шеечной слизи на воздухе, она имеет свойство кристаллизироваться, образуя на предметном стеклышке определенный рисунок, похожий на лист папоротника.
Интенсивность кристаллизации напрямую зависит от концентрации эстрогенов. После высушивания мазка слизи, предметное стеклышко рассматривают под микроскопом.
Если слизь визуализируются в виде отдельных стеблей папоротника – секреция эстрогенов в организме минимальная, то есть женщина находится в ранней фолликулиновой фазе менструального цикла. Насыщенный рисунок листа папоротника говорит об умеренной секреции эстрогенов и средней фолликулиновой фазе.
В момент овуляции кристаллизация будет максимальной, под микроскопом можно увидеть толстые стебли папоротника и четкие листочки, отходящие от них под прямым углом. Отсутствие рисунка, в свою очередь, будет говорить об эстрогенной недостаточности организма.
Кариопикнотический индекс – информативный метод функциональной диагностики
Кариопикнотический индекс (КПИ) – это соотношение ороговевающих и промежуточных клеток влагалищного эпителия. Кариопикноз — процесс созревания клеток эпителия, во время которого клеточное ядро уменьшается в своих размерах, и сама клетка как-бы сморщивается.
Этот процесс происходит также под эстрогенным влиянием, а клетки, подвергшиеся процессу кариопикноза, называются пикнотическими. При исследовании под микроскопом мазка, взятого из заднего свода влагалища, подсчитывается соотношение пикнотических клеток к тем клеткам, которые не подверглись процессу кариопикноза.
В первую фазу менструального цикла КПИ составляет 25-30%, на момент овуляции соотношение достигает 60-80 %, и в лютеиновую фазу КПИ снова снижается до 25-30 %.
Измерение базальной температуры поможет определить овуляцию
Измерение базальной температуры является максимально простым и доступным методом функциональной диагностики, позволяющим определить наступление овуляции. Ежедневное измерение базальной температуры на протяжении нескольких месяцев должно рекомендоваться всем женщинам, обращающимся к гинекологу с жалобами на бесплодие.
В фолликулиновую фазу базальная температура находится в пределах 36,3° С-36,8° С. В день овуляции базальная температура резко поднимается выше 37 °С, и до конца лютеиновой фазы находится в пределах 37 °С- 38°С. Эти изменения изображаются в виде температурной кривой, с помощью которой легко можно определить, является ли менструальный цикл женщины овуляторным.
При ановуляции температурная кривая остается монофазной, без резких скачков температуры.
Тесты функциональной диагностики необходимо оценивать в совокупности
Методы функциональной диагностики являются простым и универсальным способом определения состояния женской репродуктивной системы.
Но необходимо помнить о том, что оценивать их необходимо в совокупности и на протяжении нескольких циклов – тогда можно будет получить максимально достоверную информацию о менструальном цикле, секреции эстрогенов и наступлении овуляции.
Наиболее точным методом оценки функции яичников является гистологическое исследование соскоба эндометрия, которое с точностью до 90 % указывает на то, происходит ли в организме женщины овуляция.
Поделитесь:
Источник: https://estet-portal.com/doctor/statyi/testy-funktsionalnoj-diagnostiki-v-ginekologicheskoj-praktike
Функциональная диагностика состояния матки
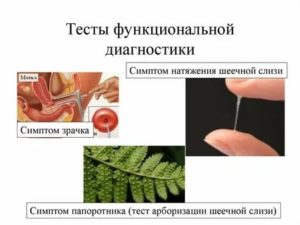
Показателями функционального состояния матки являются ее секреторная функция (касающаяся в основном слизистой шейки матки), циклоанатомическая реакция матки (точнее, эндометрия) и ее моторная функция.
Цервикальная секреция
В чадородном возрасте канал шейки матки выполнен прозрачной бесструктурной слизью, образующей пробку различной вязкости, частично выталкивающуюся при месячных.
Во время беременности эта так называемая кристеллеровская пробка отличается особенной густотой и тягучестью.
У старых женщин, равно как и в некоторых случаях при длительной аменорее у молодых, в канале шейки слизь отсутствует; равным образом она большей частью не обнаруживается при глубоких ее разрывах.При нормальных циклах определяется выраженный параллелизм между кривой кристаллизации шеечной слизи и динамикой кольцитологических индексов.
https://www.youtube.com/watch?v=5AXwounx_Xc
Согласно современным данным, вне беременности существуют циклические колебания проходимости нормальной слизистой пробки для сперматозоидов, обусловленные гормональными воздействиями. Наибольшая проходимость определяется, по мнению большинства авторов, между 9–19 днями менструального цикла.
Феномен «зрачка»
Наблюдая за состоянием шейки матки в течение нормального цикла, Nurnberger (1920) отметил последовательные изменения, заключающиеся в некотором раскрытии зева во время первой половины, а затем сужении его во время второй половины месяца. О. А.
Голубева (1948), более детально изучив это явление, установила, что на 8–9-й день цикла наружный зев шейки становится шире, и в нем появляется стекловидная совершенно прозрачная слизь.
Два-три дня спустя зев расширяется еще больше (до 0,25–0,3 см), причем при освещении пучком света наружное отверстие канала шейки кажется черным, напоминая зрачок округлой или овальной формы. Феномен этот держится несколько дней и исчезает. Шейка матки становится «сухой», зев закрывается.
Параллельно с расширением зева во время фолликулярной фазы цикла отмечается разжижение цервикалыюй слизи, которая становится совершенно прозрачной.
По Р. Ф. Калашниковой, при лечении больных с гипоменструальным синдромом соответствующими гормонами эффективность терапии может быть прослежена по постепенному усилению симптома арборизации и появлению более густых ответвлений и форм, близких к «листу папоротника» по мере насыщения эстрогенами.
Эти изменения в норме достигают максимума к моменту овуляции. С момента разрыва фолликула под воздействием прогестерона обнаруживаются характерные изменения в кристаллизации слизи, а именно – края «листа папоротника» приобретают более грубый рисунок с округлыми, как бы оплавленными краями.
По мере прогрессирования развивающегося желтого тела арборизация ослабевает и постепенно может полностью исчезнуть.
При аменорее удается установить гормональный профиль (максимальный или умеренный дефицит эстрогенов), наличие или отсутствие скрытых циклов с помощью теста кристаллизации цервикальной слизи, а также проследить переход от нежного рисунка в типичный «лист папоротника» при наступившем достаточном насыщении организма эстрогенами. Последующее введение прогестерона (в особенности вместе с хориогонином) способствует появлению вышеуказанного типичного для прогестерона эффекта, что совпадает с появлением соответствующей кольпоцитологической картины (преобладание эпителиальных клеток с завернутыми краями и заметное наступление цитолиза) и с секреторным преобразованием эндометрия. При глубоком дефиците эстрогенов и длительной аменорее приходится применять большее число инъекций и не всегда удается добиться появления типично выраженного «листа папоротника».Таким образом, динамически прослеженный феномен кристаллизации шеечной слизи является ценным тестом при проведении гормонотерапии, позволяя установить наличие разнообразных нарушений цикла и объективно контролировать эффективность примененных с лечебной целью доз гормональных препаратов.
Корпореальная секреция
Поскольку в норме слизистая полости матки вырабатывает столь незначительное количество слизи, что она (даже в секреторной фазе) только увлажняет поверхность эндометрия, не вытекая наружу, клинически секреторная деятельность матки выражается в периодических кровоотделениях (регулах), являющихся следствием соответствующих циклических изменений в яичниках.
Секреторная функция матки весьма нередко претерпевает различные изменения как циклического, так и ациклического характера.
Циклические нарушения регул свидетельствуют в основном о расстройствах месячных, зависящих от матки, ациклические же (вне беременности) главным образом связаны с нарушениями овариальной деятельности (кроме травматических кровотечений или кровотечений из некоторых других источников: субмукозный фиброид, рак, полип, эндометрит, склероз сосудов и др.).
Большей частью мы можем достаточно правильно судить о состоянии матки, а также о деятельности яичников по клиническому течению регул.
Если отсутствуют фиксация матки спайками или выраженные воспалительные изменения (resp.
их остатки) во внутренних половых органах, то мы, например, при гиперменорее, говорим о функциональной недостаточности матки, в особенности, если имеется недоразвитие ее; равным образом, при подвижной ретроверзии (наличие увеличенной размягченной матки) мы рассматриваем усиление регул как признак функциональной недостаточности мускулатуры матки (гипотония на почве отека матки, связанного с застойными явлениями).
То же самое касается метритной, миоматозной, фиксированной спайками матки и матки некоторых многобеременевших женщин, когда функциональная недостаточность является следствием анатомических изменений.
Хотя матка является «исполнительным органом», подчиненным деятельности яичников, секреторная ее функция (течение регул) далеко не всегда дает точное отображение изменений, происходящих в половых железах. Поэтому изучение цикло-анатомической реакции матки в случае различных аномалий месячных и в особенности при аменорее и гипоменорее приобретает чрезвычайно важное значение.
Необходимо отметить, что между функцией яичников и матки может наблюдаться подчас значительная диссоциация.
Так, при вполне полноценной деятельности яичников встречаются как случаи аплазии (рудиментарного развития) матки, так и недоразвития матки различных степеней. С другой стороны, при клинически, казалось бы, нормальном чередовании течения месячных они могут оказаться не истинными, а ложными, вызванными ановуляторными циклами (т. е.
происходящими без овуляции по типу последовательного роста и атрезии фолликулов в яичнике). В то же время нередко и при гипоменорее и даже при аменорее отмечается (при исследовании соскобов) происходящая смена фаз эндометрия, а подчас даже гиперплазия слизистой при угасшей, казалось бы, или хотя бы подавленной яичниковой деятельности (Lauterwein, А. А.
Куликовская).
Источник: http://ginekolog.my1.ru/publ/ginekolog/metody_diagnostiki/funkcionalnaja_diagnostika_sostojanija_matki/23-1-0-295
Тесты функциональной диагностики •
Гинекология – это на 80% эндокринология. Поэтому все что связано с изучением функции репродуктивной системы, будет основано на изучении гормонального статуса пациента или тех изменений, которые эти гормоны вызывают в организме женщины.
Количество гормонов изучается в плазме крови, моче. Кровь берут утром натощак, а для определения гормонов в моче собирают суточную порцию мочи для расчета среднесуточной выработки гормона.
Правила сбора мочи
Из рациона питания, по меньшей мере, за 3 суток до начала исследования нужно исключить продукты и лекарственные препараты, являющиеся источниками пигментов мочи.В гинекологии существую так называемые тесты функциональной диагностики – это целый ряд исследований, которые помогают оценить функцию яичников.
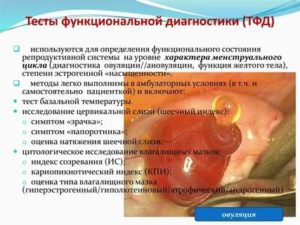
К тестам функциональной диагностики относятся:
- кольпоцитологическое исследование,
- изучение свойств цервикальной слизи (симптом папоротника, симптом натяжения шеечной слизи, симптом зрачка),
- определение базальной температуры,
- гистологическое исследование соскоба эндометрия.
Все методы основаны на влиянии женских гормонов – эстрогенов и прогестерона.
С помощью этих методов определяется насыщенность организма эстрогенами (кольпоцитология, изучение свойств цервикальной слизи) и наличие овуляции (базальная температура, изучение соскоба эндометрия)
Эти методы просты и могут применяться в динамике на протяжении нескольких циклов. Они позволяют судить о количестве эстрогенов, о произошедшей овуляции и наличии или отсутствии функции желтого тела.
Гистологическое исследование соскоба эндометрия
Очень часто врачи предлагают пройти женщине обследование с использованием гистероскопии и диагностического выскабливания, чтобы уточнить диагноз. Женщины обычно пугаются, бывает что и не соглашаются с предложенным обследованием. но если выяснять причины нарушений менструальной функции, бесплодия, аменореи, то такое обследование необходимо.
Для чего надо проводить изучение соскоба эндометрия?
Соскоб эндометрия целесообразно производить в конце фазы секреции между 21 и 24 днем; при аменореи исследование выполняют в любое время.
Указанный метод дает четкие показатели при нарушении лютеиновой фазы менструального цикла, при гиперпластических процессах эндометрия.
Исследование цервикальной слизи
Метод основан на том, что в течение нормального менструального цикла происходит циклическое изменение количества и качества цервикальной слизи. На изменении секреции и преломляющей силы цервикальной слизи основаны феномены зрачка и папоротника.
Феномен зрачка связан с изменением количества цервикальной слизи в зависимости от гормональной насыщенности организма. На 8-9-ые дни менструального цикла появляется стекловидная прозрачная слизь в расширившемся наружном отверстии канала шейки матки.
При направлении луча света наружный зев с выступающей каплей слизи кажется темным и напоминает зрачок. Количество слизи и диаметр наружного зева прогрессивно увеличивается и становятся максимальными к овуляции.
После овуляции со снижением секреции эстрогенов симптом зрачка постепенно уменьшается и исчезает к 20-23 дню цикла. Оценивается феномен зрачка по трех бальной системе.
Феномен папоротника основан на способности слизи канала шейки матки при высушивании давать кристаллы.
Слизь канала шейки матки извлекают анатомическим пинцетом, переносят на предметное стекло и высушивают на воздухе или пламени горелки. Оценку производят под микроскопом при малом увеличении по трехбалльной системе. В лютеиновую фазу феномен папоротника постепенно исчезает.Наличие феномена папоротника в течение всего цикла свидетельствует о высокой секреции эстрогенов и отсутствии лютеиновой фазы, а отсутствие его может указывать на эстрогенную недостаточность.
Натяжение слизи канала шейки матки изменяется в течение цикла и максимальное совпадает при овуляции. Натяжение определяют при осторожном разведении браншей корцанга после извлечения его из канала шейки матки.
Слизь растягивается в нить, длина которой измеряется в сантиметрах: в начале I фазы длина нити не более 5 см, к моменту овуляции 10 см и более. Чем выше продукция эстрогенов, тем длиннее нить слизи. Тест оценивается по техбалльной системе. Натяжение слизи уменьшается в лютеиновую фазу.
Измерение базальной температуры
Метод основан на свойстве прогестерона влиять на центр терморегуляции, вызывая повышение температуры. После овуляции температура тела увеличивается (если желтое тело нормально функционирует).
Температуру измеряют в прямой кишке утром натощак в одно и то же время ежедневно на протяжении менструального цикла.
Показания термометрии заносят в виде графического изображения в температурный перед овуляцией происходит некоторое снижение температуры, из-за изменение уровня эстрогенов, а затем в лютеиновую фазу происходит повышение температуры тела.
При двухфазном менструальном цикле базальная температура в лютеиновую фазу на 0,5-0,8°С выше, чем в фолликулиновую фазу.
Целесообразно измерение температуры не менее 3-4 менструальных циклов. Базальная температура в сочетании с другими методами функциональной диагностики дает ценную информацию о наличии овуляции и продолжительности второй фазы менструального цикла.
Кольпоцитология
Кольпоцитологический метод основан на изучении циклических изменений в многослойном плоском эпителии слизистой оболочки влагалища. Мазок с передней или боковой стенки верхней трети влагалища, окрашивается специальными красителями.
При микроскопии мазка изучается соотношение поверхностных и промежуточных клеток многослойного плоского эпителия. Об эстрогенной насыщенности организма судят по количеству поверхностных клеток в мазке.
Максимальное количество поверхностных клеток встречается в мазке здоровой женщины в фазу овуляции. Если на протяжении всего менструального цикла сохраняется повышенное количество поверхностных клеток при кольпоцитологии, то говорят об избыточном количестве эстрогенов в организме женщины или о гиперэстрогении.
И наоборот, при сниженном количестве поверхностных клеток, при появлении в мазке клеток из нижних слоев эпителия влагалища, говорят о недостаточной функции яичников или гипоэстрогении.
При явлениях кольпита, а так же у детей для кольпоцитологичекого метода используются соскобы с внутренней поверхности щеки, т. к. слизистая ротовой полости покрыта многослойным плоским эпителием, в котором происходят такие же изменения, как в эпителии влагалища.
Гинекологическое исследование
Гинекологическое исследование (наружное, внутреннее) позволяет получить дополнительную информацию о гормональных изменениях в организме женщины.
Скудное лобковое оволосение, узкое влагалище, гипоплазия матки свидетельствуют о недостаточной функции яичников или половом инфантилизме. Гипертрофия клитора, гирсутизм, лобковое оволосение по мужскому типу свидетельствуют о гиперандрогении надпочечникового или яичникового происхождения.
С целью уточнения уровня поражения и дифференциальной диагностики нарушений в репродуктивной системе используют гормональные диагностические пробы: с прогестероном, эстрогенами, преднизолоном.
Гормональные пробы
Проба с прогестероном проводят с целью установления степени дефицита эстрогенов и прогестерона при заболеваниях репродуктивной системы, сопровождающихся аменореей.
Внутримышечно вводят 1 мл 1% (10мг) масляного раствора прогестерона в течение 6-8 дней. Появление менструальноподобной реакции через 2-4 дня после отмены прогестерона указывает на умеренный дефицит эстрогенов и значительный – гестагенов.
Отсутствие менструальноподобной реакции (отрицательная проба) может указывать на глубокую недостаточность эстрогенов или органические изменения в эндометрии: внутриматичные синехии, туберкулезный эндометрит, атрези цервикального канала и т.д.).
Проба с эстрогенами и прогестероном проводится с целью исключения маточной аменореи. Если через 3-5 дней после циклического введения эстрогенов и прогестерона (микрофоллин 0,05 мг 1 раз в день в течение 15 дней, затем прегнин по 0,01 мг 3 раза в день под язык в течение 7 дней) появляется менструация, то маточная форма аменореи исключается.
Проба с десксаметазоном (преднизолоном) применяется для установления источника андрогении. Проба основана на способности дескаметазона подавлять выделение адренокортикотропного (АКТГ) гомона гипофизом, вследствие чего тормозится образование и выделение андрогенов надпочечниками.
До пробы определяют содержание в моче суммарных 17-КС, затем в течение 2 дней больная принимает дексаметазон по 0,5 мг каждые 6 часов или преднизолон по 5мг 4 раза вдень в течение 5 дней.
После окончания приема вновь определяют содержание 17-КС в суточной моче. При положительной пробе экскреция с мочой 17-КС снижается более чем на 50%.
Снижение после пробы менее чем на 30-25% указывает на яичниковое происхождение андрогенов.Отрицательный результат пробы указывает на наличие вирилизующей опухоли надпочечников, поскольку секреция андрогенов в такой опухоли имеет автономный характер и не снижается при блокаде АКТГ гипофиза.
Источник: https://doktorsemenova.ru/zhenskaya-polovaya-sistema/testyi-funktsionalnoy-diagnostiki
