Что такое местнораспространенный рак предстательной железы
Содержание
Рак предстательной железы
Гормональная терапия местно-распространенного рака простаты
Главной задачей данного метода лечения является задержка дальнейшего роста опухоли. Рост опухолевых клеток зависит от уровня мужских половых гормонов, получивших название андрогены, которые, в основном, вырабатываются в яичках. Самым важным андрогеном является тестостерон. Гормональная терапия направлена на прекращение выработки андрогенов или на снижение их активности.
Данный процесс получил название андрогенной депривационной терапии (АДТ), или просто кастрация. Этот эффект можно получить как при помощи медикаментозного лечения, так и при помощи оперативного вмешательства.
Операция, получившая название двусторонней орхиэктомии, заключается в удалении обоих яичек и проводится под местной анестезией.
Медикаментозная терапия направлена на прекращение синтеза гормонов при помощи таких препаратов, как агонисты ЛГРГ (рилизинг-гормон лютеинизирующего гормона) и антагонисты ЛГРГ. Данные препараты можно вводить инъекционно как подкожно, так и внутримышечно.
Анти-андрогены- это препараты, которые блокируют действие андрогенов. Их принимают в таблетированной форме. Вне зависимости от формы выпуска того или иного препарата ( в виде инъекций или таблеток) они одинаково эффективны.
Кастрация имеет физические и эмоциональные последствия. Наиболее распространенными являются приливы, сниженная сексуальное влечение (либидо) и эректильная дисфункция.Для местно-распространенного рака стандартным методом лечения является гормональная терапия в комбинации с лучевой, однако, в ряде случаев оправдано выполнение простатэктомии с последующей гормональной/лучевой терапией.
Метастатический рак простаты
Рак простаты может распространиться на другие органы или отдаленные лимфатические узлы. Это состояние получило название «метастатическая болезнь». Наиболее часто рак простаты метастазирует в кости, однако на более поздних стадиях метастазы можно обнаружить также в легких, печени, отдаленных лимфатических узлах и в головном мозге. Метастазы вызывают повышение уровня ПСА в крови.
Метастазы в позвоночнике могут сопровождаться такими симптомами, как: боль в спине, спонтанные переломы или компрессия спинномозговых корешков. Но стоит отметить, что данное состояние может протекать и бессимптомно. В редких случаях метастазы в легких могут вызывать постоянный кашель.
Метастазы можно обнаружить при помощи различных методов исследования. При помощи остеосцинтиграфии, рентгена выявляются метастазы в костях. КТ поможет получить более детальную информацию о костных метастазах, а также позволит выявить метастазы в печени, легких и головном мозге.
Лечение
Важно понимать, что метастатическая болезнь не может быть вылечена, но, несмотря на это, можно замедлить рост опухоли и распространение метастазов. Это поможет продлить жизнь и уменьшить симптоматику. Для этого ваш лечащий может предложить вам в качестве паллиативного метода лечения гормонотерапию.
Гормональная терапия может проводиться как самостоятельно, так и в комбинации с лучевой терапией. Оба варианта лечения были описаны в предыдущих разделах.
Эффект от гормонотерапии не может сохраняться постоянно, а постоянный прием препаратов приводит к развитию гормонрезистентного (устойчивого к гормональной терапии) рака простаты.
Для предупреждения развития данного состояния необходимо делать паузы между курсами гормональной терапии. Это получило название прерывистой (интермиттирующей) гормональной терапии.
Во время этой паузы в лечении вы должны будете посещать своего лечащего врача каждые 1-3 месяца, который будет следить за вашим уровнем ПСА в крови.
Так как наиболее частым местом метастазирования рака простаты является позвоночник, что проявляется сильными болями, ваш лечащий врач назначит вам болеутоляющие препараты, в некоторых случаях эти препараты могут быть сильнодействующими, такими, как морфин.
Когда количество и размеры метастазов в позвоночнике увеличиваются, это приводит к сдавливанию спинного мозга и его структур. Это довольно редкое осложнение, однако оно является достаточно серьезным, так как может привести к параличу нижних конечностей. Наиболее частыми проявлениями данного осложнения являются:
- Боль в определенной области позвоночника, которая отличается от обычной боли
- Появление новой боли в позвоночнике, которая усиливается и не исчезает после приема болеутоляющих средств
- Покалывание в спине, в ногах или руках
- Изменение боли в позвоночнике при изменении положения
- Онемение в ногах
- Тяжесть в ногах, которая приводит к потере равновесия
- Распространение болезненных ощущений на руки и ноги
- Слабость в ногах или руках
Если у вас появились какие-либо из перечисленных симптомов, необходимо срочно обратиться к врачу.
Кости, пораженные метастазами, наиболее подвержены переломам, поэтому ваш лечащий врач может назначить вам лекарственные средства, способствующие укреплению ваших костей. Наиболее распространенными препаратами являются бисфосфонаты и деносумаб.
Бисфосфонаты способствуют увеличению вашей костной массы, а также способны снизить боль и предотвратить возникновение переломов. Так как прием бисфосфонатов может привести к повреждению челюсти, перед их назначением вам необходимо будет получить консультацию стоматолога.
В отличие от бисфосфонатов, деносумаб обладает меньшим количеством побочных эффектов. В редких случаях приходится прибегнуть к хирургическому лечению переломов.Для того, чтобы ваши кости были в хорошем состоянии, вам необходимо регулярно делать физические упражнения, поддерживать свой вес в норме, бросить курить, а также не злоупотреблять алкоголем.
Риск возникновения костных осложнений возрастает с возрастом. Для предупреждения возникновения данных осложнений, вызванных метастазами в костях, вам необходимо принимать такие пищевые добавки, как витамин Д или Са.
Источник: https://urosechenov.ru/ills/rak-predstatelnoy-zhelezyi/
Органосберегающие технологии при раке предстательной железы
Рак простаты развивается медленно. Считается, что у трети мужчин старше 50 лет и у большинства 80 — летних в простате образуются раковые клетки. У основной массы пациентов патология протекает длительное время бессимптомно. До появления каких-либо клинических признаков проходит много лет. Появилось понятие «клинически незначимый рак ПЖ».
Агрессивные формы, характеризующиеся быстрым прогрессирующим ростом с метастазированием встречаются намного реже.
Чаще выявляются локализованные опухоли, то есть ограниченные самой предстательной железой. С внедрением скринингового контроля и распространением современных методов диагностики число впервые диагностированных локальных форм РПЖ стремительно увеличивается. Однако это явление не привело к росту смертности.
Локализованный рак
Поставив диагноз локализованного рака простаты, врач предлагает пациенту несколько путей решения проблемы, результаты которых практически идентичны. Каждый вариант имеет свои преимущества перед остальными и свои недостатки.
Современная медицина располагает следующими способами лечения рака предстательной железы T1-2:
- радикальное удаление предстательной железы (простатэктомия);
- вапоризация;
- дистанционная лучевая терапия;
- брахитерапия;
- активное наблюдение.
Хирургическое вмешательство
Мировой стандарт лечения предполагает проведение операции. Раньше для удаления предстательной железы производили полостную операцию, сейчас все чаще выбор падает на малоинвазивные вмешательства.
Такой вариант влечет за собой значительно меньшее число последствий и легче переносится пациентом. Существуют методики, при которых нет нужды производить разрез тканей, операционный доступ осуществляется через естественное отверстие – уретру.
Помимо этого получают распространение щадящие органосохраняющие операции: часть простаты сохраняется, улучшая качество жизни.
По статистике после радикальной простатэктомии в течение 25 лет выживает до 80% пациентов. Онкологи во многих случаях производят позадилонное удаление предстательной железы. Вместе с опухолью и тканью железы удалению подлежат также тазовые лимфоузлы. Мобилизация сосудисто-нервного пучка при вмешательстве позволяет сохранить потенцию.
Лимфатические узлы подлежат обязательному гистологическому исследованию. При обнаружении метастатических поражений в регионарных узлах после операции пациент получает гормонотерапию. Хорошие результаты от операции достигаются в случае T1-2NxM0, при T3NxM0 целесообразность операции обсуждается, но она также в некоторых случаях помогает.
В прогностическом плане наилучшие результаты наблюдаются в тех случаях, когда сумма баллов по шкале Глисона не превышает 4 (соответствует высокодифференцированным формам рака). Чем ниже степень дифференцировки, тем раньше следует ожидать рецидива опухолевого процесса.
Радикальная простатэктомия (РПЭ)
Является эталоном лечения. Подразумевается удаление всего органа вместе с семенными пузырьками и частью уретры. Цель – ликвидация заболевания.
Основные преимущества:
- Полное удаление опухоли.
- Точное определение стадии и степени злокачественности.
- Снижение беспокойства пациента.
Показания к РПЭ:
- Ожидаемая продолжительность жизни не менее 10 лет.
- Стадия Т1-2N0M0.
- Отсутствие выраженных сопутствующих заболеваний.
- Уровень PSA менее 20 нг/мл.
Насколько эффективна новая методика?
Так называется лечение, направленное на уничтожение патологических тканей с минимальным воздействием на здоровые клетки, проводимое обычно однократно, амбулаторно, почти не имеющее осложнений.
К таким методам относятся:
- Высокочастотный сфокусированный ультразвук (HIFU).
- Криоабляция.
- Радиочастотная абляция (РЧА).
- Лазерная термокоагуляция.
- Фотодинамическая терапия.
- Максимально точно сфокусированная ЛТ (кибер нож).
Малоинвазивные способы предлагаются как альтернатива при противопоказаниях к РПЭ. Однако пациент всегда должен быть информирован, что эти методы лечения рака простаты достаточно новы и долгосрочные исследования их эффективности не проводились.
Криоабляция
Это самый изученный и наиболее длительно применяемый метод малоинвазивного воздействия. Через промежность под контролем трансректального УЗИ-датчика вводится специальный криозонд, в котором циркулирует жидкий азот. Испаряясь, он замораживает ткань опухоли, вызывая ее некроз.
Процедура криотерапии длится около 2-х часов. Для защиты мочеиспускательного канала от низких температур в него помещается согревающий зонд.
HIFU терапия
Название — аббревиатура от термина High Intensity Focused Ultrasound – высокоинтенсивный фокусированный ультразвук.
Такой вид воздействия, концентрированный на небольшой площади, приводит к нагреванию опухоли до 70-80 градусов, с последующей ее деструкцией. Окружающие ткани в радиусе 2 мм от края воздействия остаются неповрежденными.
Излучатель ультразвука вводится через прямую кишку. HIFU терапия при раке простаты выполняется под общей или эпидуральной анестезией.
Лечение проводится с помощью внутривенного вливания (в течение 10 минут) препарата, называемого TOOKAD Soluble. Данное вещество нетоксично по отношению к здоровой ткани, окружающей опухоль и не остаётся в организме.
Сразу после введения препарата проводят контролируемое фотодинамическое воздействие на раковую ткань посредством введенного в тело пациента оптоволоконного зонда. Продолжительность такого воздействия составляет 22 минуты.Воздействие света вызывает цепную реакцию, которая приводит к полному разрушению всей опухоли без повреждения окружающих органов и здоровых тканей (в том числе уретры или нервов, которые контролируют потенцию пациента). Лечебная процедура занимает в целом около полутора часов, лекарственное средство покидает кровоток в течение 3-4 часов.
Испытания метода TOOKAD, показали, что у 80 % пациентов в течение года после такого лечения не было выявлено как опухолей предстательной железы, так и проблем с потенцией или мочеиспусканием. Недавно завершилось европейское клиническое исследование метода, в котором приняли участие более 400 больных из 11 стран.
После лечения пациенты наблюдались на протяжении 2 лет, и в целом метод TOOKAD показал превосходные результаты при отсутствии побочных эффектов.
Министерство здравоохранения Израиля одобрило применение TOOKAD, и проф. Джек Баниель, директор Центра диагностики и лечения рака простаты медицинского центра «Рамат-Авив», провел такую процедуру.
Он заявил: «Мы считаем, что эта операция подходит сотням мужчин. Мы знаем, что Онкологический центр в Нью-Йорке начал проводить клинические испытания метода на пациентах с раком печени и раком пищевода, и мы надеемся, что такое лечение будет эффективным при лечении различных видов рака».
Пациент, который прошел в центре «Рамат-Авив» лечение методом TOOKAD, сказал: «Я колебался, выбирая между гормональной и лучевой терапией, так как рак предстательной железы может быть опасным. Но процедура TOOKAD подошла мне идеально. Через десять часов я был уже дома; я практически не чувствовал боли, и рак исчез».
Дистанционная лучевая терапия
Подготовительные мероприятия включают в себя топометрию с применением компьютерной томографии и использованием симулятора. Эти действия направлены на точное определение границы органа. Мишенью для лучевой терапии является сама простата, а иногда еще семенные пузырьки и регионарные лимфоузлы.
Методики проведения лучевой терапии:
- четырехпольное облучение;
- трехпольное облучение;
- передняя ротация с одного поля;
- трехмерная конформальная лучевая терапия.
В течение 7 недель пациент получает как минимум 65-70 Гр (иногда до 74-76 Гр). Как и случае с радикальной простатэктомией, выживаемость пациентов в продолжение 5 лет достигает 75-80%. Прогноз напрямую зависит от степени дифференцировки опухоли (оценка по шкале Глисона) и концентрации простатического специфического антигена (ПСА).
Гормонотерапия
РПЖ – это гормонально зависимая опухоль, и влияет на нее в первую очередь тестостерон. Это мужской половой гормон, 90% которого вырабатывается в яичках.
Регулируется выработка тестостерона сложным гуморальным механизмом с участием гипоталамо-гипофизарной системы (стимулируют его ЛГ и ЛГРГ).
Достигая клеток предстательной железы, он превращается в дигидротестостерон, который в десятки раз активнее.
Снижение уровня андрогенов способствует замедлению или остановке роста РПЖ.
Уменьшить концентрацию мужских половых гормонов можно следующими способами:
- Хирургическая кастрация (удаление обоих яичек) – орхиэктомия.
- Применение аналогов ЛГРГ – химическая кастрация (диферелин, гозелерин и др).
- Терапия антагонистами ЛГРГ (дегареликс).
- Препараты, блокирующие андрогены (флутамид, бикалутамид).
- Применение женских половых гормонов – эстрогенов.
Гормонотерапия как единственный метод лечения может рассматриваться только в качестве паллиативной меры при распространенном раке простаты или при рецидиве после радикального лечения. В основном же он применяется как компонент комбинированного лечения, дополняющего радикальные методы – простатэктомию и лучевую терапию.
Применяться такой метод может как до операции или ДЛТ с целью уменьшения объема простаты), так и после радикального воздействия в группах с высоким риском рецидива.
Двусторонняя орхиэктомия
До сих пор является «золотым стандартом» гормонального лечения.
Преимущества:
- Быстрое снижение концентрации тестостерона (в течение нескольких часов).
- Технически несложная операция, может быть проведена в амбулаторных условиях.
- Невысокая стоимость.
Показания:
- Распространенный РПЖ с метастазами.
- Локализованный рак при невозможности провести радикальное лечение.
- Как адъювантный метод после РПЭ или ЛТ.
Последствия гормональной терапии и орхидэктомии
- Снижение полового влечения.
- Увеличение и болезненность грудных желез (гинекомастия).
- Приливы жара.
- Остеопороз и частые переломы.
- Атрофия мышц.
- Повышение уровня холестерина и риска сердечно-сосудистых осложнений.
- Нервно-психические расстройства, депрессия.
- Развитие через некоторое время нечувствительности опухоли к антиандрогенной терапии.
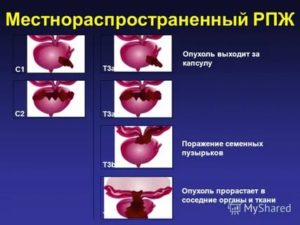
Местнораспространенный рак
Характеризуется выходом опухоли за предел простаты, T3-4N0M0, T1-4N1M0. Стандарт лечения такого рака – лучевая терапия, хотя и этот метод вызывает в научном обществе появление дискуссий. Мишенью становится не только простата, но и тазовые лимфатические узлы, в которых не исключено наличие микроскопических метастазов.
Пациент получает дозу облучения 70 Гр. Значительно лучшие результаты показало сочетание лучевой и гормональной терапии. В настоящее время эта методика активно изучается. Радикальная простатэктомия при T3 считается методом выбора у пациентов молодого возраста с высокодифференцированной опухолью и низким уровнем ПСА.
Тактика в зависимости от стадии
Опасность патологии в том, что на начальной стадии рака простаты негативная симптоматика полностью отсутствует. Мужчина не ощущает ни дискомфорта, ни затруднений с мочеиспусканием либо половым влечением.
К настораживающим проявлениям недуга можно отнести, прежде всего, неестественно учащенные позывы на опорожнение мочевого пузыря, особенно в ночное время, а также затрудненность самого процесса выведения мочи. Болезненные ощущения могут наблюдаться далеко не всегда. В моче присутствуют элементы крови и спермы.
Однако, подобные симптомы часто относятся мужчинами к возрастным изменениям в простате – аденоме, простатиту, и попросту игнорируются. И только при переходе патологии на следующий этап, когда болевые импульсы становятся продолжительными и более интенсивными, перемещаются в район крестца, отдают в ноги, представители сильной половины человечества обращаются за медицинской помощью.
Выбор лечения при РПЖ зависит от стадии заболевания, состояния пациента, оснащенности медучреждения. Значение имеет информированность и настроенность самого больного.
Цели лечения:
- При локализованной форме – радикальное удаление или полная регрессия опухоли.
- Местнораспространенный рак – стабилизация роста, частичная или полная регрессия.
- При метастатическом РПЖ – увеличение продолжительности жизни, улучшение общего состояния.
I стадия РПЖ
- Выжидательная тактика.
- Активное наблюдение.
- Радикальная простатэктомия, возможно с последующей ЛТ.
- Наружная лучевая терапия.
- Брахитерапия.
- Малоинвазивные способы (криотерапия, HIFU, кибер-нож).
II стадия
Применяются те же методы, возможно подключение гормональной терапии в комбинации с ЛТ.
III стадия
- Удаление предстательной железы с тазовыми лимфоузлами, последующей ЛТ.
- Дистанционная лучевая терапия.
- Гормональное лечение после РПЭ, ДЛТ, или при противопоказаниях к радикальным методам.
- Выжидательная тактика.
- Гормональная терапия.
- Орхидэктомия.
- Химиотерапия.
- Паллиативное лучевое лечение.
- Паллиативные хирургические вмешательства (ТУР, наложение эпицистостомы, нефростомы).
- Адекватное обезболивание.
- Бифосфонаты при метастазах в кости.
- Симптоматические средства.
Тактика при рецидивах
- При повторном росте опухоли после ДЛТ выполняется РПЭ.
- Химиотерапия.
- Гормональное лечение.
- Орхидэктомия.
- ДЛТ на ложе удаленной железы при рецидивах после РПЭ.
Источник: https://prostatitnik.ru/organosberegayushchie-tekhnolo/
Рак простаты: методы лечения рака предстательной железы на различных стадиях

Рак предстательной железы — это проблема, с которой может столкнуться, пожалуй, каждый мужчина.
К настоящему моменту не существует ни надежных методов профилактики этого заболевания, ни достоверных способов заранее узнать, каков риск столкнуться с бедой в каждом конкретном случае.
Однако медики уже научились распознавать рак простаты на самых ранних стадиях, а также успешно лечить опухоли. Поэтому если онколог предполагает наличие рака простаты — не спешите впадать в отчаяние, ведь шансы на выздоровление высоки.
Стадии и особенности протекания рака предстательной железы
Предстательная железа — небольшой орган (размером с шарик для пинг-понга), расположенный у основания мочевого пузыря. Ее основная функция — синтез секрета, входящего в состав спермы, и участие в процессе семяизвержения.
Рак предстательной железы подразумевает появление и увеличение в размерах опухоли, способной к быстрому росту и метастазированию (переносу злокачественных клеток в другие органы и ткани). Это заболевание может возникнуть в любом возрасте, но в подавляющем большинстве случаев диагностируется у мужчин старше 60 лет.
Рак простаты — третье по распространенности онкологическое заболевание у представителей сильного пола в России после рака легких и рака желудка. Он обнаруживается у одного из пятнадцати мужчин старше 40 лет. Каждый год в мире злокачественные опухоли предстательной железы диагностируют у миллиона человек, и примерно каждый третий из них умирает вследствие данной патологии.
Почему развивается рак предстательной железы? Известно, что это сопряжено с изменениями гормонального фона, генетической предрасположенностью, неправильным питанием и воздействием некоторых других факторов, роль которых до сих пор окончательно не установлена.
От момента появления первой раковой клетки до развития симптомов, которые приводят мужчину на консультацию к врачу, обычно проходит несколько лет.
По этой причине часто пациент оказывается на приеме у онколога с запущенной, разросшейся опухолью, которую сложно вылечить.
Всего принято выделять четыре стадии рака простаты:
- 1 стадия характеризуется маленькими размерами опухоли, отсутствием вовлечения в патологический процесс лимфатических узлов (туда раковые клетки могут попасть с током лимфы) и хорошим самочувствием больного. Как правило, на этой стадии рак простаты выявляется случайно — в ходе лечения другого заболевания железы. Прогноз для жизни пациента — благоприятный, терапия не занимает много времени.
- 2 стадия рака простаты означает, что новообразование увеличилось в размерах. Его можно прощупать — в ходе ректального осмотра (простата прилегает к передней стенке прямой кишки, поэтому врач способен дотянуться до нее пальцем). При этом симптомы заболевания зачастую по-прежнему не проявляются. Поэтому так важно регулярно проходить профилактическое обследование у уролога. Около 80% больных, у которых рак простаты был диагностирован на 2 стадии, выздоравливают.
- 3 стадия заболевания характеризуется разрастанием опухоли за пределы оболочки простаты. Раковые клетки обнаруживаются в лимфоузлах малого таза и в некоторых соседних органах. К этому моменту больной обычно ощущает дискомфорт: из-за деформации железы нарушается мочеиспускание, появляется боль в промежности. Чтобы победить опухоль, уже недостаточно сделать операцию, поэтому часто онкологи используют комбинированную тактику, сочетая различные подходы к уничтожению раковых клеток. Выживаемость на этой стадии рака простаты составляет менее 40%.
- 4 стадия подразумевает, что, помимо простаты, рак затронул отдаленные органы или лимфоузлы. Метастазы могут обнаруживаться в костях, легких, печени и т. д. Если пациент — пожилой человек с тяжелыми хроническими заболеваниями, врачи примут решение отказаться от операции в пользу щадящих методов терапии, которые продлят жизнь и облегчат страдания больного, хотя и не помогут победить рак.
Методы лечения рака простаты
Как будет проходить лечение рака простаты, зависит не только от стадии болезни. Важное значение имеет тип опухоли — его определяют при биопсии, взяв несколько образцов ткани и изучив их под микроскопом.
Некоторые разновидности рака — например полиморфноклеточный рак предстательной железы — склонны к быстрому агрессивному росту, развитие других подвержено влиянию гормонов.
Опытный онколог учитывает все эти обстоятельства, а также мнение самого больного, прежде чем принять решение о лечебной тактике.Немаловажную роль играет и техническая оснащенность клиники. Не секрет, что многие современные технологии и лекарства попросту не доступны в отечественных онкологических центрах или находятся на стадии внедрения. И даже такие классические подходы, как хирургическое удаление простаты, могут значительно отличаться, что сказывается не только на успехе лечения, но и на качестве жизни пациента.
Хирургическое лечение
Предстательная железа — орган важный, но взрослый мужчина вполне способен прожить и без него.
Поэтому, если рак не перекинулся на соседние органы и ткани, а состояние больного допускает проведение операции, онколог порекомендует мужчине радикальную простатэктомию — удаление простаты.
На начальных стадиях болезни такой подход позволяет полностью вылечиться в короткий срок (пребывание в больнице занимает около 7 дней).
Между тем важно помнить, что речь идет о серьезном вмешательстве в работу организма, которое сопряжено с риском для жизни, а также приводит к некоторым неприятным последствиям. Так, больные нередко испытывают проблемы с мочеиспусканием на протяжении многих месяцев после операции, более половины мужчин — жалуются на исчезновение эрекции.
Щадящим вариантом хирургического лечения рака простаты является лапароскопическое вмешательство, при котором удаление простаты осуществляется через небольшие разрезы — всего несколько миллиметров длиной. В результате снижается риск послеоперационных осложнений, а сама процедура переносится пациентом гораздо легче.
В странах с передовой медициной, например в Израиле, США, операция осуществляется с использованием инновационных роботизированных комплексов, таких как «Да Винчи».
Криохирургия
Альтернативой традиционному хирургическому вмешательству может стать криохирургия опухоли простаты. Данный метод применим на ранних стадиях заболевания, когда рак еще не вышел за пределы органа. В ходе манипуляции пациенту в простату вводятся специальные иглы, через которые поступает жидкие аргон или азот.
Низкие температуры разрушают ткани железы, а врач при помощи УЗИ контролирует, чтобы воздействие не повредило соседние органы. Как результат — железу не приходится удалять (хотя функции ее необратимо нарушаются).
В последние годы криохирургию все чаще предлагают в качестве основного способа лечения рака простаты, который подходит больным всех возрастов.
Радиохирургия
Одно из передовых направлений операбельного лечения рака простаты. Предполагает применение системы «Кибер-нож».
Метод основан на воздействии сфокусированного пучка радиации на опухоль, что приводит к ее локальному уничтожению при сохранении целостности прилегающих тканей.
Важным преимуществом метода является его абсолютная безболезненность и нетравматичность: сразу после процедуры пациент может покинуть лечебное учреждение.
Радиотерапия
Если опухоль агрессивна или проросла за пределы простаты, а также в тех случаях, когда больной слишком слаб для операции, альтернативой скальпелю может стать аппарат лучевой терапии.
В первую очередь рентгеновские лучи убивают быстро делящиеся клетки — а раковые клетки склонны к бесконтрольному росту.
Поэтому в ходе сеансов радиотерапии опухоль уменьшается, а пораженные злокачественными клетками ткани «очищаются».
Лучевая терапия назначается как отдельный метод лечения, так и в качестве дополнения к операции: до вмешательства или после него. Речь может идти как о внешней радиотерапии (когда пациент лежит под излучателем), так и о внутренней лучевой терапии, когда в тело больного вводят особые радиоактивные гранулы.Внешняя лучевая терапия также имеет свои разновидности. Онкологи стремятся минимизировать губительное воздействие радиации на ткани тела, поэтому стараются как можно точнее направить пучок радиации на опухоль.
В этом им помогают такие методы, как 3D-конформная лучевая терапия, лучевая терапия модулированной интенсивности (IMRT), стереотоксичечская лучевая терапия (SBRT) и протонная лучевая терапия. Каждый из этих подходов имеет достоинства и недостатки.
Часто радиотерапия приводит к устойчивым расстройствам мочеиспускания и к эректильной дисфункции.
Внутренняя лучевая терапия (брахитерапия) значительно увеличивает эффект радиации за счет сокращения расстояния от ее источника до раковых клеток.
Радиоактивные гранулы, используемые для процедуры, содержат радиоактивный йод, палладий и другие химические вещества, способные в течение длительного времени воздействовать на окружающие ткани.
В зависимости от метода, эти гранулы могут находиться в организме многие месяцы (постоянная брахитерапия) или только во время лечебных сеансов (временная брахитерапия).
Химиотерапия
Химиотерапия применяется, как правило, в ситуациях, когда рак распространился по организму, поэтому воздействовать на болезнь нужно глобально.
Препараты, используемые для лечения злокачественных опухолей простаты, назначают курсами, следя за результатами терапии и развитием побочных эффектов. Химиотерапевтические средства плохо влияют не только на рак, но и на здоровые ткани.
Поэтому больные, проходящие такое лечение, часто страдают от расстройств пищеварения, слабости, потери волос и инфекционных заболеваний.
Иммунная терапия
Данный вид лечения направлен на активацию иммунитета пациента. Раковые клетки чужеродны нашему телу, однако благодаря особым приспособительным механизмам они способны уклоняться от иммунного ответа.
Препараты для иммунной терапии изготавливаются индивидуально — в лабораторных условиях клетки крови пациента «обучают» распознавать опухоль, а затем полученная вакцина вводится в организм. К сожалению, онкологи пока не сумели добиться высокой эффективности данной методики, поэтому чаще она применяется в качестве вспомогательной, а также на поздних стадиях болезни.
Гормональное лечение рака предстательной железы
Поскольку зачастую рост опухоли провоцируется действием мужских половых гормонов, на поздних стадиях рака простаты врачи могут назначать пациенту препараты, блокирующие синтез этих веществ. Обычно речь идет о пожизненном приеме фармацевтических средств.
Такое лечение означает медикаментозную кастрацию: на его фоне затухает сексуальная функция. В сочетании с другими методами — например радиотерапией — прием гормонов способен привести к полному излечению пациентов, которым противопоказана радикальная простатэктомия.
При этом медикаментозная кастрация обратима — после отмены лекарств.
Методы лечения рака простаты разнообразны, и каждый год появляется информация о новых эффективных подходах. Другими словами, безнадежных случаев, когда медицина оказывается бессильна помочь пациенту, уже почти не осталось. Важно найти врача, который подберет эффективную лечебную тактику. Не стоит отчаиваться — победа над раком во многом зависит от вас.
Источник: https://www.pravda.ru/navigator/rak-prostaty.html
Местнораспространенный рак предстательной железы нюансы и советы по лечению
• Патологические данные пальцевого ректального исследования простаты или повышение уровня ПСА сыворотки крови могут указывать на рак простаты.
Диагноз рака простаты опирается на патогистологическое (или цитологическое) заключение. Но биопсия и дальнейшие уточняющие стадию исследования проводятся, только если они могут повлиять на лечение пациента.
Оценка местного распространения рака простаты (стадия Т) базируется на находках при пальцевом ректальном исследовании и визуализирующих методах исследования. Число участков биопсии простаты, в которых выявлены неопластические изменения, степень дифференцировки опухоли и уровень ПСА сыворотки крови предоставляют дополнительную информацию (рис 21.3).
Рис. 21.3. Схематическое изображение зоны ракового поражения в простате
• Состояние лимфатических узлов (стадия N) важно только тогда, когда пациенту планируется провести радикальное лечение. У пациентов со стадией Т2 или менее, уровнем ПСА ниже 20 нг/мл и суммой оценки образцов по шкале Глиссона 6 баллов или менее вероятность наличия метастазов в регионарных лимфоузлах составляет меньше 10%.
• Костные метастазы (стадия М) лучше всего выявляются методом сцинтиграфии (рис. 21.4). Их можно не выявлять при отсутствии у пациентов симптомов поражения костей, если уровень ПСА сыворотки ниже 20 нг/мл при наличии высоко. или у мерен недифференцированных опухолей.
Рис. 21.4. Сиинтиграмма грудной клетки в норме (вверху) и при поражении метастазами рака простаты (внизу)
Классификация рака простаты по системе TNM представлена в табл. 21.4.
Таблица 21.4. Классификация рака простаты по системе TNM (2002)
Лечение рака простаты
Методы лечения в зависимости от стадии рака простаты суммированы в табл. 21.5.
Таблица 21.5. Лечение рака простаты
Это экспериментальная методика, которая предполагает отказ от немедленного лечения больного при выявлении рака простаты. Гормональную терапию назначают при признаках прогрессирования заболевания.
При этом необходимо учитывать желание пациента и информировать его о том, что немедленное начало гормональной терапии рака простаты приводит к более продолжительной опухолеспецифической выживаемости, чем при отсроченном начале лечения.
• Локализованный рак простаты (T1a-1bN0M0);• Ожидаемая продолжительность жизни больного менее 6 лет;• Высокодифференцированная опухоль;• Тяжелые сопутствующие заболевания.
Радикальная простатэктомия — наиболее радикальный метод лечения, является методом выбора при локализованных формах рака простаты Цель операции — полное излечение больного.
• позадилонная;• промежностная;• лапароскопическая;• с использованием робота-хирурга (Da Vinci System).
• полное удаление интракапсуллрной опухоли;• точное стадирование опухолевого процесса;• излечение сопутствующей аденомы простаты, имеющей клинические проявления;• легкий и удобный мониторинг в послеоперационном периоде;• психологический комфорт для пациента (меньшее беспокойство по поводу заболевания).
• большой объем операции;• небольшая (менее 1 %), но имеющая место послеоперационная летальность;• возможные осложнения. Позадилонная радикальная простатэктомия — наиболее распространенный вариант операции при локализованном раке простаты по сравнению с промежностной простатэктомией реже встречается наличие опухолевого роста по краю резекции.
• травма прямой кишки (0,6-2.9%);• ранение мочеточника (0,2%);• тромбоз вен нижних конечностей (1.1-1.4%);• тромбоэмболия легочной артерии (0,6-1,4%);• полное недержание мочи (0,8-3%);• острый инфаркт миокарда (0,4-0.7%);• недержание мочи (5-19%);• стриктура анастомоза (8,6-8,7%);• массивное лимфоцеле (0,2%);• смертность после радикальной простатэктомии составляет 0-1,2%.
Для сохранения эректильной функции разработана техника операции, при которой сохраняют кавернозные нервно-сосудистые пучки.
• Нормальная эректильная функция до операции.• Отсутствие опухоли в области верхушки и заднебоковых отделах простаты (по данным биопсии),• Уровень ПСА менее 10 нг/мл.
В табл. 21.6 приведена сводная статистика результатов радикальной простатэктомии при раке простаты.
Таблица 21.6. Результаты радикальной простатэктомии при раке простаты (сводная статистика)
Лучевая терапия
Относится к радикальным методам лечения локализованного рака простаты. Цель — максимально точное достижение терапевтической дозы ионизирующего излучения в ткани простаты при минимальном воздействии на окружающие органы и ткани.
• дистанционная лучевая терапия (фотонная, корпускулярная, внутритканевая постоянная и временная, брахитерапия);• сочетанная лучевая терапия.
Показания к проведению тех или иных методик лучевой терапии, а также результаты лечения приведены в соответствующих специализированных монографиях и Рекомендациях EAU.
Гормональная терапия является терапией выбора для больных с местнораспространенным и метастатическим раком простаты. Гормональная терапия применяется как самостоятельный метод паллиативной терапии рака простаты, а также возможно ее сочетание с оперативными или лучевыми методиками в рамках комбинированной терапии.
• Двусторонняя орхиэктомия.• Терапия агонистами гонадотропин-рилизинг гормона (ГнРГ).• Терапия антагонистами ГнРГ.• Эстрогенотерапия.• Максимальная (комбинированная) андрогенная блокада.• Монотерапия антиандрогенами.
Двусторонняя орхиэктомия (хирургическая кастрация) — «золотой стандарт» гормональной терапии рака простаты.
Она позволяет быстро в течение 3-12 ч после выполнения снизить на 95% концентрацию тестостерона крови, является относительно несложной с технической точки зрения операцией с низкой стоимостью лечения.Она эффективна у 80-85% больных с первично выявленным гормоночувствительным раком простаты.
Предлагаем ознакомиться Температура при раке предстательной железы
Основные побочные эффекты операции связаны с дефицитом тестостерона и сводятся к нарушениям половой функции, приливами мышечной дистрофии, гинекомастии, нарушениям липидного спектра, остеопорозу, нервно-психическим расстройствам. Безусловно, это значительно ухудшает качество жизни больных после орхиэктомия
• локализованный рак простаты (T1-2N0M0) при невозможности проведения радикальной операции на простате;• местнораспространенный рак простаты (T3-4N0M0) в качестве самостоятельного лечения или адъювантной терапии после оперативного или лучевого лечения;• метастатический рак простаты (T1-4N1M0 или N1-4N0M1).
Агонисты ГнРГ — синтетические аналоги гипоталамического ГнРГ при введении которых отмечается кратковременное повышение концентрации тестостерона крови (на 3-5-й день) (синдром вспышки) с последующим снижением ее до посткастрационного уровня на 21-28-й день. Для профилактики синдрома вспышки перед введением агонистов ГнРГ и в течение 1-й недели лечения больным назначают анти андрогены. Побочные действия этой группы препаратов схожи с таковыми для двусторонней орхиэктомии.
• локализованный рак простаты (T1-2N0M0) при невозможности проведения радикальной операции или в качестве неоадъювантной терапии перед радикальным оперативным или лучевым лечением:• местнораспространенный рак простаты (T3-4N0M0) в качестве самостоятельного лечения или неоадъювантной и адъювантной терапии в сочетании с оперативным или лучевым лечением:• метастатический рак простаты (T1-4N1M0 или N1-4N0М1).
• Гозерелин по 3.6 мг 1 раз в 28 дней или по 10.8 мг 1 раз в 84 дня под кожу передней брюшной стенки (шприц-тюбик);• Трипторелин 3.75 мг в/м 1 раз в 28 дней (суспензия);• Бусерелин 3.75 мг в/м 1 раз в 28 дней (суспензия).• Лейпрорелин 3.75 или 7.5 мг в/м 1 раз в 28 дней (раствор для инъекций готовят ex tempore).
Лечение агонистами ГнРГ проводится непрерывно и пожизненно. Обычно лечение пересматривается при развитии гормонорезистентности опухоли. Некоторые авторы рекомендуют назначение этих препаратов в режиме прерывистой (интермиттирующей) терапии, но эффективность такого варианта лечения не доказана.
• тромбоэмболические;• сердечно-сосудистые;• отеки;• эректильная дисфункция;• снижение либидо;• гинекомастия и болезненность молочных желез;• желудочно-кишечные расстройства (боли, тошнота, рвота);• нарушение функции печени.
• при метастатическом раке простаты;• как препараты второй линии гормональной терапии после прогрессирования опухолевого процесса на фоне хирургической кастрации, лечения агонистами ГнРГ или антиандрогенами.
Предлагаем ознакомиться Тамсулозин от чего
Наиболее эффективным препаратом эстрогенов сегодня является диэтилстильбэстрол, который назначается по 1 или 3 мг ежедневно в/м постоянно. Назначение таблетированных форм препарата по 5 мг/сутки приводит к более высокой сердечно-сосудистой токсичности.
Результаты сравнения эффективности двусторонней орхиэктомии, терапии агонистами ГнРГ и эстрогенами в различных рандомизированных исследованиях продемонстрировали одинаковые показатели выживаемости и длительности ремиссии (доказательство категории А).
Антнандрогены являются конкурентными ингибиторами андрогеновых рецепторов. представлены двумя подгруппами препаратов: стероидные антнандрогены (ципротерон, мегестрол, хлормадинон) и нестероидные антнандрогены (флутамид, нилутамид, бикалутамид).
• Локализованный рак простаты (Т1-2N0M0) при невозможности проведения радикального лечения.• Местнораспространенный рак простаты (T3-4N0M0) в качестве самостоятельного лечения или адъювантной терапии после оперативного или лучевого лечения.• Метастатический рак простаты (T1-4N1M0 или N1-4N0M1).
Побочные эффекты стероидных антиандрогенов более выражены, чем у нестероидных и сводятся к сердечно-сосудистым осложнениям, снижению потенции и либидо, гинекомастии, желудочно-кишечным расстройствам.
Ципротерон назначают в комбинации с хирургической кастрацией или агонистами ГнРГ в дозе 100-150 мг перорально ежедневно, в виде монотерапии — 250-300 мг внутрь ежедневно. В исследованиях доказана равная эффективность ципротерона в режиме монотерапии, диэтилстильбэстрола и флутамида (доказательство категории В).
Флутамид назначают по 250 мг 3 раза в день перорально. Препарат применяется в режиме максимальной андрогенной блокады реже в режиме монотерапии. Из побочных эффектов следует отметить желудочно-кишечные расстройства, гинекомастию, нарушение функции печени и снижение либидо.
Нилутамид назначают по 150 мг 2 ра зав день втечение 4 недель, а в дальнейшем — по 150 мг/сутки. Он применяется в комбинации с хирургической или медикаментозной кастрацией. Побочные эффекты схожи с таковыми для флутамида, но могут возникать новые осложнения (нарушение аккомодации, интерстициальный легочный синдром, анемия).
Бикалутамид в режиме максимальной андрогенной блокады назначается по 50 мг в сутки перорально. В режиме монотерапии дозы увеличиваются до 150 мг/сут. Побочные эффекты схожи с флугамидом.
Кетоконазол, противогрибковый препарат, угнетающий синтез андрогенов надпочечников.
Это вторая линия гормонотерапии метастатического рака простаты на фоне прогрессирования процесса после проведения максимальной андрогенной блокады. Назначается перорально по 400 мг 3 раза в сутки.Лечение необходимо проводить под контролем печеночных проб и в сочетании с гидрокортизоном для профилактики надпочечниковой недостаточности (рекомендация В).
Источник: https://sashagreyshop.ru/mestnorasprostranennyy-predstatelnoy-zhelezy-nyuansy-sovety-lecheniyu/
