Как понизить простагландины перед месячными
Содержание
8 способов избавиться от вздутия живота перед месячными
Хотя ощущение тяжести и вздутие внизу живота перед началом и в первые дни менструации является физиологической нормой, это мало кого радует. Поясним, почему во время месячных пучит живот, и предоставим несколько эффективных советов, которые помогут вам не чувствовать начала цикла по крайней мере на своей талии и облегчат распространенные симптомы ПМС.
Завершение и начало менструации вызывают немало физиологических изменений в теле женщины, среди которых заметное вздутие живота и газы — неприятная с эстетической точки зрения, ведь сказывается на контурах вашей фигуры.
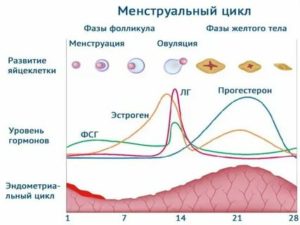
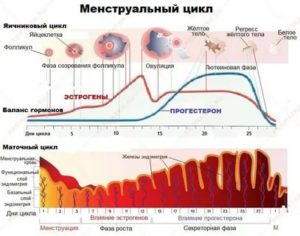
По оценкам, примерно 70 процентов женщин ежемесячно чувствуют, что их живот заметно увеличивается и будто тяжелеет именно перед началом очередных месячных. Причина в колебании уровня эстрогена и резком снижении уровня прогестерона накануне каждого нового менструального цикла.
Ощущение вздутия внизу живота у женщин — один из распространенных проявлений известного предменструального синдрома (ПМС), который на несколько дней значительно ухудшает жизнь многим женщинам фертильного возраста.
Хорошие новости: в течение первых двух-трех дней менструального цикла ваши яичники начинают вырабатывать необходимое количество гормонов снова. Благодаря этому живот постепенно возвращается к нормальной объема. Но что вы можете сделать в это время? Медики предлагают несколько действенных решений, которые помогут держать живот под контролем эти и без того непростые дни.
Выбирайте продукты, богатые белком и калий
Позаботьтесь, чтобы в вашем рационе на днях непременно были продукты, предотвращать вздутию живота и газообразованию. Овощи и фрукты с высоким содержанием калия, как то бананы, дыни, томаты и спаржа, помогают обеспечить надлежащий баланс жидкости в организме.
То же касается и здоровых жиров: добавьте в меню, например, семена чиа и льна, грецкие орехи и лосось, содержащие омега-3 полиненасыщенные жирные кислоты.
Это поможет стабилизировать уровень простагландинов — физиологически активных веществ, вызывающих сокращение мышц матки и регулируют водно-солевой обмен в организме.Белок — еще один безопасный и необходимый ингредиент вашей диеты накануне месячных. Лучше выбрать куриное филе, морскую рыбу и тофу. Продукты, обладающие свойствами природных диуретиков, в частности сельдерей, огурцы, арбуз, лимонный сок, чеснок и имбирь, также помогут вам чувствовать себя легче (в буквальном смысле) на днях.
Исключите из меню продукты, приводящие к избыточному образованию газов
Речь идет о брокколи и брюссельскую капусту. Удивлены? Несмотря на то, что именно эти продукты входят в топ-списке здоровой пищи, они содержат трисахарид рафинозу и значительное количество водорастворимых растительных волокон.
Нашему организму не хватает пищеварительных ферментов, чтобы должным образом переварить эти соединения, поэтому они попадают в кишечник непереваренными и, разбухая, вызывают избыточное газообразование, вздутие живота, кишечные колики и расстройства.
Некоторые диетологи к продуктам этой категории включает также бобы, белокочанную капусту, цветную капусту и различные лиственные салаты.
Продолжайте тренировки
Наверное, спорт — последнее, чем бы вы хотели заняться в эти дни. Но медики утверждают, что повышение сердечного ритма является одним из лучших способов облегчить симптомы ПМС, включая ощущение вздутия внизу живота. Малоподвижный образ жизни приводит к низкой активности системы пищеварения.
Поэтому, постоянные тренировки не только помогут вам поддерживать фигуру в норме, но и избавят запоров. Перед началом очередного менструального цикла отдайте предпочтение легким тренировкам, к примеру по плаванию и йоги.
Физические упражнения высокой интенсивности, в частности кросфит, может, наоборот, провоцировать воспаление, усилит вздутие живота.
Понизьте уровень кофеина и алкоголя
Употребление алкоголя в дни перед началом месячных может усилить симптомы ПМС: набухание и болезненность груди, перепады настроения и вздутие живота, — предупреждают гинекологи.
Кофе в свою очередь излишне стимулирует пищеварительный тракт и приводит к раздражению стенок кишечника, не говоря уже об обезвоживании, что заставляет ваш организм удерживать воду.
Поэтому советуем пропустить утреннее латте в эти дни.
Примите противовоспалительные препараты
Такие медицинские препараты, как ибупрофен, способны блокировать в организме химические соединения, вызывающие воспаление и, как следствие, вздутие живота и газы. За два дня до начала очередного менструального цикла принимайте от 200 до 400 мг ибупрофена каждые шесть-8:00 — предварительно получив консультацию у своего гинеколога.
Откажитесь от газированных и сладких напитков
Минеральные газированные напитки могут на время облегчить ощущение вздутия внизу живота, но в конце концов приведут к еще большему. То же касается и сладких газированных напитков, даже содержащих искусственные подсластители.
Вместо этого пейте обычную чистую воду — примерно 2 литра в день, но ориентируясь по собственным чувством жажды.
Рекомендуемые в эти дни также некрепкий зеленый чай, настой мяты, ромашки и семян фенхеля — они будут предотвращать чрезмерное газообразование.
Уделяйте сну не меньше 8:00
Часто предменструальный боль, вздутие живота и газы, общий дискомфорт не позволяют женщинам нормально высыпаться в эти дни. Тем не менее, вставайте с постели и не откладывайте сон: ведь именно в эти часы ваш организм работает над тем, чтобы вывести избыток жидкости из зоны живота. Итак, старайтесь уделять ночному сну не менее 8:00.
Учтите возможность приема контрацептивов
Оральная контрацепция — это не только эффективный способ предотвратить нежелательную беременность, но и стабилизировать баланс гормонов и уменьшить болевые ощущения во время менструации.
Медицинские исследования показали, что прием оральных контрацептивов снижает симптомы ПМС на 50 процентов.
Поэтому посоветуйтесь со своим врачом о возможности такого решения проблемы, если в вашем индивидуальном случае проявления предменструального синдрома слишком острые и нарушают ваш привычный образ жизни.
Источник: https://doctorsam.ua/article/8-sposobov-izbavitsja-ot-vzdutija-zhivota-pered-mesjachnymi/
Предменструальный синдром
Как правило, наиболее выражен предменструальный синдром у женщин умственного труда, чутко реагирующих на перемену погоды, с чувствительной нервной системой, с обменно-эндокринными и сердечно-сосудистыми нарушениями, подверженных перепадам настроения. Предменструальный синдром у женщин, живущих в городе, встречается намного чаще, чем у проживающих в селе.
Симптомы предменструального синдрома
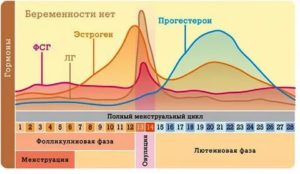
У таких женщин за 1-2 недели до менструации появляются следующие симптомы: нарастает психоэмоциональное напряжение, могут появиться отеки, беспокоит нервозность, раздражительность, вздутие живота, головные боли, болезненность молочных желез, повышается аппетит, иногда снижается внимание.
Как помочь себе во время ПМС?
Первоочередно нужно следовать здоровому образу жизни: отрегулировать режим труда, сбалансированно питаться, регулярно отдыхать на море, заниматься фитнесом, в выходные выезжать на природу. Предменструальный синдром — проблема не репродуктивной системы больше, а гормональной (повышается образование простагландинов — особых веществ) и нервной, неадекватно реагирующей на изменение уровня половых гормонов.
Лечение предменструального синдрома
Конфликты на работе, ссоры в семье, переедание, недосыпание могут в любой момент нарушить равновесие в организме женщины.
Поэтому зачастую для стабилизации душевного состояния в первую очередь назначают седативные препараты (травы, успокаивающие нервную систему).
На репродуктивную и нервную системы действую также благоприятно препараты магния (магне B6, магнелис), расслабляющие матку, снимающие нервное напряжение, уменьшающие болевые ощущения.
Одни гинекологи для лечения синдрома препараты магния рекомендуют принимать в течение 3 месяцев курсами, другие — во время менструации и за неделю до нее. В лечении предменструального синдрома также применяют гомеопатические средства (дисменорм) либо растительные (мастодинон). Препараты эти нормализуют психоэмоциональный фон.
Болезненные менструации
Если женщину во время менструации беспокоит сильная боль, нарушающая трудоспособность и сопровождающаяся диареей, рвотой, тошнотой, это ненормально. Нужно искать причину.
Если болевые ощущения сопровождали женщину с самой первой менструации, вероятнее всего, у нее врожденное нарушение выработки фермента циклооксигеназы. участвующего в обмене простагландинов.
Их избытком вызывается сокращение гладкой мускулатуры, вызывая боль (сосудов и мышечной стенки матки).
Уменьшить выработку простагландинов нельзя. Можно только подкорректировать врожденные нарушения обмена циклооксигеназы. Для купирования боли в этом случае назначаются обычно нестероидные противовоспалительные средства с ибупрофеном, индометацином, кетопрофеном (оки, фаспик, миг).
Не желательно употреблять широко распространенное и дешевое обезболивающее анальгин. Им женщины себя просто травят. Анальгин в больших дозах разрушает печень, действует негативно на желудок.
Как при синдроме, так и при болезненных менструациях показаны препараты магния, понижающие тонус матки. При повышенной продукции простагландинов эффективны и спазмолитики — баралгин, но-шпа, папаверин.
Помочь могут растительные средства расслабляющего действия (бускопан).
Если в критические дни причиной недомоганий явились хронические заболевания половых органов (воспаление придатков), нужно их обязательно лечить.
Чтобы гинеколог разобрался в причинах боли или воспаления, необходимо ему провести осмотр, собрать анамнез, назначить дополнительные обследования: исследования на половые инфекции и свертываемость крови, общий анализ крови, УЗИ органов малого таза, биохимические анализы.Болезненные месячные могут повлечь осложнения. Если боль невыносимая, не нужно ждать, что все пройдет.
Иногда болевые ощущения становятся настолько сильны, что часто вместе с маткой спазмируется шейка, в результате чего не может выйти наружу кровь.
В итоге наступает острая сосудистая недостаточность (болевой шок, обморок, коллапс), что может угрожать жизни. Также возникнуть могут нервные расстройства, эндометриоз, воспалительные процессы полости матки.
Каково влияние родов на менструальный цикл?
Роды влияют положительно. У женщины после родов зачастую нормализуется обмен простагландинов, гормональный фон и, следовательно, восстанавливается менструальный цикл, становятся менее болезненными месячные, стихают симптомы предменструального синдрома.
Длительность и обильность менструаций
Для здоровья женщины они имеют большое значение. При нормальных менструациях уходит 3-4 прокладки в день (выделений не должно быть более 100 мл). Если требуется более 6 прокладок плюс тампоны для надежности, а месячные длительные и болезненные, то какая-то патология матки (миомы, эндометриоз, полипы) налицо.
Питание при синдроме
Несомненно, важно правильно питаться. Чтобы месячные более гладко протекали, из рациона желательно исключить сладкое, соленое, жареное, шоколад, алкоголь, кофе, кока-колу, газировку. Во время критических дней налегайте лучше на фрукты и овощи.
Воды в день употребляйте не менее 1,5 литра, особенно полезен зеленый чай, обладающий обезболивающим действием.
У девушек при большой потере крови может понизиться гемоглобин, поэтому в рацион нужно включить гранаты, мясо, морковь, гречку и любые содержащие железо продукты.
Вы ознакомились с информацией на тему: «Предменструальный синдром».
Читать полностью
Источник: https://naromedizina.ru/predmenstrualnyj-sindrom-u-zhenshhin/
Дисменорея, болезненные месячные. менструальные боли при месячных: лечение, симптомы

Дисменорея — это нарушение, которое относится к разряду менструальных расстройств. Устаревшее название – альгоменорея. Это одно из наиболее часто встречающихся нарушений, при котором менструация сопровождается болевыми ощущениями в нижней части живота.
Справедливости ради стоит сказать, что менструация боли вызывает не только при наличии такого диагноза. Относительно болезненные ощущения могут сопровождать и благополучную менструацию. При этом нет и речи ни о какой дисменорее.
Статистика говорит о том, что около 30-50% всех девушек и женщин испытывают боли при менструальном цикле. Нередко менструальные боли бывают настолько выраженными, что временно лишают социальной активности приблизительно 10-15% представительниц слабого пола. Боли при месячных склонны дополняться и другими симптомами дисменореи.
Симптомы дисменореи
- головокружение, головная боль;
- тахикардия;
- тошнота, рвота;
- вздутие живота, диарея;
- сухость в ротовой полости, либо усиление слюноотделения;
- повышение температуры тела (до 37-38);
- общая слабость.
Зачастую доминирует какой-нибудь один из вышеперечисленных признаков, становясь неприятным дополнением к болезненным месячным.
В гинекологии болезненные менструации принято классифицировать как первичную и вторичную дисменорею.
Что такое первичная дисменорея
Первичную дисменорею нельзя назвать заболеванием. Это, скорее, функциональное состояние. Болезненные месячные здесь никак не связаны с изменением структуры внутренних половых органов, ибо патология отсутствует.
Первичная дисменорея обычно присуща девочкам-подросткам, а также молодым и незамужним девушкам. Проявляется она спустя 1-3 года после первой менструации (менархе). На данном этапе боли носят слабовыраженный характер, и непродолжительны во времени. Они всегда преходящи, и не способны помешать юному организму вести активный образ жизни.
Но с течением лет характер болевых ощущений может изменяться. Они способны усиливаться, становиться более длительными, дополняться ранее отсутствующими симптомами дисменореи. Боль преимущественно схваткообразная, но вероятны ноющие, дёргающие или распирающие её проявления. Нередко боль отдаёт в область придатков, мочевой пузырь, прямую кишку.
Обычно боль начинает ощущаться за 12 часов до менструации или же в первый день цикла. Она продолжается от 2 часов до двух суток. А порой становится спутницей всей менструации.
Что такое вторичная дисменорея
Вторичная дисменорея – это уже патология, которая требует лечения. Здесь причины болезненных месячных кроются в органических изменениях в органах малого таза.
Такой вид дисменореи в основном присущ женщинам старше 32-35 лет. Развивается она по прошествии нескольких лет после первой менструации.
Болезненным ощущениям свойственно появляться или усиливаться за 1-2 суток до начала менструации.
В медицинском центре «ОН Клиник» прекрасно знают, что такое менструальные боли, и как они досаждают дамам. Поэтому здесь приложат все усилия для того, чтобы облегчить женскую участь.
Причины боли при менструации: воспаление и простагландиновая теория
Всякая девушка, страдающая дисменореей, на собственном опыте знает, что болит при месячных. В основном боль локализуется в нижней части живота. Но она также способна иррадиировать в нижнюю часть спины, область поясницы и верхнюю поверхность бёдер.
Если речь идёт о первичной дисменорее, то все причины боли при месячных в настоящее время неизвестны. Но современная медицинская наука склоняется к простагландиновой теории, признавая её доминирующую роль в этиологии данного болезненного состояния. Согласно этой научно доказанной версии, главенствующая причина болезненных менструаций отведена двум веществам, коими являются:
- простагландин Е2 (ПГЕ2);
- простагландин Е2-альфа (ПГЕ2-альфа).
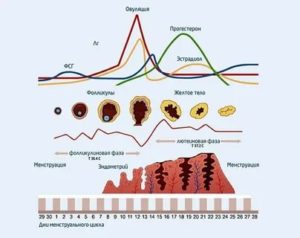
Простагландины (Pg) – это физиологически активные вещества липидного (жирового) происхождения. В организме они синтезируются ферментативным путём из некоторых незаменимых жирных кислот (НЖК).
Простагландины Е2 и Е2-альфа образуются в большом количестве из фосфолипидов клеточных мембран отторгающегося в период менструации эндометрия (внутренней слизистой оболочки полости матки).
ПГЕ2 вызывает дисагрегацию тромбоцитов (препятствует склеиванию клеток крови, отвечающих за её коагуляцию: текучесть) и вазодилатацию (расслабление гладкой мускулатуры стенок кровеносных сосудов, ведущее к увеличению просвета сосудов и их расширению). ПГЕ2-альфа стимулирует сокращение гладкой мускулатуры стенок матки, и провоцирует ощущение боли.
В случае вторичной дисменореи, причины менструальных болей объясняются развитием воспалительного процесса в органах малого таза.
Чаще всего это эндометрит и эндометриоз (воспаление слизистой оболочки тела матки), оофорит и сальпингоофорит (воспаление придатков матки: яичников и фаллопиевых труб).
И в этом случае болевой синдром, а также наличие в менструальной жидкости кровяных сгустков – лишь вершина айсберга.
Именно наличие внутреннего воспаления объясняет тот факт, почему боли при месячных возникают как неизменный спутник цикла. Болезненные месячные проявляются как следствие нарушенного кровообращения с развитием ишемии в тканях половых органов, спазма гладкой мускулатуры, растяжения стенок матки, повышенного раздражения нервных окончаний при сокращениях матки.
Отсутствие врачебной помощи при болезненных месячных грозит грубыми изменениями структуры тканей. А это ведёт к отдалённым осложнениям хронического воспаления, вплоть до бесплодия. Поэтому болезненная менструация – достаточно весомый повод для того, чтобы обратиться к гинекологу.
Специалисты гинекологического профиля медицинского центра «ОН Клиник» готовы прийти на помощь каждой девушке и женщине. Ведь только квалифицированный инструментальный осмотр поможет понять, отчего боли при месячных так упорно беспокоят пациентку. А правильная постановка диагноза поможет подобрать адекватное лечение и утранит все причины дисменореи.
Медикаментозное, физиотерапевтическое и диетологическое лечение болезненных менструаций
Многие пациентки жалуются на боли в середине менструального цикла. Такие ощущения объясняются физиологией, они связаны с началом овуляции: выходом готовой к оплодотворению яйцеклетки из яичников. Овуляция же приходится как раз на середину цикла.
Фармакологическое лечение болезненных менструаций при первичной дисменорее предполагает назначение препаратов антипростагландинового действия. Наиболее широко используемыми являются нестероидные противовоспалительные препараты (НПВП). Они оказывают не только симптоматическое, но и патогенетическое воздействие.
Если применение НПВП оказывается малоэффективным (10-15% случаев), есть смысл рассмотреть в качестве лечения дисменореи комбинированные оральные контрацептивы, содержащие синтетические гормоны. Влияя на эндометрий, гормоны подавляют овуляцию и понижают сократительную работу матки.Лечение менструальных болей также осуществимо и неинвазивными методами физиотерапии, которые могут являться альтернативными либо же составлять часть комплексной терапии.
Методы лечения дисменореи
- акупрессура;
- высокочастотная транскутанная электронейростимуляция;
- микроволновая диатермия.
Исследования в диетотерапии показали довольно высокую эффективность в лечении болезненных месячных витамина В1 (тиамина).
Его исключительно благотворное влияние на нервную систему доказывается ещё и устаревшим названием витамина: аневрин. В практических исследованиях фигурировала дозировка 100 мг ежедневно.
А пищевой рацион предполагает увеличение потребления растительной и животной пищи, богатой витамином В1: выпечка из муки грубого помола, бобовые, шпинат, свиные и говяжьи субпродукты.
Лечение менструальных болей при вторичной дисменорее, кроме симптоматической терапии (анальгетики), предусматривает обязательное лечение основного заболевания, ставшего причиной дисменореи.
Гинекологи медцентра «ОН Клиник» сумеют подсказать, как облегчить менструальную боль в том или ином случае. И пусть менструация станет для девушек не болью – а стыдливой тайной их нежности и женственности.
Источник: https://onclinic.ua/departments/gynecology/treatment-of-menstrual-dysfunction/menstrual-pain
Простагландины (Pg): что это такое, как уменьшить с помощью народных средств, физкультуры, продуктов питания, медикаментов, травяных сборов
Исследования показывают, что хронические или «тихие воспаления» играют важную роль в целой серии заболеваний, таких, как болезнь Альцгеймера, болезни сердца, диабет, некоторые виды рака, и могут активировать гены, влияющие на процесс старения. Страшно? Так и должно быть. Значит, наверняка сделаете правильные выводы из содержания этого материала, ведь употребление определенной группы продуктов может содействовать уменьшению «тихого» воспаления в организме.
Кстати, значительно снизить уровень воспаления можно также изменив способ жизни. Например, заняться ежедневной физактивностью или (если возможно) уменьшить влияние стресса на организм.
Противовоспалительное питание считается разработкой американского диетолога Эндрю Вейла, который практикует в области интегративной медицины.
Тех же, кто, читая материал, обнадежил себя мыслью еще и похудеть, огорчим: противовоспалительное питание не предназначено для потери веса (хотя люди могут и похудеть, если регулировать объем порций). Скорее, это способ выбора и подготовки продуктов, основанный на научных знаниях о том, как эти продукты могут помочь организму поддерживать оптимальное здоровье.
Наверное, вам не раз приходилось сталкиваться с проявлениями острых воспалений: артритом, тромбофлебитом, угревой сыпью, гастритом, холециститом, астмой и тому подобными «радостями». Они выбивают нас из колеи, вызывают боль и явное заболевание.
Однако существуют и другие типы воспалений. Хотя и менее очевидные, они «втихаря» атакуют тело, со временем вызывая многочисленные болезни. Подобные состояния врачи окрестили хроническими заболеваниями. Они могут существовать в теле тихо, почти незаметно, на протяжении многих лет, пока не перерастут в нечто более серьезное.
Как правило, тихое воспаление связано с отложением холестерина в стенках артерий, что в будущем может привести к заболеваниям сердца, инсультам, инфарктам и т.д. Таким образом, хроническое воспаление мозговой ткани может привести к болезни Альцгеймера, воспаление в крови – к диабету.
Существует также доказательство того, что воспаления повышают вероятность развития некоторых видов рака.
День за днем противовоспалительное питание уменьшает воспаления путем выработки биологически активных веществ, которые имеют жировое строение – т.н. простагландинов. Они образуются из незаменимых жирных кислот и находятся практически во всех тканях и органах.Впервые простагландин из спермы выделил в 1935 году шведский физиолог Ульф фон Ойлер, поэтому термин «простагландин» происходит от латинского названия предстательной железы (лат. glandula prostatica).
Уже со временем выяснили, что простагландины синтезируются во многих тканях и органах. В 1971 году Джон Вейн указал, что аспирин является ингибитором (замедлителем) синтеза простагландинов.
За исследование простагландинов он и шведские биохимики Суне Бергстрем и Бенгт Самуэльсон в 1982 году получили Нобелевскую премию по физиологии и медицине.
На сегодня существуют три основных типа простагландинов: два из них (ПГ-Е1 и ПГ-Е3) имеют противовоспалительный эффект, а третий тип (ПГ-Е2), наоборот, способствует воспалению. Как результат, воспаление возникает при дисбалансе в организме между различными типам простагландинов.
Пищевые продукты, которые вырабатывают простагландин и уменьшают воспаление:
- Здоровые жиры, а именно: мононенасыщенные (оливковое масло, авокадо, фундук, кешью, миндаль и семечки) и полиненасыщенные (жирная рыба, семена льна, волошские, бразильские орехи, семечки).
- Здоровые специи: имбирь, чеснок, чили, корица, куркума, черный перец, орегано, кориандр, тмин, горчица.
Как известно, специи улучшают вкус блюд с низким содержанием жира и обладают мощными антиоксидантными свойствами, замедляя старение. Специи имеют и профилактическое действие против онкологических и сердечнососудистых заболеваний. Однако по-настоящему «специи-эффект» чувствуется лишь при регулярном добавлении в пищу.
Зеленый чай – целитель известный.
Он предотвращает инфекции пищеварительной и дыхательной систем, акне (заболевание кожи), уменьшает гормональную активность, стимулирует иммунную систему, защищает от кариеса, обеспечивает защиту против заболеваний печени и регулирует уровень глюкозы в крови. Кроме того, «зелчай» имеет термогенный эффект, т.е. ускоряет обмен веществ, а, значит, и скорость сжигания жиров в организме. Все, что вам нужно помнить, это выпить чашечку зеленого чайку с утра.
Перечень продуктов-спасателей от «тихих» воспалений содержит уже весьма известные цельнозерновые продукты – хлеб, коричневый рис, ячмень, овес, гречка, чечевица и бобы.
К тому же списку спасателей относят и такие овощи (темно-зеленые и темно-синие), как шпинат, брокколи, брюссельская капуста, синяя капуста, баклажаны.Среди ягод с воспалениями борются, в первую очередь, черника, малина, смородина, вишня, клюква.
Гликемический индекс или ГИ – показатель влияния продуктов питания после их употребления на уровень сахара в крови. ГИ считают отображением сравнения реакции организма на продукт с реакцией организма на чистую глюкозу (сахар), у которой ГИ равен 100.
У всех других продуктов он изменяется от 0 до 100 и больше в зависимости от того, как быстро они усваиваются. Когда продукт имеет низкий гликемический индекс, это означает, что при его употреблении уровень сахара в крови поднимается медленно.
ГИ продукта зависит от нескольких факторов – вида углеводов и количества клетчатки (которую продукт содержит), способа термической обработки, содержания белков и жиров.
Впервые термин «гликемический индекс» в 1981 году ввел доктор Дэвид Дженкинс, профессор университета в Торонто (Канада), чтобы определить, как составлять рационы для диабетиков. Этот принцип также подходит людям, которые заботятся о своем здоровье.
В сетях интернета даже существуют специальные таблицы гликемических индексов продуктов. Например, ГИ некоторых из них: пива – 110, белого хлеба – 100, картофельного пюре – 90, морковки – 85, готовых мюсли с орехами и изюмом – 85, кока-колы – 70, молочного шоколада – 70, готового апельсинового сока – 65, черного хлеба – 60, пиццы с помидорами и сыром – 60.
Если существует «инь», значит, найдется место и для «янь». Пищевыми продуктами, которые являются антагонистами вышеуказанных «спасателей» и вызывают воспалительные процессы, считаются красное мясо, сахар, алкоголь (кроме красного сухого вина) и углеводы с высоким ГИ (например, изделия из белой муки и белого очищенного риса).
Все биохимические реакции требуют присутствия воды, которая в то же время является идеальным источником всех необходимых веществ и утилизатором отработанных. Поэтому лучше не забывать пить чистую воду или такие здоровые напитки, как чай, сильно разбавленный фруктовый сок, минеральную воду с лимоном в течение дня.
Такова реальность — мы вполне можем влиять на собственное здоровье, если относиться к телу как к храму души. Великий Сенека говорил: «Пусть нашей высшей целью станет одно: говорить, как чувствуем, и жить, как говорим».
Источник:
Болезненные месячные: зачем терпеть, если можно вылечить?
Боли в животе во время месячных многие женщины считают обыденным событием и, стиснув зубы, мужественно переживают неприятные ощущения.
Повторяемость этого симптома и его взаимосвязь с физиологическим явлением – месячными – создали устойчивое впечатление, что боль – неотъемлемый компонент менструального кровотечения, устранить который невозможно.
С этим мнением категорически не согласны врачи-гинекологи: специалисты выделили болезненные месячные в отдельную патологию под названием «альгоменорея» и давно научились с ней бороться. Так зачем же терпеть боль, от которой можно избавиться?
Альгоменорея – болезненные месячные – очень распространенное нарушение, которой в той или иной степени имеется у 70% женщин детородного возраста, причем каждая десятая ежемесячно страдает сильнейшими болями, влияющими на повседневную активность и трудоспособность.
Боли в животе при альгоменорее имеют ноющий или спастический характер, локализуются чаще в нижних отделах живота, распространяются на поясницу, крестец, внутреннюю поверхность бедер. Помимо боли при альгоменорее могут появляться такие симптомы, как тошнота, рвота, жидкий стул, потливость, учащенное сердцебиение.В подавляющем большинстве случаев болезненные месячные сопровождаются нарушениями со стороны нервной системы — раздражительностью, плаксивостью, головной болью, головокружениями, иногда – обморочными состояниями. Продолжительность симптомов при альгоменорее различна – от нескольких часов до нескольких дней.
В остальные дни менструального цикла болезненные ощущения женщину, как правило, не беспокоят, или их выраженность заметно ослабевает.
В зависимости от причинного фактора, выделяют две формы альгоменореи – первичную и вторичную.
Первичная альгоменорея: боль без видимой причины
Первичная альгоменорея диагностируется в том случае, когда при обследовании пациентки в органах малого таза не обнаруживается никаких видимых изменений, способных вызвать симптомы альгоменореи.
Причиной болей при первичной альгоменорее становятся два процесса:
- нарушение синтеза гормоноподобного вещества простагландина;
- нарушение работы нервной системы.
Простагландин – биологически активное вещество с множеством разнообразных функций, одной из которых является сокращающее воздействие на стенки матки.
Под влиянием неизвестного фактора (предположительно – гормональной дисфункции) у женщин, страдающих болезненными месячными, синтез простагландинов по мере приближения к периоду менструации увеличивается.
Это приводит к повышению сократимости маточной мышцы, сдавлению маточных сосудов, нарушению питания тканей матки и, как следствие, появлению болевых ощущений. Влиянием простагландинов объясняются также тошнота, рвота, жидкий стул, нередко сопровождающие болевой синдром при первичной альгоменорее.
Источник: https://sakh-hospital.su/gipofiz/prostaglandiny-chto-eto-takoe-kak-umenshit.html
Дефицит каких веществ провоцирует развитие предменструального синдрома?
Предменструальный синдром представляет собой сложный патологический симптомокомплекс, который появляется в дни перед менструацией. Обычно симптомы появляются за 2-14 дней до начала менструации, резко исчезают в первые ее дни и проявляются вегетативно- сосудистыми, нервно- психическими и обменно — эндокринными нарушениями.
Социальная значимость предменструального синдрома неоспорима, так как эмоциональное и физическое состояние женщины отражается на рабочем процессе, в социуме и в семейной жизни.
Существует ложное мнение, что нагрубание и боль в молочной железе перед менструацией, лабильность психики и боли в животе — это норма.
На самом деле в нормально функционирующем организме процессы, которые происходят перед менструацией и во время нее, должны проходить абсолютно безболезненно.
Почему же у большинства женщин менструация ассоциируется с болезненностью и неприятными ощущениями практически во всем организме? Что идет не так? Теории развития предменструального синдрома читайте в нашей статье.
Теории развития предменструального синдрома
На сегодняшний день окончательного механизма развития предменструального синдрома не выявлено. Существует несколько теорий возникновения симптомов перед менструацией.
- Гормональная теория. Эта теория дает объяснение, что предменструальный синдром появляется на фоне абсолютной или относительной гиперэстрогении. Эстрогены повышают секрецию в печени ангиотензина. Это активирует системы ренин – ангиотензин — альдостерон. В результате жидкость в межклеточном пространстве задерживается. Поэтому развиваются отеки, молочные железы нагрубают и болят. Появляется метеоризм и головная боль. Эстрогены также могут влиять на лимбическую систему коры головного мозга, вызывая психоневрологическую симптоматику, провоцируют гипокалиемию и гипогликемию. Это проявляется гиподинамией, выраженной усталостью и болями в области сердца.
- Теории водной интоксикации и гиперадренокортикарной активности близки к гормональной теории, так как объясняют патогенез предменструального синдрома с задержкой воды в организме повышением уровня альдостерона и эстрогена.
- Теория авитаминоза и недостаточности некоторых микроэлементов.
Последняя теория отражает много причин развития синдрома и объясняет причину развития ПМС у девушек определенного типа.
Дефицит каких веществ провоцируют развитие симптомов перед менструацией?
Установлено, что дефицит некоторых веществ вызывает неприятные симптомы перед менструацией и развитие предменструального синдрома.
- Недостаток витамина В6 тормозит обмен эстрогенов, создавая условия для их накопления, что провоцирует развитие симптоматики перед менструацией. Также витамин В6 является коферментом в реакции синтеза медиаторов серотонина и дофамина. При недостатке серотонина изменяется настроение и поведение, при дефиците дофамина увеличивается секреция пролактина, что способствует симптоматике со стороны молочных желез.
- Недостаток магния приводит к избирательной недостаточности дофамина. Это вызывает беспокойство и раздражительность перед менструацией. Также дефицит магния увеличивает секрецию альдостерона, способствует задержке воды и натрия в организме. Это способствует развитию симптомов со стороны сердечно — сосудистой системы (тахикардия, мигренеподобные скачки АД, экстрасистолия), церебральные симптомы (давящая боль в голове, головокружение, страх, плохая концентрация внимания, депрессия), и висцеральные симптомы (тошнота, рвота, спастические боли).
- Недостаточность ненасыщенных жирных кислот проводит к нарушению синтеза простагландинов, что способствует развитию депрессии, раздражительности, боли в молочной железе, повышению температуры тела до субфебрильных цифр, боли и вздутию живота, нервозности перед менструацией. Недостаток простагландинов Е1 и Е2 проявляется нарушением секреции прогестерона и развитием относительной гиперэстрогении. Также простагландины влияют на секрецию антидиуретического гормона, усиливая ее. Следовательно, при их недостатк, вода и натрий перед менструацией задерживаются в организме. Это ощущается головной болью, вздутием живота и масталгией. Недостаток простагландина Е1 и избыток простагландина Ф2а повышают уровень пролактина. Следствием этого могут быть боли в молочной железе циклического характера.
Поэтому дефицит витаминов, микроэлементов и некоторых веществ способствует развитию предменструального синдрома во 2 стадии менструального цикла. Эта теория объясняет причину частого появления подобных симптомов перед менструацией у девушек с астенической конституцией и у девушек, которые соблюдают различные диеты для похудения.
Формы проявления симптомов перед менструацией
В зависимости от преобладания симптомов выделяют 3 основные клинические формы предменструального синдрома:
— нервно- психическая форма – перед менструацией преобладают депрессивное состояние, плаксивость, раздражительность, агрессивность. Часто женщины по этому поводу обращаются к психологам, думая, что имеют проблемы с психическом здоровье.
— отечная форма проявляется отечностью лица, голеней, кистей рук, болью и увеличением молочных желез, вздутием живота, потливостью, увеличением массы тела, зудом кожи. Несмотря на это, у большинства женщин при отечной форме перед менструацией диурез не меняется, что связано с процессами перераспределения жидкости в организме.
— цефалгическая форма – головная боль различного характера, боль в области сердца, онемение рук.
— кризовая форма – наиболее тяжелая форма, которая развивается на фоне сопутствующих экстрагенитальных патологий. Протекает в виде симпатоадреналовых кризов. Эти кризы проявляются повышением артериального давления, чувством сдавливания за грудиной. Наблюдается похолодание и онемение конечностей, сердцебиение, выделение обильного количества светлой мочи.
Часто кризы наступают перед менструацией в вечернее и ночное время. При этой форме повышается уровень пролактина и серотонина, а также гиперфункция коры надпочечников во 2 фазе менструального цикла.
Методы лечения предменструального синдрома
Терапия предменструального синдрома всегда зависит от тяжести проявления и от формы.
Лечение предменструального синдрома включает рациональное питание, психотерапию, лечебную физкультуру, физиотерапевтические методы, употребление отвара трав с успокоительным и спазмолитическим эффектом.
Питание должно содержать много витаминов, микроэлементов и клетчатки. Нужно исключить алкоголь, ограничить черный чай и кофе, кондитерские изделия, умеренно потреблять животных жиры, молоко и соль.
https://www.youtube.com/watch?v=pi0Kz8VPZCg
Лечение предменструального синдрома гормонами назначается доктором только после тщательного обследования женщины.
Поделитесь:
Источник: https://estet-portal.com/doctor/statyi/defitsit-kakikh-veshchestv-provotsiruet-razvitie-predmenstrualnogo-sindroma
Как справиться с болезненными месячными?
Болезненные месячные иногда считаются нормой. Статистика утверждает, что сильные боли во время менструаций регулярно испытывают 10-15%, периодически – до 70% женщин детородного возраста. На самом деле это не норма, а нарушение менструальной функции, скорректировав которую, можно избавиться от боли.
Рисунок 1 — Боль не всегда локализуется внизу живота. Она может отдавать в поясницу или малый таз
Основной симптом недомогания – схваткообразная, ноющая, колющая или другого типа боль внизу живота. Она может отдавать в поясницу, малый таз, промежность, внутреннюю поверхность бедер. Чаще всего пик болевых ощущений приходится на первые дни цикла, затем интенсивность боли снижается.
Сопутствующие симптомы:
- общее недомогание, потеря интереса к окружающему миру, снижение работоспособности;
- тошнота, диарея, другие проблемы с пищеварением;
- резкие перемены настроения, раздражительность, нарушения сна, головные боли;
- потливость, учащенное сердцебиение.
Рисунок 2 — Болезненные месячные часто провоцируют головную боль
Причины болезненных менструаций
В зависимости от причин, которыми вызваны болезненные месячные (по-научному – альгоменорея), врачи разделяют их на 2 типа – первичную и вторичную альгоменорею.
О первичной альгоменорее говорят тогда, когда достоверная органическая причина болезненных месячных во время обследования не выявлена. Ее основные причины – нестабильность уровня половых гормонов и гормоноподобных веществ и нарушения в работе нервной системы.
В это время повышается сократимость маточной мышцы, вследствие чего сдавливаются маточные сосуды, а ткани не получают достаточного питания. Как результат – возникновение болевых ощущений.
Параллельно из-за сбоев в работе нервной системы усиливается чувствительность к боли, вынуждая пациенток принимать обезболивающие лекарства. Первичная альгоменорея чаще всего наблюдается у молодых девушек, у которых только начал устанавливаться менструальный цикл.
Во многих случаях через год-другой после первой менструации, когда гормональный уровень стабилизируется, вопрос, что делать с болезненными месячными, у подростка отпадает сам по себе.
Рисунок 3 — Девушки чаще страдают от болей, вызванных нервами и гормонами
Простагландины – гормоноподобные вещества, дисбаланс которых чаще всего является причиной болезненных месячных. У женщин, страдающих первичной альгоменореей, к началу менструального цикла выработка этих веществ существенно возрастает. Повышенная сократимость маточной мышцы, из-за которой возникают болевые ощущения, вызывается именно повышенным количеством простагландинов.
- Вторичная альгоменорея возникает из-за какого-либо заболевания. Чаще всего это воспаление, вызванное фибромиомой, эндометриозом, травмой, гинекологической операцией (прижигание эрозии, кесарево сечение, иссечение миомы и др.). Вероятность развития вторичной альгоменореи повышается при использовании внутриматочной спирали, абортах, после перенесенных инфекционных заболеваний, оперативных вмешательств. Живот начинает болеть за 2-3 дня до начала месячных и прекращает через 2-3 дня после их старта. Поскольку основная причина болей с окончанием месячных не исчезает, они периодически повторяются в течение всего цикла. От вторичной альгоменореи чаще всего страдают женщины старше 30 лет.
- Еще одна возможная причина болезненных месячных – затрудненная очистка полости матки от выделений из-за врожденных или приобретенных анатомических особенностей. Самые распространенные из них – слишком узкий цервикальный канал (врожденная), миома (приобретенная). Боли во время месячных могут возникать также из-за того, что небольшое количество крови забрасывается в брюшную полость через просвет маточных труб.
Рисунок 4 — Причиной болезненных менструаций может стать слишком узкий цервикальный канал
Игнорировать менструальные боли не стоит. Если не устранить причину, которая их вызывает, в дополнение к неприятным ощущениям и последствиям возможного гинекологического заболевания можно получить снижение полового влечения и даже бесплодие.
Что делать при болях при месячных?
Советовать, что делать при сильных болях при месячных, должен ваш гинеколог. Обратитесь к врачу, не дожидаясь начала нового цикла, чтобы успеть сдать необходимые анализы и мазки, пройти УЗИ. Чем быстрее будет определена причина явления, тем быстрее вы сможете облегчить себе жизнь.
Чтобы достоверно узнать, почему болезненные месячные наблюдаются в первый день или в течение всей менструации, после проведения стандартного осмотра доктор может назначить:
- лабораторные анализы (мазки);
- гистероскопию – осмотр матки специальным оптическим устройством, которое вводится через шейку;
- УЗИ органов малого таза;
- диагностическую лапароскопию – осмотр матки и маточных труб, при котором оптическое устройство вводится через небольшие надрезы в брюшной стенке;
- исследование гормонального профиля;
- анализы на заболевания, передающиеся половым путем;
- анализ крови (проверяется наличие анемии).
Рисунок 5 — Чтобы выяснить причину болезненных месячных, врач может назначить гистероскопию
В некоторых случаях для постановки диагноза. помимо гинеколога, придется проконсультироваться с эндокринологом и неврологом. Вполне возможно, что придется сменить способ контрацепции.
Если причиной болезненных месячных является гинекологическое заболевание, после выздоровления боли должны пройти сами собой.Справиться с первичной альгоменореей помогают не только таблетки. Эффективны немедикаментозные способы лечения:
- общее укрепление организма: полноценный ночной сон, сбалансированность физических и эмоциональных нагрузок, правильное питание, отказ от курения, алкоголя, крепкого чая, кофе;
- закаливание, регулярные занятия спортом (не для спортивных результатов, а для тонуса);
- физиопроцедуры: магнтитотерапия, электрофорез, диадинамик, ультразвук, массаж, ЛФК;
- иглоукалывание;
- прием курсов витаминов;
- гормонотерапия. Используются комбинированные оральные контрацептивы в низких дозировках, прием которых настраивает организм на выработку правильного количества гормонов. Минимальный курс – 3 месяца.
В качестве «скорой помощи» врач может назначить спазмолитики, анальгетики, успокоительные препараты. Если комплекс лечения не помогает, придется пересматривать стратегию контрацепции, использовать нестероидные противовоспалительные препараты, прогестины.
Что делать в домашних условиях при болезненных месячных?
Что пить при болезненных месячных, зависит от интенсивности боли и ее причин.
- Приступ альгоменореи легкой степени можно снять приемом анальгетика, спазмолитика (Ибупрофен, Но-Шпа, Спазмалгон, Анальгин) или комбинированного препарата (Новиган, Тамипул).
- При средней степени альгоменореи боли более интенсивные и продолжительные. Часто они сопровождаются головными болями, расстройствами работы кишечника, перепадами настроения. Наряду с анальгетиками можно принимать препараты, которые облегчают вегетативную симптоматику (метеоризм, тошноту, изжогу, тахикардию).
- Облегчить приступы тяжелой альгоменореи анальгетиками вряд ли удастся. Здесь необходимо использовать симптоматические препараты, которые назначит врач.
Если во время месячных живот побаливает эпизодически, боль можно терпеть, она длится всего миг или быстро снимается спазмолитиком, то беспокоиться не стоит. Такое состояние медики считают вариантом нормы. Какие симптомы в вашем случае дают повод для беспокойства, расскажет ваш лечащий врач.
Рисунок 6 — Острую боль с сильным кровотечением терпеть нельзя – вызовите «скорую»
Облегчить состояние при болезненных месячных помогут:
- Ароматерапия. Самое главное в этом случае – снять стресс и расслабиться. Подложите под голову подушечку из ароматных трав или зажгите аромалампу. К ваннам в этот период следует относиться с осторожностью. Чаще всего гинекологи рекомендуют заменить их душем.
- Диета. На время месячных исключите из рациона острые, жареные, соленые, копченые блюда, чай, кофе, алкоголь, ненатуральные продукты. Налегайте на овощи, фрукты, зелень, нежирное мясо, рыбу, пейте достаточно жидкости.
- Йога. Во время месячных активные физические нагрузки противопоказаны, но сделать несколько асан йоги не повредит. Инструкторы утверждают, что есть специальные позы, которые помогают сделать месячные не такими болючими, особенно если выполнять упражнения регулярно.
- Прогулки. Прогулки на свежем воздухе помогают снять стресс, провентилировать легкие, размяться, настроиться на позитив. Если расслабиться вам больше помогает шопинг, можно отправиться и в магазины.
- Осторожно с теплом! Если болезненные ощущения вызваны воспалением, греть живот грелкой или другим способом ни в коем случае нельзя. Тепло усиливает воспалительный процесс и увеличивает кровопотерю.
Рисунок 7 — Физические упражнения помогут снять боль и расслабиться
- Дневник самоконтроля. Записывайте в дневник даты начала и окончания месячных, связанные с этим ощущения в физическом и эмоциональном планах. Через несколько месяцев вы уже сможете выявить закономерность, заранее подготовиться к перепадам самочувствия и настроения. Вероятно, это облегчит жизнь не только вам, но и окружающим.
- Расслабление. Постарайтесь скорректировать свой рабочий график так, чтобы выходные попадали на первые дни цикла. В этом случае вы сможете как следует расслабиться дома – когда захочется, полежать в постели, принять ванну или душ. Пейте успокоительные чаи и сборы на основе мяты, мелиссы. Можно использовать аптечные настойки – пустырник, валериану, пион.
- Легкий массаж. Легко помассируйте живот по часовой стрелке. Это особенно полезно при метеоризме. Если есть возможность прилечь, примите позу эмбриона – подтяните ноги к животу.
Рисунок 8 — Чтобы облегчить боль, важно расслабиться
Если боль слишком сильная, не проходит около суток, кровотечение резко усилилось, в крови появились сгустки, срочно вызывайте «скорую помощь».
Болезненные месячные – не повод откладывать важные дела на потом. Выясните причины недуга, скорректируйте их соответствующим лечением и живите без боли!
1 — Причины болезненых месячных
2 — Опасны ли болезненные месячные? Отвечает гинеколог.
Источник: https://uteka.ru/articles/zhenskoe-zdorove/kak-spravitsya-s-boleznennymi-mesyachnymi/
