Кандидозный пиелонефрит симптомы
Содержание
Пиелонефрит – Potencii.net
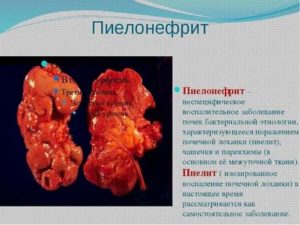
Пиелонефрит является рекордсменом среди урологических заболеваний в разных возрастных группах. Но все же наиболее часто он развивается у девочек и женщин, в особенности как осложнение цистита.
В педиатрии пиелонефрит занимает второе место среди всех болезней после заболеваний верхних и нижних дыхательных путей.
А также отдельно можно выделить пиелонефрит беременных: в период вынашивания ребёнка он развивается особенно часто ввиду повышенной нагрузки на почечную систему женщины.
Что касается мужчин, то у них пиелонефрит зачастую является следствием мочекаменной болезни, простатита или аденомы предстательной железы.
Пиелонефритом называют бактериальное воспаление в чашечно-лоханной системе и паренхиме почки. Именно по локализации воспалительного процесса пиелонефрит отличается от других похожих заболеваний (таких как цистит или нефрит).
Возбудителем пиелонефрита в большинстве случаев являются кишечные палочки, стафилококки, энтерококки, протей, синегнойная палочка, а у беременных на первое место выходят шерихии.
В около четверти всех случаев высеивается смешанная бактериальная флора.
Бактерии попадают в почки преимущественно с кровотоком из других очагов воспалительного процесса: так, пиелонефрит может быть осложнением нефрита или цистита.Риск развития пиелонефрита повышается на фоне снижения иммунитета, образования застойных процессов и очагов инфекций в органах малого таза, на фоне сахарного диабета и прочих обменных заболеваний.
При отсутствии нарушений в строении мочеполовых органов речь идёт о первичном пиелонефрите, в противном случае – о вторичном. Различают также одно- и двусторонний пиелонефрит.
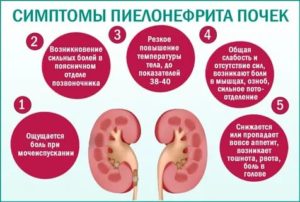
Симптомы пиелонефрита
Пиелонефрит почти всегда начинается остро.
Больной испытывает характерные боли в области поражённой почки, которые могут отдавать в пах, крестцово-поясничный отдел или в брюшину (именно такая картина чаще всего наблюдается в детской возрастной группе).
Характер и интенсивность боли бывают разными: ноющая, спастическая, тупая и острая, постоянная и периодически возобновляющаяся, приступообразная и колющая.
Боль чувствуется в состоянии покоя и усиливается во время мочеиспускания. Иногда мочеиспускания при пиелонефрите учащаются, а объем суточной мочи увеличивается. Наблюдаются и другие проявления дизурии (например, недержание или задержка мочи), но они свойственны больше для цистита и нефрита, приведших к развитию пиелонефрита. Также моча может изменять свой цвет и запах.
Одновременно у больного проявляются характерные симптомы интоксикации организма:
- повышение температуры тела до высоких отметок (38-39С и выше);
- озноб;
- ломота в теле;
- головные боли;
- тошнота, рвота (иногда анорексия);
- диарея;
- слабость, вялость;
- побледнение кожных покровов.
Из-за задержки жидкости в организме наблюдается повышение артериального давления и образование отёков, в первую очередь на лице.
Острый пиелонефрит
Острый пиелонефрит характеризуется выраженным бурным течением и представляет особенную опасность для новорожденных детей.
Лечение следует проводить безотлагательно, поскольку, во-первых, полностью вылечить можно только первичный острый пиелонефрит, во-вторых, любые промедления или неправильные терапевтические действия приведут к хронизации процесса, в-третьих, последствия не леченного пиелонефрита могут быть весьма плачевными.
Течение болезни на протяжении многих лет постепенно ведёт к образованию хронической почечной недостаточности, а в некоторых случаях становится даже причиной смерти больного.
Хронический пиелонефрит
Хронический пиелонефрит развивается преимущественно как следствие острого. Он может протекать почти бессимптомно или с периодически возникающими рецидивами. В периоды обострения проявляются те же симптомы, что и при остром пиелонефрите.
Ноющие боли в пояснице при хроническом пиелонефрите могут беспокоить больного практически постоянно, обостряясь в сырую холодную погоду. Поскольку болезнь существенным образом ослабляет мочевой пузырь, то с большой вероятностью может также отмечаться учащение мочеиспускания и даже энурез.
Развитию хронического пиелонефрита способствуют заболевания органов мочеполовой системы, которые не были правильно и своевременно вылеченные, а также наличие любых хронических воспалительных процессов в организме; слабая иммунная защита и системные заболевания; и, конечно же, игнорирование больным острого пиелонефрита или неграмотное его лечение. Хронический пиелонефрит особенно часто наблюдается у людей пожилого возраста.
Диагностика пиелонефрита
Пиелонефрит подтверждается по результатам лабораторных исследований мочи и крови, на которые больной направляется при описанных выше жалобах. На развитие воспалительного процесса в чашечке, лоханке и паренхиме почек указывают следующие показатели:
В анализе мочи:
- выявление микробов — более одной бактерии (бактериурия);
- обнаружение лейкоцитов (лейкоцитурия);
- снижение относительной плотности мочи (до 1010-1012);
- появление белка (протеинурия);
- иногда обнаружение эритроцитов, канальциевых эпителиальных клеток и лейкоцитарных цилиндров в моче;
- обнаружение незначительных следов крови в моче (микрогематурия);
- низкий удельный вес мочи (гипостенурия);
- обнаружение клеток Штернгеймера-Мальбина;
- щелочная реакция мочи и пр.
В анализе крови:
- повышение количества эритроцитов в периферической крови;
- повышение уровня лейкоцитов (лейкоцитоз);
- ускорение СОЭ;
- снижение концентрации гемоглобина (при выраженном воспалении);
- сдвиг лейкоцитарной формулы влево;
- появление силовых кислот, фибриногенов, альфа-2 и гамма-глобулинов;
- возможно появление С-реактивного белка;
- повышение уровня среднемолекулярных пептидов и пр.
При пиелонефрите сдаются общие анализы мочи и крови, при хроническом пиелонефрите – анализ мочи по Нечипоренко, тест по Грамму, пробы Земницкого, исследование крови на стерильность.
Кроме лабораторных может быть проведено ультразвуковое исследование почек с диагностической целью. При развитии пиелонефрита специалист увидит следующие изменения:
- изменение размеров поражённой почки и еёотдельных участков;
- снижение подвижности почки при дыхании;
- спазм чашечек, шеек и мочеточника со стороны поражённой почки;
- огрубение рисунка сосочков;
- деформация чашечек (они становятся грибовидными, булавовидными, тарелкообразными);
- рубцовые западения по контурам лоханок и почек;
- истончение почечной паренхимы;
- выбухание контура поражённой почки (при абсцессе).
Существуют и другие методы диагностики пиелонефрита: рентген, урография, ретроградная пиелоуретерография, абдоминальная аортография, селективная почечная артериография, компьютерная томография, нефросцинтиграфия, непрямая ангиография, ренография и прочие.
Лечение пиелонефрита
Лечение острого пиелонефрита проводится преимущественно в стационарных условиях. По результатам анализов мочи на чувствительность бактерий к антибиотикам подбирается действующий антибактериальный препарат для уничтожения инфекции. Если высеивается смешанная бактериальная флора, то врач вправе подобрать сразу несколько препаратов.
Также в зависимости от степени тяжести заболевания и выраженности симптомов могут быть назначены и другие лекарственные средства: для купирования воспалительного процесса, утоления боли, устранения спазмов и прочих симптомов, восстановления нормального оттока мочи, улучшения кровообращения в почках, снижения активности свёртываемости крови, повышения иммунитета и прочие. Обязательно назначаются витаминные препараты, в частности антиоксиданты: витамины А, Е и С, коэнзим Q10, селен, бетакаротин и прочие.
В период лечения пиелонефрита следует придерживаться диеты, исключающей острые, солёные, жирны, жареные, печёные и пряные блюда, а также сдобу и шоколад.
Очень осторожно следует вводить в меню продукты с повышенной аллергенной активностью, а наваристые мясные бульоны исключить полностью. Рацион непременно должен быть сбалансированным и полноценным.
В меню включают овощи, зелень, фрукты, ягоды, молочные продукты, яйца всмятку, крупы, чёрствый хлеб, нежирные сорта мяса и рыбы.
Показано обильное нейтральное питье, но только при условии нормального выведения жидкости из организма. Пить можно воду, в том числе минеральную, соки, морсы (особенно хорош клюквенный), чаи, травяные отвары. Если же наблюдается задержка жидкости, то её потребление следует ограничить.
В период лечения пиелонефрита больному назначаются также тепловые процедуры на поясничный отдел.
В тяжёлых случаях при развитии обструкции или гнойного воспаления пиелонефрит требует оперативного вмешательства для восстановления проходимости мочевых путей и нормального кровообращения в почках.
Но при своевременно начатом и правильно проведённом лечении острого пиелонефрита медицинский прогноз весьма благоприятный: абсолютное выздоровление наступает в подавляющем большинстве всех случаев.Хронический пиелонефрит требует более длительного лечения, которое может проводиться годами с небольшими перерывами. Очень эффективно при пиелонефрите санаторно-курортное лечение.
Пиелонефрит: народные средства
Помимо синтетических медицинских препаратов очень широко и довольно успешно в лечении пиелонефрита применяется и фитотерапия. Это могут быть лицензированные фармацевтические средства, а также рецепты народной медицины.
И аптечные, и народные средства при пиелонефрите следует применять только после консультации с врачом, ибо нужно знать какое воздействие на организм оказывают те или иные лекарственные растения и травяные сборы.
Так, клюквенный сок, берёза, крапива, алтей, зверобой, ива, тополя, бузина, таволга обладают противовоспалительным свойством; листья толокнянки (медвежьи ушки), брусники, хвоща полевого, плоды можжевельника, корень одуванчика, петрушка оказывают на организм мочегонное действие; женьшень, элеутерококк, родиола, лимонник, заманиха, левзея повышают иммунную защиту организма; шалфей, чабрец, ромашку, мяту, цетрарию, кладонию, уснею применяют в качестве дезинфицирующих антибактериальных средств. Учитывайте это, выбирая рецепты народной медицины для лечения пиелонефрита:
- 200 г промытого овса залейте 1 л молока и варите на медленном огне, пока не уварится наполовину. Пейте по четверти стакана 3 раза в день до полного выздоровления. Один и тот же овёс можно использовать повторно несколько раз. При непереносимости молока его можно заменить водой.
- 1 столовую ложку семян петрушки залейте 400 мл кипящей воды, дайте настояться на протяжении 2 часов и принимайте по полстакана 4 раза в день перед едой (за 10-15 минут).
- Приготовьте сок из листьев и корней петрушки и принимайте по 1 столовой ложке 3 раза в день перед едой (за 10-15 минут). Курс лечения составляет 40 дней (женщинам в период критических дней следует делать перерыв).
- Сухие семена петрушки измельчите в порошок и принимайте вместе с едой 3 раза в день по 0,5 грамма.
- 2 столовые ложки измельчённых ягод земляники залейте одним стаканом кипячёной воды, добавьте 0,5 чайных ложки натурального пчелиного мёда и несколько капель лимона. Принимайте такой напиток каждый день, выпивая по стакану.
- Тщательно очищенный от грязи и промытый спорыш (наземную часть) измельчите мясорубкой или блендером, немного разбавьте водой до пюреобразного состояния и отожмите сок. Принимайте его по полстакана перед едой, пейте через соломинку (поскольку он негативно влияет на зубную эмаль).
- 1 столовую ложку листьев брусники залейте 1 стаканом кипящей воды и проварите в течение 5-10 минут. Затем процедите отвар и принимайте по 2-3 столовые ложки 3-4 раза в день.
- 30 г толокнянки залейте поллитрамикипящей воды и дайте настояться. Принимайте 5-6 раз в сутки по 2 столовые ложки в сочетании со щелочным питьем.
- Очищенный корень девясила (1 стакан) измельчите и смешайте с натуральным пчелиным мёдом (0,5 л). Употребляйте утром натощак и вечером перед сном по 1 чайной ложке лечебной смеси.
- Приготовьте смесь из листьев толокнянки, аира болотного, почечного чая, берёзовых почек, корня солодки и семян льна — возьмите всего по 50 г. Затем 3 столовые ложки приготовленного сбора залейте поллитромводы и проварите в течение 5 минут. Дайте остыть, процедите и пейте по полстакана за полчаса до приёма пищи 3 раза в день. Лечебный курс составляет 2 месяца. Затем необходимо пройти контрольное обследование и продолжить лечение, готовя отвар из 2-х ложек этой же смеси на протяжении 3 месяцев.
Профилактика пиелонефрита
Пиелонефрит доставляет много дискомфорта и может вызывать серьёзные осложнения у больного, тем более он быстро переходит в хроническую форму. Поэтому следует всячески избегать развития этой болезни.
Лучшей профилактикой пиелонефрита будет сохранять своё здоровье в хорошем состоянии.
Больше всего это касается органов мочеполовой системы: регулярно проводите осмотры у гинеколога и уролога, начинайте лечение любых заболеваний с начала их проявления, в особенности это касается нарушения оттока мочи из мочевого пузыря.
Поддерживайте на уровне иммунную систему, не допуская снижения её активности. Это достигается, главным образом, полноценным здоровым питанием и закаляющими процедурами. Но вот переохлаждения с целью профилактики пиелонефрита следует всячески избегать.
Крайне важно не допускать переполнения мочевого пузыря: мочиться следует сразу же при возникновении позывов, а также в обязательном порядке после каждого полового акта и перед отходом ко сну.
Кроме того, необходимо строго соблюдать личную интимную гигиену, избегать ношения синтетического белья, стараться употреблять достаточное количество жидкости (из расчёта 25-30 мл на каждый килограмм массы тела), если к этому нет никаких противопоказаний.
Если же болезнь вас настигла, то после перенесения острого пиелонефрита необходимо регулярно проходить профилактические обследования и беспрекословно выполнять назначения врача до полного исчезновения всех симптомов.
Источник: https://potencii.net/pielonefrit/
Пиелонефрит от молочницы
Статистика утверждает что в большинстве случаев причиной развития пиелонефрита становится кишечная палочка (в 49% случаев у больных острым пиелонефритом), но и сбрасывать со счетов грибок нельзя.
Вовремя не вылеченная молочница, в качестве осложнения, провоцирует воспаление мочевого пузыря и продвигается дальше к почкам, вызывая воспаление.
Терапия пиелонефрита в таком случае направлено на борьбу с грибком и на оздоровление всего организма.
Что такое пиелонефрит?
Воспалительный процесс, при котором преимущественно поражаются канальцевые системы почек, называют пиелонефритом.
Воспаление проявляет себя тем, что в месте повреждения тканей органа меняется кровообращение, происходит дистрофия тканей и интенсивное деление клеток. Запускают воспалительное осложнение при пиелонефрите патогенные микроорганизмы: стафилококки, кишечная палочка, грибки, сальмонелла, хламидии, протей. Классифицируют пиелонефрит следующим образом:
- по типу:
- первичный (не осложненный),
- вторичный (при поражении почек и мочевых путей);
- по очагам поражения:
- односторонний,
- двухсторонний;
- по характеру течения заболевания:
- острый,
- хронический,
- рецидивирующий;
- по пути распространения инфекции:
- гематогенный (инфекция распространилась через кровяной поток),
- уриногенный (инфекция прошла вверх по мочевому каналу).
Необходимо проводить лечение пиелонефрита под контролем врача, показана госпитализация. Игнорирование лечения приводит к серьезным нарушениям работы почек. Наиболее распространены: почечная недостаточность и артериальная гипертензия, анурия, пионефроз. Наиболее опасное осложнение-сепсис (заражение крови).
Причины возникновения
В почку инфекция попадает через кровь.
Стать причиной пиелонефрита может любой очаг инфекции, не зависимо от его расположения и расстояния от почек. Кариес зубов, на первый взгляд, не связан с мочеполовой системой, но может стать источником заражения.
Так называемый гематогенный способ заражения подразумевает, что инфекция из очага заболевания проникает в кровь и таким образом попадает в почку. К уриногенному способу заражения относятся воспалительные заболевания мочеполовой системы. Инфекция по уретре проникает в мочевой канал, вызывая цистит (у женщин) и уретрит (у мужчин).
Если лечение этих заболеваний было неэффективным, инфекция проникает к почкам, запуская воспалительный процесс.
Молочница как одна из причин пиелонефрита
Молочницей (вагинальным кандидозом) называют заболевание, причиной которого на фоне ослабления иммунитета, стал грибок рода Candida. Этот условно-патогенный симбионт заселяет организм человека в первые дни жизни. У здорового человека он входит в состав здоровой микрофлоры, ни как не проявляя себя. Способствуют интенсивному росту и размножению появление благоприятных условий, вызванных:
- приемом антибиотиков;
- гормональными изменениями в организме, которые связывают с беременностью, климаксом, менструальным циклом;
- неправильным способом питания, где большая роль отведена сладким, насыщенными простыми углеводами, продуктам;
- эндокринными нарушениями, в том числе сахарным диабетом.
Антибиотики разрушают полезную микрофлору.
Зуд, жжение, творожистые выделения на гениталиях, появление эрозийных язвочек, так молочница проявляет себя у мужчин и женщин. Именно женщины, по причине особенностей анатомического строения, чаще страдают осложнениями в виде цистита. Проникновение грибка по уретре в мочевой пузырь и далее в почки — одна из причин пиелонефрита.
Симптомы патологии
Клиническая картина пиелонефрита будет отличаться в зависимости от формы течения заболевания-острой или хронической:
| Течение заболевания | Острое | Хроническое |
| Температура тела | Очень высокая, до 40 °C | Внезапное повышение до 38 ºС. |
| Сопровождается интенсивным ознобом. | ||
| Болевой синдром | Ноющего характера | Локализуется в районе поясницы |
| При нарушении работы мочевыводящих путей- распространяется в промежность, наружные половые органы. | Может стать сильнее при физической нагрузке. | |
| Мочеиспускание | Становится учащенным | Усиливается в ночное время |
| Причиняет боль | ||
| Артериальное давление | Резкое падение диастолического давления ниже 60 мм рт. ст. | Характерна артериальная гипертензия. |
Особенности лечения
Лабораторные исследования помогут определить точный диагноз.
Диагноз пиелонефрит подтверждается путем лабораторных исследований. Анализ крови показывает наличие инфекционного заболевания: повышенно СОЭ и уровень лейкоцитов.
Проводят анализ мочи по Нечипоренко. Для заболевания характерно превышение числа лейкоцитов над эритроцитами. Проводят УЗИ диагностику.
Бактериологический посев позволяет не только обнаружить причину заболевания, но и определить чувствительность к антибиотику для наиболее эффективного лечения.
При подозрении на инфицирование грибком, делают анализ микрофлоры влагалища, не позднее чем через месяц после приема антибиотика.
Назначают соответствующее лечение вагинального кандидоза противогрибковыми препаратами («Пимафуцин», «Ливарол», «Нистатин»), рекомендуют придерживаться диеты. В схеме лечения пиелонефрита используют противогрибковые препараты в таблетированной форме («Флуканазол»).
При осложнении заболевания, что характеризуется закупоркой мочевыводящих путей, для отвода урины необходимо хирургическое вмешательство с установкой дренажной трубки. Процедура проходит под контролем УЗИ.
В дальнейшем это способствует введению противогрибковых препаратов в место инфицирования.Источник: http://EtoGribok.ru/molochnica/nedug/pielonefrit-ot-molochnitsy.html
Лечение урогенитального кандидоза
Урогенитальный кандидоз — инфекционно-воспалительное заболевание половых и мочевыводящих органов. Возбудителем являются дрожжеподобные грибки рода Candida.
Существует несколько разновидностей таких грибков:
- Candida albicans — самый часто встречающийся штамм. Обнаруживается у 90-95% заболевших.
- Candida: glabrata, tropicalis, krusei, parapsilosis, lipolytica, rugosa, norvegensis, famata, zeylanoides — встречаются значительно реже. Они, как правило, выявляются при рецидивах болезни, возникающих на фоне ВИЧ – инфекции, сахарного диабета, в менопаузе.
- Candida spp. – условно-болезнетворные микрогрибки, живущие как без доступа кислорода, так и в воздушной среде. Излюбленные места размножения – тёплые, влажные органы, богатые гликогеном.
Клиническая картина
Урогенитальный кандидоз — распространённый недуг. По сравнению с другими группами населения значительно чаще страдают женщины в фертильном возрасте.
Около 75% женского населения хотя бы один раз в своей жизни сталкивались с молочницей. У 5-10% женщин заболевание приобретает хронический, рецидивирующий характер. Чаще болеют молодые женщины, ведущие активную половую жизнь, второй всплеск заболеваемости — предменопауза.
В это время начинаются колебания гормонального фона, изменения в обычной микрофлоре половых органов женщины. Это способствует увеличению количества грибков. Кандидозным вульвагигитом крайне редко болеют у женщин в постменопаузе.
Исключение составляют представительницы слабого пола, получающие гормонозамещающую терапию.
Жалобы женщин
Заражение грибком влагалища и вульвы встречается как по отдельности, так и вместе. Потому возникло название – кандидозный вульвовагинит. По наблюдениям гинекологов, частота случаев составляет 30-40% от общего количества инфекционных заболеваний женской половой сферы.
Начальные признаки кандидозного поражения носят характер обычного воспалительного заболевания или привычной многим молочницы:
- покрасневшие и отёчные влагалище и вульва, иногда с мелкими трещинками слизистой;
- сухость, очаги атрофии в области поражения;
- сливкоподобные или хлопьевидные, белёсые или желто-белые выделения из влагалища;
- зудящие: прилегающая кожа, слизистые гениталий и место вокруг ануса;
- половые контакты заметно болезненны;
- мочеиспускание сопровождается зудом и жжением.
Мужские недомогания
Грибковые поражения мужских половых органов носят названия: кандидозный баланит и уретрит. Пораженными оказываются головка полового члена, крайняя плоть, стенки мочеиспускательного канала.
Основные симптомы:
- отёкшая и покрасневшая область головки полового члена, покрытая белым налётом, возможны мелкие трещинки;
- мелкие высыпания в районе гениталий;
- болезненное мочеиспускание;
- боли во время половых контактов.
Мужчины подвергаются кандидозу мочевого пузыря гораздо реже женщин. Всё дело в физиологии.
Причины возникновения кандидоза мочевыделительной системы
Урогенитальный кандидоз не относят к инфекциям, передающимся половым путём. Однако это не исключает возможность проявления грибкового заболевания у мужчины-партнёра больной женщины и наоборот.
Грибки кандиды нередко попадают в мочеполовые пути при сексуальных контактах вместе с другими возбудителями половых инфекций — вирусами, микоплазмами, хламидиями, гонококками.
Возможные осложнения
При отсутствии или несвоевременном начале лечения банальная молочница грозит кандидозом мочевыводящей системы. Для обоих полов распространение инфекции по восходящей линии грозит не только кандидозными поражениями органов малого таза, но и распространением инфекции на мочеточники, почечные лоханки и ткань почек, способна стать причиной генерализованного кандидоза.
Способы развития осложнений
Различают два основных пути проникновения инфекции в органы мочевой системы:
- Восходящий — он связан с молочницей наружных половых органов.
- Нисходящий – как следствие поражения грибком кожи, слизистых оболочек, пищеварительного тракта. Кровоток заносит грибок во все органы и системы человека, в том числе – в мочевой пузырь.
Женский мочеиспускательный канал шире и короче мужского, что облегчает проникновение грибков и осложняет течение заболевания.
Иногда молочница возникает в результате лечения урологических патологий или связана с инструментальной диагностикой. Цистография, цистоскопия, стентирование мочеточников, катетеризация мочевого пузыря, позволяют проникнуть грибкам в его полость. Такою инфекцию ещё называют «внутрибольничной и «госпитальной».
Развитию заболевания способствуют:
- мочекаменная болезнь;
- длительное лечение антибиотиками широкого спектра действия;
- неправильное развитие или недоразвитие органов малого таза и почек;
- сахарный диабет.
Признаки распространения заболевания
Проявления ухудшения состояния индивидуальны. Могут присутствовать все сразу или некоторые из них:
- боли внизу живота;
- моча мутная, иногда с примесью крови;
- кандидозный цистит проявляет себя попытками частого и болезненного мочеиспускания (они могут стать ещё и бесполезными, в результате сильного отёка уретры и закупорки её образовавшимися творожистыми массами) — такое состояние чревато чрезмерным переполнением мочевого пузыря, что требует экстренного медицинского вмешательства;
- кандидозный пиелонефрит заявляет о себе болями в поясничной области, повышением температуры тела.
Диагностика урогенитального кандидоза
Коварность данного заболевания в том, что часто грибковые поражения такого рода проходят незаметно для человека. Образуются очаги, органы обрастают мицелием – и никаких сигналов. Такое течение болезни характерно для развития инфекционного процесса в нижних отделах мочевыводящих путей. Оно ещё называется бессимптомным.
Урогенитальный кандидоз не безобидное заболевание, справиться с ним самостоятельно невозможно, тут без помощи врача не обойтись. При цветущей молочнице наружных половых органов, сопровождаемой лихорадочным состоянием, ярко выраженным дискомфортом, назначается рад исследований:
- Общий анализ крови и мочи.
- Бактериологический посев мочи для возможности обнаружения грибков кандида и исключения заболевания трихомонозом, гарднереллёзом и некоторыми другими инфекциями со схожими симптомами.
- Серологические исследования позволяют обнаружить специфические антитела и заподозрить урогенитальный кандидоз.
- УЗИ органов малого таза — важный инструментальный способ обследования. При его проведении оценивается толщина стенок мочевого пузыря, их эхогенность. Чтобы получить достоверные результаты пациенту нужно приходить подготовленным. Для этого за час–полтора следует выпить около литра жидкости.
Лечение ургенитального кандидоза
На начальных стадиях молочницы применяются местнодействующие лечебные средства.
Для женщин:
- Ливарол – при начальных признаках заболевания.
- Клотримазол – от острой и хронической молочницы.
- Пимафуцин – при беременности и кормлении грудью.
- Полижинакс – антигрибковое и противомикробное средство.
- Низорал, Тержинан – самые быстродействующие препараты.
Для мужчин:
- Фуцис-гель – самое быстродействующее средство. Первичные симптомы исчезают после одних суток применения.
- Дермазол 2%, кремы: Кандид, Миконазол, Пимафуцин,- дают эффективные результаты в течение 2-3 дней.
- Нистатиновая мазь — используется в течение 10 дней. Применяется при непереносимости других антимикотиков.
Аптечные лечебные средства применяются в соответствии с инструкцией или рекомендациями врачей.
Подмывания, спринцевания, ванночки с теплыми растворами фурацилина, марганцовки в очень слабом (слегка розовом) разведении, настоями лекарственных трав, также способны остановить распространение молочницы по восходящему пути.
Средства нетрадиционной медицины
Издревле настои, отвары целебных трав, приёмы и методы лечения народных лекарей помогали справиться с различными хворями выделительных органов. Последовав их советам можно остановить процесс в самом начале, и урогенитальный кандидоз не перейдёт в осложнённую, генерализованную форму. Вот их рекомендации:
- Снижайте кислотность мочи. Для этого в стакан с водой выжмите половинку лимона. Добавьте туда же ¼ чайной ложки пищевой соды, перемешайте. Выпивайте полученную «шипучку» 3 раза в день до еды. Заменив сок лимона клюквенным, получите ещё лучший эффект.
- Возьмите вместе или по отдельности траву кипрея, зверобоя, тысячелистника, листья петрушки и подорожника, цветки липы, семена укропа, шишки хмеля, кукурузные рыльца. Заварите в термосе 1 чайную ложку лекарственного сырья на стакан кипящей воды. Через полчаса процедите, и пейте вместо чая. Одна чашка тёплого травяного чая в час поможет вымыть инфекцию из мочевого пузыря, облегчит боль.
- Листья толокнянки или «медвежьи ушки», как ещё называют эту травку, одно из самых действенных средств. Залейте 1 столовую ложку сухого сырья стаканом воды. Поставьте на медленный огонь, а лучше, на водяную баню, варите 30 минут. Сразу же процедите. Выпивайте по 1 ст. ложке отвара через полчаса после еды. Если не удалось купить толокнянку, можно заменить её листьями брусники. С осторожность принимать гипотоникам!
- Хорошую помощь оказывает отвар пшена. 25 гр. крупы залить 200 мл кипятка, проварить 5 минут. Жидкость слить. Принимать каждый час, начиная с 1 столовой ложки, доведя объем до половины стакана за 7 дней.
Помощь при возникших осложнениях
При легком бессимптомном течении кандидоза мочевыделительной системы, прежде всего, убираются возможные причины недуга:
- заменяется мочевой катетер;
- проводится медикаментозная корректировка сахарного диабета;
- оптимизируется применение антибиотиков;
- назначается Флуканазол – специфический антибиотик, создающий ударную концентрацию действующего вещества именно в моче;
Мочевой пузырь промывается раствором амфотерицина в концентрации 50-200 мкг/мл. Такое действие позволяет на время приостановить кандидурию. Однако он не помогает при заболевании мочеточников и почек.
При обнаружении в моче большого количества грибков, общем тяжёлом состоянии больного назначается курсовой приём антимикотиков с широким спектром действия: Нистатина, Фуцциса.
Для облегчения болевого синдрома – Но-шпа, Дротаверин, Баралгин. Температуру тела снижают Парацетамол, Ибупрофен.
Чтобы снять отёки применяют мочегонные препараты – Торсид, Трифас. Повышенное мочеотделение способствует быстрейшему вымыванию болезнетворных микроорганизмов из мочевыводящих путей.
При хронических, рецидивирующих формах кандидоза назначаются внутривенные вливания Амфолипа.Дозирование, длительность и кратность применения лекарств определяется врачом для каждого пациента в отдельности.
Источник: https://GribokTela.ru/kandidoz/urogenitalnyj.html
Кандидозный пиелонефрит симптомы
Мочеполовая система » Кандидоз » Кандидозный пиелонефрит симптомы
Пиелонефрит – заболевание почек инфекционной этиологии, сопровождающееся воспалительным процессом. Причины пиелонефрита в проникновении и размножении в тканях почек патогенных бактерий, находящихся в нижних отделах мочевыделительной системы (мочевом пузыре).
Выделяют также гематогенный, лимфогенный пути заражения и внесение инфекционного агента при травмах или медицинских манипуляциях. В 90% случаев причиной пиелонефрита становится бактерия E. Coli или кишечная палочка.
Пиелонефрит может поражать людей разного возраста и пола, хотя у девочек и женщин встречается в 3-4 раза чаще из-за особенностей строения мочеполовых органов, обуславливающих легкое проникновение бактерий в почки при восходящем пути заражения.
Факторы риска развития пиелонефрита
Помимо особенностей строения выделительной системы у женщин, существуют внеполовые факторы, повышающие риск заболевания пиелонефритом. К ним относят:
- врожденные или приобретенные аномалии, патологии строения почек, мочевого пузыря, мочеиспускательного канала;
- состояния иммунодефицитов различной этиологии;
- мочекаменную болезнь;
- сахарный диабет, повышенное содержание сахара в моче создает благоприятные условия для размножения патогенных организмов;
- возрастной фактор: чем старше человек, тем выше риски;
- травмы органов брюшины, спинного мозга;
- хирургические операции и медицинские манипуляции в органах мочевыделительной системы;
- хронические заболевания бактериальной этиологии, очаги инфекции в организме.
У мужчин пиелонефрит может быть спровоцирован заболеваниями предстательной железы, сопровождающимися увеличением органа в размерах.
Причины возникновения пиелонефрита
Пиелонефрит – инфекционное заболевание почек бактериального патогенеза. Причина пиелонефрита – размножение патогенных организмов вследствие застоя мочи или при проникновении их в ткани почек в избыточном для местного иммунитета количестве.
Проникновение инфекции через уретру в мочевой пузырь, распространение ее по каналам в вышерасположенные структуры и, как итог, в почки, является наиболее частой причиной пиелонефрита.
Строение женского тела обуславливает повышенную частоту инфицирования органов мочевыделительной системы: пиелонефрит у женщин диагностируется в 5 раз чаще, чем у мужчин.
Короткий и широкий мочеиспускательный канал, близость уретры к половым органам и анусу облегчают проникновение болезнетворных микроорганизмов в мочевой пузырь и почки.
У мужчин основной причиной развития пиелонефрита становится препятствие в мочеиспускательном канале, в тканях органов, затрудняющее выделение мочи и способствующее ее застою (камни в почках, мочевыводящих путях, разрастания тканей простаты различной этиологии). В накопившейся жидкости размножаются инфекционные агенты, распространяясь в органы ее выработки и фильтрации.
Препятствия на пути оттока мочи в виде кист, камней, опухолевых образований, стриктур, приобретенные и врожденные, могут становиться причиной развития пиелонефрита и у пациентов женского пола, однако наиболее характерен для них восходящий путь заражения после обсеменения области уретры кишечной палочкой.
Везикулоуретральный рефлюкс характеризуется обратным забросом части выделенной мочи в почечные лоханки из-за затрудненного оттока через мочеточники.
Данная патология как причина воспалительного процесса в почках наиболее характерна для больных пиелонефритом детей: везикулоуретральный рефлюкс диагностируется почти у половины детей от 0 до 6 лет, страдающих пиелонефритом, как причина заболевания.
При эффекте рефлюкса моча забрасывается обратно из мочевого пузыря в почку или распределяется из почечных лоханок в другие части органа. Во более старших периодах на долю этой патологии приходится только 4% причин заболевания.Приступы острого пиелонефрита в детском возрасте опасны последствиями для почек в виде рубцевания тканей органа. До пубертатного периода приступы острого пиелонефрита у детей и формирование рубцов обусловлены физиологическими особенностями детей:
- более низким давлением жидкости, по сравнению со взрослыми, требуемым для эффекта обратного заброса мочи;
- неспособностью к полному опорожнению мочевого пузыря в среднем до пятилетнего возраста;
- пониженной сопротивляемостью иммунной системы детского организма в течение первых лет жизни, в том числе и к бактериальным инфекциям, на фоне недостаточной личной гигиены и отсутствия бактерицидных компонентов в моче;
- сложностями ранней диагностики заболевания;
- более частым, по сравнению со взрослыми, нисходящем пути миграции патогенных организмов: при скарлатине, ангине, кариесе и т. д.
Рубцевание тканей – тяжелая патология, значительно снижающая функционирование почек как органа. У 12% пациентов, нуждающихся в гемодиализе из-за необратимых изменений в тканях почек, причиной рубцевания тканей являются осложнения пиелонефрита, перенесенного в детском возрасте.
Значительно реже встречаются другие варианты миграции бактерий и микроорганизмов в ткани почек. Выделяют гематогенный путь проникновения инфекции вместе с током крови, лимфогенный, а также прямое внесение возбудителя при инструментальных манипуляциях, например, катетеризации мочевого пузыря.
Самым распространенным патогенным микроорганизмом в патогенезе пиелонефрита является кишечная палочка, бактерия E. Coli. Среди других возбудителей пиелонефрита выделяют также:
- стафилококк (Staphylococcus saprophyticus, Staphylococcus aureus);
- клебсиеллу (Klebsiella pneumoniae);
- протей (Proteus mirabilis);
- энтерококки;
- псевдомонаду (Pseudomonas aeruginosa);
- энтеробактер (Enterobacter species);
- синегнойную палочку;
- патогенные грибковые микроорганизмы.
Для восходящей миграции инфекции наиболее характерно наличие кишечной палочки в отделяемой моче, что определяется при лабораторном анализе. При прямом внесении возбудителя при инструментальных манипуляциях чаще всего причиной пиелонефрита становятся клебсиелла, протей, синегнойная палочка.
Пиелонефрит: причины, симптомы, диагностика и лечение
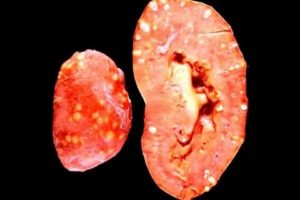
Пиелонефритом называют воспаление мочевыделительной системы, которое может протекать в острой и хронической форме. По статистике, около 2/3 урологических больных страдают именно пиелонефритом.
Его опасность в том, что симптомы заболевания часто не выражены – его можно принять за цистит, простуду, радикулит и даже гастрит. Пиелонефрит может не проявляться годами, но, если его вовремя не обнаружить, он перетекает в хроническую форму.
Хронический пиелонефрит, лечение которого более долгое и трудоемкое, может дать серьезные осложнения. К ним относятся:
- Почечная недостаточность
- Гнойные заболевания почек
- Сепсис
Причины пиелонефрита
Очень редко пиелонефрит вызывается одной бактерией. Как правило, у больных обнаруживается сразу несколько возбудителей.
Главной причиной пиелонефрита является инфекция. К бактериям, ее вызывающим, относят:
- Кишечную палочку
- Протей
- Стафилококк
Очень редко пиелонефрит вызывается одной бактерией. Как правило, у больных обнаруживается сразу несколько возбудителей. Не всегда бактерии, попадая в мочевыделительную систему, вызывают болезнь. Она может развиться на фоне следующих факторов:
- Нерегулярного оттока мочи
- Недостаточного кровоснабжения почек
- Сниженного иммунитета
- Отсутствия личной гигиены
Попавшие в мочевой пузырь бактерии перемещаются в почку, где со временем развивается пиелонефрит. Он может быть как самостоятельным заболеванием, так и осложнением уже существующих патологий, таких как:
- Мочекаменная болезнь
- Аденома предстательной железы
- Заболевания женских половых органов
- Опухоль в мочеполовой системе
- Сахарный диабет
Заболеть пиелонефритом человек может в любом возрасте.
В группе риска:
- Дети до семи лет в силу анатомических особенностей развития
- Мужчины после 55 лет с аденомой предстательной железы
Также часто развивается пиелонефрит у женщин (симптомы и лечение у них отчаются от мужских) молодого возраста. По их короткой и широкой уретре микробы легко могут проникнуть в мочевой пузырь, а оттуда в почки, вызывая процесс воспаления.
Осложнения пиелонефрита
При грамотно проведенном оперативном вмешательстве и соблюдении пациентом всех предписаний врача прогноз благоприятный.
Если при острой стадии пиелонефрита полное выздоровление не наступает в течение трех месяцев, заболевание перетекает в хроническую форму. Пиелонефрит в запущенной стадии может дать следующие осложнения:
- Почечная недостаточность
- Паранефрит
- Сепсис
- Карбункул почки
Пиелонефрит, лечение которого не было проведено, переходит в терминальную стадию: больная почка полностью заполняется гноем и продуктами тканевого распада – наступает пионефроз. В данном случае потребуется удаление почки.
При грамотно проведенном оперативном вмешательстве и соблюдении пациентом всех предписаний врача прогноз благоприятный. Это заболевание больше характерно для пациентов старше 40 лет. У детей оно практически не встречается.
Диагностика
Обычно для опытного врача диагностировать пиелонефрит не составляет труда – это делается во время осмотра. Однако для более точного диагноза назначаются лабораторные исследования, включающие:
- Общий клинический анализ крови
- Общий клинический анализ мочи
Из инструментальных методов исследования назначаются: УЗИ почек и брюшной полости, компьютерная томография или рентген для выявления структурных изменений пораженных почек
Из инструментальных методов исследования назначаются:
- УЗИ почек и брюшной полости
- Компьютерная томография или рентген для выявления структурных изменений пораженных почек
Лечение пиелонефрита у женщин
Терапия направлена на восстановление оттока мочи и уничтожение очага воспаления. Для этого врач назначает:
- Антибиотики
- Антибактериальные средства
- Уросептики
При хронической форме заболевания стойкой ремиссии удается достичь в срок от 6 недель до года.
В курс лечения включается и диета с высоким содержанием легких углеводов и кисломолочных продуктов, рекомендуется обильное питье. Курс терапии острого пиелонефрита рассчитан на 10-14 дней. При хронической форме заболевания стойкой ремиссии удается достичь в срок от 6 недель до года.
Лечение пиелонефрита у мужчин
Для предупреждения распространения инфекции назначается курс антибиотиков – перорально, инфузионно или внутривенно.
Кроме антибиотиков могут быть назначены спазмолитики. При необходимости проводится катетеризация мочевого пузыря (в условиях стационара). После выхода из острой фазы заболевания назначаются:
- Витамины группы В и аскорбиновая кислота
- Антиоксиданты – селен, токоферол
- Мочегонные препараты
Наряду с перечисленными видами лечения больному прописывается специальная диета, целью которой является укрепление иммунитета и минимизация нагрузки на мочевыводящую систему.
В исключительных ситуациях прибегают к хирургическому вмешательству. При пиелонефрите проводятся следующие операции:
- Декапсуляция почки – удаление фиброзной капсулы почки
- Пиелостомия – создание свища на почечной лоханке для оттока мочи
- Нефропиелостомия – дренирование почечной лоханки через ткань почки
- Нефрэктомия – удаление почки (проводится при обширном гнойном поражении)
Наряду с перечисленными видами лечения больному прописывается специальная диета, целью которой является укрепление иммунитета и минимизация нагрузки на мочевыводящую систему.
Если в течение года после ремиссии хотя бы раз был рецидив, диспансерный учет пациенту продлевают до трех лет и назначают регулярный контроль анализов.
Преимущества лечения в МЕДСИ
МЕДСИ – это сеть современных клиник, которые уже почти 25 лет успешно работают в частном российском здравоохранении.
Мы оказываем полный спектр медицинских услуг любой сложности. Кроме того, осуществляем комплексную диагностику и лечение в условиях современного стационара. Наша команда – это штат высококлассных специалистов, имеющих степень кандидата и доктора медицинских наук. Преимущества обращения к нам:
- Команда врачей международного уровня
- Комплексное решение конкретной проблемы
- Индивидуальный подход к каждому пациенту
Индивидуальный подход к каждому пациенту
Записаться на консультацию к специалисту можно любым удобным вам способом:
Источник: https://medsi.ru/articles/pielonefrit-simptomy-i-lechenie/
