Можно ли планировать беременность при кистах в молочной железе
Содержание
Мастопатия и беременность: можно ли забеременеть и кормить грудью
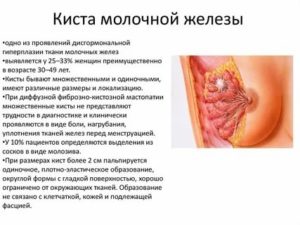
Мастопатия – женская болезнь, к которой предрасположено 90% детородного и постдетородного возраста женского пола. Считается доброкачественным заболеванием молочной железы, но факторы, которые способствуют её развитию, вызывают и онкологию.
Мастопатию наблюдают нескольких видов – узловая и диффузная, которые классифицируются на подвиды. Узловая мастопатия протекает тяжелее: присутствует риск перерождения в раковую опухоль. Образовавшийся узел – реальный источник опасности, несмотря на доброкачественный характер, и требует хирургического вмешательства.
Диффузная мастопатия поражает молочную железу не локально. Операция не требуется, предлагается лечить медикаментозно, кроме тяжёлых случаев фибромастопатии.
К примеру, когда развивается фиброзно-кистозная опухоль, при которой забиваются протоки груди и присутствует риск возникновения тяжёлого воспалительного процесса. Тяжёлое развитие заболевания характерно для женщин после 40 лет.
Болезнь вызывает неприятные симптомы, внушает опасения женщинам детородного возраста, планирующих беременность: сможет ли соседствовать протекание беременности с мастопатией, как поведет себя опухоль при грудном вскармливании.
Естественная беременность
Тяжесть формы опухоли оценивает врач в ходе обследования, но учёные-медики успокаивают тем, что практически 100% случаев образования позволяет не только беременеть, но и кормить грудью.
Кроме того, беременность, роды и грудное вскармливание на протяжении от 6 месяцев до 1,5 лет способствуют излечению от новообразования, мастопатия в 80% случаев проходит бесследно.
Это происходит под благоприятным воздействием гормона прогестерона, который начинает вырабатываться в большом количестве уже на ранних сроках и положительно влияет на процесс избавления от мастопатии.
Мастопатия при беременности, возникающей естественным путём – один из способов излечения. Врачи советуют молодым женщинам как можно раньше забеременеть, лучше до 25 лет, чтобы остановить рост имеющихся уплотнений при мастопатии.
После 35 лет, если уплотнения плотные и крупные, перед плановым оплодотворением, вероятнее всего, назначат операцию по удалению уплотнений.
Искусственное оплодотворение
Иначе обстоит ситуация в случае экстракорпорального оплодотворения – ЭКО, если заболевание мастопатия уже развилось. Подготовка к ЭКО предполагает комплексную гормонотерапию, назначаемую врачом женщине.
В состав стимулирующих гормонов входят такие, как прогестерон, который служит толчком болезни и провоцирует стремительное разрастание опухоли. Перед процедурой ЭКО врач оценивает размер уплотнений. Если узел или киста превышают 3 мм, назначается хирургическая операция поудалению.
Если узлы меньшей величины, во время гормонотерапии ведётся регулярный мониторинг по поведению уплотнений, оцениваются размеры при фиброзно-кистозных узлах и узловые опухоли.
Только при нормальном характере поведения мастопатии, предполагающем спокойный фон, можно начинать процедуру подготовки к искусственному оплодотворению. ЭКО в этом случае допустимо для возможности забеременеть.
Симптоматика
Различают мастопатию патологическую, когда формирование уплотнений устойчивое, и временного характера.
Виды патологической мастопатии:
- Узловая мастопатия. Симптомы заключаются в прощупывании плотных узлов, женщина ощущает ноющую боль, наблюдаются выделения из сосков. Требуется хирургическое лечение как профилактика возникновения рака молочной железы и подготовка к беременности.
- Диффузная мастопатия с кистозным компонентом, при которой женщина ощущает острую боль в области возникновения кист, могут наблюдаться выделения из груди. При этом виде достаточно проводить медикаментозное лечение. Ношение плода женщиной способствует излечению на ранних сроках.
- Фибромастопатия, при которой разрастается коллагеновая ткань молочной железы, заменяя собой соединительную. Возникает сильная боль всей области молочной железы, грудь болит равномерно. Роды и выкармливание ребёнка благоприятно влияет на процесс заболевания, если нет значительных сужений протоков. Если протоки сузились таким образом, что не препятствуют нормальному кровоснабжению, то требуется хирургическое вмешательство.
- Смешанная форма – фиброкистозная мастопатия. Характеризуется разрастанием коллагена и кистозных образований. Отмечается совокупность симптомов – острая боль в области кистозных уплотнений, болезненность всей области груди. Можно лечить медикаментозно. При вынашивании ребёнка, родах и грудном вскармливании прогноз благоприятный.
- Диффузная железистая форма – происходит набухание груди, боль возникает умеренная. Лечение не требуется, явление временное, возникающее в зависимости от периода менструального цикла. Хватит приёма анальгетика при низком пороге болевой чувствительности у женщины.
Диагностируются мастопатии при обследованиях методами УЗИ, МРТ, маммографии, дуктографии. Для исключения злокачественного характера берут пункцию молочной железы.
Медикаментозное воздействие
В качестве помощи женскому организму, помимо самоизлечения при естественном наступлении беременности и мер, принимаемых в случае ЭКО, женщинам прописывают гомеопатический препарат Мастодинон. Препарат принимают при подготовке к зачатию. При наличии болезней в женском организме беременность следует планировать заранее.
Именно в момент подготовки, за 6-8 месяцев до предполагаемого срока наступления беременности начинается приём гомеопатического препарата. Когда беременность наступает, приём фитолекарства отменяется, так как включаются природные действия женского организма, благоприятные для лечения образований груди.
Мастодинон, в силу своего гомеопатического характера, воздействует мягко, не имеет побочных эффектов и противопоказаний.
В качестве местного воздействия прописывается гель Прожестожель. В его состав входит прогестерон. Он наносится на грудь, поражённую опухолью, на весь организм не воздействует. Лечить им можно и во время беременности.
На гормоны гипоталамуса воздействует лекарство Бромокриптин. Его принимают строго до зачатия, во время беременности приём лекарства запрещен врачами.
Мочегонные средства прописываются для снятия болезненной отёчности до наступления беременности. В течение беременности принимать запрещено, исключая аномалии развития ребёнка.
Витамины следует принимать по назначению врача. Считаются прекрасным профилактическим средством и средством лечения, однако необходимо следить за дозировкой и составом витаминов.Успокаивающие препараты назначаются женщине для снятия тревожности, которая возникает при ощущении боли и беспокойстве за протекание беременности. Выбирать следует седативные средства, состоящие из природных компонентов, которые принимаются и во время беременности и кормления грудью. Приём лекарств, основанных на химическом составе, строго запрещён.
Рождение ребёнка и кормление грудью
Наступило рождение ребёнка. С этого момента молодой маме важно в первые два месяца после родов наладить лактостаз. Кормление ребёнка необходимо начинать немедленно после родов.
Врачи роддома подсказывают, как правильно прикладывать малыша к груди, ухаживать за молочными железами. При кормлении возникают боль из-за мастопатии, болезненность сосков, трещины сосков.
Чтобы этого не допустить, грудь должна быть подготовлена.
Вынашивая младенца, женщина постепенно огрубляет соски щадящим массажем мочалкой, контрастного душа. Болезненность опухолей, не до конца рассосавшихся во время беременности, необходимо перетерпеть. Если родившая женщина не выдерживает и бросает кормление грудью, возникает риск усугубления болезни из-за активного лактостаза.
Во время кормления полагается подобрать удобное хлопковое бельё, не стесняющее, не сдавливающее ткань молочной железы и одновременно поддерживающее грудь. При возникновении трещины сосков обрабатывают антисептическими мазями с анестезирующим эффектом, чтобы не допустить развитие инфекции и облегчить боль.
Для уменьшения опухолей молочной железы грудное вскармливание длится не менее полугода. Для достижения наибольшего эффекта – полного излечения уплотнений, кормить необходимо 1-1,5 года. При несоблюдении необходимых сроков кормления мастопатия молочной железы возвращается в более опасной форме и степени тяжести.
Самостоятельные меры профилактики
Женщина должна задумываться о снижении риска возникновения и развития мастопатии молочных желёз на протяжении всей жизни, особенно при планировании зачатия.
Направления профилактики:
- Самообследование груди. Проводится женщиной ежемесячно, пальпируя молочные железы для выявления новообразований и болей. Этим способом достигается выявление ранних стадий заболевания. Массаж молочных желёз во время пальпации улучшает кровоснабжение. Это эффективная профилактическая мера, препятствующая возникновению болезни.
- Профилактика инфекционных заболеваний, половых инфекций.
- Обследование регулярно, каждые полгода, у врача-маммолога для выявления начала болезни и предотвращения её развития.
- Нижнее бельё, состоящее из натуральных тканей и повторяющее форму молочной железы, не стесняющее и не сжимающее грудь.
- Наблюдение за гормональным фоном. Проводится регулярная сдача анализов на определение состояния гормонального фона. Вовремя применяется назначенная врачом гормонотерапия.
- Здоровый образ жизни. Полностью исключаются негативные факторы воздействия на организм – алкоголь, курение. Питание балансируется, употребляются фрукты и овощи, снижается количество жиров и углеводов, поддерживается строгий режим питания. Необходимо есть мало, но часто, употреблять в пищу продукты, богатые клетчаткой. В ежедневный рацион включить физические нагрузки, пешие прогулки.
- Важно избегать стрессов, нервных потрясений и развития депрессии. При возникновении состояния депрессии нельзя пренебрегать успокоительными средствами на природной основе (настой валерианы, пустырника, пиона), химические перед беременностью следует исключить из приёма, при кормлении также нельзя применять.
- Для корректировки гормонального фона врач прописывает гормонотерапию, призванную отрегулировать уровень гормонов. При наступлении беременности гормонотерапию необходимо скорректировать у лечащего врача. Гормонотерапия в форме контрацептивов исключается, если женщина планирует рожать.
- Нельзя пренебрегать приёмом гомеопатических средств и витаминов. Средства прописывает врач с учетом желания дальнейшего планирования рождения ребёнка.
Шансы второй и последующих беременностей
Наличие мастопатии, возврат болезни после первой беременности не должны останавливать женщину в желании продолжать деторождение, выполнять главную женскую функцию.
Мастопатия, не до конца излеченная во время первых родов и при грудном вскармливании, имеет шанс исчезновения при последующих актах деторождения и кормления грудью.
Главное – придерживаться рекомендаций врача, анализировать собственное состояние организма, вовремя принимать меры для недопущения развития мастопатии, обеспечивать профилактику.
Источник: https://onko.guru/dobro/mastopatiya-i-beremennost.html
Как беременность влияет на течение мастопатии. Можно ли беременеть при мастопатии и рожать при фиброзно-кистозной мастопатии после 35 лет
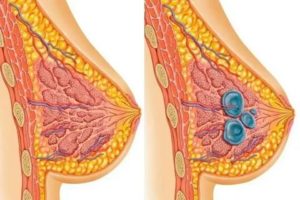
Мастопатия – это патологическое разрастание, изменение тканей молочной железы. Соединительная и эпителиальная ткань растут неравномерно, отсюда – уплотнения, иногда болезненные, иногда нет. Можно ли забеременеть при мастопатии и рожать, выносить здорового ребенка и успешно кормить грудью? Разберем более подробно ниже.
Что такое мастопатия
Мастопатией именуют заболевание, при котором соединительная ткань молочной железы разрастается, образуя доброкачественную опухоль. Последняя может проявляться как одной крупной “шишкой”, так и несколькими небольшими узелками в груди. Такие образования врачи находят при помощи пальпации, а в запущенных случаях они даже видны невооруженным глазом.
Точная причина появления мастопатии у женщин биологами не найдена, хотя главной причиной называют нарушение гормонального фона. Но науке известна масса факторов, провоцирующих болезнь.
К ним относят:
- менопаузу;
- приём гормональных контрацептивов;
- ранний менструальный цикл (до 12 лет);
- наличие хронических заболеваний;
- стресс, постоянные переживания;
- неправильное питание;
- нездоровый образ жизни, вредные привычки;
- нарушения менструального цикла.
Некоторые причины становятся факторами, из-за которых доброкачественная опухоль становится злокачественной. Это главная опасность мастопатии, поэтому её важно лечить, а не пускать на самотек. Даже если она постепенно проходит во время лактации, важно наведываться к маммологу хотя бы раз в полгода в качестве профилактики.
Как отличить мастопатию от беременности
В первый триместр беременности грудь наливается, иногда болит, из неё выделяется жидкость, которую в народе называют молозивом. При мастопатии молочные железы тоже “ведут” себя подобным образом, но существуют весомые отличия.
При нормальном ходе беременности боль никогда не бывает острой или невыносимой. Такие ощущения – тревожный сигнал организма. Природная жидкость, свидетельствующая о зачатии, может быть белой или немного желтоватой, порой похожей на жидкий творог. Она не имеет яркого аромата.
Мастопатия молочной железы отличается следующими симптомами:
- выделения из груди зелёного или жёлтого цвета со специфическим резким, неприятным запахом;
- значительная отёчность молочных желез;
- повышение температуры тела на протяжении продолжительного времени;
- узелковые уплотнения, которые прощупываются пальцами;
- острый болевой синдром (хотя при диффузной форме мастопатии недуг проходит безболезненно).
Чтобы точно отличить заболевание от беременности, доктор направляет на диагностическое обследование – УЗИ молочных желез, маммографию, анализы крови. В крайних случаях назначается биопсия груди, результаты которой позволяют исключить онкологию.
Без диагностики отличить мастопатию от беременности можно, дождавшись второго-третьего триместра. Тогда природная реакция организма исчезает, уступая место комфортному расслаблению. На таких сроках жалобы у будущих мам рассеиваются. Если же дискомфорт остался прежним или даже усугубился, время бить тревогу.
Симптомы мастопатии во время гестации
Мастопатия – это патологический процесс, который характеризуется временным или устойчивым образованием доброкачественных опухолей.
Виды и симптомы мастопатии при беременности:
- При любой разновидности патологии грудь болит сильнее, чем обычно.
- Узловая мастопатия. Клиническая картина – прощупывание плотных узлов, женщина на протяжении всего времени в молочных железах испытывает ноющие боли, могут наблюдаться выделения из сосков.
- Диффузная форма с кистозным ингредиентом, развитие которой сопровождается острыми болями в области формирования доброкачественных новообразований, также наблюдаются выделения из сосков. Для купирования симптомов и лечения патологии требуется провести комплексное медикаментозное лечение.
- Фибромастопатия, характеризующаяся разрастанием коллагеновых тканей в молочной железе, замещая соединительную. Молочные железы болят равномерно, порой появляются острые приступы боли.
- Смешанная форма, которая носит название фиброзно-кистозная мастопатия. Характеризуется разрастанием коллагена и формированием кист. Клиническая картина выражена ярко – острые боли в области локализации уплотнений, равномерная болезненность во всей груди. Поддается лечению медикаментозной терапией. При зачатии, течении беременности и лактации прогноз благоприятный.
- Диффузная железистая форма сопровождается набуханием молочных желез, беспокоят умеренные боли. Лечение не требуется, поскольку речь идет о временном явлении. При низком пороге болевой чувствительности женщина может принимать разрешенные обезболивающие препараты.
Диагностировать заболевание можно с помощью инструментальных методов обследования. Наиболее информативные среди них – ультразвуковое исследование (УЗИ), магнитно-резонансная томография (МРТ), маммография, дуктография. Чтобы исключить вероятность развития злокачественного новообразования, требуется провести биопсию – забор биоматериала для цитологического исследования.
Как беременность влияет на заболевание
Уже давно в народе ходит мысль о том, что беременность устраняет заболевания груди. Эта идея настолько прочно укоренилась в сознании, что даже врачи рекомендуют столь нетрадиционный способ лечения мастопатии. Хотя звучит абсурдно, он имеет логичную, обоснованную наукой подоплёку.
Беременность влияет на мастопатию при помощи гормонов, которые во время неё активно вырабатываются. “Узелки” в груди, как утверждают биологи, являются следствием недостатка гормона прогестерона. При развитии эмбриона организм матери вырабатывает его в больших количествах. Благодаря этому “закрываются” сбои в работе эндокринной системы и первые признаки мастопатии сходят на нет.
Также на фиброзы (уплотнения) прямо влияет лактация. В период кормления грудью все “шишки” рассасываются сами по себе. Поэтому многие врачи советуют кормить детей грудью до двух лет, чтобы снизить риск появления различных болезней молочных желез, в том числе мастита и мастопатии.
Но и резкое прекращение лактации плохо влияет на организм, а иногда может стать причиной возникновения упомянутых заболеваний. Отучать от груди нужно постепенно, чтобы не нарушить физическое/психологическое здоровье как ребёнка, так и матери. Особенно это важно в период, когда грудничку исполняется от одного до четырёх месяцев.
Послеродовая лактация
Диффузные варианты патологии груди не оказывают негативное влияние на послеродовое кормление молоком. Мастопатия может полностью пройти при длительной лактации (1–1,5 года), когда в клеточных структурах молочной железы происходят естественные процессы выработки молока.
При узловых и кистозных формах заболевания, особенно на фоне наследственной предрасположенности к онкологической патологии, высок риск ухудшения болезни.
Беременность и послеродовой период — это время резкого снижения иммунной и противоопухолевой защиты, поэтому после родов параллельно с сохранением лактации надо выполнить полное обследование молочных желез у врача-маммолога.Зачастую именно в первый послеродовой год происходит злокачественное перерождение мастопатии с возникновением типичных симптомов опасного заболевания в груди.
Можно ли забеременеть при мастопатии
Будущие мамы хотят знать, возможно ли забеременеть при мастопатии. Ответ не так прост, как хотелось бы. Болезнь молочных желез точно не помешает зачатию, но может навредить правильной лактации.
https://www.youtube.com/watch?v=Uc7bYOBTAyY
Однако существует нюанс. В некоторых случаях мастопатия оказывается не причиной недомогания, а следствием прочих болезней. Среди них заболевания эндокринной, кровеносной, мочеполовой систем. Они напрямую влияют на репродуктивную функцию.
Особо страшными диагнозами являются:
- Поликистоз яичников. Его можно узнать по нерегулярному менструальному циклу. Хотя он не мешает наступлению беременности, доводить болезнь до крайней стадии нельзя.
- Гиперплазия эндометрия. Больная этим заболеванием женщина не может забеременеть до тех пор, пока полностью не вылечится.
- Эндометриоз. Его наличие не всегда становится причиной бесплодия, но затрудняет зачатие.
- Воспаление придатков. Распранённый недуг, запущенные формы которого приводят к невозможности иметь детей.
- Миома. Её наличие говорит о дисфункции овуляции, проблемах с маточными трубами, а значит, сложностях с зачатием.
- Дисфункция щитовидной железы. Такой диагноз часто становится причиной бесплодия или выкидышей, преждевременных родов, прочих серьёзных проблем.
Прямой ответ на вопрос о том, можно ли забеременеть при мастопатии, – однозначно да. Однако стоит вылечить болезнь и её причины перед тем, как зачать ребёнка. Как минимум потому, что малышу нужна здоровая мама. Как максимум потому, что запущенная форма мастопатии приводит к онкологии.
Описание патологии
Мультифолликулярная структура яичников (МФЯ) означает, что в них одновременно созревает большее число фолликулов, чем допустимо. Патология не имеет четко выраженной симптоматики, а определяется на УЗИ. Может быть обнаружен один из них с мультифолликулярной структурой, например, правый яичник или левый, что случается чаще всего.
На сегодняшний день мультифолликулярные яичники считаются физиологической нормой. Но следует исключить возможный гормональный дисбаланс, синдром поликистозных яичников и отсутствие овуляции. Эти патологии часто сопровождают МФЯ, но в отличие от них, доставляют проблемы и могут стать причиной серьезных нарушений.
Если эта особенность обнаружена, проводится дополнительное обследование организма. Его целью является обнаружение первопричины и исключения влияния на планирование беременности.
Можно ли при заболевании делать ЭКО
ЭКО или экстракорпоральное оплодотворение – подходящий вариант для тех, кто по каким-либо причинам не в состоянии зачать детей. Перед тем как пройти необходимые процедуры, врачи рекомендуют полное обследование всех органов и тканей организма. Это помогает увидеть вероятность возникновения осложнений.
Среди противопоказаний к ЭКО много заболеваний, но мастопатии в списке нет, хотя её желательно вылечить до того, как идти в клинику. При такой болезни точно можно делать ЭКО, как утверждают специалисты.
Послеабортная профилактика
Опасный провоцирующий фактор для первичного возникновения или ухудшения течения мастопатии — внезапное прерывание беременности (медицинский аборт, самопроизвольный выкидыш).
Эта ситуация всегда сопровождается сильным психоэмоциональным и гормональным стрессом, крайне негативно влияющим на половые органы и молочные железы.
После искусственного прекращения беременности всем женщинам проводятся следующие лечебные мероприятия:
- антибиотикотерапия для предотвращения воспаления в детородных органах;
- прием препаратов для сокращения мышцы матки;
- кровоостанавливающая терапия;
- успокаивающие и общеукрепляющие препараты.
При наличии мастопатии или на фоне наследственной предрасположенности к ФКМ необходимо дополнить лечение лекарственными средствами, влияющими на грудь. Можно использовать курсовой прием растительных препаратов (Мастодинон, Мамоклам). В сложных случаях и при наличии показаний врач назначит гормональные средства.
Источник: https://gidroz.ru/matka/fibrozno-kistoznaya-mastopatiya-i-beremennost.html
Мастопатия молочной железы при беременности. Как лечить мастопатию при беременности
Маммологи упоминают мастопатию и беременность в одном контексте. Заболевание и вынашивание ребёнка тесно связаны и последовательно влияют друг на друга. В 80% случаев мастопатию обнаруживают у молодых мам, и отсутствие своевременного лечения чревато развитием необратимых последствий, в том числе – новообразований.
Особенности развития
Беременность и мастопатия часто сочетаются. Однако течение патологии бывает различным и зависит от множества факторов.
- Если мастопатия развилась во время первой беременности у женщины, которой еще не исполнилось тридцать лет, без сопутствующих патологий и с минимальными изменениями уровня гормонов, в 90% случаев течение заболевания будет легким и никак не повлияет на положение женщины.
- При длительном развитии патологии, которая развилась до беременности, а также при наступлении беременности у женщин в возрасте после 30–35 лет, возможно среднетяжелое течение заболевания.
- Сопутствующая патология, резко выраженные изменения гормонального фона, вне зависимости от возраста, могут стать причиной тяжелого течения мастопатии.
Осложнять течение мастопатии могут патологии других гормонопродуцирующих органов, к примеру, щитовидной и паращитовидных желез
Вне зависимости от возраста, времени начала заболевания и течения патологии, существуют общие симптомы, которые помогают распознать мастопатию.
- Чувство тяжести в груди, которое остается на протяжении всего периода беременности.
- Уплотнение в одной или в обеих железах, которое женщина может сама почувствовать при пальпации.
- Возможный симптом, который встречается не у всех женщин, – выделения из соска.
- При беременности характерным является наличие болевого синдрома, особенно выраженного в первом триместре.
Повышение температуры тела, повышенная утомляемость, излишняя сонливость могут являться симптомами присоединения инфекционной патологии.
Боли в груди, лихорадка, лактостаз (при кормлении грудью) свидетельствуют о развитии мастита
Мастопатия развивается при нарушении естественного гормонального фона организма женщины. Именно нормальное соотношение между эстрогеном и прогестероном способствует наступлению овуляции, нормальному оплодотворению, а также продвижению оплодотворенной яйцеклетки по маточным трубам и прикреплению ее к стенке матки.
Изменения, которые возникают в соотношении этих двух гормонов, существенно уменьшают шанс забеременеть. Тем не менее, наличие мастопатии не исключает беременности. В вопросе – можно ли беременеть при мастопатии, играют роль и другие факторы. Среди них:
- возраст женщины (шансы уменьшаются, но не исчезают после 35 лет);
Изменение гормонального фона совместно с увеличением возраста женщины, существенно снижает шансы забеременеть
- стадия патологического процесса;
- наличие либо отсутствие осложнений;
- уровень гормонов и их активность;
- нервно-психическое состояние женщины.
Незначительное повышение эстрогенов может вообще не повлиять на возможность женщины беременеть и рожать. Однако врачи рекомендуют всем женщинам планировать беременность и предварительно пройти медицинское обследование. Именно оно покажет шансы женщины на развитие беременности и поможет предсказать ее течение.
Мастопатия – патология грудной железы, которая развивается под влиянием нарушенного гормонального фона в организме. Для развития мастопатии обязательным условием является снижения уровня прогестерона и повышение уровня эстрогена.
Нарушение необходимого равновесия между гормонами провоцирует развитие мастопатии
При этом понижение уровня прогестерона или повышение уровня эстрогена является условным. Наиболее важным считается изменение соотношения между данными гормонами в организме. Если происходит повышение уровня эстрогена, уровень прогестерона может оставаться прежним, но соотношение между гормонами все равно меняется.
Нарушение гормонального фона при мастопатии является патологическим процессом. Однако беременность сама по себе предполагает изменение уровня гормонов.
Если у женщины нет сопутствующей патологии со стороны органов внутренней секреции (щитовидной железы, надпочечников, тимуса, гипоталамуса, гипофиза), возможно неосложненное течение мастопатии при беременности.
Наиболее грозное осложнение мастопатии – ее озлокачествление
Если же уровень эстрогенов при беременности не изменяется, а прогестерона снижается, не исключено усугубление течения мастопатии у беременных. При этом следует опасаться развития осложнений патологического процесса (присоединения гнойного воспалительного процесса) и злокачественного перерождения железистой ткани.
Источник: https://MedLazaret.ru/ginekologiya/mozhno-li-zaberemenet-pri-mastopatii.html
Киста молочной железы при беременности. Киста молочных желёз при беременности Киста молочной железы и беременность — одно другому не мешает
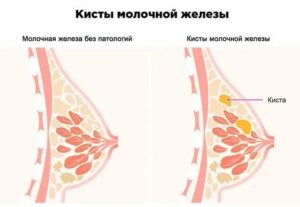
Под влиянием определенных факторов, чаще всего при гормональных сбоях, в молочной железе женщины иногда возникает киста.
Патология может быть одна или состоять из множества мелких образований (так называемая диффузная мастопатия). Кистой называется патология, при которой в груди образуется полость, окруженная стенками.
Данная полость, расположенная чаще всего в закупоренных протоках, наполняется жидкостью (специальным секретом).
В большинстве случаев болезнь не беспокоит женщину.
А поскольку это доброкачественное образование, которое крайне редко перерождается в рак, представительницы прекрасного пола часто не предпринимают никаких действий для лечения.
Особенно это касается случаев, когда патология не прогрессирует и не увеличивается в размерах. Но с наступлением беременности, многие женщины, в которых обнаружена киста, задаются вопросом, что делать.
Многих представительниц прекрасного пола волнует вопрос о том, можно ли рожать с кистой. Как показывает практика, киста не является помехой для вынашивания ребенка. В некоторых случаях беременность и последующее грудное вскармливание способствует рассасыванию кисты.
Связано это с тем, что во время беременности в организме женщины происходит колоссальная гормональная перестройка. Количество прогестерона увеличивается, а выработка эстрогена подавляется.
Дело в том, что причиной появления кисты часто становится переизбыток эстрогена в организме.
Во время кормления грудью увеличивается выработка пролактина – гормона, оказывающего также положительное воздействие. Кроме этого, протоки молочных желез расширяются, что способствует рассасыванию мелких кист.Но использовать беременность для лечения данной патологии не следует. Каждый женский организм индивидуален. Не всегда гормональный всплеск помогает победить болезнь. К тому же в некоторых случаях, врачи отмечают рост кисты при вынашивании ребенка. Но обычно она не несет опасности для здоровья матери и малыша.
Что необходимо предпринять?
Если женщина с диагнозом «киста» забеременела, то ей необходимо:
- пройти полное обследование, включая обследование молочных желез и других половых органов, так как киста иногда сопровождается другими женскими болезнями;
- вести наблюдения за изменениями образования в груди (регулярно посещать маммолога и делать УЗИ);
- придерживаться всех рекомендаций врача.
Киста молочной железы и беременность – вполне совместимые состояния. В большинстве случаев патология никак не влияет на вынашивание малыша. Кроме этого, она не мешает грудному вскармливанию. Наоборот, врачи рекомендуют кормить ребенка грудью не менее 6 месяцев, так как выделяемый пролактин также оказывает положительное влияние на болезнь. Но наблюдаться у доктора все же стоит.
Как лечить кисту при беременности?
Многие будущие мамы задаются вопросом, что делать или как лечить кисту. Несмотря на то, что болезнь не опасна для женщины, оставлять её на самотек также не стоит. Лечить традиционными методами кисту при беременности нельзя. Традиционное лечение включает в себя прием гормональных препаратов, которые могут привести к выкидышу или отразиться на здоровье ребенка в виде патологий.
Если у женщины много мелких кист, то часто лечение не проводится, но врач следит за динамикой развития болезни. В некоторых случаях мелкие образования разрастаются и соединяются в более крупные.
Женщинам в положении часто прописывают гепатопротекторы, например Эссенциале. Они помогают нормализовать работу печени. Дело в том, что при нарушениях в работе печени, увеличивается выработка холестерина, что приводит к увеличению эстрогенов в организме.
В редких случаях, когда киста увеличивается, женщине делают пункцию. В груди делают прокол, через который откачивают жидкость. Хирургическое вмешательство во время беременности запрещено.
Но можно использовать некоторые малоинвазивные методы. Лечение кист не должно быть травматичным, поскольку это может отразиться на кормлении грудью.
Врач оценивает состояние будущей мамы и принимает решение, касаемо дальнейших действий.
Специальная диета
Принимать гормональные препараты беременным женщинам запрещено. Но употребление определенных продуктов может увеличить или, наоборот, нормализовать выработку эстрогенов. Поэтому женщине в положении и с кистой не только можно, но и нужно следить за своим питанием.
Беременной необходимо отказаться от следующих продуктов:
- жирного мяса;
- кофе;
- любых жареных блюд;
- какао;
- шоколада.
Все эти продукты способствуют увеличению сахара и холестерина в крови. А это ведет, в свою очередь, к выработке эстрогенов.
Чтобы нормализовать количество данного женского гормона в организме, необходимо придерживаться основ правильного питания. В меню обязательно должны присутствовать:
- кисломолочные продукты, в том числе творог, сметана, кефир;
- нежирное мясо;
- фрукты и овощи;
- нежирная птица;
- рыба.
Эти продукты помогут нормализовать обмен веществ. Кроме этого, в них содержатся необходимые витамины и микроэлементы, в которых нуждается женщина в период беременности. При приготовлении блюд стоит использовать варку, тушение или приготовление на пару.
И самое главное, не нужно волноваться, если беременность наступила при кисте. Стрессы и переживания точно не пойдут на пользу малышу, и могут отразиться на самочувствии будущей мамы. Наблюдение у врача и соблюдение всех его рекомендаций — основное правило для беременных женщин, у которых диагностировали кисту.
Молочные железы содержат очень много голокриновых, сальных желез, которые могут быть благоприятной почвой для формирования различных подкожных новообразований, в том числе и атеромы.
Атерома молочной железы развивается бессимптомно в начальной стадии и может проявиться клиническими признаками либо при больших размерах, когда кисту трудно не заметить, либо при нагноении, когда появляется покраснение, болезненные ощущения и все признаки воспалительного процесса вплоть до повышения температуры тела.
В отличие от другие новообразований груди атерома относится к категории доброкачественных опухолевидных кист, однако ее следует удалять оперативным путем, так как по-настоящему эффективного консервативного метода лечения подобных образований не существует.Атерома формируется как следствие накопление эпителиального, сального секрета в сальной железе и последующей закупорки ее выводящего протока.
Атероматозная киста молочной железы может развиться до больших размеров, подвергаясь механическому трению, способна воспаляться и нагнаиваться.
Атерома молочной железы имеет такие клинические признаки:
- При пальпации определяется как уплотнение, имеющее четкие границы, контуры.
- Киста безболезненная, частично спаяна с кожными покровами.
- При нагноении атерома может причинять болевое ощущение, в области воспаления отчетливо прощупывается флюктуация (подвижность капсулы кисты).
- При обследовании на мамограмме атерома видна как затемненная зона, ее плотность сопоставима с плотностью ткани груди. Контур кисты достаточно четкий.
- При ультразвуковом обследовании атерома проявляется как анэхогенная зона, реже гипоэхогенный участок, имеющий четкие границы, плотно прилегающий к тканям молочной железы, расщепляя их на листки.
Диагностика атеромы нуждается в дифференциации, ее главным показателем считается предоперационное пунктирование и забор тканей на гистологическое исследование.
Удаление атеромы груди проводится хирургическим путем, в процессе операции киста удаляется вместе с капсулой и частично окружающими тканями в целях профилактики рецидивов. Рану ушивается косметическими швами.
Небольшие атеромы, выявленная на начальной стадии развития хорошо удаляются с помощью лазерных методик – несколькими сеансами. Такой метод помогает не только достичь желаемого результата, но и избежать вторичного инфицирования раневой поверхности, а также и постоперационных швов.
Несмотря на то, что ретенционная киста сальной железы груди относится к доброкачественным новообразованием и встречается крайне редко (в 0,2% всех случаев новообразований этой зоны), она должна своевременно диагностироваться и удаляться, так как молочные железы считаются зоной риска развития различных онкопроцессов.
Наличие кисты в молочной железе во время беременности по мнению врачей не влияет и не несет угрозы, ни ребенку, ни матери. Данные статистики подтверждают очень маленький шанс формирования кисты в груди при беременности. В некоторых случаях, при беременности, кисты в груди рассасываются сами.
Оперативное лечение (удаление) кисты груди во время беременности показано только в случаях резкого роста кисты.
Беременным женщинам предлагают следующие виды лечения:
- Атиэстрогеновая диета. При которой рекомендуется употреблять: кисломолочные продукты, нежирный творог, рыбу, мясо птицы, продукты содержащие сложные углеводы (фрукты, овощи, злаковые).
Не желательны к употреблению продукты увеличивающие уровень сахара в крови и холестерина (преобразуется в эстроген), такие как: сладкое, шоколад, кофе, какао, жаренные блюда, жирное мясо.
- Гепатопротекторы (от лат. hepar — печень и protecto — защищать), восстанавливающие и предотвращающие повреждение печени препараты, например — эссенцеале.
Все виды лечения направленны на нормализацию обмена веществ. Грамотный акушер-гинеколог всегда предупредит и подскажет как изменить рацион питания беременной женщине при наличии кисты груди.
Изменения груди вовремя беременности
Баланс эстрогена и прогестерона в течение всей беременности — это естественная необходимость. На протяжении всего периода беременности грудь претерпевает изменения: увеличивается в размере, в ней разрастаются (расширяются) протоки, грудь нагрубает. Высокий уровень эстрогена и прогестерона на протяжении беременности это норма.
У части женщин на фоне беременности кисты небольшого размера равномерно расположенные по всей ткани груди могут сами исчезнуть, или уменьшится в размерах. Напротив, на полностью сформированные кисты беременность может повлиять отрицательно — вызвать их рост (в период беременности), уменьшение размера кисты происходит при кормлении грудью.
На сегодняшний момент клинический опыт подтверждает, что беременность и кормление грудью в очень редких случаях имеет влияние на появление, рост, исчезновение кисты груди. Огромную роль в появлении кисты груди играет гормональный баланс женщины.
После завершения кормления грудью ребенка, при наличии кисты или появления уплотнений в груди необходимы консультаций врачей — гинеколога и маммолога.
Исследования гласят, что беременность абсолютно никак не влияет на кисту железы молочной.Киста молочной железы и беременность практически никак не связаны. Однако выявлены редкие случаи самостоятельного исчезновения кисты у женщин, вынашивающих ребенка.
Организм беременной женщины особенным образом подготавливается к рождению будущего малыша. Грудь набухает, становится в размере намного больше.
Если кисты, имеющиеся в груди, расположены равномерно, то в процессе беременности они вполне могут самостоятельно рассосаться. Не исчезают никогда только уже сформировавшиеся кисты.
Как лечить кисты беременным женщина
- Специальная антиэстрогенная диета. Запрещено жирное мясо, кофе, шоколад, все поджареные блюда, какао. Данные продукты влияют на уровень сахара в крови, чрезмерно его повышая. По этой причине начинает вырабатываться чрезмерно большое количество эстрогенов. Предупредить гиперэстрогению поможет диета, основанная на употреблении кисломолочных продуктов, маложирного творога, рыбы, мяса птицы;
- Гепатопротекторы. Гепатопротекторы, например Эссенциале, способны предупредить образование чрезмерного количества эстрогенов, из которого впоследствии и образуются эстрогены, а значит, растет киста.
В любом случае, беременные женщины, имеющие в молочных железах кисты, должны наблюдаться у врача.
Источник: https://myhube.ru/kista-molochnoi-zhelezy-pri-beremennosti-kista-molochnyh-zhel-z/
