Показывает ли узи органов малого таза опущение матки
Содержание
Ультразвуковая диагностика пролапса гениталий и его осложнений у женщин — Чечнева М.А
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Тазовые нарушения, включающие недержание мочи, опущение и выпадение тазовых органов, дисфункцию прямой кишки, могут вызвать значительное снижение трудоспособности и качества жизни.
По данным Mayo Clinik, у 1/3 всех женщин в разные периоды жизни отмечаются подобные нарушения, а по мнению Walters, недержанием мочи страдают от 10 до 58% женщин [1-3]. Секция урогинекологии Университета Торонто в отчете по демографическим показателям и перспективам называет опущение и выпадение тазовых органов «скрытой эпидемией».
Частота заболевания постепенно возрастает в молодом возрасте, имеет пик в среднем возрасте, затем отмечается ее увеличение в пожилом возрасте. По данным M.D. Moen [2], в настоящее время 11% женского населения нуждаются в оперативной коррекции нарушений тазового дна. Почти 30% операций на тазовом дне проводятся по поводу рецидива болезни.
Несмотря на введение новых диагностических методов, усовершенствование техники хирургических операций, частота рецидивов и неудовлетворительных результатов остается высокой [4].
Диагностика опущения и выпадения половых органов у женщин в большинстве случаев не представляет сложностей и основана на клинических методах. К недостаткам клинического метода относятся сложности выявления самых ранних степеней пролапса, в ряде случаев недостаточная объективность оценки степени опущения и отсутствие возможности сравнительного анализа в динамике.
Материалы и методы
С целью описания возможностей дополнительных методов исследования пролапса гениталий проведено ультразвуковое исследование (УЗИ) у 482 пациенток с опущением, выпадением и нарушением функции тазовых органов без попыток оперативной коррекции данной патологии в анамнезе.
Клинические проявления пролапса гениталий и его осложнений у обследованных пациенток были представлены опущением стенок влагалища в 263 (54,6%) случаях, выпадением матки — в 157 (32,6%), выпадением купола влагалища — в 8 (1,65%), цистоцеле — в 350 (72,6%), ректоцеле — в 221 (45,8%), энтероцеле — в 4 (0,82%).
Возраст обследованных составил от 23 до 76 лет. Бессимптомно протекали 85 (17,6%) случаев, выявленных впервые при ультразвуковом скрининговом исследовании.
Большинство женщин предъявляли жалобы на недержание мочи при физической нагрузке (60,9%), реже на учащенное мочеиспускание (18,2%), задержку мочеиспускания (1,8%), чувство полового дискомфорта и ощущение инородного тела во влагалище (4,1%), а также на затрудненное опорожнение кишечника (42,7%). Выпадение матки и влагалища было основной причиной обращения к врачу у 18,6% пациенток.Для анатомо-функциональной оценки стенок влагалища и тазового дна этим женщинам произведено УЗИ с применением пробы Вальсальвы, измерением уретро-везикальных углов, оценкой гипермобильности уретры, подвижности задней стенки влагалища, оценкой деформации прямой кишки и положения шейки матки относительно входа во влагалище.
При проведении исследования в покое оценивали степень выраженности анатомических нарушений, а при выполнении пробы Вальсальвы — степень смещения тазовых органов при повышении внутрибрюшного давления. Для стандартизации анатомических показателей исследование проводили через 1-2 ч после полного опорожнения мочевого пузыря при обычном питьевом режиме.
В условиях сохраненной почечной фильтрации объем пузыря составлял 100-150 мл.
Первоначально ультразвуковой датчик устанавливался в преддверии влагалища на уровне наружного отверстия мочеиспускательного канала с минимальным давлением на окружающие ткани во избежание произвольной деформации уретровезикального сегмента.
Оптимальный продольный срез позволяет визуализировать мочеиспускательный канал на всем протяжении, мочевой пузырь (в зависимости от степени наполнения), лонное сочленение спереди, прямую кишку на протяжении около 8 см от анального отверстия.
/p>
Эхографическим маркером положения передней стенки влагалища служили мочевой пузырь и уретра, как имеющие 100% визуализацию образования с хорошо изученной топографией и возможностью соотношения с костными ориентирами (лонное сочленение). Для описания положения уретры и мочевого пузыря относительно лонного сочленения использовались несколько традиционных признаков:
- положение шейки матки относительно лонного сочленения и уровня интроитуса;
- отклонение продольной оси уретры от вертикальной оси тела (обозначаемое для наглядности как угол α);
- величина заднего уретро-везикального угла (β);
- уровень наиболее низко расположенной точки задней стенки мочевого пузыря относительно нижнего края лонного сочленения;
- форма и размеры цистоцеле;
- наличие и величина деформации передней стенки прямой кишки, положение стенки относительно входа во влагалище.
Результаты
При нормальном анатомическом положении внутренних гениталий в стандартном срезе эхотень шейки матки не определяется. В 271 (56,2%) случае у пациенток с клиническими признаками опущения половых органов в покое шейка матки ниже уровня лонного сочленения не смещалась.
При проведении пробы Вальсальвы смещения шейки не выявлено в 65 (13,5%) наблюдениях, что соответствует I степени пролапса при клиническом осмотре.
В 66 (13,7%) наблюдениях при натуживании отмечено смещение наружного зева шейки матки ниже лонного сочленения менее 2 см, что соответствует II степени опущения внутренних гениталий.
В 141 (29,3%) случае шейка матки в покое определялась на уровне нижнего края лонного сочленения, при натуживании отмечалось смещение до уровня входа во влагалище. Данная ситуация клинически соответствует III степени опущения стенок влагалища.
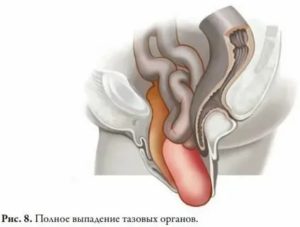
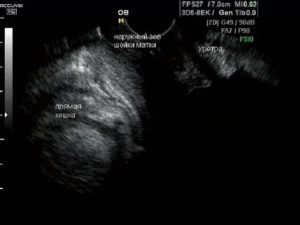
У 67 (13,9%) пациенток с пролапсом в покое шейка матки (область наружного зева) определялась на уровне входа во влагалище (рис. 1), а при натуживании — на уровне анальных сфинктеров (рис. 2), что соответствует неполному выпадению матки (по классификации POP-Q соответствует не менее II степени пролапса гениталий).
Рис. 1. Опущение внутренних половых органов.
Рис. 2. Неполное выпадение внутренних половых органов (поперечный срез).
1 — шейка матки, 2 — анальные сфинктеры.
В 18,7% случаев (90 пациенток) в покое шейка матки определялась за пределами половой щели (из них в 3,9%, или у 19 больных шейка и матка полностью находились в грыжевом мешке), что соответствует полному выпадению матки.
Определение положения наружного зева шейки матки на уровне introitus vaginae, на уровне анального отверстия по классификации POP-Q, соответствует не менее III степени пролапса гениталий. Эхографически в данных ситуациях возможно определение содержимого грыжевого мешка — шейки матки, матки, стенки мочевого пузыря, что дает дополнительные признаки неполного или полного выпадения матки.В 73,4% наблюдений при опущении матки II-III степени или выпадении внутренних половых органов отмечалась выраженная элонгация шейки матки — длина ее составила от 5 до 7,8 см.
При сравнении клинических и эхографических данных видно, что эхография как диагностический метод не имеет существенных преимуществ перед клинической диагностикой тяжести пролапса, кроме объективности и возможности документирования. Эхографическая картина более показательна при начальных стадиях патологического процесса и может служить дифференциальным критерием при пограничных степенях — II и III степени опущения, неполном выпадении матки.
Маркером положения передней стенки влагалища во всех случаях принимали мочеиспускательный канал и заднюю стенку мочевого пузыря. Показатели смещения стенки пузыря и уретры относительно лона не использовали как малоинформативные.
Нарушения топографии передней стенки влагалища в сравнении с нормативными данными выявлены у 436 (90,4%) женщин с симптомами тазовой десценции.
В результате математической обработки данных пациентки с нарушением анатомии передней стенки влагалища были разделены на 2 подгруппы, позволяющие представить нарушения топографии передней стенки влагалища в виде двух основных симптомокомплексов.
У 271 пациентки с клиническими признаками опущения стенок влагалища эхографическая картина была представлена в виде патологической подвижности или гипермобильности уретро-везикального сегмента.
Комплекс анатомических изменений складывался из отсутствия анатомических нарушений в покое и патологической подвижности уретры относительно вертикальной оси тела (гипермобильности) при пробе Вальсальвы без цистоцеле или с незначительным цистоцеле.При сканировании в В-режиме данная патологическая ситуация была представлена такими признаками, как:
- отсутствие анатомических изменений шейки матки, мочевого пузыря и уретры в покое;
- величина переднего уретро-везикального угла — в покое 12-21° (медиана 18,6°), при пробе Вальсальвы — 42-89° (медиана 44,5°);
- ротация угла α при нагрузке — более 20° (22-77°) (медиана 31,4°);
- сглаженность угла β в покое (54-350°) (средние значения 141°).
В проанализированных 165 (37,8%) случаях имелся ультразвуковой симптомокомплекс дислокации и гипермобильности уретро-везикального сегмента, когда положение передней стенки влагалища изменено уже в покое в сравнении с нормативными данными и патологически подвижно при натуживании, был представлен следующими признаками:
- величина отклонения продольной оси уретры от вертикальной оси тела (угол α) — более 23° в покое (средние значения 42,3°, т.е. в пределах от 25 до 120°);
- увеличение угла более чем на 20° при пробе Вальсальвы (средние значения 45,6°, т.е. в пределах от 29 до 115°);
- величина угла β в покое или больше 110°, или меньше 70° (в 8,7% случаев измерение угла β невозможно, так как задняя стенка мочевого пузыря «выпадает» за пределы поля зрения);
- цистоцеле в покое;
- при пробе Вальсальвы гипермобильность уретры и цистоцеле имеют место в 100% наблюдений.
Проведенное исследование демонстрирует, что применение ультразвукового метода при опущении передней стенки влагалища, во-первых, дает возможность ранней, доклинической диагностики этой патологии, во-вторых, убедительно демонстрирует стадии течения патологического процесса от начальных (патологической подвижности тканей) до выраженных (выпадения стенки влагалища).
Нарушение нормальных анатомических взаимоотношений органов малого таза у женщин сопряжено с анатомическими и функциональными нарушениями со стороны смежных органов — мочевыводящих путей и прямой кишки. Основное проявление нарушения анатомии мочевого пузыря при пролапсе гениталий — цистоцеле.
Клинически признано, что в формировании грыжи мочевого пузыря принимают участие два основных механизма: 1) ослабление связочного аппарата и опущение стенки влагалища; 2) наличие фасциальных дефектов.
Известно, что фасция малого таза является продолжением внутрибрюшной фасции и в полости таза образует пристеночную фасцию таза и внутренностную фасцию таза.
В месте, где fascia diafragmatis pelvis superior подходит к внутренним органам (прямой кишке, мочевому пузырю), она уплотнена и дает листки, облегающие эти органы — внутренностную фасцию таза. Место отхождения внутренностной фасции обозначают как сухожильную дугу фасции таза.
Нарушения целостности фасции являются одним из механизмов формирования пролапса гениталий у женщин.
Для проведения клинико-эхографических параллелей было проанализировано 350 наблюдений с имевшим место нарушением топографии задней стенки мочевого пузыря: 201 пациентка с клиническими признаками цистоцеле без дефектов лобково-шеечной фасции и 149 женщин с центральным и паравагинальным дефектом фасции.
Группа пациенток с центральным дефектом фасции формировалась при клиническом осмотре, в дальнейшем производилось сравнение эхографических данных, в том числе и с группой клинической нормы без пролапса гениталий. Прямая визуализация фасции была возможна лишь в 10-12% случаев, что связано с небольшой толщиной данной анатомической структуры (в большинстве случаев — ниже предела разрешающей способности аппаратуры). Поэтому линейные измерения толщины лобково-шеечной фасции и визуализация нарушения целостности не могли служить достоверным симптомом. Поиск косвенных признаков, достоверных при эхографии, был построен на начальном этапе на результатах клинического обследования (табл. 1).Таблица 1. Результаты обследования пациенток с клиническими признаками цистоцеле без дефекта тазовой фасции.
| Положение задней стенки мочевого пузыря | На уровне нижнего края лона | Ниже нижнего края лона | Выше нижнего края лона |
| Угол α | 24,3°(12-42°)* | 46,5°(48-89°)* | 14°(9,5-20°)* |
| Отклонение угла α | 31,4°(22-77°)* |
Источник: https://www.medison.ru/si/art343.htm
Опущение и выпадение органов малого таза: симптомы, лечение, операция
Симптомы заболевания напрямую зависят от того органа, который был вовлечён в патологический процесс. Учитывая этот факт можно выделить следующие симптомокомплексы:
- Связанные с опущением мочевого пузыря: Затруднённое мочеиспускание, чувство неполного опорожнения мочевого пузыря, учащённое мочеиспускание, мочеиспускание небольшими порциями, резкие (императивные) позывы на мочеиспускание, потерю мочи на фоне физической нагрузки или при императивных позывах
- Связанные с опущением прямой кишки: затруднённая дефекация, необходимость помогать рукой (надавливать на опустившиеся стенки влагалища) при дефекации.
- Связанные с опущением матки: тянущие боли внизу живота, дискомфорт при половом контакте.
Вместе с тем основным симптомом характерным для всех больных и приводящим их к врачу, является чувство инородного тела во влагалище. Более того у большинства пациенток имеется нарушение поддержки сразу нескольких органов, в связи с чем клиническая картина может быть более многогранной, чем описано выше.
| Задайте вопрос анонимно врачу, через форму обратной связи, мы постараемся Вам помочь. | Задать вопрос |
Причины
Главной причиной опущения тазовых органов является повреждение поддерживающего аппарата тазового дна. Основными элементами последнего являются связки и фасции, которые оплетают органы малого таза и фиксируют (подвешивают) их к стенкам таза. Это можно сравнить со стропами парашюта. В качестве опоры для связок и фасций выступают мышцы таза и промежность.
Именно поэтому в молодом возрасте при сохранённом мышечном тонусе, опущение органов малого таза встречается достаточно редко, в тоже время после 50 лет им страдает уже каждая вторая женщина.
На сегодняшний момент не существует единого мнения о причине развития данного заболевания, скорее всего оно, как и большинство патологий имеет многофакторную природу.
Вместе с тем можно выделить следующие основные причины:
- Беременность и роды. В этот период происходит изменение качественного состава тканей тазового дна – они становятся более эластичными и растяжимыми. У части пациентов, к сожалению, восстановления прежних свойств связок и фасций не происходит. С другой стороны, во время родов часть фасций, связок и мышц повреждается. Это особенно актуально в случае осложнённых родов (крупный плод, стремительные роды, эпизиотомия (разрез промежности), использование во время родов акушерских щипцов, вакуума и т.д.).
- Тяжёлая физическая работа. Здесь развивается процесс аналогичный родам – поддерживающие структуры таза просто не выдерживают нагрузок и рвутся.
- Хронические запоры, болезни органов дыхания (сопровождающиеся постоянным кашлем). Сюда же можно отнести ожирение, что также сопровождается повышенными нагрузками на связочный аппарат тазового дна.
- Конечно, свой вклад вносит и наследственная слабость соединительной ткани. Часто у таких женщин есть такие сопутствующие заболевания как геморрой, варикозная болезнь нижних конечностей, патология опорно-двигательного аппарата.
| Большая часть пациенток получает помощь бесплатно (без скрытых доплат за «сеточки» и пр.) в рамках обязательного медицинского страхования (по полису ОМС). | Заявка на лечение по ОМС |
Диагностика
Диагностика пролапса тазовых органов не вызывает сложностей у специалиста, занимающегося этой проблематикой.
Достаточно провести стандартный гинекологический осмотр и выполнить несколько провокационных проб (сильно потужиться или покашлять).
В процессе обследования можно будет сказать какой отдел влагалища/орган пострадал больше всего: передняя стенка/мочевой пузырь, верхняя часть влагалища/матка и задняя стенка влагалища/прямая кишка.
Также определяется степень опущения: в случае, если опустившиеся органы не выходят за пределы влагалища, то это 1 или 2 степень; если же это случилось, то 3 или 4 степень (при полном выпадении стенок влагалища).
К сожалению, врачи, не занимающиеся лечением данных больных, часто некорректно оценивают степень заболевания и неверно определяют те отделы тазового дна, которые в него вовлечены.
В большинстве своем именно с ошибками на этапе диагностики связаны проблемы в лечении данной категории больных.
Лечение
Лечение пролапса тазовых органов, пожалуй, самый сложный вопрос. Первое, лечить заболевание необходимо только при наличии жалоб. Второе, и самое главное ведение каждой больной должно быть строго индивидуальным. Все виды лечения пролапса тазовых органов можно разделить на консервативные и хирургические.
Первый вариант лечения может быть полезен при начальных стадиях (1-2) пролапса, для молодых пациенток или когда оперативное лечение по каким-либо причинам (тяжёлое состояние больной или нежелание пациентки оперироваться) выполнить невозможно. Среди нехирургических методов наиболее актуальные следующие: тренировка мышц тазового дна (упражнения Кегеля или БОС – терапия) и пессарии. К сожалению, данные методы чаще всего позволяют лишь затормозить прогрессирование заболевания.
Операция
Конечно, они не заменят повреждённые связки и фасции. Хирургическое лечение при выраженных формах пролапса являются единственным действенным методом лечения.
Наиболее популярными, изученными и естественными выглядят операции, выполняемые через влагалище.
В этом случае есть возможность восстановить все отделы тазового дна и добиться прекрасного косметического результата с минимальными рисками для пациента.
На современном этапе развития медицины широкое распространение получили так называемые гибридные методики, которые позволяют восстановить естественную анатомию тазового дна за счёт сочетания органосохраняющих методик, максимального использования собственных тканей больной и точечном/целевом применении синтетических материалов в наиболее загруженных зонах.
Источник: https://uroportal.ru/services/opushchenie-i-vypadenie-organov-malogo-taza-u-zhenshchin/opushchenie-i-vypadenie-organov-malogo-taza/
Как проверить есть ли опущение тазовых органов?
Пролапс тазовых органов (в переводе с латыни prolapsus — выпадение) — это патология, наблюдающаяся у представительниц прекрасного пола, которая характеризуется опущением и выходом за границы половой щели органов репродуктивной и выделительных систем (влагалища, матки, мочевого пузыря, кишечника).
Пролапс тазовых органов — это медицинское определение заболевания, в простонародье же его называют опущением или выпадением органов малого таза.
Женщина может заметить возникновение проблемы по ряду симптомов, таким как тянущие боли внизу живота, чувство наличия инородного предмета во влагалище, осложненное мочеиспускание, затруднения в процессе опорожнения кишечника.
Часто первым признаком особенно в молодом возрасте служит снижение чувствительности при половой жизни за счет растяжения и увеличения влагалища.
Опущение и выпадение влечет за собой изменение положения тазовых органов, что неизбежно влияет на их функционирование.
Как часто встречается?
Процент встречаемости в нашей стране опущения и выпадения органов малого таза различных видов и степеней у женщин зависит от возрастной категории:
- у молодых женщин он находится в интервале от 15 до 30%;
- к пятидесятилетнему рубежу достигает 40%;
- среди пожилых пациенток доля, столкнувшихся с такой патологией больше половины (согласно статистике, 50-60%).
К сожалению, на сегодняшний день свежие результаты произведенных исследований свидетельствуют о не самой лучшей ситуации в отношении рассматриваемого заболевания.
На деле уже в пятидесятилетнем возрасте десяти процентам пациенток с опущением и выпадением органов малого таза требуется хирургическое вмешательство для устранения патологии, а среди пациенток в возрасте восьмидесяти лет эта доля возрастает до 20%.
Из всех показаний к оперативному лечению гинекологического характера пролапс тазовых органов стоит на третьем месте – первые два занимают доброкачественные новообразования (миома матки) и эндометриоз.
Определение есть ли опущение в домашних условиях
Опущение и выпадение органов женской мочеполовой системы можно разделить на несколько видов, типов, стадий по ряду признаков. Для определения тяжести нужно просто натужиться как в туалете в положении лежа, с помощью смартфона сделать фото и по данным предложенным ниже понять, что и насколько опустилось.
Опущение стенок влагалища внешние признак Опущение стенок влагалища внешние признак
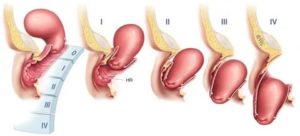
Одним из самых популярных методов систематизации пролапса органов малого таза у женщин являются классификации Baden-Walker и POP-Q (Pelvic Organ Prolapse Quantitative), согласно которым выделяют несколько стадий заболевания.
Итак, стадии опущения по версии Baden-Walker:
- первая стадия, когда максимально выступающие ткани органа находятся чуть выше входа во влагалище (гименального кольца);
- вторая стадия при которой наиболее выпадающая область достигает гименального кольца;
- третья стадия с выходом опущенных зон за границы половой щели;
- четвертая стадия, на которой происходит тотальное выпадение влагалища, матки.
Стадии опущения по версии POP-Q (классификация, принятая в 1996 году Международным обществом, изучающим удержание мочи — International Continence Society, сокращенно ICS):
- первая стадия, при которой максимально пролабирующая область на один сантиметр не доходит до гименального кольца;
- вторая стадия, характеризующаяся выпячиванием тканей за границу входа во влагалище более, чем на один сантиметр;
- третья стадия, когда ткани влагалища выпадают, но лишь частично, так, что хотя бы два сантиметра остаются внутри, за пределами половой щели;
- четвертая стадия совпадает с версией Baden-Walker – на ней наблюдается полное выпадение влагалища.
По локализации выделяют следующие типы пролапса:
- в заднем отделе тазового дна (наиболее частый вид опущения — на него приходится 67% всех случаев);
- в среднем отделе тазового дна (возникает в 14% случаев);
- в переднем отделе тазового дна (наблюдается у 19% пациенток).
Пролапс переднего отдела делится на:
- уретроцеле (опущение мочеиспускательного канала и передней стенки влагалища);
- цистоцеле (опущение мочевого пузыря и передней стенки влагалища);
- цистоуретроцеле (опущение мочеиспускательного канала, мочевого пузыря и передней стенки влагалища).
Среди опущений среднего отдела различают следующие:
- выпадение купола влагалища (тотальное выпячивание влагалища, которое возникает после ампутации матки или ее шейки);
- апикальный пролапс (сочетанное выпадение стенок влагалища и матки);
- энтероцеле (пролапс тонкой кишки, при котором петли кишечника или брыжейка выходят наружу через дугласово углубление).
Пролапс заднего отдела включает в себя:
- ректоцеле и энтероцеле (выпячивание стенки прямой кишки по направлению к влагалищу).
Заметим, что отдельные виды опущения в одном отделе тазового дна развиваются редко, в большинстве случаев к нему присоединятся пролапс стенок влагалища в прилегающих зонах.
Вред опущения для организма
Выпадение матки
Опущение органов малого таза сам по себе не является опасным для жизни, но вот повлиять на ее качество он может, причем, увы, неблагоприятно. Причиной негативных проявлений являются отклонения анатомического характера, сформированные в результате повреждения структур тазового дна – из-за них могут возникать неприятные ощущения и дискомфорт.
Множество проведенных исследований указывает на то, что пролапс органов малого таза женщины переносят тяжелее, чем ряд серьезных патологий, в числе которых сахарный диабет и ишемическая болезнь сердца.
При запущенных формах заболевания и на тяжелых стадиях выпадение органов мочеполовой системы, особенно выпадение мочевого пузыря, может спровоцировать хроническую задержку мочеиспускания и развитие двустороннего гидронефроза (нарушение функционирования почек, характеризующееся расширением почечной лоханки и ее чашечек вследствие нарушения процесса оттока мочи) с дальнейшим возникновением хронической почечной недостаточности.
Признаки того, что у Вас есть опущение тазовых органов
Зияние входа влагалища
Наличие опущения и выпадения органов малого таза, как правило, проявляет себя вполне определенными ощущениями и состояниями.
Жалобы пациенток при пролапсе органов малого таза:
- заметные анатомические отклонения, связанные с увеличением размера влагалища, открытая половая щель;
- болевые ощущения ноющего характера;
- чувство наличия инородного предмета во влагалище;
- проблемы, связанные с мочеиспусканием (недержание мочи, осложненный процесс опорожнения мочевого пузыря);
- затруднения при актах дефекации (недержание газов, запоры);
- выделения из влагалища, особенно отличающиеся от привычных из-за контакта слизистой с внешней средой (вода, воздух, средства гигиены);
- попадание воды и воздуха внутрь и выход с неестественными звуками;
- расстройства сексуального характера, снижение чувствительности.
Безусловно, при обнаружении первых тревожных признаков следует незамедлительно обратиться за медицинской помощью, чтобы как можно скорее начать лечение.
Ведь на сегодняшний день для каждой женщины, в каком бы возрасте она ни находилась, важно жить полноценно и насыщенно, и это касается в том числе и личных отношений, однако симптомы опущения органов мочеполовой системы существенно осложняют нормально течение жизни.
Источник: https://woman-help.ru/gynecology/kak-proverit-est-li-opushchenie-tazovykh-organov.html
Показывает ли узи органов малого таза опущение матки
Опущение матки, или пролапс матки — это одна из наиболее часто встречающихся форм патологического расположения внутренних половых органов у женщин любого возраста.
Чаще всего возникает у женщин после менопаузы, но встречается и у молодых женщин.
При пролапсе, шейку не видно из половой щели, если же при натуживании или любом физическом напряжении она опускается ниже половой щели, то это говорит о частичном выпадении матки.
Сущность патологии
Диагноз опущение матки ставится при неправильном ее расположении относительно стенок малого таза, прямой кишки и мочевого пузыря, при котором дно и шейка матки смещаются ниже определенного анотомического уровня нормы.
Причинами возникновения опущения матки могут стать:
- частые роды;
- травмы во время родов, применение щипцов и вакуума;
- разрывы промежности;
- большая физическая нагрузка, подъем тяжестей;
- возраст старше 50 лет, менопауза;
- врожденные патологии таза;
- ожирение;
- частые запоры.
Выделяют четыре стадии пролапса матки:
- На первой стадии матка уже смещена к низу, появляются не большие болезненные ощущения. Матка не выглядывает из-за половой щели.
- На второй стадии матка выходит из половой щели во время натуживания, тяжелых физических нагрузок, кашле, смехе.
- На третьей стадии шейка матки постоянно находится за пределами половой щели, вместе с этим видна и часть тела матки. Такое состояние уже считается частичным выпадением матки.
- На четвертой стадии — стадии полного выпадения, шейка и все тело матки постоянно видны из половой щели.
Симптомы опущения матки
Признаков, указывающих на изменение положения матки, довольно много.
Женщина чувствует сильные тянущие боли в нижней части живота (как при менструации), давление внизу живота, запоры, частое мочеиспускание или недержание мочи при кашле, смехе, чиханье.
Может появиться ощущение инородного тела во влагалище (как будто сидишь на маленьком мячике), увеличивается количество белых или слизистых выделений.
Менструальный цикл сбивается, месячные становятся более болезненными и обильными чем обычно. Также женщина ощущает сильную боль во время полового акта, и чем сильнее матка опущена, тем более невозможным он становится.При половом акте член партнера охватывается не полностью, наблюдается попадание воздуха во влагалище и его выход с характерным звуком.
Как определить в домашних условиях?
На совсем ранних стадиях пролапса матки, смещение книзу настолько незначительно, что самостоятельно распознать наличие смещения практически невозможно.
В ходе развития патологии, когда шейка матки уже приблизилась к входу в половую щель, женщина может это почувствовать сама.
Для самостоятельного осмотра женщине нужно лечь на спину ввести во влагалище палец и потужиться.
При наличие пролапса матки, она обязательно это почувствует.
Методы диагностики
В случае подтверждения опущения матки, женщину в обязательном порядке должны осмотреть проктолог и уролог, чтобы определить и/или исключить наличие опущения прямой кишки (ректоцеле) и мочевого пузыря (цистоцеле).
В случаях серьезного опущения матки и при ее сопутствующих заболеваниях (миомы, воспаления, опухоли, эрозия шейки) могут быть назначены дополнительные методы исследования:
- гистеросальпингоскопия или диагностическое выскабливание полости матки;
- Ультразвуковое исследование органов малого таза;
- мазки на флору и бакпосев;
- бакпосев мочи;
- экскреторная урография, чтобы исключить проблемы мочевыводящих путей;
- компьютерная томография органов малого таза.
Видно ли патологию на УЗИ
В первую очередь из методов диагностики пролапса матки, врачи назначают пройти ультразвуковое исследование.
Когда ультразвуковой датчик установлен при входе во влагалище, врач может увидеть весь мочеиспускательный канал, мочевой пузырь и часть прямой кишки, а также отклонения в их местоположении.
В ходе исследования врач наблюдает положение шейки матки, отклонения уретры, наличие деформации прямой кишки.
Способы лечения
Если диагноз пролапса матки был поставлен на начальной стадии развития, существует возможность проведения консервативного лечения, представляющее собой гимнастику мышц тазового дна (упражнения Кегеля, Юнусова), гинекологический массаж и гормональную терапию, чтобы повысить уровень эстрогенов.
Радикальное хирургическое вмешательство назначается при отсутствии эффекта от консервативного лечения и при сильном смещении матки.
В настоящий момент есть несколько вариантов хирургических операций:
- Вагинопластика, при которой укрепляются мышцы и фасции влагалища, мочевого пузыря и тазового дна;
- Второй способ заключается в укорачивании и укреплении связок, удерживающих матку, и прикреплении их к передней или задней стенке матки. Но данный вид вмешательства не является эффективным, так как дает много рецидивов, из-за того, что со временем связки все равно растягиваются;
- Укрепление фиксации матки, сшивая связки между собой. Нужно с осторожностью решаться на данный вид лечения, так как в некоторых случаях женщина может оказаться неспособной забеременеть и родить ребенка после проведения данной операции.
Современная медицина отдает предпочтение комбинированному лечению, при котором проводят и фиксацию матки, и пластику влагалища, и укрепление связок.
Все виды операций проводятся либо через доступ из влагалища, либо через переднюю брюшную стенку (полостным или лапароскопическим способами).
После проведения операции необходимо проводить курсы лечебной физкультуры, диетотерапии для устранения запоров и полностью исключить тяжелые физические нагрузки.
В случае невозможности проведения оперативного лечения, чаще всего у людей пожилого возраста назначается применение пессария.
Это специальное резиновое кольцо, которое помещают в полость влагалища. Песссарий хорошо поддерживает сместившиеся органы, но имеет ряд недостатков.
Он может легко привести к воспалительным процессам во влагалище, а в некоторых случаях и к пролежням. Его нужно ежедневно тщательно дезинфицировать и проводить осмотр у гинеколога каждые две недели, для наблюдения состояния внутренних органов.
Постоянная тренировка мышц таза улучшает кровоснабжение, восстанавливает правильно положение органов, поддерживает матку в правильном положении, держит в тонусе связки, поддерживающие матку.
Ожирение оказывает слишком сильное давление на таз и брюшную полость, и, соответственно, на внутренние органы, поэтому всегда нужно следить за своим весом, правильно и сбалансировано питаться.
Девочек с раннего возраста нужно приучить к тому, что нельзя поднимать тяжелые предметы. Также с юных лет нужно тренировать мышцы брюшного пресса, которые потом будут удерживать в правильном положении и матку, и мочевой пузырь.
Своевременно лечить запоры, чтобы избежать чрезмерного натуживания.
В послеродовой период категорически запрещено поднимать тяжести.
До родов и после них следует носить бандаж, который будет препятствовать смещению органов вниз.
И, конечно же, всегда нужно помнить, что любое заболевание легче вылечить на ранней стадии.Обязательно нужно проходить осмотр у врача гинеколога один раз в полгода, выполнять все предписания врача и ни в коем случае не заниматься самолечением.
Хотя пролапс матки, никак не влияет на продолжительность жизни, но оказывает большое отрицательное воздействие на качество жизни женщины.
У молодых женщин, столкнувшихся с этой проблемой, могут возникнуть трудности с беременностью и вынашиванием ребенка, могут возникать преждевременные выкидыши.
В некоторых случаях опущение матки является противопоказанием к естественным родам.
Из видео вы узнаете об опущении матки — симптомах и лечении:
Пролапс тазовых органов (в переводе с латыни prolapsus — выпадение) — это патология, наблюдающаяся у представительниц прекрасного пола, которая характеризуется опущением и выходом за границы половой щели органов репродуктивной и выделительных систем (влагалища, матки, мочевого пузыря, кишечника).
Источник: https://ginekologiya-urologiya.ru/diagnostika/pokazyvaet-li-uzi-organov-malogo-taza-opushhenie-matki
Можно ли и как определить опущение матки в домашних условиях: существующие методы диагностики патологии
Опущение матки, или пролапс матки — это одна из наиболее часто встречающихся форм патологического расположения внутренних половых органов у женщин любого возраста.
Чаще всего возникает у женщин после менопаузы, но встречается и у молодых женщин.
При пролапсе, шейку не видно из половой щели, если же при натуживании или любом физическом напряжении она опускается ниже половой щели, то это говорит о частичном выпадении матки.
