Снимок матки на узи при беременности
Содержание
Ультразвуковая диагностика беременности малого срока
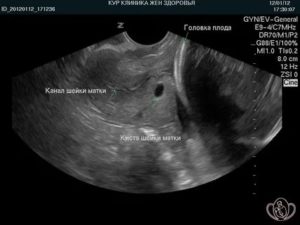
В малом сроке беременности УЗИ проводится для выявления жизнеспособного зародыша в полости матки, подтверждения срока беременности, исключения патологии зародыша или выявления вариантов нормы, например многоплодной беременности.
Начальным признаком беременности является утолщение эндометрия, но УЗИ не позволяет сказать, чем конкретно вызвано это утолщение.
При использовании трансвагинального датчика высокого разрешения плодное яйцо диаметром 1 мм визуализируется в полости матки через 4 недели и 2 дня после последней менструации при регулярном менструальном цикле.
Оплодотворение яйцеклетки
При задержке менструации 5-7 дней и более (срок беременности 5 недель) в полости матки должно четко определяться плодное яйцо диаметром 6 мм.
Оно имеет четкую округлую форму с нечетким светлым венчиком по периферии (гиперэхогенный ободок — хорион). При этом уровень бета-ХГЧ крови составляет 1000-1500 МЕ/л.
При уровне ХГЧ более 1500 МЕ/л плодное яйцо в полости матки должно четко визуализироваться.
Маточная беременность 4-5 недель. Трансабдоминальное сканирование. ВАЖНО: срок беременности нельзя точно определить по размеру плодного яйца.
Многие таблицы в интернете с размерами плодного яйца — определяют срок очень приблизительно.
Примерно с 5,5 недель при трансвагинальном УЗИ в плодном яйце начинает визуализироваться экстраэмбриональная структура – желточный мешок (анг. yolk sac). При этом уровень бета-ХГЧ примерно составляет в среднем 7200 МЕ/л.
Поскольку желточный мешок является частью зародышевых структур, его обнаружение позволяет отличить плодное яйцо от простого скопления жидкости в полости матки между листками эндометрия, и в большинстве случаев, дает возможность исключить внематочную беременность.Частота эктопической беременности составляет 1-2 на 2000–3000 беременностей. Риск ее повышается при применении вспомогательных репродуктивных технологий (ВРТ).
Заподозрить внематочную беременность необходимо, когда уровень ХГЧ составляет более 1500 МЕ/л, а плодное яйцо в полости матки не определяется.
Беременность 5,5 недель. Определяется желточный мешок. Трансвагинальное сканирование.
С 6 недель беременности (иногда чуть раньше) в плодном яйце можно определить эмбрион, длиной около 3 мм.
С этого же срока большинство ультразвуковых аппаратов позволяет определить сердцебиение эмбриона. Если сердцебиение не определяется или нечеткое при длине эмбриона (КТР) 5 мм, показано повторное УЗИ через неделю.
Отсутствие сердечной активности в этом сроке не обязательно является признаком страдания плода или неразвивающейся беременности.
Численные значения частоты сердечных сокращений у эмбриона при неосложненном течении беременности постепенно возрастают от 110-130 уд/мин в 6-8 нед беременности до 180 уд/мин в 9-10 нед.
Длину эмбриона измеряют от головного до хвостового конца, и обозначают под термином КТР (копчико-теменной размер), в анг. литературе — CRL (Crown-Rump Length).
Следует отметить, что копчико-теменной размер эмбриона меньше подвержен индивидуальным колебаниям, чем средний внутренний диаметр плодного яйца, и следовательно, его использование для определения срока беременности дает лучшие результаты. Ошибка при этом обычно не превышает ±3 дня.При четкой визуализации эмбриона срок беременности устанавливается в зависимости от его длины, а не от размеров среднего внутреннего диаметра плодного яйца (СВД).
Для правильного измерения копчико-теменного размера эмбриона необходима его четкая визуализация. При этом следует стремиться измерить максимальную длину эмбриона от его головного конца до копчика.
Нормальное течение беременности
При нормальном течении беременности диаметр плодного яйца увеличивается на 1 мм в сутки. Меньшие темпы роста являются плохим прогностическим признаком. При сроке беременности 6-7 недель диаметр плодного яйца должен быть около 30 мм.
Следует подчеркнуть, что определение срока беременности по длине КТР оптимальнее проводить до 12 недель беременности. В более поздние сроки следует использовать измерение бипариетального диаметра, окружности головы и живота.
Двигательная активность эмбриона определяется после 7 нед беременности. Вначале эти движения очень слабые и единичные, едва различимые при исследовании.
Затем, когда становится возможной дифференцировка на головной и тазовый конец эмбриона, движения напоминают сгибание и разгибание туловища, далее появляются отдельные движения конечностями.
Так как эпизоды двигательной активности эмбриона очень непродолжительные и исчисляются секундами, а периоды двигательного покоя могут быть значительными по времени, регистрация сердечной деятельности эмбриона несомненно является более важным критерием оценки его жизнедеятельности.
Неразвивающаяся беременность
Диагноз неразвивающейся беременности не должен выставляться, если при УЗИ плодное яйцо имеет размер меньше 20 мм. При длине эмбриона 5 мм и более в большинстве случаев должно четко определяться сердцебиение.
Если эмбрион менее 5 мм, следует повторить УЗИ через неделю. Если при повторном исследовании через неделю при КТР=5-6 мм сердечная деятельность не определяется, беременность является нежизнеспособной.
Диагноз неразвивающейся беременности может быть подтвержден по несоответствию уровня бета-ХГЧ эхографическим данным.
Следует отметить, что частота прерывания беременности в норме в популяции составляет 15-20% от всех клинически диагностированных беременностей. Однако в действительности, если считать все «химически» диагностированные беременности, определенные по уровню бета-ХГЧ до срока ожидаемых очередных месячных, частота выкидышей может достигать до 60%.Последовательные этапы развития плода в полости матки и установление системы «мать-плод»
Оригинал статьи на сайте dr-ermakova.ru
Автор текста Барто Руслан Александрович
Источник: https://zen.yandex.ru/media/dr_ermakova/ultrazvukovaia-diagnostika-beremennosti-malogo-sroka-5e4366d7d877b06d5336b57b
Как и зачем при беременности делают УЗИ шейки матки: показания и расшифровка баллов
УЗИ шейки матки — стандарт обследования при беременности. Процедура позволяет вовремя обнаружить угрозу невынашивания, принять меры по сохранению беременности. Осмотр проводят во время плановых УЗИ, при патологических состояниях назначают дополнительные процедуры.
Что такое цервикометрия при беременности
Шейка соединяет влагалище с маткой. Это узкая трубка длиной до 5 см. При вынашивании ребенка она плотно закрыта, создает препятствие для преждевременного выхода плода из маточной полости. В каждом триместре требуется оценивать ее длину.
УЗИ цервикометрия — это исследование шейки матки с помощью ультразвука. Во время процедуры определяют плотность органа, его длину, состояние маточного зева. Цель обследования — спрогнозировать риск преждевременных родов, по необходимости принять соответствующие меры по сохранению беременности.
Существует еще один метод исследования шейки — цервикография. Это обследование с помощью рентгеновских лучей. Проводится только не беременным женщинам, поскольку излучение опасно для плода. Цервикографию назначают женщинам с привычным невынашиванием.
Показания к обследованию
Ультразвуковой скрининг показан каждой беременной женщине. Планово его делают трижды за всю беременность — одновременно с УЗИ матки. Первое УЗИ шейки матки при беременности делают на сроке 12-16 недель. Следующее обследование проводят к 20-22 неделе. Последний плановый осмотр назначают за две недели до родов.
Дополнительные процедуры назначают женщинам при подозрении на патологию беременности:
- предыдущие выкидыши, преждевременные роды;
- последствия операций на органах малого таза;
- хронические воспалительные заболевания матки;
- многоплодная беременность;
- признаки внутриутробной инфекции;
- недоразвитые репродуктивные органы.
Эти состояния являются факторами риска преждевременных родов. Противопоказаний к УЗИ нет. Процедура безопасна для организма женщины и плода, поэтому обследование можно делать так часто, как этого требует состояние пациентки.
К просмотру обзор от врача-гинеколога на тему обследования матки у беременных:
Правила подготовки
Подготовка к обследованию зависит от метода проведения процедуры. УЗИ шейки можно сделать двумя способами:
- трансабдоминальный — через брюшную стенку;
- трансвагинальный — через влагалище.
Трансабдоминальный способ простой, но менее информативный. К УЗИ нужно готовиться заранее. Подготовка включает трехдневное соблюдение диеты. Из питания исключают продукты, способные вызывать усиленное газообразование — молоко, черный хлеб, капусту, горох. Газы кишечника мешают осмотреть внутренние органы, поэтому без правильной подготовки УЗИ будет неинформативным.
Трансвагинальный способ дает более достоверные результаты. Готовиться специальным образом к нему не нужно. Достаточно провести обычные гигиенические мероприятия. С собой следует принести полотенце, специальный презерватив, который надевают на датчик.
Техника проведения
Цервикометрию при беременности делают амбулаторно. Если был выбран трансабдоминальный, или наружный метод, женщине предлагают лечь, обнажив живот. Врач делает осмотр, проводя датчиком по животу пациентки. Кожу предварительно смазывают звукопроводящим гелем.
Трансвагинальный, или внутренний осмотр шейки предполагает использование специального датчика. Используют презерватив с гигиенической целью. Датчик вводят во влагалище, продвигая его до шейки.
Получаемые результаты
Плотность и длина шейки матки изменяются в зависимости от триместра.
- До 12 недели беременности норма длины шейки 3-5 см. Орган имеет плотную консистенцию, на снимке представлен однородным серым цветом. Оба маточных зева плотно закрыты.
- До 24 недели длина органа не превышает 3 см. У первородящих оба маточных зева плотно закрыты, у повторнородящих допускается приоткрытие наружного.
- К 36 неделе длина составляет 2 см, консистенция размягчается. На снимке орган представлен темно-серым цветом. Наружный зев полностью открыт.
Кроме размеров шейки, с помощью УЗИ выявляют различные заболевания.
- Полип — доброкачественное разрастание слизистой. Располагается внутри цервикального канала, на снимке представлен серым округлым образованием.
- Рак — злокачественная опухоль. Растет внутри или снаружи цервикального канала. Представлена темно-серым или белым цветом, имеет неправильную форму.
Эндометриоз — разрастание слизистой матки за ее пределами. На снимке внутри цервикального канала определяются темные разрастания неправильной формы.
Эти заболевания могут стать причиной преждевременных родов. При диагностировании злокачественной опухоли рекомендовано кесарево сечение.
Оценка результатов в баллах
УЗИ цервикального канала делают при беременности с целью прогнозирования срока родов. Разработана балльная система оценки состояния шейки матки по трем критериям — длина, размер маточного зева, консистенция.
- От 0 до 3 баллов — длина более 3 см, оба маточных зева закрыты, плотная консистенция. Незрелость органа, женщина не готова к родам.
- От 4 до 6 баллов — длина более 2 см, открыт один маточный зев, консистенция плотная. Неполная зрелость органа.
- Свыше 6 баллов — длина менее 2 см, открыты оба зева, мягкая консистенция. Полная зрелость, женщина готова к родам естественным путем.
В норме зрелость наступает к 36 неделе беременности. Если она наступила раньше — имеется риск преждевременных родов. Если к 37 неделе зрелости родовых путей нет — рекомендуется кесарево сечение.
В течение беременности шейка отклонена назад. Это обеспечивает сохранение плода внутри полости матки. Когда она созревает, то отклоняется вперед. По этому признаку судят о сроке родов. Еще говорят «живот опустился, значит скоро роды».
Проходимость шейки матки
Одним из критериев зрелости органа является проходимость цервикального канала. Эффективнее определять ее при ручном гинекологическом осмотре, но возможно и с помощью УЗИ. На снимке ширина канала в норме не более 5 мм.
В течение всей беременности цервикальный канал должен быть полностью закрытым. Если происходит его расширение, приоткрытие маточного зева, выставляется диагноз истмико-цервикальной недостаточности. Женщине требуется госпитализация.
Стоимость УЗИ
УЗИ делают в женской консультации по направлению гинеколога. Процедура при наличии медицинского полиса бесплатная.
Платно пройти обследование можно в частных клиниках, центрах репродуктивного здоровья.
| Город | Стоимость, рубли |
| Москва | 500-1200 |
| Санкт-Петербург | 450-1100 |
| Екатеринбург | 500-1000 |
| Новосибирск | 400-1000 |
| Средняя стоимость | 462-1075 |
УЗИ шейки позволяет определить готовность женщины к родам, показания к кесареву сечению. Во время беременности процедура помогает своевременно выявить угрозу невынашивания.
Оставляйте комментарии к статье, делитесь собственным опытом. Расскажите полезную информацию друзьям в социальных сетях.
Источник: https://uziman.ru/pri-beremennosti/uzi-shejki-matki-pri-beremennosti
Узи матки при беременности
Обычно осуществляется либо исследование матки и ее придатков, либо маточной шейки по отдельности. Однако, существуют ситуации, когда проводятся исследования совместно.
УЗИ матки во время беременности : какую информацию получают с его помощью?
Цель назначения такого исследования – контроль состояния плода и исключение возможных аномалий, которые могут развиваться матке. Также при помощи диагностики изучается состояние органов в малом тазу.
Что проверяется и исследуется во время УЗИ матки?
- Размеры и форма матки, ее локализация;
- Наличие или отсутствие ее аномального строения (двурогость, седловидность, двойная матка);
- Состояние внутреннего маточного слоя (эндометрий). Ранняя диагностика позволяет выявить такие маточные патологии как полип, и выяснить место его расположения и иные характеристики.
Насколько необходимо это исследование? Узи матки при беременности помогает в обнаружении маточной миомы и аденомиоза (состояние, при котором происходит разрастание эндометрия за пределы органа).
В каком случае врач назначает процедуру? Практически всегда прохождение УЗИ матки строго обязательно для тех женщин, которым наложили швы в целях устранения угрозы раннего прерывания беременности (раннего раскрытия шейки матки). При такой ситуации трансвагинальное маточное УЗИ показано проходить каждые три недели.
Матка на УЗИ: беременность в 5 недель
Диагностика в этот период ставит своей целью подтверждение или опровержение зародившейся в женском организме беременности. Таким образом, УЗИ матки показывает беременность на пятой неделе, а в некоторых случаях это возможно и раньше – на третьей – четвертой неделях. Кроме того, оно позволяет узнать следующую информацию:
- Локализацию беременности (маточная или эктопическая);
- Выявить патологические новообразования в органе;
- Установить предположительную дату зачатия;
- Оценить состояние плодного яйца (установить, имеется ли угроза прерывания беременности, а также не является ли беременность замершей).
Зачастую при проведении УЗИ матки во время беременности диагностируются разного рода заболевания гинекологического характера. Желательно, чтобы они были вылечены еще на этапе планирования беременности, но не во всех случаях зачатие малыша удается считать запланированным и ожидаемым. Кроме того, иногда женщина и не подозревает о наличии у нее каких-либо патологий, поскольку не чувствует никаких симптомов. Именно поэтому нужно посещать врача-гинеколога хотя бы единожды в год и проходить соответствующую диагностику в виде ультразвукового исследования.
Тонус матки при беременности (УЗИ)
Тонус матки – это ее сокращения, которые возникают преждевременно. Особенно опасен маточный тонус во втором триместре, поскольку он может привести к выкидышу или провоцировать остановку плода в развитии. Что может предпринять женщина, чтобы устранить напряжение матки?
- Спать по восемь часов в сутки как минимум;
- Снизить половую активность;
- Не подвергаться сильным стрессам;
- Правильно и сбалансированно питаться;
- Не подвергаться тяжелым физическим нагрузкам;
- Исключить вредные привычки из образа жизни.
Кроме того, доктор также принимает решение касательно того, как снизить маточный тонус. Часто для этого назначаются препараты, содержащие прогестерон.
Размеры матки по неделям беременности по УЗИ
Тех женщин, которые хотят узнать, как делают Узи матки при беременности , также волнует вопрос о том, какие в норме должны быть её размеры.
За весь период беременности происходит увеличение матки более чем в десять раз. Такое возрастание величины осуществляется ввиду деления клеток ее мышечного слоя – миометрия.
К четвертой неделе размер органа можно сравнить с куриным яйцом. К восьмой неделе величина достигает гусиного яйца (происходит двукратное маточное увеличение, кроме того, орган принимает форму шара). На двенадцатой неделе можно говорить о четырехкратном увеличении матки по сравнению с ее исходными размерами.
После двадцатой недели матка растет по-другому: за счет растягивания и утончения стенок.
| До беременности их нормальная толщина расценивается как | 4 – 5 см |
| к концу вынашивания малыша этот показатель снижается до | 0,5 – 1,5 см |
| Длина матки до беременности | 7 – 8 см |
| Перед родами она достигает приблизительно | 38 см |
| Ширина к концу беременности составляет | 27 см |
До беременности их нормальная толщина расценивается как 4 – 5 см, а к концу вынашивания малыша этот показатель снижается до 0,5 – 1,5 см. Длина матки до беременности равна 7 – 8 см, а перед родами она достигает приблизительно 38 см. Ширина к концу беременности составляет около 27 см.
Любопытно также посмотреть, что происходит с весом органа. До беременности это приблизительно 100 г, а к ее концу – немного более килограмма.
Узи шейки при беременности
УЗИ шейки матки при беременности: зачем оно нужно?
- Для обнаружения изменений в нормальном состоянии зева;
- Для выявления открытия полости цервикального канала;
- Для определения размеров шеечных каналов и их сглаженности;
- Для обнаружения изменений в стенках цервикального канала.
Также такое исследование необходимо для выявления разного рода опухолей и аномалий строения маточной шейки.
Если, например, шейка матки укорочена, это принято расценивать как серьезную патологию в области гинекологии. Такое нарушение может привести к прерыванию беременности. Насколько необходимо это исследование? Раскрытие и сглаживание маточной шейки способны спровоцировать патологию под названием истмико-цервикальная недостаточность, при которой матка не может удерживать в своей полости плод.
УЗИ шейки матки при беременности в 16 недель проводится наиболее часто, то есть во втором триместре. Как подготовиться к данному исследованию? Во-первых, оно может проводиться как через переднюю брюшную стенку, так и внутривлагалищно. В первом случае мочевой пузырь должен быть полон, во втором – пуст.
Узи шейки матки при беременности: как делают данное исследование?
При трансвагинальном исследование датчик вводится во влагалище. Доктор осуществляет измерения на картинке, которая выводится на экран монитора. Он может оценить длину всей матки и выяснить, не приоткрыт ли внутренний зев. Если внутренний зев немного приоткрыт, это может говорить не только об угрозе прерывания беременности, но и о том, что развивается половая инфекция.
Если шейка матки укорочена и при этом женщина часто испытывает боли в виде схваток, доктор решает принимать меры. В каком случае врач назначает процедуру с целью диагностики? Часто на маточную шейки накладывается шов, который снимается с началом родовой деятельности или на тридцать девятой неделе беременности.
Источник: https://ultra-sonographi.ru/uzi-matki-pri-beremennosti.html
Как делают УЗИ шейки матки при беременности: зачем нужна процедура?
Важнейшим видом диагностики при вынашивании ребенка является ультразвуковое исследование (УЗИ). Беременные женщины обязаны пройти три обследования этим аппаратом за весь период вынашивания плода.
Обследование назначается гинекологом и проводится один раз в каждый триместр (во время второго триместра часто назначают УЗИ на 16 неделе). В том числе речь идёт и об УЗИ шейки матки при беременности.
Что показывает?
После исследования специалист-гинеколог на основании полученных данных определяет характеристики развития плода, состояние плаценты и околоплодной жидкости. УЗИ выявит отклонения в детородных органах у пациентки при их наличии.
При ультразвуковом обследовании шейки матки также обращают внимание на следующие показатели:
- Для определения нормального состояния производят замер её длины. Она должна соответствовать сроку развития плода. При нормальном процессе развития шейка матки не укорочена, наружный и внутренний зевы закрыты. Визуализацию сглаженности органа определяют в третьем триместре.
- Определяют состояние миометрия.
- Выявление патологий в репродуктивных органах женщины. Благодаря этой процедуре выявляются ранние стадии воспалительных процессов, онкологических заболеваний, предрасположенность к возможному развитию тяжёлых форм болезней.
Истмико-цервикальная недостаточность
При ведении беременности УЗИ шейки матки играет одну из ключевых ролей.
Обнаружение такого состояния как истмико-цервикальная недостаточность даёт возможность предотвратить множество опасных ситуаций как для ещё не рождённого малыша, так и для будущей матери.
Характер состояния такой недостаточности определяется уменьшением длины органа и открытием канала шейки матки. Соответственно появляется угроза жизни плода и ухудшение состояния роженицы.
Признаки истмико-цервикальной недостаточности, которые можно обнаружить до 37 недели, и в связи с которыми ставится соответствующий диагноз:
- приоткрытие цервикального прохода;
- уменьшение длины шейки маточного узла до размеров менее 25 мм;
- расширение зева (внутреннего).
Процесс замера длинны шейки матки при проведении ультразвукового обследования называют цервикометрией.
Подготовка и как делают?
Специальная подготовка к УЗИ матки и её придатков при беременности женщине не нужна.
Справка! В первом триместре обычно выполнение процедуры сначала проводится трансвагинально, а потом, при необходимости, трансабдоминально.
Наличие околоплодной воды служит эхогенной полостью, поэтому мочевой пузырь можно не наполнять.
Совсем другой подход к проведению УЗИ для не беременных женщин. Рассматривая ряд факторов, выбирают способ:
- Трансабдоминальный. Картинка на мониторе показывает соседние участки, включая исследуемый орган. Получают общую картину малого таза, что даёт возможность поставить более точный диагноз.
- Трансвагинальный. Используется датчик, который очень медленно вводят во влагалище. Обследование занимает не более 10 минут. Если девственная плева не нарушена, от этого способа нужно отказаться.
- Трансректальный. Способ проведения обследования УЗИ и введения датчика через прямую кишку.
- Трансперинеальный. Этот способ применяют через промежность женщинам с редким заболеванием – атрезией.
Фото 1. УЗИ шейки матки.
Расшифровка и норма
Проведение УЗИ при ранних сроках беременности чаще всего указывает на следующие показатели:
- Канал матки закрыт.
- Внутренний и наружный зев шейки сомкнут. Длина шейки составляет 3-5 сантиметров, что является нормой показателей.
Справка! У женщин, которые рожали, шейка матки, в основном, короче, чем у не рожавших.
На самых ранних сроках вынашивания плода, на эти показатели не сильно обращают внимание.
В конце второго триместра большинству беременных женщин назначается повторное обследование матки. Данный срок характеризует такие изменения:
- Зев (внутренний) имеет закрытое положение.
- Зев (наружный) находится в приоткрытом положении, если женщина уже рожала ребёнка. При ношении первого ребёнка в семье наружный зев закрыт плотно.
- Длина цервикального канала в норме примерно 3 см.
Справка! Третий триместр даёт возможность определить срок рождения малыша.
Проводя третий раз ультразвуковое исследование, оценивают такие параметры:
- Нулевая степень. Роды начнутся нескоро. Органы имеют плотную структуру, размер длины шейки матки не превышает 2-х сантиметров, зев (наружный) имеет закрытый вид или имеет способность пропускать один палец. Шейка матки имеет наклон назад, что даёт возможность удерживать крепко головку плода.
- Первая степень. Роды начнутся в ближайшее время. УЗИ определяет уплотнённую структуру, размер шейки от одного до двух сантиметров с направленной вперед осью. Внутренний зев плотно закрыт, наружный имеет возможность пропустить один палец.
- Вторая степень. Роды начнутся скоро. Длина канала до одного сантиметра, шейка матки имеет признаки мягкости, сглажена, её наклон по оси таза.
Сложности во время исследования
Проблемы, возникающие при обследовании УЗИ, могут быть связаны с особенностями строения пациентки:
- На слизистой оболочке цервикального канала находится полип, из-за которого обнаружение шейки матки не представляется возможным или затруднено.
- Шейка искривлена, что является одним из частых моментов во время беременности. Чревато получением не совсем достоверных данных. Поэтому длину шейки матки измеряют с помощью математических формул или трассировкой, измерением длины по изогнутой линии.
Где сделать и сколько стоит?
В платных поликлиниках и ЛДЦ цена процедура, в зависимости от срока беременности, будет от 2500 до 6500 р. В государственных учреждениях направление на УЗИ будет получено у врача, и исследование будет проведено бесплатно.
Заключение
Исследование с помощью аппаратуры ультразвукового исследования – очень важный момент при беременности. Оно помогает определять скрытые формы угроз для будущего ребенка и здоровья его мамы.
Отказываясь от рекомендованного проведения УЗИ, беременная женщина подвергает себя и плод опасности, т.к. исключает возможность диагностировать опасные заболевания и излечить их вовремя.
Как делают УЗИ шейки матки при беременности: зачем нужна процедура? Ссылка на основную публикацию
Источник: https://MediGid.com/uzi/organy/malyj-taz/zhenshhiny/matka/shejka-pri-beremennosti.html
Расшифровка УЗИ малого таза у женщин
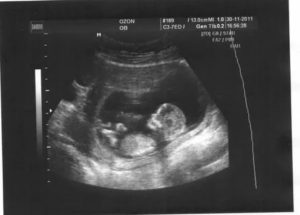
Наверное, каждому посетителю кабинета УЗ-диагностики приходилось видеть на мониторе хаотичное изображение серых теней, изменяющих свое положение в соответствии с перемещением УЗ-датчика. На самом деле, «серыми тенями» выглядят внутренние органы, находящиеся в проекции ультразвукового луча, генерируемого сканирующим устройством.
Несмотря на то что ультразвук применяется для диагностики патологий различных органов и систем, органы малого таза и брюшной полости остаются приоритетным направлением, не требующим от пациента и врача больших временных затрат на подготовку, проведение и анализ полученных результатов. Особенно актуально УЗИ органов малого таза (ОМТ) у женщин, так как нередко, быстрота исследования и высокая информативность результатов, играют решающую роль в дальнейшей судьбе женщины.
Расшифровка УЗИ малого таза у женщин представляет собой довольно сложный процесс, во время которого, врач должен не только выявить отклонения и исключить все возможные варианты нормы, но и дифференцировать обнаруженные патологии по видовой принадлежности. Поскольку заболевания ОМТ у женщин носят чрезвычайно разнообразный характер, правильная трактовка полученных результатов, является определяющей при дальнейшем выборе тактики лечения и накладывает на врача большую ответственность.
Основы анализа
При прохождении через ткани, звуковая волна выполняет три разнонаправленных действия:
- распространяется по заданной прямой;
- распространяется, изменив траекторию;
- отражается.
Количество отраженного ультразвука, изменяющееся в зависимости от структуры и плотности исследуемого органа, регистрируется с помощью УЗ-датчика и выводится на монитор в виде серошкального изображения.
Трансабдоминальное обследование гинекологических больных заключается в разнонаправленном сканировании нижней части живота, во время которого получают изображения продольных и поперечных сечений исследуемых органов.
Анализ эхограммы позволяет дать оценку следующим показателям, характеризующим анатомические особенности исследуемых структур:
- положение матки, шейки матки и придатков;
- эхоструктура ОМТ;
- размеры матки и придатков (длина, толщина и ширина);
- состояние эндометриального слоя;
- количество фолликулов;
- наличие и локализация внутриматочной спирали;
- наличие патологических образований;
- локализация, размеры, эхоструктура, выраженность контуров, наличие перегородок в обнаруженных патологических очагах.
Поскольку нормальное значение многих показателей отличается значительной вариабельностью, врач должен располагать точными сведениями о количестве беременностей, абортов и способе родоразрешения.
Вся полученная от пациентки информация имеет большое значение, поскольку размеры матки могут изменяться в пределах 0,5–0,8 см в длину и 0,3–0,5 см в ширину и толщину, в зависимости от количества родов, в то время как у нерожавшей женщины, такое превышение может говорить о наличии патологического процесса.
Заключение УЗИ малого таза у женщин Существенное значение в правильной расшифровке результатов сканирования имеет и фаза менструального цикла. Это связано с физиологическими изменениями эндометриального слоя и яичников, которые в определенные дни могут быть определены как нормальные, в то время как в дни, когда изменений быть не должно, их наличие трактуется как патологическое.
Важно! В большинстве случаев УЗИ используется для первичной постановки диагноза, для получения расширенной диагностической информации целесообразно прибегать к сочетанным методам диагностики (радиоизотопному сканированию, КТ, МСКТ, МРТ).
Нормальная эхографическая картина
Расшифровка УЗИ органов малого таза у женщин начинается с измерения размеров матки. Длина, определяемая как расстояние от дна матки до внутреннего зева шейки, должна составлять 5–8 см.
Средняя длина у здоровых нерожавших женщин, должна находиться в пределах 6,0–7,1 см.
У женщин, родивших одного ребенка, наблюдается незначительное увеличение тела матки, более выраженное после нескольких родов.
Переднее-задний размер (толщина) матки в норме должен находиться в пределах 3–4 см, а поперечный размер (ширина) – 4,5–6,0 см. По прошествии нескольких лет после угасания репродуктивной функции, допустимо уменьшение размеров матки до 4–5 см. Немаловажным фактором, принимаемым во внимание, при оценке состояния женских репродуктивных органов, является положение матки.
В норме, она находится в центральной части малого таза, отклоняясь к передней брюшной стенке. Такое положение в протоколе обследования обозначают термином «антефлексио». Термином «ретрофлексио» обозначают физиологическое нарушение положения тела матки, вызванное ее отклонением назад, то есть «загибом», а «латерофлексио» означает смещение матки относительно центральной оси тела.
Важно! При оценке положения матки следует учитывать, что наполненный мочевой пузырь вызывает некоторое отклонение от ее нормального положения.
На УЗ-снимке: матка на 19 день менструального цикла. Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
Шейка матки на эхограмме определяется как 2–3-сантиметровое образование, цилиндрической формы, с неотличимой от матки эхогенностью. Ширина цервикального канала должна находиться в пределах 3–4 мм.
Яичники при ультразвуковом исследовании выглядят как овальные образования, расположенные по обеим сторонам от матки.Длина яичников в норме должна составлять 2,7–3,7 см, ширина 2,1–2,9 см, а переднее-задний размер – 1,7–2,1 см.
Вообще, величина яичников может варьироваться в довольно широких пределах, поскольку во время роста фолликулов происходит увеличение яичника.
После выделения доминантного фолликула, определяющегося в первой фазе цикла в виде небольшого образования (0,5–1,3 см), продолжающего активно расти, до 12–14 дня менструального цикла, остальные вновь уменьшаются, и яичник приобретает нормальные размеры.
Ко дню овуляции, фолликул может достигать в размере 1,5–2,9 см и хорошо определяться на УЗИ. При визуальной оценке, размер одного яичника не должен превышать половины ширины тела матки.
Маточные трубы в норме на УЗИ не определяются.
Сразу после овуляции, начинается формирование желтого тела, временной гормонопродуцирующей железы, основное предназначение которой, обеспечение имплантации эмбриона и сохранение беременности.
Подготовка к УЗИ органов малого таза у женщин
Желтое тело представляется небольшим образованием с неоднородными толстыми стенками и жидкостным содержимым. Запись в протоколе ультразвукового обследования «киста желтого тела» оценивается исходя из сроков проведения диагностики, так как обнаружение кисты после овуляции, свидетельствует о нормальной работе репродуктивной системы, а до овуляции – о патологическом образовании.
Эндометриальный слой в полости матки в первые дни менструального цикла определяется как неоднородная структура различной толщины (от 0,3 до 0,8 см).
К моменту окончания менструального кровотечения (4–5 день цикла), толщина эндометриального слоя составляет всего 0,2–0,4 см и на эхограмме практически не видна.В раннюю фазу пролиферации (6–7 день цикла) можно заметить незначительное утолщение эндометрия до 0,6–0,9 см, с одновременным снижением эхогенности.
В те же сроки хорошо определяется его слоистость в виде появления тонкого эхонегативного контура толщиной 1 мм. К 10 дню толщина эндометриального слоя составляет около 1 см.
В секреторную фазу (15–27 день цикла), а также в период менструального кровотечения, происходит значительное утолщение эндометрия (иногда до 1,5 см), отмечающееся на эхограмме в виде утолщенной отражающей поверхности внутренней полости матки.
Важно! Обнаружение желтого тела и утолщенного эндометрия в начале менструального цикла, при отсутствии плодного яйца в полости матки, может служить косвенным признаком внематочной беременности.
На УЗ-снимке: матка на 25 день менструального цикла. Толщина эндометриального слоя составляет 1,0 см
Оптимальным временем для проведения УЗИ органов малого таза у женщин считается начало менструального цикла, сразу после окончания кровотечения. В этот период удаляется весь эндометриальный слой и можно отчетливо визуализировать все патологические изменения. При необходимости, уточняющие диагностические процедуры могут проводиться в любую фазу цикла.
Воспалительные заболевания ОМТ
Точность диагностики воспалительных заболеваний ОМТ при трансабдоминальном обследовании относительно невысока. Однозначные признаки патологических процессов удается обнаружить лишь у четверти обследованных больных. Однако применение трансвагинального метода обследования (ТВУЗИ), позволяет визуализировать существенно больше эхографических признаков воспалительных заболеваний ОМТ.
В большинстве случаев, острое воспаление маточных труб, при УЗИ, определяется в виде однокамерного или многокамерного образования, наполненного жидкостью (гидросальпингс).
Количество жидкости, обнаруженной в маточной трубе, зависит от длительности течения воспаления, от размера и структурных особенностей маточной трубы.
Обнаруживается гидросальпингс преимущественно в нижней части малого таза, что обусловлено смещением жидкости под действием силы тяжести.
Абсцесс при ТВУЗИ определяется как однокамерное образование, округлой формы, наполненное неоднородным жидкостным содержимым. Толщина стенок может достигать 0,5–0,8 см, диаметр полости до 0,7 см.Сходную с абсцессом картину дает эндометриоидная киста, содержащая аналогичные эхопозитивные включения.
Но в отличие от абсцесса, киста на эхограмме имеет мелкоячеистую (сотовую) структуру, а также тенденцию к росту во второй половине цикла.
Важно! Ультразвуковое исследование при диагностике воспалительных заболеваний ОМТ, позволяет лишь предположить наличие заболевания. Окончательный диагноз основывается на комплексной оценке результатов УЗИ, лабораторных анализов и клинической картины.
На УЗ-снимке: воспаление маточной трубы (гидросальпингс)
Диагностика опухолевых образований яичников с помощью УЗИ, возможна в практически во всех случаях.
Использование в диагностике цветового допплеровского картирования (ЦДК) позволяет не только обнаружить новообразование, но и дифференцировать характер его роста (доброкачественный или злокачественный).
Интенсивность роста сосудистой системы опухоли, является основным показателем, ориентируясь на который можно с определенной долей уверенности оценить степень ее злокачественности.
В протоколе обследования отражают следующие эхографические признаки наличия опухолевого образования, получаемыми с помощью серошкального изображения:
- подвижное или малоподвижное образование, локализующееся над маткой (опухоль яичника) или в миометрии (миома);
- форма правильная округлая или несколько вытянутая;
- внешний контур четкий;
- толщина внешней стенки от 0,1 до 0,8 см;
- образование состоит из одной или нескольких камер;
- внутренняя структура опухоли яичника анэхогенная, а для миоматозного узла – неоднородная.
ЦДК показывает наличие кровотока с индексом резистентности более 0,5. Характерным признаком опухоли, позволяющим отличить ее от кисты, является наличие в ее полости папиллярных разрастаний.
Кровоток обнаруживается как в капсуле опухоли, так и во внутренних включениях.
В отличие от условно доброкачественных опухолей, рак может иметь нечеткие и неровные контуры, множественные пристеночные разрастания и интенсивное кровоснабжение всей внутренней структуры, перегородок и капсулы.
Важно! Все очевидные эхографические признаки рака ОМТ появляются лишь на поздних стадиях злокачественного процесса, когда прогноз дальнейшего течения болезни неблагоприятный.
На УЗ-снимке: изображение миоматозного узла, выполненное в режиме дуплексного сканирования. Узел имеет ровные контуры, кровоток во внутренних структурах опухоли не определяется Заболевания ОМТ могут быть представлены самыми различными УЗ-признаками, многие из которых могут свидетельствовать о воспалительном процессе, наличии различных видов кист или опухолевых образованиях. Нельзя забывать и о сложностях, возникающих при выявлении эктопической (внематочной) беременности, эхо-признаки которой, нередко, сложно отличить от новообразования.
Поскольку большую роль в формировании УЗ-картины играют морфологические особенности, длительность течения заболевания и физиология больной, при постановке диагноза на основе протокола УЗИ, следует учитывать, что очень незначительное количество эхо-признаков патологий можно трактовать как абсолютные. Протокол УЗ-обследования ОМТ должен содержать результаты сканирования, выполненного по стандартной схеме и согласно общим положениям, что в сопоставлении с клинической картиной позволит обеспечить успех проведенной диагностики.
Источник: https://apkhleb.ru/uzi/rasshifrovka-malogo-taza-zhenshchin
