Тубоовариальная воспалительная опухоль лечение
Содержание
Киста маточной трубы в гинекологии (перитубарное новообразование, тубоовариальная опухоль): что такое, симптомы, причины, лечение

Киста маточной трубы – это малое по размерам доброкачественное образование, формирующееся из придатков яичника на поверхности эпителия. Киста по своей природе имеет либо характерные проявления, либо прогрессирует без явных симптомов. Все зависит от индивидуального роста патологии и сопутствующих заболеваний, способствующих образованию опухоли.
Виды
Существует несколько типов кисты маточной трубы.
Мюллерова киста
Когда киста в трубе матки наполнена прозрачным веществом (слизью) и наделена тонкими стенами, то это мюллерова киста. При возрастании процесса в концах маточных труб рядом с кистой появляются дополнительные образования с ровной поверхностью.
Для них характерны ножки, при перекруте которых вызываются сильные болевые ощущения. В таком случае размер опухоли составляет несколько миллиметров и никак не проявляется. Обнаружить ее можно при лапароскопии.
Киста перитубарного типа
Большие образования диаметром от двух сантиметров и длинной от трех сантиметров называются кистой перитубарного типа. Она не растягивается, имеет выразительные очертания, внутри наполнена серозным веществом.
При такой опухоли аппарат, придерживающий матку, меняет форму, так как киста располагается в месте придатков рядом со связками. Когда новообразований становится большое количество, фимбрии утрачивают подвижность, и яйцеклетка теряет возможность свободно передвигаться по трубе. Это может привести к бездетности.
Киста тубоовариального типа
Наиболее тяжелая форма — это тубоовариальное образование, где при воспалении между маточной трубой, яичниками и брюшиной формируются спайки, накапливающие гной. Оно сопровождается воспалительными процессами, приводящими к внематочной беременности, болевым ощущениям в тазу, бесплодию и дисфункции яичников.
Преобразование в злокачественную опухоль
Киста – это доброкачественное образование, однако, присутствует риск преобразования в злокачественную опухоль. Ситуация становится опасной, если появляются раковые клетки.
Процесс напрямую зависит от личностных свойств организма, генетических предрасположенностей и перенесенных болезней. Процесс требуется держать под проверкой и регулярно проводить гистологию и цитологию.
Исход развития новообразования полностью зависит от причин, вследствие которых оно сформировалось.
Причины возникновения
Первопричиной возникновения кистозного образования признается нарушение, происходящее во время эмбрионального развития зародыша. Важно отметить, что генетическая предрасположенность никак не влияет на скопление жидкости в кисте.
Основополагающие факторы, побуждающие нарастание патологии: болезни щитовидной железы, заболевания эндокринной системы, аборт, солнечное облучение, нарушения, образующиеся при созревании фолликулов, локальная гипертермия, возникающая из-за частого посещения бань и горячих ванн.
Основные причины, провоцирующие тубоовариальное новообразование: осложнения, возникающие после родов, аборт, инфекции мочеполовой системы (уреаплазмоз, хламидиоз, трихомониаз и микоплазмоз), беспорядочные половые связи, переохлаждение, внутриматочная спираль, стоящая более пяти лет, выскабливание, криз хронических заболеваний.
Симптомы
Новообразование в трубе редко появляется в период созревания. Чаще всего его можно встретить в зрелом возрасте.
Проявления опухоли по своей природе до сих пор неизвестны, так как большинство женщин не замечают симптомов. В некоторых случаях могут проявляться редкие дискомфортные ощущения в зоне живота или нарушения менструального цикла.
Прочувствовать опухоль удается лишь тогда, когда она начинает активно расти. В таких случаях у женщины появляются:
- боли в паховой зоне и животе;
- неожиданная геморрагия (кровотечение);
- несистематический менструальный цикл;
- неудобство после интимной связи;
- различные гинекологические беспокойства;
- болезненность во время физической работы.
При кисте тубоовариального типа у женщин проявляется лихорадка, потеря аппетита, болевые ощущения в боку живота, кровотечения из матки, частое мочевыделение.
Аномальное новообразование служит источником осложнений, возникающих вследствие разрыва капсулы или же заворота ножки кисты.
Диагностические мероприятия
Выявить новообразования в трубе возможно на консультации у гинеколога, при проведении УЗИ, при лапароскопии и ультрасонографии.
О развитии кисты будут говорить такие проявления:
- атипические расширения;
- гладкая поверхность трубных стен;
- преобразование трубы в месте обнаружения кистозного образования;
- лабильность фаллопиевой трубы.
Чтобы просмотреть влияние кисты на проходимость, необходимо сделать рентген с впуском контрастной жидкости. Кроме того, назначаются ультразвуковые исследования таза, сдача анализов крови для оценки общего самочувствия пациента.
Дифференциация с перитонитом проводится в случае предположения о наличии тубоовариального образования. При ощупывании живота гинеколог определяет болезненность и рост придатков и яичников, степень тяжести заболевания.
Эхографическими признаками тубоовариального типа кисты являются большое число перегородок, отсутствие явного контура и разграничений маточной трубы и яичников, боли при обследовании, наличие кистозно-солидной структуры, расположение кисты в задней части матки.
Эффективными методами диагностики при перитубарной кисте считается лапароскопия, которая позволяет просмотреть наличие изменений в маточной трубе и несвойственных расширений, гладкость трубных стен и подвижность трубы.Также гистеросальпингография даст возможность выявить частичную или полную инвагинацию.
Пациент должен сообщить гинекологу о наличии имеющихся заболеваний, особенно это касается воспалительных процессов, вирусных состояний, герпеса. Именно герпес является существенным показателем, который побуждает рост дефективности и становится причиной кистозной опухоли.
Лечение заболевания
Лечение кисты маточной трубы обуславливается репродуктивными планами женщины. В том случае, если пациентка не рожала или планирует рождение второго и последующих детей, то используется облегчающая комплексная терапия:
- физиотерапия;
- иммуномодуляция;
- противовоспалительные препараты.
Новообразования перитубарного типа не лечатся медикаментозными препаратами. В этом случае они способны лишь снизить некоторую симптоматику и повысить иммунитет.
В лабораторных условиях наблюдаются пациенты, размер кисты которых не выше 1,5 сантиметра. Если образование увеличивается, его убирают хирургическим способом. Такая операция несложная и занимает минимальное количество времени. В основном применяется метод вылущивания.
При тубоовариальной опухоли лечение напрямую зависит от состояния женщины. Адекватная терапия используется при раннем выявлении заболевания.
Предоперационная терапия включает в себя прием успокоительных и болеутоляющих средств, противовоспалительных препаратов и антибиотиков. После прохождения этапа назначается лапароскопия, при котором вскрывается гнойник, удаляется содержимое, а полость заполняется антибактериальным веществом.
Осложнения
Осложнения возникают вследствие регулярной физической нагрузки, обуславливающейся резкими переменами положения тела, перекрутами ножки образования, разрывом капсулы, нагноением, бесплодием. Данные состояния обычно наблюдаются при опухоли больших размеров и долгого существования образования.
При перекруте ножки маточная связка и нервные стволы пережимаются. Имеется вероятность пережатия маточной трубы. Вследствие этого ухудшается самочувствие, появляются схваткообразные болевые ощущения в зоне живота.
При появлении гноя у женщины появляется лихорадка с повышением температуры тела до 39 градусов, рвота, боли.Немаловажным моментом является то, что опухоль не способна пагубно воздействовать на беременность и зарождение. Но это только в том случае, если труба способна проводить и не затруднять движение яйцеклетки к матке.
В случае неполноценной проходимости плод может начать подрастать и развиваться, то есть привести к внематочной беременности. Такая ситуация критична.
В результате труба разорвется и понадобится медицинское вмешательство. Следовательно, если у женщины имеются подозрения на беременность, стоит провести ультразвуковое исследование у гинеколога.
Осложненным случаем является параллельное развитие воспаления и кисты трубы, а также гормональная неуравновешенность. В совокупности данные заболевания способны проявить неблагоприятное воздействие на всю репродуктивную область организма.
Нередко опухоль сопровождается мастопатией.
Профилактика заболевания
К мерам профилактики появления маточной кисты относятся:
- лечение гормональных нарушений;
- лечение воспалительных заболеваний;
- прием витамина группы А;
- прием гормональных препаратов;
- исключение абортов;
- использование оральных контрацептивов;
- посещение гинекологии;
- сдача анализов.
Маточные трубы располагаются в организме женщины в благоприятных условиях. Они играют важную роль при зачатии, поэтому следует о них заботиться. Регулярные обследования позволят решить проблемы со здоровьем и купировать их на ранней стадии развития.
Источник: https://onkologia.ru/dobrokachestvennyie-opuholi/zhenskaya-reproduktivnaya-sistema/kista-matochnoy-truby/
Воспалительные опухоли
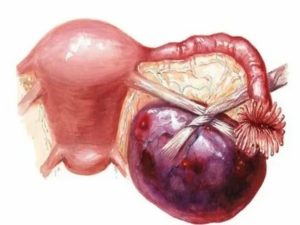
Опухоль – это новообразование, которое может возникать на теле матки, а также яичниках и маточных труб. Несвоевременное лечение может спровоцировать развитие злокачественной опухоли, то есть рака.
Тубоовариальная опухоль – воспалительное гинекологическое заболевание. Обусловлено воспалением придатков. Это вызывает гнойные накопления в области матки. Это последняя стадия воспалительного процесса яичников и аднексита. В спайках накапливается гной, вызванные симптомы резко ухудшают состояние и требуют неотложного лечения.
Бывают воспалительные, гнойные, доброкачественные и злокачественные опухоли. Чтобы избавиться от данного заболевания, проводят удаление новообразования. Быстрое диагностирование и качественное лечение снизит вероятность развития осложнений. А также, предотвратит некроз, перитонит, инфицирование и образование онкологии.
Самой распространенной является опухоль яичника, она растет за счет накопления жидкости в кистозных полостях. Киста соединяется с яичником ножкой, которая содержит в себе кровеносные сосуды, связки, нервы. Даже если опухоль доброкачественная, гинеколог посоветует ее удалить. Может запуститься процесс перерастания в злокачественное образование.
Большая вероятность риска возникновения патологии у женщин зрелого возраста, женщин старше 45 лет, не имеющих детей, а также при позднем наступлении менопаузы. Даже в молодом возрасте девушки подвержены возникновению болезни.
Для лечения применяют оперативное вмешательство, радикальное или с сохранением органов. Вмешательство зависит от возраста больной, степени и локализации поражения.
При обычной воспалительной опухоли проводят сохраняющую операцию, либо могу удалить один из придатков матки. При злокачественной опухоли, делают гистерэктомию. Это полное удаление матки или всех поврежденных органов. Вместе с придатками удаляют метастазы.
Чтобы уменьшить очаг и снизить вероятность разрастания отростков, применяют химиотерапию или воздействие лучей.
Есть опасность, которую несет в себе опухоль матки. Может перекрутиться основание – ножка. Это происходит из-за резкого движения, физической активности, быстрого бега, поворотов тела.
Во время перекручивания сдавливаются сосуды и нервы, нарушается кровеносный обмен и питание кисты. Происходит омертвение тканей опухоли. Сопровождается данный синдром повышением температуры тела, потливостью. Учащается пульс, появляется тошнота и рвота.
Резкая боль в животе не проходит. Состояние женщины ухудшается.
Если перекручивание было не полным, симптоматика выражается в меньшей степени. Но не следует откладывать немедленное обращение в больницу. В любой момент может развиться воспаление брюшной полости.
В удалении нуждаются все виды опухолей яичников. Они могут принести серьезные и неблагоприятные изменения в организме женщины. У пожилых женщин, у которых давно закончился менструальный цикл, появляются кровянистые выделения из влагалища. Повышается сексуальная активность.
При выработке гормонов у девочек наступает ранний период полового созревания. В детородном возрасте изменяется цикл менструаций, могут открыться маточные кровотечения или чередоваться с полным их отсутствием. Гормоны мужского типа способствуют изменению женского организма.
Изменяется походка, повышается растительность в области груди, подбородка и над верхней губой.Диагностировать опухоль позволят такие симптомы: запор, болевой синдром. Они будут увеличиваться, когда опухоль начнет вырастать в размерах, оказывать давление на находящиеся рядом органы. На первых этапах появления заболевание проходит бессимптомно. Обнаружить опухоль на ранних стадиях можно на гинекологическом осмотре.
В обязательном порядке следует посещать смотровой кабинет не меньше одного раза в год. Это касается немолодых женщин, страдающих бесплодием, хроническими воспалениями и нарушениями работы эндокринной системы.
Девушки, планирующие беременность и девочки в период полового созревания, должны посещать гинеколога в обязательном порядке.
Виды опухолей
Разновидность образований разделяют по их местонахождению, ткани, в которых образовались. На первой стадии тубоовариального проявления наблюдается гнойное поражение только в маточной трубе. Вторая стадия, пиовар. Затрагивается яичник. При возникновении опухоли поражаются все половые органы и брюшная полость.
Выделяют такие виды опухолей:
- герминогенные;
- стромальные;
- эпителиальные;
- злокачественные.
Герминогенные опухоли формируются в тканях, которые способствуют образованию яйцеклетки. Эпителиальные возникают на придатках. Это самый частый диагностирующий вид опухоли. Стромальные находятся в тканях, основывающих яичник. Эти опухоли имеют доброкачественную наклонность. Если их вовремя диагностировать и лечить не принесут угрозу жизни и здоровью женщины.
К злокачественным относят рак яичников. Это вторичное развитее метастазов от опухоли. Они могут находиться в матке, в молочных железах, легких, кишечнике и желудке.
причина возникновения опухоли, сбой в работе гормональной системы в организме. Опухолевые образования развиваются в тканях, которые разрастаются в результате гиперплазии.
Лечение
Лечебным мероприятием при опухолях является оперативный метод. Хирург определяет вид операции. При фолликулярных и эндометриоидных опухолях показана резекция пораженного участка. Один здоровый яичник оставляют. Женщинам старше 40 лет рекомендовано удалять обе пораженных доброкачественной опухолью яичника. Потому что большинство являются переходящими.
При злокачественных опухолях проводят только радикальные методы. Более, чем в 70% случаев, наблюдается двустороннее поражение. Женщинам после менопаузы удаляются придатки полностью, даже если они доброкачественные.
В молодом возрасте оставляется второй яичник, при полной уверенности, что опухоль не разрастется. Во время операции девушке проводят гистологическое исследование.
При пограничной опухоли производят экстирпацию матки с удалением придатков или надвлагалищную ампутацию.
После проведения радикальных операций курсы химиотерапии проводятся каждые пару месяцев. Длительность курса определяет химиотерапевт. Применяют циклофосфан, бензотеф, платину, Тио-ТЕФ. При данном заболевании не проводятся влагалищные операции.
Они несут за собой образование спаек, воспаление в малом тазу, анатомическое смещение органов. При таких условиях опасно для жизни проводить влагалищные операции.
При злокачественной опухоли не проводя гистологию, нельзя уверенно охарактеризовать опухолевый процесс.
Диагностирование опухолей
При первых симптомах следует обратиться за врачебной помощью. Диагностика опухоли должна быть быстрой и современной. Начинается она с осмотра на гинекологическом кресле. После установления диагноза или факта наличия образования назначаются следующие обследования:
- УЗИ трансвагинальное и брюшное. В результате воздействии лучей на шейку матки, матку, яичники, специалист обнаружит точное местонахождение и размер опухоли.
- Общие анализы мочи и крови сдаются в обязательном порядке.
- Выполняют биопсию.
- Назначают компьютерную томографию.
- Определяется с помощью теста наличие онкологических тел. В крови находят вещества, характерны для злокачественных опухолей.
- Флюорография.
По результатам обследования, учитывая величину и расположение образования, совет специалистов клиники назначают дату оперативного вмешательства.
Операции и период реабилитации
По статистике доброкачественное поражение яичников составляет более 10% случаев. Гинекологи условно разделяют их, но уплотнения имеют переходное свойство.
Доброкачественные опухоли имеют здоровую ткань, не образуют метастазов и не нарушают яичника. Их удаление часто приводит к полному выздоровлению. Они могут возникнуть в любой возрастной период.
Отрицательно влияют на способность забеременеть. Трудно классифицируются и имеют риск малигнизации.
Пограничные опухоли бывают смешанных разновидностей. Удаление часто приводит к возникновению рецидива. Имеют низкий уровень озлокачествления и диагностируются в молодом возрасте. К сожалению, в 30% случаев женщина остается бесплодна.
Злокачественные опухоли характеризуются быстрым ростом. Прорастания попадают в другие ткани, повреждают их и нарушают функции органов. Раковые элементы проникают не только в органы, но и в лимфатические и кровеносные сосуды.
На начальной стадии они могут быть полностью излечимы.
Хирургия – единственный и основной метод лечения. Воспаление и их последствия занимают 70% всех гинекологических заболеваний. Самое серьезное последствие это бесплодие или даже летальный исход. После проведения операции женщина находится под постоянным врачебным контролем.
В течение трех недель движения запрещены. Реабилитация проходит строго в стационаре. Назначаются антисептические процедуры, противовоспалительные средства и препараты для восстановления тканей. От сильного болевого синдрома назначают обезболивающие средства.От тяжести ощущений таблетки или уколы.
Женщине при необходимости назначают курсы химиотерапии. Они могут продолжаться до двух лет, проводиться до ремиссии или полного выздоровления. При ухудшении общего состояния женщине немедленно следует поставить в известность лечащего врача.
Источник: https://www.sinaiclinic.ru/diseases/vospalitelnye-opukholi/
Тубоовариальное образование (абсцесс) у женщин: слева, справа

При длительном хроническом течении сальпингоофорита (аднексита) в брюшной полости развивается обширный спаечный процесс. Спайки охватывают яичники, маточные трубы, брюшину. В случае осложнений появляется так называемое тубоовариальное образование, которое может возникнуть как слева, так и справа, в зависимости от первоначальной локализации аднексита.
Далее рассмотрим причины, симптоматику и лечение указанной патологии.
Что это такое
Тубоовариальное образование представляет собой скопление гноя между спайками. Протекает в 2 фазы:
- Аэробная. Это первичное осложнение, вызванное, как правило, стафилококком, энтерококком или кишечной палочкой.
- Анаэробная. Начинается, когда присоединяются анаэробные бактерии – пептококки, пептострептококки и др.
Развитие патологического процесса начинается с воспаления матки, при этом решающее значение имеют именно анаэробы, которые чаще всего проникают из других органов: кишечника, мочеиспускательного канала, через влагалище.
Распространение инфекции начинается с маточного эндометрита и далее проявляется в обострении сальпингоофорита. При обширном нагноении начинается тубоовариальный абсцесс.
Симптоматика тубоовариального абсцесса
Клинические проявления заболевания довольно яркие, сочетают в себе признаки острого воспалительного процесса и общей интоксикации организма:
- сильные ноющие боли внизу живота (обычно бывает левый или правый абсцесс, двусторонний встречается редко),
- расстройство ЖКТ (тошнота, рвота, диарея),
- частые позывы к мочеиспусканию,
- незначительные кровяные выделения из половых путей (бывают не всегда),
- общая слабость организма, озноб, бледность кожных покровов, повышенная температура тела.
При появлении указанных симптомов следует немедленно обратиться в медицинское учреждение для диагностики и подбора лечения.
Диагностика
Для постановки диагноза необходим внешний осмотр в гинекологическом кресле (пальпация), ультразвуковое исследование и анализ крови.
При пальпации врач сразу может определить наличие воспалительного процесса, однако для того, чтобы исключить перитонит, кисту, опухоль и иные заболевания, необходимо УЗИ и анализ крови (СОЭ бывает увеличено, наблюдается умеренный или повышенный лейкоцитоз).
После постановки диагноза врач определяет наиболее целесообразные методы устранения заболевания.
Методы терапии
Обычно лечение тубоовариального образования в яичниках включает в себя 2 этапа:
Лапароскопия
- Сначала необходимо снять воспалительный процесс при помощи медикаментов. Для этого назначается антибактериальная терапия, противовоспалительные, обезболивающие препараты, иногда – успокоительные.
- После того, как состояние пациентки немного улучшится, можно проводить операцию по удалению гнойного абсцесса.
Чаще всего используется лапароскопия – современный оперативный метод, при котором в животе делается несколько проколов. Через эти проколы в брюшную полость вводится специальный датчик, транслирующий изображение на экран, а также инструмент для вскрытия и удаления абсцесса. Затем иссекаются спайки, и вливается антибактериальный раствор.
В тяжелых случаях первый этап лечения может быть пропущен, и сразу проведена операция.
Лечение тубоовариального образования (абсцесса) проводится только в условиях стационара, так как это довольно опасное заболевание, осложнения которого могут привести к серьезным последствиям для организма. Дальнейший восстановительный период проходит амбулаторно, но под регулярным наблюдением лечащего врача.
Примерно в 70% случаев после удаления абсцесса детородные функции сохраняются.
Загрузка…
Источник: https://kazandoctor.ru/ginekologiya/chto-takoe-tuboovarialnij-absczess-yaichnikov
Как вылечить тубоовариальный образование
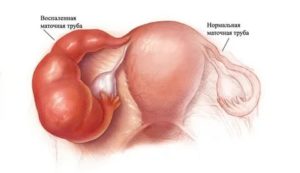
Тубоовариальное образование – воспаление верхней части маточной трубы с яичником, приводящее к загноению. Этот процесс имеет несколько названий, но его суть сводится к одному — без лечения инфицированная труба с яичником превращаются в гнойную массу, покрытую оболочкой.
Заболевание бывает одно- и двусторонним. Во втором случае, если с лечением опоздали, женщина навсегда остается бесплодной, так как доктору приходится удалять оба яичника.
По статистике треть пациенток в стационарах имеют одну из форм тубоовариальных образований.
Почему возникают тубоовариальные образования
Инфекция в виде комплекса возбудителей приходит из нижнего отдела половых органов и кишечника, проникая в трубы. Затем поражается яичник. Занести заразу можно и во время гинекологических манипуляций.
Воспаление яичника (аднексит) делится на две фазы: сначала орган воспаляется, затем образуется гнойник. Это состояние называют тубоовариальным образованием.
Образования быстро переходят из одной стадии в другую. Созревший гнойник (абсцесс) может лопнуть, вызвав гинекологический перитонит (воспаление брюшины) и другие, не менее опасные осложнения — например, спайки, преграждающие путь яйцеклетке в фаллопиевых трубах. Тубоовариальные образования — частая причина хронического невынашивания беременности и бесплодия.
Что чувствует женщина при тубоовариальных образованиях
Сначала заболевание не дает о себе знать, но как только процесс переходит в опасную стадию, симптомы проявляют себя ярко. Появляется боль в животе (с одной или обеих сторон), она отдает в крестец, поясницу, внутреннюю поверхность бедра, прямую кишку.
Повышается температура, ощущаются слабость и озноб. Из-за давления опухоли нарушается работа кишечника (запоры, диспепсия — боль, жжение). Учащенное и болезненное мочеиспускание свидетельствует о вовлечении в процесс мочевого пузыря.
Для тубоовариальной опухоли характерны обильные выделения из половых путей, боли при менструации, нарушения цикла. Если затронута матка, добавляются кровотечения.
Врач при ручном обследовании чувствует неподвижную опухоль. Обследование проводится с обезболиванием, так как образования болезненны. На УЗИ можно увидеть, что яичник потерял форму и окружен плотной капсулой с мутным содержимым. Гной содержится и в маточных трубах.
Как лечат тубоовариальные образования
Лечение любой стадии процесса проводится в стационаре.
Начальные формы болезни устраняют без операции. Доктор подбирает антибиотики, обезболивающие и рассасывающие опухоль препараты. Когда воспаление утихнет, лечат последствия — часто это спайки.
При наличии гноя нужна операция под лапароскопическим контролем. Доктор выкачивает гной через небольшие разрезы, затем обрабатывает полость — это предупреждает перитонит. Образовавшиеся спайки также убирают лапароскопией. Щадящие хирургические методики сохраняют функции органов, поэтому пациентка сможет в дальнейшем рожать.
Профилактика заболевания заключается в своевременном лечении сальпингитов и сальпингоофоритов, соблюдении сроков замены внутриматочных спиралей, бережном отношении к половому здоровью.
Осложнение тубоовариальных образований — тубоовариальный абсцесс
Тубоовариальный абсцесс — это осложнение воспалительных заболеваний органов малого таза (ВЗОМТ). Составляющие этого гинекологического заболевания:
- скопление инфицированной гнойной жидкости внутри маточных труб (пиосальпинкс);
- гнойное расплавление яичника.
Без лечения гнойник лопается, содержимое попадает в брюшную полость, развивается обширный перитонит — тяжелое гнойное воспаление, приводящее к гибели.
Почему возникает тубоовариальный абсцесс
Инфекция проникает в маточные трубы, провоцируя гнойное воспаление серозной оболочки придатков матки – фаллопиевых труб и яичников – а также брюшной полости. Чаще нагноение вызывается сразу несколькими видами микроорганизмов, поэтому погасить процесс сложно.
Микробы чаще всего попадают в придатки из наружных половых органов и матки. Иногда инфекция может проникнуть в яйцеводы или яичники с кровью и лимфой из микробных очагов, расположенных в соседних органах. Абсцесс может возникнуть на фоне сальпингита, эндометрита, цервицита, оофорита, сальпингоофорита, опухолевидных образований яичников.
В группу риска попадают женщины с ослабленным иммунитетом, гормональными проблемами, тяжелыми хроническими заболеваниями, анемией.
Иногда гнойный процесс — следствие неправильного проведения хирургических вмешательств и гинекологических процедур — абортов (особенно подпольных), диагностических выскабливаний, операций на матке и яичниках, ЭКО, введения ВМС. Внутриматочная контрацепция в четыре раза повышает риск возникновения болезни.
Что чувствует женщина при тубоовариальном абсцессе
Скопление гноя в организме вызывает тяжелую лихорадку, сопровождающуюся ознобом, головной болью, ломотой в суставах, сухостью слизистых, сильным сердцебиением.
Вовлечение в процесс кишечника приводит к запорам, метеоризму, диарее, тошноте и рвоте. При тубоовариальном абсцессе часто нарушено мочеиспускание. Еще один признак — гнойные выделения из половых путей с неприятным запахом, раздражающие слизистую.
Так как брюшина воспалена, надавливание на живот болезненно. Когда доктор ослабляет нажатие, боль усиливается.
Во время осмотра доктор четко чувствует в области маточных придатков плотное образование, спаянное с соседними тканями. Оно имеет нечеткие контуры и неравномерную консистенцию из-за содержащегося в нем гноя. Определить точное нахождение гнойного очага можно на УЗИ.При прорыве или подтекании абсцесса боли распространяются по всему животу. Температура повышается, нарастает обезвоживание. Общее состояние – тяжелое. Характерно вынужденное положение тела – на боку с подогнутыми к животу ногами. Это состояние очень опасно и может привести к септическому шоку с летальным исходом.
Как лечат тубоовариальный абсцесс
При тубоовариальном абсцессе нужна операция. Доктор удаляет гной и вводит антибиотики. При подтекании выпота (гнойной жидкости) и разрыве абсцесса проводится операция с обработкой брюшной полости и установкой дренажных трубок.
Место разреза определяется локализацией абсцесса — доступ к органам осуществляется через переднюю брюшную стенку или задний свод влагалища. В хорошо оснащенных клиниках классическую операцию заменяют малотравматичной лапароскопией.
При обширных абсцессах проводится удаление матки, пораженного яичника и маточной трубы. У пациенток, не стремящихся сохранить детородную функцию, такое вмешательство – самое эффективное. У молодых женщин матку оставляют, но шанс на беременность снижается в 10 раз.
В послеоперационном периоде назначаются антибиотики широкого спектра, противогрибковые средства, обезболивающие препараты, витамины, общеукрепляющие и рассасывающие средства.
Обязательны капельницы с лекарствами, восстанавливающими водный баланс и снимающими интоксикацию организма.
В ряде случаев с помощью лапароскопических операций удается полностью восстановить проходимость маточных труб.
Профилактика заключается в своевременной диагностике и терапии воспалений органов малого таза и половых инфекций, грамотной контрацепции, недопущении подпольных абортов.
, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
ссылкой:
Тубоовариальное образование – опасное заболевание, которое характеризуется развитием воспалительного процесса в области яичников. Отсутствие терапии приводит к бесплодию и другим опасным последствиям. Именно поэтому при появлении симптомов заболевания требуется обращаться к врачу.
Источник: https://marevo-posel.ru/kak-vylechit-tuboovarialnyj-obrazovanie/
Как проявляется и лечится тубоовариальное образование?
Тубоовариальное образование представляет собой скопление гноя между спайками. Протекает в 2 фазы:
- Аэробная. Это первичное осложнение, вызванное, как правило, стафилококком, энтерококком или кишечной палочкой.
- Анаэробная. Начинается, когда присоединяются анаэробные бактерии – пептококки, пептострептококки и др.
Развитие патологического процесса начинается с воспаления матки, при этом решающее значение имеют именно анаэробы, которые чаще всего проникают из других органов: кишечника, мочеиспускательного канала, через влагалище.
Причины и механизм развития
В группе риска развития патологии находятся молодые женщины, имеющие инфекционные заболевания половых путей.
Причины образования тубоовариального абсцесса:
- осложнение острого или хронического сальпингоофорита, особенно на фоне снижения иммунитета;
- последствия неправильно выполненной операции при гнойном процессе в придатках;
- воспалительные заболевания кишечника с передачей возбудителя по кровеносным сосудам.
В некоторых случаях гнойное образование возникает первично, на фоне здоровых придатков. Воспаление преимущественно распространяется восходящим путем от матки к трубам. Яичники обычно хорошо защищены от поражения, но при выраженной патогенности микрофлоры и угнетении защитных сил в воспалительный процесс вовлекаются и они, а также окружающие ткани.
Обычно на фоне длительного хронического аднексита вокруг придатков образуются многочисленные спайки.
В образовавшихся полостях затруднены процессы естественной иммунной защиты, создаются благоприятные условия для попадания микробов. В результате образуется ограниченное образование с гнойным содержимым – абсцесс.
Патология склонна к хроническому течению, поэтому при неэффективности стартового лечения антибиотиками необходима хирургическое вмешательство.
Как правило, такое состояние вызывает сочетание микроорганизмов, как аэробов, так и анаэробов. Это является одной из причин трудностей в его лечении. Наиболее типичные возбудители – кишечная палочка, стрептококки, бактероиды, превотелла, актиномицеты. Нередко тубоовариальный абсцесс развивается на фоне гонореи и хламидиоза.Основные факторы риска:
- беспорядочные половые связи, большое число сексуальных партнеров;
- наличие в анамнезе воспалительных заболеваний придатков или матки.
Клинические признаки
Типичные симптомы тубоовариального абсцесса:
- внезапное появление болей внизу живота;
- лихорадка и озноб;
- болезненное мочеиспускание;
- влагалищные выделения.
Реже наблюдаются тошнота, рвота и вагинальное кровотечение. Однако такие признаки могут быть и при других воспалительных процессах. Для тубоовариального абсцесса наиболее характерна приступообразная интенсивная односторонняя боль с тошнотой и рвотой. При разрыве гнойника появляются признаки «острого живота» и сепсиса.
Дифференциальная диагностика проводится с такими заболеваниями:
- пищеварительная система: аппендицит, холецистит, дивертикулит, гастроэнтерит, колит;
- гинекологические органы: сальпингоофорит, перекрут или разрыв кисты яичника, внематочная беременность, септический аборт;
- мочевыделительная система: цистит, пиелонефрит, уретрит.
При осмотре пациентки отмечаются такие объективные симптомы:
- слизисто-гнойные выделения из цервикального канала;
- острая болезненность при смещении шейки, матки или придатков;
- болезненное образование справа или слева в нижнем отделе живота.
Тубоовариальные образования и тубоовариальный абсцесс * Клиника Диана в Санкт-Петербурге
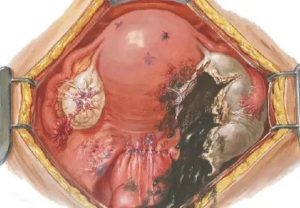
Тубоовариальное образование – воспаление верхней части маточной трубы с яичником, приводящее к загноению. Этот процесс имеет несколько названий, но его суть сводится к одному — без лечения инфицированная труба с яичником превращаются в гнойную массу, покрытую оболочкой.
Заболевание бывает одно- и двусторонним. Во втором случае, если с лечением опоздали, женщина навсегда остается бесплодной, так как доктору приходится удалять оба яичника.
По статистике треть пациенток в стационарах имеют одну из форм тубоовариальных образований.
Резекция яичника
После выведения яичника в рану он удерживается или рукой оператора, или марлевой полоской вокруг ворот яичника. Клиновидно иссекают ткань яичника почти до его ворот. Удаляют 2/3 объема яичника. Целость его восстанавливают путем наложения швов рассасывающимся шовным материалом круглой крутой иглой.
Первый вкол производят с захватом дна раны, второй поверхностно; при завязывании шва края яичника хорошо сопоставляют. Завязывать нити надо после наложения всех швов. Возможно зашивание яичника непрерывным скорняжным швом. Для формирования яичника допустимо использовать биологический клей.
Техника операции при опухоли или разрыве яичника: яичник необходимо приподнять, обернуть ножку широкой марлевой петлей. Намечается линия разреза чуть выше уровня образования или места разрыва. По касательной патологически измененную ткань удаляют с помощью скальпеля. Рана яичника ушивается непрерывным или узловым кетгутовым швом на тонкой круглой игле.
Техника операции клиновидной резекции яичников при синдроме склерокистозных .яичников: ножка яичника охватывается марлевой петлей. Из ткани яичника на стороне, обращенной в брюшную полость, иссекается участок клиновидной формы, расположенный между полюсами яичника, чтобы после его удаления яичник приобрел примерно нормальные размеры.
Техника операции при межсвязочном расположении опухоли (enucleatio cystis intralegamentaris): после вскрытия брюшной полости и тщательной ориентировки в анатомотопографических соотношениях рассекается передний листок мезосальпинкса (широкой связки) между трубой и круглой связкой матки.
Разрез производится по передней поверхности опухоли во избежание травмы мочеточника. После разреза сомкнутыми ножницами отслаивают брюшину от капсулы опухоли. Киста осторожно вылущивается из межсвязочного пространства, при этом следует все время держаться как можно ближе к капсуле опухоли.
Техника удаления опухоли яичника на ножке (ovarioectomia): после лапаротомии опухоль выводится рукой или тупфером на корнцанге, подведенным под нижний полюс. На ножку опухоли накладывают два зажима — один у ребра матки на собственную связку яичника, другой — на подвешивающую связку и мезовариум.
Над зажимами ножка пересекается и лигируется кетгутом. Перитонизация в случае удаления придатков матки производится круглой маточной связкой и задним листком широкой связки. Возможно наложение кисетного шва, проведенного через круглую связку, угол матки и задний листок брюшины широкой связки.
Техника операции при перекруте ножки опухоли яичника: раскручивание ножки до ее лигирования опасно, так как существует риск разрыва сосудов, опасность кровотечения и тромбоэмболии. Поэтому, не раскручивая ножку, накладывают зажим на всю ее толщу выше места перекрута. Опухоль отсекается. Культя ушивается кетгутовым швом. Перитонизация производится обычно.
