Опухоль яичника сертоли лейдига
Содержание
Причины развития андробластомы яичника и ее лечение
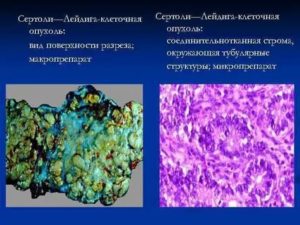
Гормонопродуцирующая опухоль яичников, которая секретирует мужские или женские половые гормоны, называется андробластомой. Это редкое новообразование: по разным сведениям, на него приходится от 0,1 до 0,5% случаев всех опухолей этого женского органа. Возрастной диапазон пациенток — от 2-х до 75 лет, но чаще всего неоплазия диагностируется у молодых женщин до 30 лет.
Причины возникновения заболевания
Точные причины образования опухоли не установлены. Андробластома (она же арренобластома) является видом опухолей из клеток Сертоли и Лейдига.
Первые выделяют эстрогены, вторые — мужские гормоны, главным образом тестостерон.
Эти разновидности клеток входят в клеточный состав семенников мужчины, но есть и в яичниках (в норме у женщин также секретируется тестостерон, хоть и в небольшом количестве).
По одной из теорий, изначально появляются новообразованные клетки Сертоли, а затем, в качестве реакции, — клетки Лейдига. Но что заставляет их бесконтрольно размножаться — неизвестно.
Предположительно, сбой в механизме деления клеток яичника происходит вследствие нарушения работы гипоталамо-гипофизарной системы, контролирующей всю эндокринную систему организма. Допускается, что причиной патологических изменений в ткани яичника может быть действие на его рецепторы лютеинизирующего гормона (ЛГ), роль которого в организме — стимулировать секрецию эстрогенов.
Связь заболевания с наследственностью не выявлена.
Характерные симптомы
Гормонально-активный характер андробластомы определяет симптоматику заболевания. Поскольку неоплазия секретирует и андрогены, и эстрогены, соответственно, в первом случае у пациенток наблюдается появление мужских половых признаков, во втором — феминизирующих симптомов.
Заболевание развивается быстро: уже в течение нескольких месяцев появляются трансформации в организме и внешности женщины.
При маскулинизирующей форме заболевание проявляется следующим образом:
- у пациентки сбивается менструальный цикл, затем менструация вовсе прекращается, наступает стойкая аменорея;
- появляется акне;
- голос становится низким;
- повышается мышечный тонус;
- пропадает подкожная жировая ткань;
- молочные железы уменьшаются в размере;
- пропадает либидо;
- развивается вирилизация (рост волос на теле по мужскому типу — на груди, спине, животе, над верхней губой; появление лобных залысин, облысение темени; атрофия молочных желез и гипертрофия клитора; формирование (в раннем детстве) специфического телосложения — узкие бедра, широкие плечи).
Андрогенная манифестация наблюдается примерно в половине случаев, вирилизация — у 30 % больных. Выраженность симптомов зависит от концентрации мужских гормонов.
Феминизирующая форма опухоли проявляется следующими признаками:
- преждевременное изосексуальное развитие у девочек (появляются волосы на лобке и в подмышечных ямках, кровотечения из матки, похожие на менструацию, грубый голос);
- нарушение менструального цикла в репродуктивном возрасте;
- «ложная» менструация у зрелых женщин в постменопаузе — кровянистые выделения, вызванные гиперплазией слизистой матки.
Гиперандрогения встречается намного реже, чем патология с профицитом андрогенов.
Отмечены случаи, когда опухоли из клеток Сертоли и Лейдига секретировали одновременно и эстрогены, и андрогены.
У 40-50% пациенток симптомы новообразования не связаны с продуцированием гормонов и изменениями со стороны половой системы и внешности. В таких случаях могут ощущаться резкие или хронические боли внизу живота из-за большого объема опухоли, а также перекручивания ее ножки, кровоизлияния, некроза. Средний размер арренобластомы составляет 12-14 см диаметре, максимальный может достигать 35 см.
Методы диагностики
Вопрос о диагностике опухоли Сертоли-Лейдига ставит гинеколог-эндокринолог. Крупное новообразование легко обнаруживается при вагинальном или вагинально-ректальном гинекологическом обследовании (у девочек — ректальном). Первичную информацию специалисту дают жалобы пациентки и внешний осмотр.
Для получения дополнительных данных назначается ультразвуковое исследование, которое позволяет распознать структуру новообразования. УЗИ-диагностика показывает четко выраженную капсулу, в которой находится неоднородное по строению кистозное (полое с жидким или полужидким наполнением), солидное (твердое) или смешанное образование. В 80% случаев андробластома не выходит за пределы яичника.
При обширном патологическом процессе для диагностики применяют компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ). Если образование мелкое, обнаружить его с помощью КТ и МРТ сложно.
Чтобы выявить источник избыточной генерации гормонов, с помощью катетера забирают пробы из вен яичников. Аналогичным образом проверяют надпочечники, так как они тоже могут продуцировать андрогены.
Анализ крови на гормоны показывает отклонения от нормы мужских и женских гормонов. Вирилизация чаще всего обусловлена избытком сывороточного тестостерона.
При подозрении на опухоль из клеток Сертоли и Лейдига исследуют уровень дегидроэпиандростерона, кортизола и других гормонов, белка альфа-фетопротеина (АФП).Анализ позволяет выявить происхождение гиперандрогении, исключить роль надпочечников.
Наиболее информативный метод постановки окончательного диагноза — гистология, которую проводят после удаления новообразования. Исследование тончайших срезов тканей позволяет установить клеточный состав опухоли, дифференцировать клетки и оценить риск злокачественного течения болезни.
Для определения верной тактики лечения важно исключить другие гормонопродуцирующие опухоли, вызывающие маскулинизацию и вирилизацию — гранулезоклеточные, тека-клеточные. Похожая клинико-морфологическая картина характерна для андростеромы, некоторых аденокарцином, тератомы, тубулярной опухоли Крукенберга и других заболеваний.
Лечение
Методика терапии зависит от разновидности арренобластомы. К основным ее подтипам относят высоко-, умеренно-, низкодифференцированные, смешанные опухоли.
Дифференцировка означает, в какой степени клетки новообразования отличаются от исходных клеток «родительской» ткани, т.е. той, из которой они появляются.
В высокодифференцированных опухолях клетки выглядят, как нормальные, поэтому при гистологии их бывает трудно отличить от здоровых. И, наоборот, в низкодифференцированных неоплазиях клетки почти не напоминают исходные. Последний подтип наиболее опасен.
Опухоли с низкой степенью дифференцировки клеток могут протекать злокачественно, но и встречаются они крайне редко.
Основное лечение арренобластомы — хирургическое. При доброкачественном течении удаляют пораженный яичник с фаллопиевой трубой. Проводится ревизия второго яичника — рассечение и забор материала для гистологии. На двусторонние образования приходится 2-3% случаев.
При злокачественном течении или при нарушении целостности капсулы опухоли удаляют не только яичник, но и матку. После операции применяют химиотерапию.
На объем хирургического вмешательства влияет возраст пациентки. Пожилым, независимо от качества течения болезни, проводят тотальное удаление матки, шейки матки, придатков и маточных труб (пангистерэктомию). Женщины в постменопаузе чаще болеют злокачественной арренобластомой.
При ранней диагностике и адекватной терапии доброкачественной опухоли шансы на выздоровление высокие. У юных пациенток при своевременном лечении не страдает половое развитие и репродуктивная функция в будущем. У женщин через год-полтора восстанавливается прежняя внешность. Высокодифференцированные образования не рецидивируют.При злокачественном течении болезни прогноз хуже.
Комплексное лечение злокачественной опухоли, проведенное на I стадии, позволяет 75% женщин продлить жизнь на 5 лет и больше; терапия арренобластомы на II-III стадиях продлевает жизнь на такой же срок лишь половине пациенток.
Рецидивы низкодифференцированных опухолей редки (20% случаев), но если случаются, то в первый год после операции. Многие больные с рецидивирующими новообразованиями умирают в течение 2 лет.
Возможные осложнения
Без лечения арренобластома может быть чревата опасными осложнениями. Среди них:
- Разрыв капсулы новообразования. Может произойти вследствие высокой физической нагрузки, удара, падения, травмы и т.п. Если возникло это осложнение, женщине необходима немедленная госпитализация, иначе она может погибнуть из-за внутреннего кровотечения или перитонита.
- Перекрут ножки опухоли. Угрожает жизни женщины по тем же причинам, т.к. ведет к разрыву опухоли, некрозу, внутреннему кровоизлиянию.
- Метастазы в соседние органы. Возможны при злокачественном течении андробластомы.
- Асцит — концентрация жидкости в брюшной полости. Нарушает работу внутренних органов.
- Необратимые последствия для внешности женщины.
Профилактика
Предупредить возникновение андробластомы невозможно, поскольку механизм патологического роста клеток не выявлен. Можно сделать лишь общие рекомендации: женщинам необходимо следить за здоровьем половой системы и отклонениями в нормальном состоянии, изменением фигуры. Важно регулярно посещать гинеколога, а при симптомах гормонального дисбаланса стоит проконсультироваться у эндокринолога.
Источник: https://venerologia03.ru/matka-i-yaichniki/androblastoma.html
Сертоли | Симптомы | Диагностика | Лечение — DocDoc.ru

Сертоли представляет собой стромально-клеточные опухоли (андробластома). Проблема считается гормонально активной маскулинизирующей опухолью, которая составляет 1,5-2% яичников. Такая гормонопродуцирующая опухоль имеет в своем составе клетки Сертоли-Лейдига (стромальные и хилюсные клетки).
Синдром клеток Сертоли провоцируют вырабатывание андрогенов в избытке, за счет чего угнетается функция гипофиза, и, как результат, уменьшается выработка эстрогенов. Данная опухоль преимущественно доброкачественная, но злокачественные варианты составляют около 0,2%. Сертоли встречается у взрослых пациенток и девушек в возрасте до 20 лет, в результате чего наблюдается изосексуальное преждевременное половое созревание. Диаметр образования составляет от 5 до 20 см.
Причины
Основными причинами Сертоли считаются такие явления:
- генетические отклонения;
- гормональные вирусы;
- заражение вирусами;
- частые воспаления яичников;
- маточная миома;
- первичная аменорея;
- ранние аборты;
- опухоли яичников;
- вирусы герпеса;
- вирус папилломы человека;
- сахарный диабет;
- заболевание щитовидной железы.
Симптомы синдрома Сертоли
К симптомам клеточного синдрома Сертоли относятся такие проявления: Данная опухоль развивается медленно, за счет чего более раннее обращение к врачу обычно связывают с болями в нижней части живота.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
9.
4 33 отзывов Гинеколог Акушер УЗИ-специалист Врач высшей категории Магратий Вера Васильевна Стаж 35 лет 8 (499) 519-34-67 8 (495) 185-01-01 10 199 отзывов Акушер Гинеколог Маммолог Гинеколог-эндокринолог УЗИ-специалист Врач высшей категории Арнаут Светлана Ивановна Стаж 28 лет Кандидат медицинских наук 8 (499) 519-36-12 8 (495) 185-01-01 9.2 132 отзывов Гинеколог Маммолог УЗИ-специалист Гирудотерапевт Врач высшей категории Мамедова Роксана Зиатдиновна Стаж 15 лет Кандидат медицинских наук 10 63 отзывов Гинеколог Врач первой категории Паладьева Елена Алексеевна Стаж 24 года 10 119 отзывов Акушер Гинеколог Гинеколог-эндокринолог Врач первой категории Балябина Светлана Витальевна Стаж 29 лет 8 (499) 519-36-12 8 (499) 519-36-46 9.7 58 отзывов Гинеколог Гинеколог-эндокринолог Онкогинеколог Врач первой категории Кварая Тамара Дмитриевна Стаж 20 лет 9.2 30 отзывов Акушер Гинеколог Врач высшей категории Жаранова Елена Васильевна Стаж 35 лет 9.2 13 отзывов Гинеколог Маммолог УЗИ-специалист Врач высшей категории Омурзакова Гульзат Калыбековна Стаж 20 лет Кандидат медицинских наук 9.1 14 отзывов УЗИ-специалист Акушер Гинеколог Гинеколог-эндокринолог Врач высшей категории Куприенко Марина Алексеевна Стаж 31 год 8 (499) 519-39-71 8 (499) 116-76-78 9.6 39 отзывов Гинеколог Врач первой категории Котова Людмила Николаевна Стаж 25 лет
Диагностика
Для диагностики наличия клетки Сертоли и Лейдига следует выполнить такие действия:
- осмотр у врача — гинеколога;
- двуручное влагалищно-абдоминальное исследование;
- УЗИ;
- ЦДК;
- ЭХО;
- доплерография.
При обследовании гинеколог определяет опухоль, которая образовалась сбоку от матки. Такая опухоль – подвижная, односторонняя, овальной формы, с гладкой поверхностью и плотной текстуры.
Лечение синдрома Сертоли
Лечение синдрома клеток Сертоли предполагает принятие таких мер:
- оперативная терапия вирилизирующих опухолей яичника (лапаротомический, лапароскопический доступ);
- удаление придатков матки с пораженной стороны;
- надвлагалищная ампутация матки с придатками;
- пангистерэктомия;
- удаление сальника.
Чаще всего прогноз в отношении способности к оплодотворению неблагоприятный.
Профилактика
К сожалению, профилактически мер по отношению к данному заболеванию сегодня нет. Но есть несколько правил, соблюдая которые, можно снизить риск заболевания Сертоли:
- регулярный осмотр у гинеколога;
- своевременная диагностика и лечение заболеваний яичников;
- своевременная диагностика и лечение заболеваний матки и т. д.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Источник: https://illness.DocDoc.ru/sertoli
Опухоль яичника сертоли лейдига
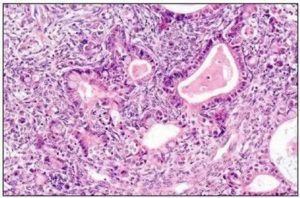
Андробластома яичника – редкая гормонпродуцирующая опухоль яичника. Диагностируется преимущественно в молодом возрасте. Проявляется возникновением акне, исчезновением менструаций, изменением фигуры по мужскому типу, гирсутизмом, огрублением голоса и увеличением клитора.
Реже наблюдается преждевременное изосексуальное развитие (у подростков) или появление кровянистых выделений из влагалища (у женщин климактерического возраста). Андробластома яичника чаще бывает высокодифференцированной и протекает доброкачественно. В отдельных случаях возможно злокачественное течение.
Диагноз выставляют на основании жалоб, данных общего и гинекологического осмотра и результатов дополнительных исследований. Лечение оперативное.
Общие сведения
Андробластома яичника – опухоль яичника, выделяющая мужские половые гормоны. По различным данным, составляет 0,2-0,4% от общего количества опухолей овариальной ткани. Обычно встречается у девушек-подростков и молодых женщин.
Может быть высокодифференцированной, промежуточной или низкодифференцированной. Чаще выявляются высокодифференцированные андробластомы яичника с относительно доброкачественным течением.
Реже, обычно в старшем возрасте или при низком уровне дифференцировки клеток, наблюдается злокачественное течение. После удаления андробластомы яичника избыточный рост волос на теле прекращается, овуляторный цикл восстанавливается, фигура снова приобретает женские очертания.
При высокодифференцированных опухолях прогноз благоприятный. Диагностику и лечение осуществляют специалисты в области онкологии и гинекологии.
Причины развития андробластомы яичника неизвестны.
Считается, что такие опухоли образуются из эмбриональных остатков мужской части гонады под влиянием определенных изменений гипоталамо-гипофизарной системы или в связи с особенностями взаимодействия лютеинезирующего гормона с соответствующими рецепторами в яичниках, однако, какие именно изменения вызывают рост подобных новообразований – пока установить не удалось. Наследственной предрасположенности не выявлено.
Андробластома яичника относится к группе вирилизирующих опухолей, развивающихся из ткани мезенхимы. Обычно бывает одиночной и односторонней, двухсторонние опухоли встречаются менее чем в 1% случаев. С учетом уровня дифференцировки клеток выделяют три варианта андробластом яичника: высокодифференцированные, промежуточные и низкодифференцированные.
Существует четыре вида высокодифференцированных андробластом: тубулярная аденома, андробластома с накоплением липидов, лейдигома, опухоль из клеток Лейдига и Сертоли. Тубулярная аденома и андробластома яичника с накоплением липидов состоят из клеток Сертоли.Эффект вирилизации в большей степени обеспечивается клетками Лейдига, эффект феминизации (при преждевременном изосексуальном развитии) – клетками Сертоли.
Симптомы андробластомы яичника
Болезнь обычно диагностируется в возрасте до 40 лет, пик заболеваемости приходится на третье десятилетие жизни. В отдельных случаях страдают дети.
Развитие андробластомы яичника сопровождается появлением признаков мускулинизации. В 2/3 случаев возникает гирсутизм, в 1/3 случаев – аменорея.
Примерно в течение полугода у пациентки становятся скудными, а затем прекращаются менструации, меняется фигура, возникают акне и избыточное оволосение.
Обычно заболевание протекает в две стадии. На первой стадии андробластомы яичника (стадии дефеминизации) развивается олигоменорея, а затем аменорея.
Атрофируются молочные железы, исчезают жировые отложения, придающие фигуре женщины характерную округлость и мягкость. На второй стадии андробластомы яичника (стадии маскулинизации) увеличивается клитор, возникает избыточное оволосение.
Голос становится более грубым. У некоторых больных появляются залысины в теменной и лобных областях.
Описаны случаи андробластомы яичника в сочетании гиперэстрогенемией. У девочек начинается преждевременное половое созревание в соответствии с полом.
У женщин репродуктивного возраста отмечаются нарушения менструального цикла, у пациенток в постменопаузе появляются кровянистые выделения из половых путей.Данный вариант развития болезни не является типичным для андробластомы и встречается достаточно редко.
Диагностика андробластомы яичника
Диагноз андробластома яичника устанавливается на основании жалоб, анамнеза, данных внешнего и гинекологического осмотра и результатов инструментальных исследований. Обычно больные обращаются к гинекологу или эндокринологу с жалобами на отсутствие менструаций, избыточное оволосение и изменение внешности.
При общем осмотре пациенток с андробластомой яичника обнаруживается атрофия молочных желез, гирсутизм и изменение фигуры по мужскому типу.
При гинекологическом осмотре выявляется гипертрофия клитора и безболезненное, подвижное, гладкое опухолевидное образование плотной консистенции, расположенное справа или слева от матки.
УЗИ половых органов свидетельствует о наличии опухолевидного образования кистозного, солидного или кистозно-солидного типа с четко выраженной капсулой и неоднородным внутренним строением, характеризующегося чередованием гипер- и гипоэхогенных участков.
При проведении анализов крови на гормоны у больных с андробластомой яичника выявляется повышение уровня тестостерона, снижение уровня лютеинезирующего и фолликулстимулирующего гормона. Уровень дегидроэпиандростерона в норме или незначительно повышен.
Лечение и прогноз при андробластоме яичника
Лечение хирургическое. Объем оперативного вмешательства определяется с учетом возраста больной. Пациенткам репродуктивного возраста, страдающим андробластомой яичника, обычно выполняют одностороннюю аднексэктомию.
В процессе операции обязательно проводят ревизию второго яичника. При увеличении размера яичника рассекают орган, выполняют интраоперационное гистологическое исследование для исключения второй опухоли.
В постклимактерическом возрасте обычно проводят пангистерэктомию — гистерэктомию с удалением придатков.
https://www.youtube.com/watch?v=d1ZZQQc9cfE
При злокачественном течении, низком уровне дифференцировки и разрыве капсулы андробластомы яичника средней степени дифференцировки радикальное хирургическое вмешательство с удалением матки показано вне зависимости от возраста больной. В послеоперационном периоде назначают химиотерапию и лучевую терапию, однако эффективность комбинированной терапии при злокачественных андробластомах яичника пока трудно оценить из-за небольшого количества наблюдений.
Прогноз обычно благоприятный. 90-95% пациенток с высокодифференцированной андробластомой яичника преодолевают десятилетний порог выживаемости. При злокачественной опухоли, диагностированной на I стадии, и использовании лучевой терапии в послеоперационном периоде пятилетняя выживаемость по некоторым данным составляет 75%.
При начале лечения на II и III стадиях отмечается снижение пятилетней выживаемости до 50%. Характерной особенностью андробластомы яичника является раннее рецидивирование. 60% рецидивов выявляются в течение первого года после хирургического вмешательства. Признаки вирилизации исчезают в течение 1-1,5 года после операции.
Гипертрофия клитора сохраняется в течение всей жизни.
Опухоли Сертоли-Лейдига представляет собой группу опухолей , состоящие из различных пропорций клеток Сертоли, клеток Лейдиги, а в случае промежуточных и слабо дифференцированных новообразований, примитивной гонадной стромы и иногда гетерологичных элементов.Опухоли Сертоли-Лейдига клетки является членом секс корда-стромальных опухоли группы яичников и яичек рака . Опухоль редко, содержащая менее чем 1% опухолей яичек. Несмотря на то , что опухоль может возникнуть в любом возрасте, это происходит чаще всего у молодых людей.
Недавние исследования показали , что многие случаи опухоли Сертоли-Лейдига клетки яичника вызваны зародышевыми мутациями в DICER1 гене.
Эти наследственные случаи , как правило, моложе, часто имеют многоузловую щитовидную железу зоб и может быть личной или семейной историей других редких опухолей , такие как Плевролегочная бластому , опухоль Вильмса и шеек рабдомиосаркомы .
Тесно связанные термины включают арренобластому и андробластому . Оба термина классифицируются по опухоли клеток Сертоли-Лейдига в MeSH .
Признаки и симптомы
Из — за избыточный тестостерон , секретируемого опухолью, одна трети пациентов женского пола , присутствующих с недавней историей прогрессивной маскулинизации .
Маскулинизация предшествует ановуляцию , oligomenorrhoea , аменорея и defeminization .
Дополнительные признаки включают акне и гирсутизм , голос углубления, клиторомегалия , височной волос спад, и увеличение мускулатуры. Сыворотка уровень тестостерона высок.
причина
Точная причина Сертоли-Лейдига опухолевых клеток не известно. Исследования, кажется, указывают, что определенные генетические мутации (в гене DICER1) может играть роль во многих случаях.
диагностика
Наличие в опухоли яичников плюс гормональных нарушений предполагает опухоль Сертоли-клеток Лейдига. Однако, гормональные нарушения присутствует только в 2/3 случаев. Неоспоримое диагностика производится с помощью гистологического , как часть отчета патологии сделаны во время или после операции. Смотрите также секс опухоль шнура стромы .
Высокое увеличение микрофотография опухоли клеток Лейдига. Н & Е окрашивание .
Опухоль подразделяется на множество различных подтипов. Наиболее типичным состоит из трубочек , выстланных клеток Сертоли и интерстициальных кластеров клеток Лейдига .
лечение
Обычное лечение хирургии. Операция обычно является плодородие пощадив односторонняя придатков матки . Для злокачественных опухолей, операция может быть радикальной и обычно сопровождаются адъювантной химиотерапией, иногда лучевой терапией. Во всех случаях первоначальное лечение следует наблюдением.
Поскольку во многих случаях опухоли Сертоли-Лейдига не вызывает повышенные опухолевые маркеры , фокус наблюдения на повторном физикальном обследовании и визуализации.
Учитывая , что во многих случаях опухоли Сертоли-Лейдига клетки яичника являются наследственными, направление в службы клинической генетики должны быть рассмотрены.
Прогноз , как правило , хорошо , как опухоль , как правило, растет медленно и обычно доброкачественное : 25% злокачественные . Для злокачественных опухолей с недифференцированной гистологии, прогноз плохой.
Источник: https://ginekologiya-urologiya.ru/potenciya/opuhol-yaichnika-sertoli-lejdiga
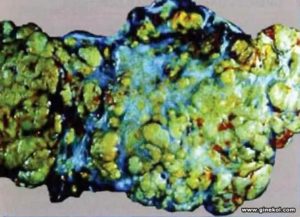
Опухоль сертоли лейдига
Частота встречаемости во многом зависит от полового статуса животного. У интактных сук, опухоли яичника составляют порядка 6,25% всех опухолей, у интактных кошек новообразования яичников составляют порядка 0,7%-3,6%. Статистика по развитым странам, где широко распространена рутинная стерилизация выявила что у собак данный вид опухолей составляет 0,5%-1,2%.
Эти данные получены из патологических обзоров, и вероятно они преувеличиваются истинную заболеваемость. Также, ввиду широкой практики рутинной стерилизации домашних животных в развитых странах, трудно определить какую либо породную предрасположенность к новообразованиям яичников.
Существует вероятная породная предрасположенность у немецкой овчарки, боксера, йоркширского терьера, пуделя и бостон терьера.
Большинство опухолей яичников собак развиваются у животных среднего и пожилого возраста – от 6 лет и далее. Исключение у собак составляют опухоли зародышевых клеток, тератома часто отмечается у молодых животных. Опухоли яичников у кошек могут развиться в возрасте от 1 года до 20 лет, но средний возраст развития болезни составляет 6,7 лет.
Патология и поведение
Опухоли яичников собак и кошек классифицируют исходя из источника их происхождения: эпителиальные, зародышевые (эмбриональные), стромальные (новообразования зародышевых тяжей (гонадостромальные)) и мезенхимальные.
Эпителиальные опухоли яичников собак
Эпителиальные опухоли развиваются из наружного слоя яичников, наиболее распространены и составляют порядка 40%-50% всех новообразований яичников.
Злокачественные эпителиальные опухоли встречаются гораздо чаще доброкачественных и значительный размер опухоли зачастую говорит об ее злокачественности.
Злокачественные эпителиальные опухоли включают папиллярную аденокарциному, тубулярную аденокарциному, и недифференцированную карциному; доброкачественные опухоли включают аденому сети (reteadenoma), папиллярные аденому и цистаденому.
Большинство эпителиальных опухолей односторонние, но вероятно также двустороннее поражения. При одностороннем поражение часто формируются кисты в противоположном яичнике а также кистозная гиперплазия эндометрия.Порядка 48% аденокарцином метастазирует, обычно в пределах брюшной полости – в лимфатические узлы, сальник и печень. Встречаются также прямая имплантация в окружающие ткани и формирование злокачественного выпота.
Стромальные опухоли зародышевых тяжей (оригинал sexcordstromaltumors) собак
Стромальные опухоли зародышевых тяжей включают следующие виды: гранулезоклеточная опухоль (granulosa—thecacelltumor(GTCT)), опухоли клеток Сертоли-Лейдига, текома и лютеома.
Данные виды новообразований яичников вторые по встречаемости после эпителиальных (порядка 34%-50%), гранулезоклеточная опухоль встречается чаще остальных.
Стромальные опухоли развиваются из специализированной, продуцирующей гормоны (эстроген и прогестерон) стромы яичников, и при развитии опухолей у животных может отмечаться повышенный уровень данных гормонов.
Гранулезоклеточная опухоль яичника метастазирует достаточно редко (порядка 20%), местами формирования метастазов служат подпоясничные лимфатические узлы, поджелудочная железа и легкие, изредка метастазы формируются в брюшине (карциноматоз). Текома и лютеома по большей части имеют доброкачественное течение.
При стромальных опухолях, поражения чаще односторонние, двусторонние – достаточно редко. При опухоли из клеток Сертоли-Лейдига, отмечается двусторонне поражение до 36% случаев. Так же как и при эпителиальных опухолях – вероятно формирование кист в противоположном яичнике и кистозной гиперплазии эндометрия.
Опухоли зародышевых клеток (оригинал germ cell tumors) собак
Опухоли зародышевых клеток яичников включают дисгерминому, тератому, тератому и злокачественную тератому (тератокарциному). Данные виды опухолей развиваются из примордиальных зародышевых клеток яичников.
Также как и при других видах опухолей – характерно формирование кист в противоположном яичнике и кистозной гиперплазии эндометрия.Заболеваемость новообразованиями зародышевых клеток яичника составляет порядка 6%-20% от всех новообразований яичников.
Дисгерминома встречается чаще других видов опухолей, известная также как семинома яичников ввиду сходства с семеиномой семенников.
Развивается из недифференцированных зародышевых клеток и состоит из однородной популяции клеток сходных с примордиальными зародышевыми клетками яичника.
Обычно односторонняя, растет чаще посредством экспансии чем инвазии, низкая частота метастазирования 10%-30%, места формирования метастазов – лимафтические узлы брюшной полости (чаще), печень, почки, сальник, поджелудочная железа, надпочечники и головной мозг.
Мезенхимальные опухоли яичников собак
Данный вид новообразований крайне редко отмечается у собак, описаны случаи гемангиосаркомы, гемангиомы и лейомиомы. Ввиду редкой встречаемости, нет точных данных о характере их поведения.
Опухоли яичников у кошек
У кошек чаще всего встречаются стромальные опухоли яичинков, заболеваемость данными видами новообразований составляет порядка 50%.
Наибольшее распространение получила гранулезоклеточная опухоль, с вероятностью метастазирования порядка 50% в брюшину, региональные лимфоузлы, сальник, диафрагму, почки, селезенку, печень и легкие.
Встречаются также лютеома, текома и опухоль клеток Сертоли-Лейдига, данные виды образований редки и характеризуются по большей части доброкачественным течением. Поражения при стромальных опухолях чаще односторонние.
Опухоли зародышевых клеток у кошек редки, с преобладанием среди них дисгерминомы, изредка отмечается тератома. Опухоли эпителиальных клеток яичника у кошек стоят на последнем месте по встречаемости, описаны цистаденома и аденокарцинома.У кошек описаны вовлечение яичника при лимфосаркоме, но не описаны мезенхимальные опухоли яичника, но предположительно они должны существовать.
Клинические признаки
У собак, начало опухоли характеризуется постепенным и мало заметным развитием, с увеличением размеров они могут быть пальпированы. Функциональные стромальные опухоли способны производить один или несколько гормонов, и признаки могут быть связаны либо с избытком эстрогена (увеличение вульвы, течка, алопеция, апластическая анемия и пр.
) или прогестерона (кистозная гиперплазия энометрия, пиометра и пр.). У собак описан случай гиперадренокортицизма при опухоли яичника напоминающий лютеому, признаки разрешились после овариогистерэктомии. Стромальные опухоли не всегда функциональны.
При опухоли зародышевых клеток, вероятно формирование признаков гормональной дисфункции, но чаще всего, признаки связаны с объемным образованием брюшной полости.
У кошек общие признаки сходные с таковыми у собак, но ввиду того что у них чаще регистрируется функциональная гранулезоклеточная опухоль – чаще отмечаются признаки связанные с повышение уровня эстрогенов, прогестерона или тестостерона.
Диагностика
В диагностике новообразований яичников наиболее информативны визуальные методы обследования животного. Обзорное радиографическое исследование позволяет заподозрить наличие масс в области яичников, а также идентифицировать метастазы в легких.
Ультразвуковое исследование позволяет более точно оценить характер масс яичников, а также идентифицировать метастазы в органах брюшной полости. Наличие выпота в брюшной полости, в сочетании с идентификации масс в области яичников – характерно для злокачественного новообразования.
При наличии выпота – показано его цитологическое исследование.
Окончательный диагноз ставится на основании патоморфологического исследования удаленного яичника. Аспирация яичника не рекомендована, ввиду вероятной эксфолиации клеток опухоли и имплантации на перитонеальную поверхность.
Андробластома яичника: что это, злокачественная и доброкачественная, лечение

Опухоли яичников всегда представляют опасность для женщины, и неважно, в каком возрасте они возникают. Опухоли имеют гормональную активность, а, следовательно, оказывают негативное влияние на общий гормональный фон пациентки, и провоцируют различные нарушения в работе организма.
Андробластома в большинстве случаев возникает у девочек в период развития половых признаков вторичного порядка. Если к этой патологии относиться невнимательно, у девочки могут проявляться мужские половые признаки, что окажет не только отрицательное влияние на психологическое состояние подростка, но и приведет к осложнению здоровья.
Что это такое?
Название патологии связано с тем, что в ходе заболевания яичник начинает продуцировать андрогены — мужские половые гормоны. По статистике, заболевание достаточно редкое и не превышает 0,5% от общего числа патологий яичников.
В зависимости от того, каким образом делятся клетки новообразования, различаются следующие виды патологии:
- промежуточные,
- низкодифференцированные,
- наличие гетерологичсеких элементов,
- высокодифференцированные — самый частый вид андробластомы.
Важно! Андробластома носит доброкачественный характер и диагностируется у девочек от 5 до 15 лет. В большинстве случаев имеет одностороннее течение, но иногда может наблюдаться и двухсторонняя патология.
Причины возникновения
Точные причины развития обсуждаемой патологии яичника науке пока неизвестны. Андробластома является видом опухолевых образований, состоящим из клеток Сертоли и Лейдига. Клетки Сертоли продуцируют эстрогены, а клетки Лейдига — синтезируют разные гормоны, но в основном тестостерон. И те, и другие входят и в состав мужских семенников и присутствуют в яичниках женщины.
Существует предположение, что первоначально опухоль состоит из клеток Сертоли, и только потом в ее состав включаются клетки Лейдига.
Возможно, при образовании андробластомы происходит нарушение в делении клеток яичника, что связано со сбоем в функциональности гипоталамо-гипофизарной системы, которая контролирует все эндокринные органы человека.
Вероятно, что причиной патологии яичника может выступать воздействие на рецепторы органа ЛГ-гормона, который должен стимулировать в организме выработку эстрогенов.
В группе риска женщины:
- с эндокринными нарушениями: с гормональным бесплодием, с несвоевременным наступлением менархе, с несвоевременным наступлением климакса, с патологиями щитовидки, с ожирением, носительницы ВПЧ.
- С воспалительными заболеваниями репродуктивных органов: эндометриоз, аднексит, оофорит.
- С неоплазией других органов: опухоли груди или щитовидной железы, миома матки.
Справка! Что касается наследственной предрасположенности, связь андробластомы и генетики не прослеживается.
Симптомы андробластомы
Заболевание проявляется прекращением менструального цикла, появлением угревой сыпи, гирсутизма, увеличением размера клитора. В подростковом возрасте наблюдается раннее половое развитие, а если андробластома формируется у женщин климактерического возраста, возможно появление кровянистых влагалищных выделений.
На первой стадии
На первом этапе у женщины наблюдается следующая клиническая картина:
- гипоменорея или олигоменорея. Сбой в менструальном цикле происходит по типу недостаточного вывода менструальной крови. Наблюдается отсутствие овогенеза.
- Ациклические кровотечения — кровянистые выделения из половых путей вне менструального цикла.
- Аменорея, наблюдается в 35% случаев — у женщины полностью отсутствуют циклические процессы. При этом олименорея трансформируется в тотальный сбой овогенеза за полгода.
- Атрофия молочных желез.
- Появление акне.
- Подкожный жир откладывается в характерных местах — живот, бедра.
На второй стадии
На второй стадии отмечается:
- оволосение тела по мужскому признаку,
- изменение ого тембра,
- увеличение размера клитора,
- аллопеция — облысение, которое характерно при повешении концентрации тестостерона и андрогенов.
Яркие клинические признаки заметны на ранней стадии, и наблюдаются еще до начала первой менструации — у девушки имеется избыточное оволосение и половое созревание наступает раньше срока.
Если лечение не проводится, формирование скелета девочки будет также происходить по мужскому типу — хорошо развитые плечи и зауженная тазовая область.
Женщины детородного возраста замечают постепенное увеличение интервалов между менструальными циклами, пока менструация не прекратится полностью. У женщин, которые уже находятся в климактерическом периоде, жалуются на выделения, имитирующие менструацию.
Методы лечения
Лечение андробластомы яичника только хирургическое. При этом врач может использовать как лапаротомический, так лапароскопичсекий метод операции. Выбор метода зависит от объема новообразования, его характера, а также от возраста пациентки и ее индивидуальных особенностей.
Подготовка к операции заключается в прохождении стандартного обследования:
- общий анализ крови и мочи,
- ЭКГ,
- коагулограмма,
- биохимический анализ крови.
Если андробластома диагностируется у девочек и у женщин детородного возраста, удаляются придатки со стороны поражения, после наступления климакса проводят надвлагалищную маточную ампутацию одновременно с иссечением придатков.
Образец удаленной андробластомы отправляют на гистологическое исследование, чтобы установить клеточный состав, провести дифференциацию клеток и исключить злокачественный характер новообразования.
После того, как опухоль удалена, функции женского организма восстанавливаются, причем, что характерно, восстановление происходит в той же последовательности, в какой развивалась клиника заболевания.
Циклическая и детородная функция полностью восстанавливается, облик женщины тоже быстро становится прежним, а вот размер клитора, гирсутизм и грубый голос чаще всего остаются навсегда.
Если врач подозревает злокачественный характер андробластомы, для лечения назначается пангистерэктомия и удаление сальника. Затем назначается химио- и лучевая терапия, но оценить эффективность подобной методики достаточно сложно, поскольку количество наблюдений за злокачественным течением патологии небольшое.
Прогнозы на выздоровление
Благоприятный исход после лечения андробластомы наблюдается в 95% случаев. Ежемесячный цикл восстанавливается в течение года. Однако при злокачественном течении патологии прогноз, естественно, ухудшается.
Если опухоль удаляется на первой стадии своего развития, а после вмешательства женщина проходит лучевую терапию, пятилетний рубеж преодолевают 80% пациенток.
Если же опухоль диагностируется на 2 и 3 стадии, выживаемость в течение 5 лет бывает в 50% случаев.
Справка! Врачи говорят о возможности рецидива андробластомы, который возможен в первый год после операции. Частота рецидивов составляет 60%.
Есть ли какие-то меры профилактики андробластомы?
Поскольку механизм развития андробластомы не выявлен, предупредить развитие патологии невозможно. Поэтому врачи дают только общие рекомендации по профилактики опухолевых образований в яичниках — внимательно наблюдать за функционированием половых органов, и следить за изменением фигуры.
Крайне важно регулярно проходить профилактические гинекологические осмотры, а если имеется гормональный дисбаланс, вовремя консультироваться с эндокринологом.
Важно! Андробластома яичника характеризуется стремительным течением, поэтому очень важно обязательно вести дневник менструальных кровотечений, где отмечать их обильность и характер.
Заключение
Достаточно часто при признаках вирилизации или при раннем половом созревании девушки идут на консультацию к эндокринологу, упуская из виду вероятность гинекологической патологии.
Пока эндокринолог ищет причины подобных нарушений, и подозревает опухолевые процессы гипофиза, развивается вторая стадия патологии, которая сопровождается более серьезными клиническими признаками.
Поэтому при любых нарушениях в менструальном цикле и в балансе гормонов необходимо консультироваться и у гинеколога, и у эндокринолога.
Загрузка…
Источник: https://musizmp3.ru/zdorove/ovulyacziya/androblastoma-yaichnika-prichiny-simptomyvidy-diagnostika-lechenie-i-prognoz
