Можно ли чем-то заразиться из-за вагинального узи
Содержание
Передается ли вагинит половым путем
| Акция! Первичная консультация репродуктолога и УЗИ | 0 руб. |
| Повторная консультация репродуктолога | 1 900 руб. |
| Первичная консультация репродуктолога, к.м.н. Осиной Е.А. | 10 000 руб. |
| Терапия препаратом Пимафуцин супп.вагин.100мг №3 | 370 руб. |
| Терапия препаратом Тержинан свечи вагинальные №10 | 580 руб. |
| ВПЧ скрининг (15+КВМ) – вагинальный соскоб | 1 200 руб. |
| ВПЧ скрининг (21+КВМ) – вагинальный соскоб | 3 000 руб. |
| ВПЧ скрининг (4+КВМ) – вагинальный соскоб | 800 руб. |
| Выявление возбудителей ИППП (7+КВМ) – вагинальный соскоб | 1 100 руб. |
| Скрининг микрофлоры урогенитального тракта (13+КВМ) – вагинальный соскоб | 1 800 руб. |
| Фемофлор-17+КВМ — вагинальный соскоб | 2 500 руб. |
| Фемофлор-7+КВМ — вагинальный соскоб | 1 200 руб. |
| Фемофлор-9+КВМ — вагинальный соскоб | 1 500 руб. |
| Программа «Здоровье женщин после 40» | 31 770 руб. |
Вагинит половым путем – возможна ли такая ситуация? Да, и об этом уже немного было сказано выше.
Это как раз-таки самый главный путь, посредством которого здоровый человек может стать жертвой такой коварной болезни как вагинит.
Передается ли вагинит половым путем?
Мужчины сами не могут заболеть кольпитом, это исключительно женское заболевание. Чаще всего кольпит вызван инфекциями, которые передаются посредством половых контактов. Если половой контакт был незащищенным, велика вероятность передачи патогенной микрофлоры от больной женщине к здоровому мужчине. Это и приведет к тому, что он заболеет.
Причем в качестве болезней появятся вторичные нарушения сексуальной сферы мужчины. Это может быть как традиционная патология в виде гонореи, так и, например, появление и развитие уретрита. Это означает, что если женщина больна вагинитом, то лучше не вступать в половую связь, так как можно запросто заразить своего партнера.Желательно обследовать его и воздержаться от секса на период лечения.
Бактериальный вагинит передается половым путем?
Заразен ли вагинит бактериального типа, если женщина, больная им, вступит в половую связь?
Ответ здесь такой же положительный, ка и в предыдущем пункте. Такой тип вагинита вызывается деятельностью бактерий, то есть микрофлора влагалища женщины опять же будет нарушенной. При половом акте есть риск того, что заболевание передастся и мужчине.
Может ли передаться бактериальный вагинит бытовым путем?
Заражение бактериальным вагинитом запросто может произойти бытовым путем. Это случается тогда, когда женщина часто спринцуется нестерильным способом. Это пожалуй, единственный случай, когда можно объяснить возникновение бактериального вагинита влиянием передачи посредством передачи через бытовой способ. Но чаще всего бактериальный вагинит провоцируется такими факторами как:
- Долгий прием антибактериальных средств и антибиотиков;
- Наличие во влагалище ведущих активную жизнедеятельность половых инфекций;
- Постоянная подверженность стрессам и эмоциональным перегрузкам;
- Падение защитных сил организма на фоне, скажем наличия простудного заболевания;
- Ранний климакс, заболевания гинекологической сферы, ослабленность организма женщины после родоразрешения;
- Тенденция к развитию аллергии;
- Неправильный образ жизни с приверженностью к таким пагубным для здоровья привычкам как курение и алкоголизм;
- Отравление и интоксикация организма, проведение в прошлом лучевой терапии;
- Проведение абортов и выкидыши в прошлом;
- Болезни крови;
- Лечение цитостатиками в анамнезе;
- Нарушения гормонального и эндокринного фона, одним из самых серьезных является сахарный диабет.
Таким образом, существует достаточно большое количество факторов, которые могут привести к развитию бактериального вагинита.
Вагинит заразен?
Вагинит передается мужчине, как уже было выяснено выше.
Это означает, что если женщина заметила у себя появившиеся признаки вагинита, то необходимо будет обследовать также и мужчину, чтобы убедиться в том, что у него все нормально.
Но даже если это так, половой акт крайне не рекомендуется до тех пор, пока женщина полностью не вылечит у себя вагинит. В противном случае она может снова заболеть сама или все-таки заразить своего партнера.
Для диагностики наиболее быстрым и верным способом принято считать ПЦР, под чем подразумевается обнаружение ДНК возбудителя. Для исследования используется кровь или мазок из влагалища для женщин или из уретры для мужчин.
Что можно сказать в качестве некого вывода? Безусловно, можно использовать при вагините барьерные средства контрацепции, и тогда снизится вероятность того, что женщина заразит своего партнера. Но ввиду сухости и зуда во влагалище сам половой акт может не всегда быть приятен женщине, так как фрикции будут вызывать элементарный дискомфорт.
Именно потому все-таки лучше воздержаться от секса в период лечения от вагинита. Это позволит сохранить репродуктивное здоровье женщины и ее психоэмоциональное состояние, а также защитит от непредвиденных нервных срывов.
Кроме того, даже пользуясь барьерной контрацепцией, можно травмировать влагалищную слизистую, а то приведет к вынужденной остановке терапии.
Источник: https://vulvovaginit.ru/peredaetsya-li-vaginit-polovyim-putem.html
Бактериальный вагиноз и секс: можно ли вести половую жизнь и как обезопасить партнера? – Зожник
Многие женщины уверены, что при бактериальном вагинозе (его еще называют гарднереллезом или дисбиозом влагалища) сексом заниматься нельзя. Причины понятны: раньше врачи ошибочно считали БВ венерическим заболеванием.
И хотя в 1989 году при пересмотре международной классификации болезней БВ перестали относить к группе ИППП, в обществе до сих пор сильны стереотипы, что это постыдное заболевание. Партнеры перестают доверять друг другу, узнав о диагнозе, женщины не знают, как занятия сексом отразятся на ее организме и мужчине. Но все не так сложно. Отвечаем на самые частые вопросы о баквагинозе и сексе.
Можно ли заразиться БВ при сексе
Возбудители заболевания — коккоподобные бактерии (гарднереллы), колонии которых есть во влагалище любой здоровой женщины. БВ возникает, когда эти микробы на 90–100 % замещают собой полезные лактобациллы. Поэтому в прямом смысле слова заразиться вагинозом нельзя, ведь «плохие» бактерии и так присутствуют во влагалище.
Но все же при половом акте (ПА) между партнерами происходит естественный обмен микрофлорой, и здесь возможны варианты:
- если иммунная система женщины крепкая, организм не заметит изменений, условно-патогенные штаммы останутся в неактивной форме;
- у девушки с ослабленным здоровьем баланс может нарушиться, и возбудители перейдут в стадию бурного роста.
Безусловно, частая смена партнеров и отказ от презервативов — это благодатная почва для развития БВ, но неправильно объяснять болезнь только несдержанным половым поведением. Причин дисбаланса во влагалище много, страдать может даже девушка, никогда не имевшая половых контактов.
Можно ли заниматься сексом при БВ
Гинекологи запрещают ПА, если вы лечитесь свечами и кремами, так как эффект терапии снижается.
В остальных случаях сексом можно заниматься – но нужно делать это в презервативе: важно не допускать, чтобы сперма попадала на стенки влагалища.
Эякулят имеет щелочную среду (7,8–8 pH), а коккоподобные бактерии развиваются в условиях уже выше 4,5 pH. Если чужие микробы и сперма соединяются с вашей разбалансированной микрофлорой, секс может обострить вагиноз.
Как влияет вагиноз на секс
В этом ключе речь скорее идет о качестве секса, чем о медицинских показаниях. Во время ПА пораженные стенки влагалища еще больше раздражаются: женщина может испытывать боль, а не удовольствие. После близости часто усиливаются выделения и зуд. Кроме того, бели имеют неприятный рыбный запах, и это отталкивает партнера.
Однако такие проблемы бывают не у всех, иногда БВ никак не мешает половой жизни. Связано это с двумя формами течения болезни — бессимптомной или с клиническими проявлениями. Поэтому все очень индивидуально.
Гигиена до и после ПА для женщин с БВ
Иногда женщины пытаются замаскировать запах и увлажнить слизистую средствами для интимной гигиены. Это ошибка: очищающие пенки предназначены только для наружных половых органов, при попадании внутрь они нарушают микрофлору, никак не влияя на запах. Не решат проблему и средства с молочной кислотой — при длительном применении они могут спровоцировать кандидоз.
При БВ действует правило «чем проще, тем лучше». Для наружной гигиены покупайте гели на мягких ПАВ (глюкозидах и бетаинах), без экстрактов и отдушек. Подмывайтесь до и особенно после сексуальных контактов, чтобы убрать с кожи естественную смазку, пот, выделения, чтобы предотвратить дальнейшее нарушение кислотности.
Для внутренней гигиены, когда нужно увлажнить влагалище и устранить запах, потребуется не косметическое, а лекарственное средство, прошедшее клинические испытания. По отзывам женщин, с задачей хорошо справляется «Мульти-Гин АктиГель» — препарат на растительной основе, разработанный для восстановления флоры именно при баквагинозе.
«Пользовалась я им где-то дней 15, я почувствовала натуральное улучшение относительно тех неприятных ощущений при ПА…»
«Я Актигелем спаслась от вагиноза, тьфу-тьфу, не беспокоит. Назначил врач А этот гель теперь у меня всегда в аптечке, т. к. вообще при любом дискомфорте можно пользовать, даже иногда как смазку…»
АктиГель можно применять без назначения врача — в нем нет антибиотиков, отдушек, агрессивных добавок, способных вызвать аллергию.
Средство используют:
- Как препарат для лечения БВ. Полисахаридный комплекс 2QR повреждает клетки микробов-возбудителей и активирует рост лактобацилл.
- Для устранения жжения, выделений, запаха. Компоненты из алоэ-вера успокаивают и охлаждают раздраженную слизистую. Гель можно применять до и после полового акта.
- Как смазку. Ксантановая камедь – гипоаллергенный лубрикант природного происхождения – активно применяется в медицинской и косметической промышленности как загуститель и увлажняющий компонент. Гель не очень быстро высыхает, не липнет и не оставляет следов. Основа не взаимодействует с латексом презерватива.
- Спермицид. «АктиГель» подавляет активность сперматозоидов. Но чтобы добиться выраженного контрацептивного эффекта, нужны дополнительные средства – посоветуйтесь с гинекологом.
Как обезопасить партнера и нужно ли лечить мужчину
Гарднереллы — типичные бактерии для женской половой системы и нетипичные для мужской.
Во время секса мужчина «знакомится» с представителями влагалищной микрофлоры, и только если есть провоцирующие факторы, у него может развиться уретрит, простатит, пиелонефрит. Однако на практике это встречается редко.
Гарднереллы выводятся из мужского организма самостоятельно в течение 2–3 дней и в 90 % случаев никак себя не проявляют.
Из-за этого мнения врачей расходятся. Одни считают, что мужчину при выявлении гарднереллы лечить не нужно, если нет жалоб на затрудненное мочеиспускание, выделения, зуд. Но когда человек становится хроническим носителем микроба, это уже опасно для его партнерши. Поэтому другая группа врачей назначает мужчинам местное лечение, направленное на подавление бактерий.Едины же доктора в следующем: чтобы обезопаситься обоим, нужно использовать презервативы. Женщины для профилактики дополнительно могут применять «АктиГель» раз в 3 дня.
Источник: https://zozhnik.ru/bakterialnyj-vaginoz-i-seks-mozhno-li-vesti-polovuyu-zhizn-i-kak-obezopasit-partnera/
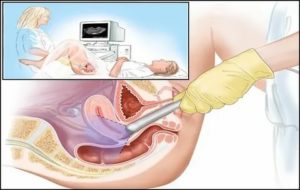
Вагинальное и трансвагинальное УЗИ когда назначается что показывает

Вагинальное УЗИ (трансвагинальное УЗИ) – это процедура, проводимая для исследования состояния органов малого таза у женщин. Данный метод диагностики проводится при помощи специального ультразвукового датчика.
Основная задача такого ультразвукового исследования – оценить работу внутренних половых органов женщины (матки, яичников, шейки, фаллопиевых труб), а также мочеполовой системы.
Вагинальное УЗИ значительно превосходит по информативности исследования, проводимые по наружной части тела, так как в данном случае датчик находится в непосредственной близости к исследуемым органам. Поэтому трансвагинальное УЗИ позволяет получить более точную и объективную информацию о работе и состоянии внутренних органов и их систем.
В каких случаях назначается узи с вагинальным датчиком
УЗИ вагинальным датчиком позволило сделать огромный шаг в таких отраслях медицины, как акушерство, гинекология и урология. Трансвагинальное УЗИ дает возможность выявить заболевание еще в той стадии, когда отсутствуют первые симптомы, женщина даже не подозревает о возможном недуге.
Вагинальное УЗИ позволяет обнаружить изменения в органах малого таза в тот момент, когда они только начинают поражать стенки и слизистые. Чаще всего, на этом этапе болезни любые другие методы диагностики не столь информативны, а некоторые даже не показывают какие-то нарушения и изменения.
Трансвагинальное УЗИ проводится в таких случаях, как:
- кровянистые выделения из влагалища в средине менструального цикла (независимо от их цвета и обильности);
- отсутствие беременности более шести месяцев при полноценной половой жизни без использования контрацептивов;
- любые болезненные ощущения в нижней части живота, не имеющие отношения к менструальным болям;
- при ненормальной длительности месячных;
- для исключения внематочной беременности (проводится с третьей недели беременности);
- при болях в нижней части брюшной полости во время полового акта;
- как ежегодная профилактическая диагностика.
Что показывает трансвагинальное исследование
Трансвагинальное УЗИ помогает определить следующие заболевания и патологические изменения:
- кистозные образования яичников;
- эндометриоз матки;
- беременность (маточная и внематочная);
- присутствие жидкости, гноя или крови в фаллопиевых трубах, что обуславливает присутствие воспалительных процессов в них (без дифференциации данных жидкостей);
- обнаружения миом в матке и полипов в эндометрии;
- установление аномалий в развитии внутренних половых органов;
- пузырный занос (как частичный, так и полный);
- раковые опухоли в полости матки;
- разрывы кистозных образований в придатках;
- наличие жидкости в нижних отделах брюшной полости;
- злокачественные образования придатков;
- хорионэпителиому.
Вагинальное УЗИ позволяет установить количество фолликулов, которые находятся в процессе развития, а также оценить их качество и обнаружить различные особенности. Если трансвагинальное УЗИ проводится с введением в фаллопиевы трубы контрастного вещества, можно оценить их проходимость, обнаружить полипы и дать прогноз на прохождение ими плодного яйца.
Благодаря такому исследованию лечащий доктор примет решение по лечению непроходимости маточных труб, что позволит зачать ребенка, если женщина планирует забеременеть. Вагинальное УЗИ проводится и в том случае, если необходимо оценить динамику развития плодного яйца.
Назначается процедура ультразвуковой диагностики с вагинальным датчиком, если есть подозрение, что беременность не развивается или ее развитие проходит неправильно, замедлено. Но для проведения процедуры срок беременности должен быть не менее пяти недель.
Трансвагинальное УЗИ позволит увидеть сердцебиение плода, а точнее, сокращения сердечной мышцы, впервые начинающиеся с третьей недели беременности. На более ранних сроках беременности вагинальное УЗИ для этих целей не назначается, так как движения будут отсутствовать.
Правила проведения процедуры
Чтобы трансвагинальное УЗИ было максимально информативным, к нему нужно правильно подготовиться. Это не составит особого труда. Трансвагинальное УЗИ проводится только женщинам, живущим интимной жизнью. Девушкам, не имевшим половой близости, процедура не проводится в связи с опасностью повреждения девственной плевы.
Для них используется ультразвуковая диагностика с применением трансабдоминального датчика, т. е. изучение строения и патологий органов малого таза в обычном режиме, при движениях датчиком по животу.
Бывают случаи, когда излишние жировые отложения в области живота или чрезмерное вздутие кишечника не дают возможности полноценного проведения данной процедуры.
Тогда девушкам, не живущим половой жизнью, назначается трансректальное ультразвуковое исследование, т. е. специальный датчик вводится в прямую кишку.
Особой подготовки вагинальное УЗИ не требует, но есть ряд рекомендаций и пожеланий, которые следует выполнить. В отличие от классической (абдоминальной) ультразвуковой диагностики, мочевой пузырь должен быть пустой.
Если последний поход в туалет был более часа назад, УЗИ-специалист попросит пациента сходить в туалет и освободить мочевой пузырь. Очень важный момент – метеоризм кишечника. Очень важно приложить максимум усилий к его устранению или снижению.
На помощь придут медицинские препараты, направленные на снижение концентрации газов в кишечнике. Определиться с их выбором и дозировкой поможет врач, назначающий проведение процедуры.
Поэтому очень важно сообщить доктору о данной проблеме, если она присутствует. Следующий момент – личная гигиена. Очень важно перед процедурой тщательно вымыть внешние половые органы и надеть чистое нижнее белье.Если перед процедурой необходимо сходить в туалет, не стоит забывать об использовании влажный гигиенических салфеток. Никакого влияния на результаты это не имеет, но, с эстетической точки зрения, данный момент очень важен.
Если перед проведением вагинального исследования вначале проводится абдоминальная диагностика, то нужно приходить с наполненным мочевым пузырем, а перед применением вагинального датчика сходить в туалет.
В какой день менструального цикла лучше проводить исследование
Вагинальное УЗИ проводят в конкретные дни менструального цикла.
В течение месяца у женщины проходят различные изменения в строение внутренних половых органов, и чтобы получить максимально точные данные о состоянии ее здоровья, нужно правильно соотнести день менструации и проблему, которую требуется обнаружить или исключить. На 12–14 день менструального цикла у большинства женщин проходит овуляция – созревшая яйцеклетка покидает яичник и начинает движение к полости матки.
В этот момент вся внутренняя половая система женщины начинает меняться – она готовится к оплодотворению яйцеклетки, ее креплению к стенкам матки и развитию в лоне будущего плода. Как плановое исследование, трансвагинальное исследование проводится сразу же, как только прекращается менструация. Обычно это 5–7 день цикла.
Если менструальный цикл установлен, и женщина точно знает приблизительную его середину, вагинальное УЗИ можно провести и на 8–12 день, но строго до начала овуляции. В том случае, если у женщины специалист подозревает эндометриоз матки, трансвагинальное исследование проводится уже после овуляции. Такая процедура, как фолликулометрия, т. е.
отслеживание динамики созревания и развития фолликулов, проводится трижды за весь период менструального цикла. Обычно это 8–10 день, 14–16 и 22–24 дни цикла. Эта процедура также проводится в рамках лечения и подготовки к зачатию малыша. Если же у женщины наблюдаются кровянистые или мажущиеся выделения из влагалища в середине цикла, т. е.
не связанные с месячными, трансвагинальное исследование проводится в любой день. Желательно эту процедуру провести сразу же, как только возникли неприятные симптомы.
В период ожидания ребенка трансвагинальную диагностику проводят только в первом триместре беременности. На более поздних сроках процедура не проводится в связи с опасностью выкидыша или преждевременных родов.
Но иногда специалист может назначить данное исследование в том случае, если возможная польза для матери превышает угрозу для плода или абдоминальное исследование не дает полной картины состояния развития малыша (лишний вес матери, метеоризм и т. д.). Классическое исследование по стенке живота можно проводить в любой день менструального цикла, кроме дней самого влагалищного кровотечения.
Если основная задача ультразвуковой диагностики – это уточнение предварительного диагноза, то по назначению врача трансвагинальную диагностику проводят в любой день менструального цикла.
Особенности проведения УЗИ вагинальным датчиком
Трансвагинальная диагностика абсолютно безболезненна. В кабинете УЗИ пациентка должна снять одежду ниже пояса и лечь на спину. Ноги следует согнуть в коленях и развести в сторону. На трансвагинальный датчик надевается специальный презерватив, который смазывается гелем для УЗИ процедуры.
Данный гель выполняет две функции – выступает в качестве смазки – лубриканта, облегчающей ведение датчика, и помогает в проведении ультразвуковых волн. Внешне датчик похож на небольшой стрежень, его диаметр не более трех сантиметров, а длина 12–14 см.
Также датчик имеет скошенную рукоятку и небольшой канал, в который при необходимости вставляется игла для проведения биопсии. Глубина введения датчика совсем невелика, что позволяет сделать процедуру безболезненной. Во время осмотра врач может двигать датчик из стороны в сторону, или же вверх или вниз.Если во время таких движений пациентка почувствует болезненные ощущения или дискомфорт, об этом обязательно стоит сообщить врачу-диагносту.
Расшифровка полученных данных
Ультразвуковая диагностика, выполненная при помощи вагинального датчика, позволяет более подробно и точно оценить состояние внутренних половых органов женщины. Во время процедуры исследуются следующие органы и их параметры:
- матка и ее шейка, включая контуры, размеры и расположение в тазу;
- структура эпителия матки;
- яичники, их размеры, структура и расположение в тазу;
- место соединения яичника и маточной трубы;
- фолликулы в придатках (их размеры, количество и качество).
Рассмотреть фаллопиевы трубы без введения в них специальной контрастной жидкости невозможно. Поэтому если задача процедуры – оценить состояние маточных труб, вводится контрастный раствор. Также изучается количество свободной жидкости, присутствующей в нижней части брюшной полости.
Первый показатель, который оценивается при проведении процедуры, это эхо-картина внутренних половых органов. В норме матка должна иметь небольшой наклон вперед, такое положение называется антефлексио.
При ретрофлексио такого уклона нет, что может мешать не только наступлению беременности, но провоцировать крепление плодного яйца к стенкам маточных труб, т. е. внематочной беременности.
Следующее следствие такого положения матки – постоянные запоры, возникающие из-за смещения правильного положения кишечника.
Нормальные контуры матки должны быть четкими, ровными. Любые отклонения в этих параметрах свидетельствуют о наличии воспалительных процессов как самого органа, так и тканей вокруг него. Отсутствие четких контуров может быть признаком наличия новообразования, как доброкачественного, так и злокачественного характера.
Правильные размеры матки должны составлять 7 см длины, 6 см ширины и 4,0–4,2 см в диаметре. Если размеры матки меньше, принято говорить о «детской» или «инфантильной» матке. При превышении можно говорить о наступлении беременности или наличии образований (рак, миома и т. д.).
Следующий параметр – эхогенность. Ее нормальное состояние – однородное. При неоднородности можно предположить наличие опухолей или других новообразований.
Толщина эндометриального покрытия зависит от дня цикла, в который проводится ультразвуковое исследование. Чем ближе срок наступления месячных, тем толще слой эндометрия на стенках матки.Если во время обследования специалист говорит о децидуализации эндометриального покрытия, это признак развивающейся беременности.
Сама структура внутренних органов должна быть равномерной, с ровными и четкими краями. При обнаружении полипов, миом, раковых и других новообразований, специалист обозначает их термином «гиперэхогенные образования».
Такими же ровными и четкими должны быть и другие составляющие внутренних половых органов. В норме допускается небольшое количество свободной жидкости в полости матки, слизь в шеечном канале.
Маточные трубы не должны быть видны, но допускается их слегка заметное наличие. Любые другие отклонения от нормы говорят о наличии воспалений, беременности и новообразований различного характера.
Е. Кубина
Источник: https://AnalizyPro.ru/uzi/vaginalnoe-i-transvaginalnoe-uzi.html
Для чего проводится трансвагинальное ультразвуковое исследование и что помогает выявить
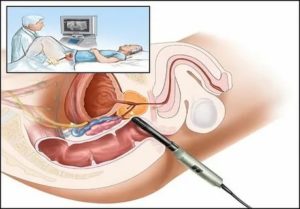
Трансвагинальное УЗИ более надёжный способ диагностики в сравнении с другими. Это объясняется близким расположением аппарата к женским половым органам. Такое медицинское исследование основано на подаче ультразвуковых волн через специальный датчик, который помещается во влагалище.
Это ультразвуковое обследование проводится вагинально и является инструментальным методом, с помощью которого врач сможет поставить точный диагноз, а в дальнейшем назначить эффективное лечение недуга.
В современной гинекологии такой метод диагностики называется по-разному:
- внутривагинальное исследование;
- интравагинальный осмотр;
- вагинальное обследование органов женской репродукции.
Обобщенное наименование — трансвагинальное УЗИ.
Часто при осуществлении ультразвукового исследования врачи применяют специальную технологию визуализации кровотока – цветовое доплеровское картирование. С помощью ЦДК можно оценить сопротивление сосудов, их диаметр и проходимость, а также иные патологические процессы.
Внутривлагалищное УЗ исследование гениталий может применяться как отдельный метод диагностики, так и в комплексе с трансабдоминальным осмотром (через стенки брюшной полости) или пальпацией.
Показания к проведению
Врач может направить пациентку для прохождения трансвагинального УЗИ в следующих случаях:
- при болевых ощущениях внизу живота;
- воспалительных заболеваниях женских половых органов;
- патологиях мочеиспускательной системы;
- осуществлении искусственного оплодотворения;
- употреблении гормональной контрацепции, установке спирали или вагинального кольца;
- нерегулярных менструациях;
- подозрения бесплодия;
- болей во время полового акта или сразу после него.
Интравагинальное обследование также применяется для определения беременности. Этот способ более информативный, нежели стандартный трансабдоминальный осмотр и позволяет чётче увидеть картинку матки.
Преимущества метода
Внутривлагалищный способ диагностики имеет свои положительные моменты:
- доступность;
- безвредность и безопасность ультразвука для пациентки;
- не требует основательной подготовки;
- высокий уровень детализации изображения;
- осуществляется без наполнения мочевого пузыря;
- может применяться женщинам, страдающим ожирением (когда иные методы обследования реализовать невозможно).
Помимо этого, благодаря вагинальному УЗИ врач сможет детально рассмотреть шейку матки (которая плохо визуализируется при абдоминальном осмотре).
Подготовка к трансвагинальному УЗИ
Для проведения процедуры этого вида не потребуется особой подготовки.
Пациентке рекомендуется осуществить следующие действия:
- перед обследованием принять гигиенический душ;
- взять с собой одноразовую пелёнку, сухие салфетки и специальный презерватив для внутривлагалищного УЗИ (продаётся в каждой аптеке);
- за час до манипуляции нужно опустошить мочевой пузырь;
- за сутки до исследования нежелательно вступать в половой акт.
Подготовиться заранее следует женщинам, которых беспокоит повышенное газообразование. Лучше делать УЗИ после принятия лекарственных препаратов, они помогут уменьшить метеоризм (Эспумизан, Смекта).
На какой день цикла делают
Наиболее подходящее время для обследования – первые дни цикла после окончания месячных. Рекомендуется делать осмотр на 5–8 день менструального цикла. Достоверность показаний датчика будет зависеть от того, когда у пациентки была последняя овуляция. Как правило, она происходит на 12–14 день после критических дней, впоследствии состояние органов репродукции заметно меняется.
При подозрениях на эндометриоз матки (разрастание тканей эндометрия) процедуру переносят на вторую часть цикла.
Проводить трансвагинальное УЗИ при месячных не рекомендуется. Однако, определённые патологии органов малого таза (полипы, миома, небольшие кисты) можно увидеть лишь в первые дни менструации.
Как проходит процедура?
Перед обследованием женщине необходимо снять всю одежду ниже пояса. Для того чтобы УЗИ органов малого таза принесло меньше дискомфорта, нужно позаботиться о форме одежды (прийти на осмотр в юбке или платье).
Процедура осуществляется следующим образом:
- Женщина располагается на кушетке лёжа на спине. При этом нужно согнуть ноги и немного развести их в коленях.
- Далее врач надевает на датчик презерватив и смазывает его специальным гелем. Он поможет устранить воздух между внутренними органами и устройством, а также поспособствует лучшему проникновению.
- На экране отображаются репродуктивные органы, а врач озвучивает данные.
В процессе реализации процедуры принимает участие медсестра, она фиксирует результаты исследования в протокол.
При отсутствии резких движений, гинекологическое УЗИ проводится не больно и не сопровождается другими неприятными ощущениями.
Фотогалерея
Введение устройства УЗ датчик Непосредственное проведение процедуры
Что показывает вагинальное УЗИ?
Интравагинальное обследование может показать следующие состояния и заболевания:
- злокачественные и доброкачественные опухоли репродуктивных органов;
- миому матки (новообразование в мышечном слое такого женского полового органа);
- жидкость в области малого таза;
- эндометриоз;
- полный или частичный пузырный занос;
- кровь, гнойные образования в трубах матки;
- воспалительные процессы.
Расшифровка результатов
Эта процедура проводится специалистом, который по окончании манипуляции предоставит пациентке результаты и проведёт консультацию по сопоставлению их с показателями нормы.
Таблица норм УЗИ внутренних органов
| Параметр | Норма эхо-картины | Симптом патологии |
| Размер яичников | Длина: 20–25 мм.Ширина:12–15 мм.Толщина: до 12 мм.Объем: до 4 куб. см.Гладкие и чёткие контуры | Увеличенные размеры яичников, а также их неровные контуры могут свидетельствовать о поликистозе, врождённой аномалии развития, онкологических процессах. |
| Положение матки и её размер | Длина: 16–62 мм.Ширина: 15–60 мм.Толщина: 12–48 мм.У девушек не живущих половой жизнью, а также у женщин в период менопаузы, матка имеет меньшие размеры.У рожавших женщин размер орган будет большего размера.Контуры органа должны быть ровными и гладкими.Матка имеет перегиб спереди или слегка сзади. | Увеличенные размеры матки и размытые контуры могут наблюдаться при различных воспалительных заболеваниях.Бугристость и уплотнение органа свидетельствует о патологиях онкологического характера.Неверное расположение органа может быть причиной бесплодия или прерывания беременности (самовольного). |
| Поверхность шейки матки | Чёткие контуры и гладкая поверхность | Размытость контуров свидетельствует о врождённых аномалиях или воспалении. |
| Маточные трубы | Не визуализируются | Утолщение стенок, увеличение диаметра маточных труб, скопление жидкости наблюдается при внематочной беременности или воспалении. |
| Свободная жидкость | Присутствует в небольшом количестве за маткой при овуляции | Большой объём жидкости является признаком воспалительного процесса. |
УЗИ матки и придатков
Данное исследование представляет собой сканирование:
- полостей вагины;
- матки;
- яичников;
- фаллопиевых труб.
Такой метод диагностики позволяет определить следующие патологии:
- аднексит (воспаление придатков и матки);
- фибромиому;
- лейомиому (доброкачественные опухоли);
- новообразования на шейке матки;
- рак яичников.
УЗИ мочевого пузыря
Это исследование используется как альтернатива пальпации или катетеризации (введение специального медицинского инструмента через мочеиспускательную систему, что осуществляется в различных целях).
Показания для ультразвукового обследования мочевого пузыря могут быть следующие:
- учащённое мочеиспускание или его задержка;
- кровь в моче или выявление эритроцитов;
- цистит;
- различные травмы органа.
УЗИ органов малого таза
Является комплексным обследованием, в процессе которого врач на своё усмотрение определяет необходимость осмотра того или иного органа. Интравагинальное УЗИ анатомического пространства может проводиться с допплерографией. Этот метод позволяет выявить нарушения сосудов (тазовых) и более детально показать изображение иных патологических процессов.
Трансвагинальное УЗИ при беременности
Такой метод обследование широко используется в акушерстве и позволяет вывести изображение матки и плода на монитор экрана и сделать снимок. Трансвагинальное ультразвуковое исследование отражает особенности развития ребёнка. Как правило, врач назначает беременной процедуру сканирования в первом триместре.
Общими показаниями для назначения интравагинального УЗИ на ранних сроках вынашивания малыша являются следующие:
- необходимость установления факта оплодотворения;
- контроль за развитием плода;
- исследование околоматочного пространства;
- выявление возможных угроз вынашивания.
Трансвагинально или трансабдоминально?
Определиться с методом обследования поможет лечащий врач. Благодаря уникальной технологии, интравагинальная диагностика значительно превосходит исследование, проводящееся через стенки брюшной полости. Кроме того, специалист может направить пациентку на вагинальное УЗИ, если у неё на животе имеются спайки послеоперационного характера.
Как часто можно делать?
В профилактических целях к прохождению влагалищного УЗИ следует готовиться не реже 1 раза в год.
Что касается периода беременности, то этот способ ультразвукового обследования позволяется осуществлять до двенадцатой недели. Доктор может назначить повторное проведение процедуры для определения состояния здоровья женщины или исключения признаков замершего плода. Трансвагинальное исследование совершенно безопасно для организма матери и ребёнка.
Противопоказания и осложнения
Нельзя позволять врачам осуществлять внутривлагалищное УЗИ девушкам, не живущим половой жизнью. В таком случае рекомендуется проводить обследование органов малого таза только двумя способами: трансабдоминально или трансректально (через прямую кишку). Кроме этого, обследование данного типа запрещается осуществлять во второй или третий триместр беременности.
Реализация процедуры не сопровождается какими-либо осложнениями. В случае появления выделений различного характера рекомендуется посетить специалиста.
Уход после процедуры
Многие пациентки после внутривлагалищного УЗИ спешат спринцеваться. Однако, без назначения врача никаких дополнительных гигиенических процедур проводить не следует.
Сколько стоит процедура?
| Регион | Стоимость | Фирма |
| Москва | от 1300 р. | «Клиника №1» |
| Челябинск | от 700 р. | «Диагно’Z» |
| Краснодар | от 800 р. | Клиника Городская |
| Санкт-Петербург | от 900 р. | СМ-Клиника |
| Уфа | от 500 р. | «Аймед» |
Квалифицированный специалист расскажет об основных показаниях к проведению УЗИ органов малого таза. Калужской Клиникой Боли.
Источник: https://hromosoma.com/uzy/transvaginalnoe-uzi-30189/
Чем хорош метод трансвагинального (вагинального) УЗИ органов малого таза: показания, проведение, расшифровка
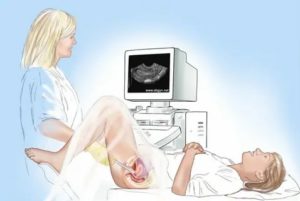
Трансвагинальное УЗИ – метод обследования женских органов, сочетающий в себе высокую информативность, безопасность и безболезненность. Трансвагинальная ультразвуковая диагностика (по-другому вагинальное УЗИ) проводится влагалищным датчиком. Это позволяет более качественно, в сравнении с абдоминальным УЗИ, осмотреть органы малого таза.
Что показывает диагностика влагалищным датчиком?
Разберемся, что же такое трансвагинальное УЗИ. С латинского языка слово «трансвагинально» переводится – через влагалище. Из названия понятно, что датчик вводят во влагалище женщины.
Вагинальный датчик имеет длину в пределах 12 см и толщину не более 3 см, поэтому болевых ощущений не вызывает. Возможен некоторый дискомфорт при повышенной чувствительность женщины. Исключение составляют усиливающиеся при надавливании боли при воспалительных процессах, травмах, поздних стадиях онкозаболеваний.
На конце вагинального датчика имеется пункционная игла. Ее применяют при необходимости пункционной биопсии под ультразвуковым контролем.
При трансвагинальном УЗИ женских органов врач видит на мониторе:
- состояние и размеры органов малого таза (матки, яичников, маточных труб);
- расположение и подвижность органов;
- наличие новообразований;
- воспалительные признаки;
- беременность.
Трансвагинальное сканирование позволяет выявить беременность и гинекологические патологии. Вагинальный датчик проводит эхо-сигналы через стенку влагалища, что способствует более качественно осмотреть женские органы. Это главное преимущество трансвагинального метода в сравнении с абдоминальным.
Смотрите видео про вагинальное УЗИ органов малого таза у женщин:
Показания
Проведение трансвагинального исследования показано при следующих обстоятельствах:
- скрининг в первом триместре беременности;
- профилактический осмотр женщин, живущих половой жизнью, а также в менопаузу;
- нерегулярность или отсутствие менструаций;
- нарушение объема менструаций (обильные или скудные);
- межменструальные кровотечения;
- боль внизу живота во время месячных и вне их;
- контроль лечения гинекологических болезней;
- бесплодие;
- заболевания молочных желез;
- урологические заболевания.
Как подготовиться к трансвагинальному исследованию?
Самые распространенные вопросы, которые беспокоят женщин: можно ли заниматься сексом перед трансвагинальным УЗИ, можно ли есть и пить перед обследованием, можно ли делать УЗИ при месячных.
Данная процедура не требует особой подготовки. Ее можно выполнять во время месячных, но желательно на 5–7 день цикла. Принимать пищу и пить можно, но лучше избегать продуктов, которые вызывают газообразование. При метеоризме рекомендуется предварительно принять «Эспумизан» или «Смекту».
Секс перед УЗИ разрешен только с презервативом, чтобы избежать скопления мужских выделений во влагалище.
Непосредственно перед УЗИ достаточно опорожнить мочевой пузырь, провести гигиенические процедуры наружных половых органов.
Как проводится ТВУЗИ?
Ультразвуковой трансвагинальный метод исследования женских органов назначают на определенные дни менструального цикла. В зависимости от показаний к диагностике следует учитывать дни цикла, когда лучше делать трансвагинальное УЗИ.
Как правило, трансвагинальное УЗИ проводят на 5–7 день цикла, т. е. сразу после месячных. В эти дни женские органы визуализируются лучше всего. При некоторых патологиях (эндометриоз, оценка состояния желтого тела) УЗИ проводят во второй половине цикла.
Мониторинг роста и количества фолликулов проводят с помощью серии трансвагинальных исследований, выполненных несколько раз за один менструальный цикл. Фолликулометрия рекомендована на этапе подготовки к беременности или при невозможности забеременеть.
При постоянном отсутствии месячных, а также при внезапно возникших симптомах гинекологической патологии УЗИ проводят в любой день.На какой день цикла и как часто делать УЗИ – определяет лечащий врач. Это позволяет получить максимально точные результаты при подозрении на ту или иную патологию.
Методика проведения трансвагинального УЗИ:
- Женщина раздевается ниже пояса, располагается на кушетке. Идеальное положение для обследования: лежа на спине с согнутыми и разведенными в стороны коленями (поза бабочки).
- На датчик надевается презерватив для профилактики инфекционного заражения. Затем наносится гель для УЗИ. Он улучшает проникновение во влагалище, а также улучшает визуализацию за счет устранения воздушной прослойки.
- Женщину просят расслабить мышцы промежности. Датчик вводят во влагалище, предварительно раздвинув половые губы.
- Датчик осторожно вращают, чтобы провести тщательный осмотр всех органов малого таза.
- Врач фиксирует полученные данные, сохраняет важные изображения, выдает заключение.
Презерватив является обязательным условием при проведении трансвагинального ультразвукового исследования. Даже если вы не принесли его с собой, не переживайте – врач обязательно всегда имеет в наличии средство защиты от инфекций.
При трансвагинальном УЗИ можно много чем заразиться только в том случае, если УЗИ проводится без презерватива. Но в сейчас такое нигде не практикуют: вам скорее откажут в исследовании, чем подвергнут риску заражения. Защитные насадки для трансвагинального УЗИ доступны по цене и продаются во всех аптеках.
Порядок проведения внутривагинального УЗИ смотрите на видео:
Твузи при беременности
Трансвагинальное УЗИ у беременных выполняется на первом скрининговом обследовании в первом триместре. Диагностика требует умеренного наполнения мочевого пузыря. Для это нужно выпить 0,5 л воды за 1 час до обследования. Методика проведения не отличается от обычной.
На ранних сроках беременности врач определяет наличие плодного яйца, место его прикрепления, тонус матки, состояние шейки матки, толщину хориона (предшественника плаценты), угрозу его отслойки.
В последующих триместрах беременности исследование проводят через переднюю брюшную стенку, чтобы не спровоцировать угрозу прерывания.
Нормальные показатели при исследовании
В заключении трансвагинального УЗИ указываются ультразвуковые признаки выявленной патологии, а уже окончательный диагноз устанавливает акушер-гинеколог. Нормальные результаты обычно обозначают так: «УЗ-признаков патологии органов малого таза не выявлено».
Отдельно идет беременность. При нормально протекающей беременности матка в нормотонусе, увеличена в соответствии со сроком, признаков отслойки хориона не наблюдается. На сроке 5–6 недель становится слышно сердцебиение эмбриона.
Нормальным считается уменьшение размеров органов репродуктивной системы после наступления климакса. Это естественные возрастные изменения организма.
Матка
Здоровая матка имеет ровные и четкие контуры, однородную эхогенность, наклонена кпереди (anteflexio) либо кзади (retroflexio). Второй вариант наклона матки создает трудности при зачатии и вынашивании беременности. Возможны болезненные менструации, склонность к запорам.
Размеры небеременной матки у женщин репродуктивного возраста:
- длина: 70 мм;
- ширина: 60 мм;
- передне-задний размер: 40–42 мм.
Полость матки в норме однородная с четкими ровными краями, без патологических новообразований. Толщина эндометрия (внутреннего слоя матки) зависит от менструального цикла:
- 3–4 дни цикла: менее 3 мм;
- на 5–7 дни: в пределах 3–6 мм;
- на 11–14 дни: около 8–15 мм;
- на 15–19 дни: до 10–16 мм;
- накануне месячных: не более 10–20 мм;
- децидуализация эндометрия – возможная беременность.
Шейка матки
Здоровая шейка матки имеет однородную эхоструктуру без патологических включений. Канал шейки матки в диаметре до 3 мм, содержит слизь однородной эхоструктуры. Оба зева шейки матки (наружный, внутренний) закрыты.
Размеры шейки матки при трансвагинальном исследовании:
- длина: 35–40 мм;
- передне-задний размер: 2,5–3 мм.
Яичники
Располагаются яичники по бокам от матки, чуть позади нее, соединены с ней фаллопиевыми трубами. Яичники имеют однородную эхоструктуру с небольшими участками фиброза, четкие контуры, бугристую поверхность за счет наличия фолликулов. Нормой считается небольшое различие в размерах правого и левого яичников на УЗИ.
Размеры:
- длина: 20–37 мм;
- ширина: 18–30 мм;
- толщина: 16–22 мм;
- объем: 4–10 куб. см
В зависимости от дня цикла количество и размеры фолликулов варьируют. В первую половину цикла имеется до 10 фолликулов диаметром менее 6 мм и 1 доминантный. Максимальный размер доминантного фолликула перед овуляцией – 20 мм.
Во вторую фазу цикла на месте лопнувшего фолликула определяется желтое тело, которое уменьшается с 25–27 мм до полного исчезновения к моменту менструаций.
Фаллопиевы трубы
Неизмененные маточные (фаллопиевы) трубы при трансвагинальном УЗИ не визуализируются.
Свободная жидкость
В первые дни после разрыва доминантного фолликула в позадиматочном пространстве скапливается небольшой объем свободной жидкости. Это считается нормой. Свободной жидкости в другие дни быть не должно.
Отклонения от нормы
При наличии отклонений от нормы потребуется расшифровка трансвагинального УЗИ. Изменения эхогенности, размеров, контуров, появление новообразований – свидетельствуют о наличии женских заболеваний. УЗ-признаки гинекологической патологии:
- Киста яичника – округлое образование с наличием жидкости.
- Сальпингоофорит (воспаление придатков) – увеличенные яичники, маточные трубы визуализируются, утолщены. Контуры придатков размытые, подвижность ограничена, область исследования болезненна при надавливании датчиком.
- Миома матки – увеличение органа, нарушены контуры, визуализируется гиперэхогенный узел.
- Эндометриоз матки (аденомиоз) – неравномерная толщина эндометрия, зазубренность контуров, неоднородная эхоструктура.
- Эндометриоз других женских органов – неоднородная эхоструктура, УЗ-признаки «пузырьков».
- Эндометрит (воспаление эндометрия) – утолщение, отечность, неоднородная структура, размытые контуры эндометрия, гиперэхогенные включения.
- Новообразования (полипы, рак) – объемные образования с повышенной эхогенностью, деформация контуров и увеличение органа. Злокачественные опухоли часто сопровождаются отечностью тканей.
- Патологическая жидкость в малом тазу – УЗ-признаки скопления жидкости (крови, гноя) в позадиматочном пространстве.
- Патологическая беременность – расположение плодного яйца за пределами тела матки (яичники, шейка матки, трубы), отслоение нормально расположенного хориона.
- Трофобластическая болезнь (хорионэпителиома, пузырный занос) – гомогенная мелкозернистая масса (симптом «снежной бури»), возможна визуализация эмбриона с поврежденным хорионом. Определяется на фоне признаков беременности.
Если обобщить эхо-признаки, то получится, что:
- признаками воспаления являются незначительное увеличение, неоднородная структура органа, повышение эхогенности, размытые контуры, наличие жидкости позади матки;
- признаками доброкачественных или злокачественных новообразований являются значительное увеличение органа, неровная поверхность, гиперэхогенность, наличие жидкости позади матки;
- признаками нормальной беременности являются увеличенные размеры тела матки с наличием плодного яйца или эмбриона, контуры матки ровные, четкие.
Противопоказания
Трансвагинальная ультразвуковая диагностика запрещена:
- у беременных, начиная со второго триместра беременности (риск угрозы прерывания);
- у девственниц (риск повреждения девственной плевы);
- в стадию обострения психических заболеваний (ввиду невозможности контакта с женщиной).
Стоимость ТВУЗИ
Трансвагинальная ультразвуковая диагностика заболеваний женских органов стоит в среднем 1000–1500 р. Стоимость транвлагалищного УЗИ зависит от региона и клиники.
Средние цены на УЗИ органов малого таза интравагинальным способом:
Т. к. трансвагинальное УЗИ доступное, безопасное и информативное исследование, его можно выполнять несколько раз за один менструальный цикл. Это позволяет отследить динамику изменений в органах малого таза (контроль эффективности лечения, отслеживание характера роста кист, динамика роста плодного яйца при беременности).
Делитесь статьей с подругами в соцсетях, она может быть актуальна для них именно сейчас. Расскажите о вашем знакомстве с трансвагинальным УЗИ. Будьте здоровы. Всего доброго.
Источник: https://uziman.ru/mochepolovaya/transvaginalnoe-ultrazvukovoe-issledovanie
