Серозный папиллярный рак яичников
Содержание
Серозно папиллярный рак яичника
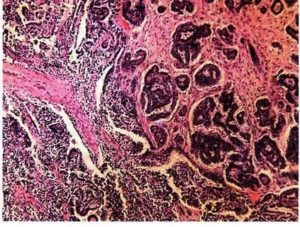
Экстраовариальный серозный рак сравнили с гомологичными опухолями яичников тех же стадий и степеней дифференцировки. Fromm и соавт. сообщили о 74 пациентках с серозно-папиллярным раком брюшины; средний возраст на момент диагностики составил 57 лет; большинство женщин принадлежали к белой расе. Клиническая картина была сходна с раком яичника (РЯ).
Клинические ответы на химиотерапию (XT) отмечены у 64 % пациенток: у 41 % — частичные и 23 % — полные. У 33 % женщин выполнили диагностическую лапаротомию «second-look» и у 27 % признаков заболевания не обнаружили. Медиана выживаемости всей группы больных равнялась 24 мес. Dalrymple представил 31 случай экстраовариального серозно-папиллярного рака брюшины.
Медиана выживаемости составила 11,3 мес, а у пациенток с эквивалентными первичными опухолями яичников — 13,5 мес. В Roswell Park Cancer Institute наблюдали 73 пациентки с эктраовариальным раком брюшины.
Более чем у 95 % была III или IV стадия заболевания, повышенный уровень СА-125 — у 95 % и асцит — у 80 %.
Оптимальное уменьшение объема опухоли выполнили примерно в 2/3 случаев, большинство больных получили химиотерапию (XT) на основе препаратов платины.
Общая выживаемость составила приблизительно 2 года, у пациенток с III стадией медиана выживаемости равнялась 29 мес, а при IV стадии — всего лишь 15 мес.
При оптимальном уменьшении объема опухоли медиана выживаемости составила 40 мес, при субоптимальной резекции — 19 мес.
По данным многофакторного анализа, общая выживаемость зависела только от общего состояния больной и оптимального уменьшения объема опухоли.Интересно отметить, что у 10 женщин в анамнезе была овариэктомия. В исследовании GOG выявлена такая же частота объективного ответа на фоне применения цисплатина и циклофосфамида, как и при серозно-папиллярном раке яичников (РЯ).
Наш опыт также подтверждает эти данные: реакции на химиотерапию (XT) при экстраовариальном раке брюшины и серозно-папиллярном раке яичников (РЯ) аналогичные.
Учитывая сходные характеристики этих двух нозологических форм, GOG включает пациенток с экстраовариальный раком брюшины в протоколы лечения рака яичников (РЯ).
Результаты определения уровня СА-125 также идентичны в двух группах больных.
Считают, что у пациенток с наследственной предрасположенностью к раку яичника (РЯ) экстраовариальный рак брюшины должен встречаться чаще.
По данным Piver, экстраовариальный рак брюшины после профилактической овариэктомии развился почти у 2 % женщин из группы высокого риска наследственного раке яичника (РЯ); такая заболеваемость в 10 раз превышает показатели в общей популяции.
Частота мутаций BRCA1 увеличена у одинакового числа пациенток с экстраовариальным и первичным раком яичника (РЯ).
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.Выделяют три вида рака яичников: первичный, метастатический и вторичный. Первичный отличается тем, что поражает сразу два яичника. Опухоль имеет бугристую поверхность, довольно плотная, обычно небольшая или средняя. Морфологическая структура – железистый рак, который основывается на очагах плоского эпителия. Обычно поражает женщин до 30 лет.
Метастатический возникает, если женщина уже больна на любой вид рака, особенно на рак желудка. Оттуда канцерогенные клетки приносятся через поток крови. Он очень быстро развивается и является более злокачественным. Обычно происходит сразу поражение двух яичников. Образуются плотные бугристые язвы.
Вторичный рак яичников развивается от кист – доброкачественных образований различного размера. В них находится большое количество жидкости слизистой формы. Доброкачественная опухоль перерастает в злокачественную, если внутри кист появляются папиллярные разрастания.
Очень редким видом рака яичников считается гранулезоклеточный, светлоклеточный, аденобластома, опухоль Бреннера, дисгерминома, стромальная опухоль, тератокастрома.
Серозный рак яичников
Серозный рак яичников – это большое скопление злокачественных новообразований, которые развиваются из эпителия. То есть, опухоль появляется из тех эпителиальных тканей, которые озлокачествелись или переродились. На сегодняшний день причину такого процесса пока не нашли. Существует, однако, три теории, которые были выдвинуты онкологами:
- Опухоль образуется из покровного эпителия, то есть те ткани, которые находятся на поверхности яичников, перерождаются.
- Из-за рудиментарных остатков первичных половых органов, которые остались после того, как в женском организме сформировались стандартные органы.
- Занесенный эпителий, который приходит в яичники из матки или маточных труб.
Источник: https://o-kak.ru/serozno-papilljarnyj-rak-jaichnika/
Рак яичников у женщин (цистаденокарцинома, эпителиальная, серозная опухоль): симптомы, признаки, код по МКБ 10, 3 стадия, ЗНО, прогноз
Рак яичников относится к распространенным заболеваниям, при котором добиться благоприятного прогноза возможно только на ранних стадиях развития заболевания. Болезнь развивается быстро, что усложняет своевременное лечение.
Общее представление о заболевании
Яичники – парный орган репродуктивной системы женщины. Они вырабатывают особые гормоны и участвуют в процессе созревания яйцеклеток.
Рак яичников у женщин, по статистическим данным, развивается до периода наступления менопаузы. Заболевание чаще диагностируется у женщин в возрасте от 40 лет.
В результате ракового поражения органы перестают синтезировать половые гормоны, что приводит к нарушению гормонального фона. Но снижение активности органов может быть обоснована возрастными изменениями. Именно поэтому риск возникновения рака яичников с возрастом значительно снижается.
Заболевание имеет код по МКБ 10 — С56. При поражении только одного органа указывают «П» или «Л» после буквенно-цифрового обозначения.
Как быстро развивается
Время развития злокачественной опухоли яичников зависит от особенностей болезни, типа рака. Патология чаще всего стремительно распространяется на окружающие ткани.
С момента возникновения до последней стадии проходит от 3 месяцев до полутора лет. В исключительных случаях болезнь может находиться на первой стадии в течение 6 месяцев и более.
Именно поэтому важно своевременно начать лечение, пока патологический процесс не затронул жизненно важные органы.
Классификация
Специальной тактики терапии при раке яичников не существует. Лечение подбирается с учетом типа заболевания. В медицине используется две классификации в соответствии с характером развития и гистологическим типом.
Первичный
Патологический процесс затрагивает оба органа практически одновременно. Опухоль представляет собой капсулу с плотной структурой.
Зачастую является наследственным раком или образуется в результате воздействия ряда внешних и внутренних факторов.
Вторичный
Данный тип злокачественного образования возникает в результате перерождения доброкачественных образований.
Причиной мутирования клеток становится воздействие негативных факторов.
Причиной развития становится наличие иного злокачественного образования, которое локализуется в другом органе. Опухоль разрастается из метастаза.
Раковые клетки проникают в яичники через кровь и лимфу. Таким образом, метастатические поражения формируются в различных органах, в том числе и правом, левом или сразу обоих яичниках.
Причиной метастатической опухоли могут стать новообразования злокачественного характера, поражающие половые органы, ЖКТ и молочные железы.В зависимости от гистологического строения в медицине выделяют несколько типов образований яичников.
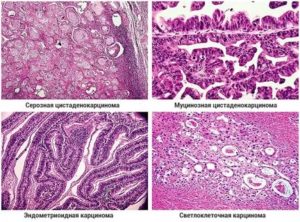
Серозный
Клетки, из которых стоит опухоль, синтезируют серозную жидкость. По своему составу она схожа с секретом, что вырабатывается эпителиальным слоем, выстилающим фаллопиевы трубы.
Серозный рак отличается высокой степенью агрессивности и стремительно распространяется сразу на оба органа.
Низкодифференцированный рак
Также опасен для жизни и здоровья. Отличается медленным ростом. Клетки злокачественной опухоли постепенно разрастаются и поражают соседние органы.
По своей структуре новообразование схоже со здоровыми клетками и при своевременном лечении без труда поддается терапии.
Муцинозный
Характеризуется формированием кисты злокачественного характера. Она заполнена слизью.
Муцинозная опухоль отличается агрессивным течением, стремительно распространяется на соседние органы. Новообразование синтезирует слизистый секрет.
Папиллярный
Считается самым распространенным типом злокачественной опухоли, локализующимся на яичниках.
По внешнему виду папиллярный рак представляет собой капсулу, поверхность которой выстлана сосочковидным эпителием. Полость заполнена жидкостью.
Эндометриоидный
Новообразование способно разрастаться до больших размеров, имеет круглую форму. Опухоль прикрепляется к слизистой яичников при помощи ножки.
Эндометриоидная опухоль отличается кистозным строением и содержит густую жидкость внутри.
Среди распространенных образований злокачественных образований диагностируют текому, карциному различного типа, аденокарциному, бластому и другие.
Причины
Специалисты полагают, что заболевание развивается в результате генетической предрасположенности. Одним из основных провоцирующих факторов является нарушение гормонального фона. Подобный процесс может быть спровоцирован в результате воздействия различных внешних и внутренних факторов.
На основе проведенных исследований, установлено, что цистоаденокарцинома и другие типы рака яичников чаще возникают у женщин, которые не рожали или страдают бесплодием.
Также ученые предполагают, что причинами развития злокачественной опухоли яичников становятся длительное применение оральных контрацептивов, аборты и выкидыши.
Также к провоцирующим факторам относятся первые поздние роды, заболевания внутренних половых органов хронического типа. При этом болезни сопровождаются воспалением.
Карцинома яичников возникает в результате перерождения доброкачественных образований.
Специалисты полагают, что частой причиной развития заболевания являются лишний вес и ожирение различной степени.
К провоцирующим факторам относятся неправильное питание, курение и употребление спиртных напитков. Все факторы оказывают на состояние внутренних половых органов негативное воздействие.Часто бластомы яичников и другие типы новообразований злокачественного характера возникают в результате перерождения доброкачественных образований.
Симптомы
Диагноз С 56 в гинекологии характеризуется ярко выраженными симптомами, но только на поздних стадиях.
На раннем этапе развития патологического процесса специфические признаки патологии не проявляются. Это значительно затрудняет диагностику. При этом могут возникать такие проявления, как слабость, повышенная утомляемость.
Женщины жалуются на несильные болезненные ощущения, локализующиеся в нижней части живота. Они возникают периодически после физических нагрузок или сексуальных контактов.
По мере увеличения опухоли повышается давление на соседние структуры, в том числе и кишечник. Это приводит к возникновению запоров.
Болезненные ощущения могут проявляться внезапно. При этом они носят внезапный характер. Подобные проявления обусловлены разрывом кисты или распространением воспалительного процесса.
Серозная аденокарцинома, аденома или другое раковое образование яичников на поздних стадиях развития сопровождается слабостью, снижением аппетита. Постепенно начинает увеличиваться объем живота, что связано с развитием асцита. У женщин наблюдаются отдышка, тошнота, рвота, частое мочеиспускание.
В результате накопления жидкости в брюшной полости начинает формироваться грыжа. Выделения из влагалища отсутствуют. Они начинают проявляться в случаях, когда патологический процесс распространяется на матку.
Если новообразование достигает значительных размеров, происходит сужение просвета, нарушается работоспособность пораженных органов. Среди признаков отмечают головные боли, головокружения.
Всасывательная способность ворсинок кишечника, в кровь начинает поступать меньшее количество питательных веществ и микроэлементов. Часто причиной летального исхода является истощение организма.
Методы диагностики
Для установления особенностей течения рака правого или левого яичника специалист проводит осмотр и устанавливает симптомы, время их возникновения.
При проведении гинекологического осмотра врач может установить наличие новообразования. Они также определяются с помощью пальпаторного исследования. Но установить образование высокой степени злокачественности или доброкачественного течения не представляется возможным.
УЗИ
Ультразвуковая диагностика относится к простым и безопасным методам исследования. С помощью УЗИ удается определить локализацию и размер новообразования.
Но методика не позволяет определить характер течения патологии.
Процедура по забору образцов тканей опухоли осуществляется с помощью специального аппарата. Биопсия осуществляется с использованием наркоза, так как болезненна.
Полученные материалы направляют на лабораторное исследование с целью определения наличия раковых клеток в составе новообразования. Также процедура позволяет определить высокодифференцированный, малодифференцированный рак.Точный диагноз устанавливается только при наличии результатов биопсии, так как это является единственным способом выявления ракового образования.
Анализы
Женщине назначается лабораторное исследование крови с целью определения наличия в крови онкомаркеров.
Также анализ позволяет выявить воспалительный процесс.
МРТ или КТ
Магнитно-резонансная и компьютерная томография являются более эффективными методами диагностики. С помощью исследований удается провести послойное сканирование тканей и определить глубину поражения.
Но при помощи МРТ или КТ не удается установить рак высокой степени злокачественности и дифференцировать его от доброкачественной опухоли.
Лечение
Основным методом терапии при диагностике рака яичников является хирургическое вмешательство. Лекарственные средства не используются, так как неэффективны.
Препараты не позволяют замедлить или полностью остановить процесс разрастания опухоли. Могут использоваться химиотерапевтические средства. Но они применяются только с целью уничтожения метастатических поражений.
Лечение рака яичников осуществляет онколог. Специалист подбирает курс терапии с учетом особенностей заболевания. Также врач расшифровывает результаты анализов и инструментальных методов исследования.
Когда болезнь находится на ранней стадии, учитывается желание женщины сохранить репродуктивную функцию.
Оперативное вмешательство
В случае выявления рака яичников чаще всего проводится резекция матки и яичников. В зависимости от распространенности патологического процесса удаляются пораженные лимфатические узлы, часть селезенки, аппендикса.
Органосохраняющая операция проводится в исключительных случаях. Но подобное хирургическое вмешательство возможно только в случаях, когда патологический процесс затрагивает эпителиальный слой органа и не распространяется на соседние структуры.
Но после проведения подобного вмешательства риск повторного развития патологии значительно высок. Именно поэтому специалисты рекомендуют проводить удаление пораженного органа.
Лучевая терапия
При установлении 3 стадии развития ракового поражения и наличия метастатических поражений назначается лучевая терапия. Радиоактивное излучение позволяет уменьшить размер новообразования и повысить эффективность терапии.
Но после лечения могут возникать различные осложнения в виде выпадения волос, слабости, тошноты, стоматита.
Курс лечения подбирается в индивидуальном порядке.
Химиотерапия
Целью применения химиотерапевтических препаратов является уменьшение размера метастатических поражений, снижение риска их дальнейшего развития, уничтожения раковых клеток.
Лекарственные средства, продолжительность их приема, дозировка и количество курсов подбираются в индивидуальном порядке. Курс терапии зависит от стадии развития заболевания, характера течения.
Самые лучшие результаты химиотерапия дает при установлении рака без прорастания капсулы в соседние органы. С целью достижения наилучшего эффекта методика сочетается с лучевой терапией.
После проведенного лечения женщина наблюдается у онколога. На протяжении первых 3 месяцев после операции регулярно проводится ультразвуковое исследование органов малого таза.Ежегодно посещать врача следует в случае, когда повторное развитие патологии не наблюдается в течение 5 лет после окончания лечения.
Прогноз
При постоянном посещении гинеколога и проведения осмотра удается установить рак яичников на начальных стадиях. Своевременно проведенное лечение позволяет в 95% случаях добиться полного выздоровления.
Если терапия осуществлялась в случаях, когда заболевание находилось на 2 стадии, от 50 до 70% женщин живут на протяжении 5 лет после оперативного вмешательства.
Согласно статистическим данным, на 3 стадии развития рака яичников, пятилетняя выживаемость составляет от 50 до 15% пациенток. Ухудшить дальнейший прогноз могут такие факторы, как асцит. Заболевание проявляется в виде скопления жидкости в брюшной полости.
То, сколько проживет человек на 4 стадии, специалисту ответить затруднительно. Предопределяющими факторами является возраст женщины, наличие осложнений, метастатических поражений, общего состояния. Но в течение пяти лет выживает в среднем не более 10% пациенток.
Профилактика
Специальных профилактических мер рака яичников не разработано. Но для снижения риска развития болезни следует соблюдать ряд правил:
- Ежегодно проходить профилактические осмотры у гинеколога.
- Своевременно лечить воспалительные заболевания внутренних половых органов.
- Регулярно заниматься сексом с одним партнером.
- Соблюдать правила интимной гигиены.
При возникновении неприятных симптомов следует своевременно обратиться к специалисту.
После проведения хирургического вмешательства женщине следует соблюдать все клинические рекомендации специалиста с целью исключения повторного развития патологии и осложнений.
Рак яичников относится к распространенным и опасным заболеваниям женской репродуктивной системы. Патология опасна для здоровья пациентки и требует незамедлительного лечения.
Но даже после проведения оперативного вмешательства по удалению опухоли остается высокий риск повторного развития заболевания. После прохождения курса терапии женщине важно соблюдать правила профилактики и регулярно посещать специалиста. Только своевременное лечение позволит избежать серьезных осложнений.Источник: https://onkologia.ru/onkoginekologiya/rak-yaichnikov/
Аденокарцинома яичника (серозная, муцинозная, папиллярная): прогноз, лечение
Карцинома яичника – одно из опаснейших заболеваний в гинекологии. Чаще всего диагностируется аденокарцинома яичников, она стоит на втором месте после рака шейки матки.
В основном врачи обнаруживают серозную аденокарциному яичников уже на запущенных стадиях, поскольку изначально это аденогенное заболевание протекает без специфических признаков.
Опухоль имеет железисто-эпителиальное строение, поэтому патологию еще именуют яичниковым железистым раком.
Иногда онкопатология поражает сразу оба яичника. Новообразование может оказывать давление на ближайшие органы, а также способствовать нарушению их функциональности. По структуре опухоль является многокамерным узлом, внутри которого расположены перегородки.
Опухолевое образование больших размеров может привести к разрыву яичника, в месте локализации. Онкопатология отличается ранним появлением метастаз и чаще формируется после сорока лет, но может поражать яичники женщин любого возраста.
Женщинам нужно знать причины рака яичников, а также его симптоматику, чтобы не пропустить начало онкопатологии.
Виды аденокарциномы
Аденокарцинома классифицируется на много разновидностей. Вид опухолевого образования зависит от его строения, степени дифференцировки, скорости роста.
Врачи могут находить в придатках женщины такие виды аденокарциномы:
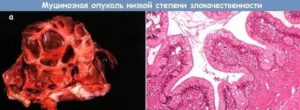
- Серозная аденокарцинома является наиболее агрессивной формой онкопатологии яичников. Новообразование данного гистологического типа отличается быстрым ростом и почти всегда поражает сразу оба органа. Патологические клетки продуцируют серозную жидкость, по составу такую же, как секрет эпителия маточных труб. В новообразовании есть многокамерные полости с кистами, а сами опухоли могут вырастать до гигантских размеров. Патология возникает преимущественно у женщин среднего возраста, рак рано метастазирует, прорастает в окружающие органы и ткани, приводит к асциту.
- Муцинозная аденокарцинома содержит в строении кистозные образования, заполненные слизью. Когда опухоль прорастает в ткани брюшной полости, метастазы активно продуцируют много слизи. Внутри новообразования находятся перегородки, формирующие камеры. Чаще диагностируется после тридцати лет и почти всегда сразу в двух яичниках.
- Папиллярная аденокарцинома протекает с наличием капсулы, внутри которой располагается эпителиальная сосочковая прослойка, а также жидкость. Это самая распространенная разновидность аденокарциномы. Особенности строения опухоли осложняют идентификацию рака, поэтому часто врачи ставят ошибочный диагноз.
- Светлоклеточный тип патологии диагностируется редко (в трех процентах от общего числа рака придатков). Отличием этой разновидности является разнообразие клеточных структур. Этот тип аденокарциномы мало изучен, но врачи отмечают, что чаще он возникает у пожилых женщин. Почти всегда опухоль формируется в одном яичнике и может достигать очень большого размера.
- Эндометриоидный тип новообразования обладает кистозным строением, внутри наполненного жидкостью коричневого цвета. Новообразование круглое, имеет плоскоклеточные очаги, растет на ножке. Такой рак поражает тридцать процентов женщин с онкологией яичника, а также почти в четверти случаев протекает параллельно с раком матки. Патология отличается замедленным ростом и часто протекает без признаков. При ранней диагностике прогноз жизни больной может быть благоприятным.
- Высокодифференцированная аденокарцинома содержит клетки, по строению почти такие же, как здоровые. Они не теряют своих функций, поэтому прогноз этого вида болезни благоприятный.
- Низкодифференцированная разновидность новообразования по клеточному строению имеет большие отличия от здоровых тканей. Опухоль развивается очень медленно, часто бессимптомно, поэтому почти всегда диагностируется только на последних стадиях развития.
Чтобы не только выявить поражение органа, но также идентифицировать патологию и принять соответствующие меры, нужно провести полное обследование.
Стадии
Онкологические заболевания также делятся по степеням развития.
Аденокарцинома яичника имеет четыре стадии:
- При первой стадии рака новообразование остается в пределах первичной локализации.
- Опухоль на втором этапе развития начинает инфильтрацию внутрь брюшной полости, но еще находится в пределах таза.
- Патология третьей степени пускает метастатические опухоли в органы, расположенные в брюшной полости, а также в регионарные лимфатические узлы.
- Во время последней степени развития онкопатологии обнаруживается множество метастаз в отдаленных органах – костях, легких, мозге.
Клиническая картина рака придатков часто бывает смазанной, поэтому онкопатология почти в половине случаев выявляется уже на третьей стадии.
Симптоматика заболевания
На ранних стадиях развития серозная аденокарцинома или другая разновидность рака репродуктивной системы протекает без признаков, что затрудняет диагностику.
Часто патология протекает параллельно с воспалением влагалища, которые сопровождаются болью внизу живота.
Сами пациентки и часто врачи не связывают эти боли с раковым новообразованием и занимаются купированием только воспалительного процесса.
Позже у больной возникают следующие признаки новообразования:
- нарушения менструального цикла;
- болезненные ощущения после секса;
- возникновение поносов или запоров;
- очень обильные или скудные менструации;
- нарастание слабости и быстрая утомляемость;
- паховый лимфаденит;
- проблемы с работой кишечника.
Признаки не специфические для рака яичников, поэтому гинекологу тяжело поставить диагноз или даже предположить наличие опухоли без полного обследования. На третьей стадии начинается асцит, при котором в брюшной полости может скапливаться до двадцати литров жидкости. Больная при этом худеет, происходит сильное истощение организма.
Диагностика
Если брать во внимание только симптоматику этой онкопатологии, то поставить диагноз невозможно.
Аденокарцинома яичника требует проведения методов современной диагностики, которые включают:
- сбор личного и семейного анамнеза;
- осмотр на гинекологическом кресле;
- УЗИ тканей яичников датчиком, который вводят во влагалище;
- биопсия опухолевых тканей и морфологическое исследование;
- разные виды томографии – МРТ, КТ, ПЭТ;
- забор крови и жидкости из брюшной полости для исследования на онкомаркеры;
- диагностическая лапароскопия.
Только проведя весь ряд диагностических мероприятий, врач может поставить точный диагноз, после чего назначить лечение в условиях стационара.
Прогноз и профилактика
Аденокарцинома яичников обладает в подавляющем числе случаев неприятным прогнозом, это связано с поздней диагностикой заболевания. Продолжительность жизни пациенток всегда зависима от того, какая стадия опухоли была при ее обнаружении, а также от реакции организма на терапию.
Пятилетняя выживаемость при постановке диагноза на начальной стадии достигает девяноста процентов. На следующей стадии выздоровление наступает у шестидесяти процентов больных раком. Третья стадия излечивается полностью не более чем у десяти – пятнадцати женщин из ста. Вылечить рак яичников на четвертой стадии невозможно.
Профилактика заболевания состоит из исключения факторов риска. Для того чтобы сократить вероятность развития аденокарциномы, нужно:
- Избегать хирургических вмешательств в репродуктивную систему и абортов.
- По возможности родить первого ребенка до тридцати лет.
- Не злоупотреблять возможностью донации яйцеклетки.
- Отказаться от вредных привычек и следить за весом.
Каждая женщина должна проходить гинекологический осмотр дважды в год, а если есть генетическая предрасположенность к раку, то чаще. Помимо осмотра на кресле, следует периодически проводить ультразвуковое исследование органов репродуктивной системы.
Источник: https://rakuhuk.ru/opuholi/adenokarcinoma-yaichnika
Серозный рак яичников: выживаемость, лечение серозного рака яичников, серозный рак яичников высокой степени злокачественности (High Grade)
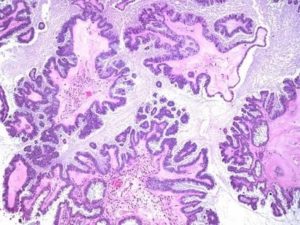
Серозный рак, или серозная карцинома яичника — наиболее распространенная (до 80%) разновидность эпителиального рака, который составляет большую часть (90%) злокачественных опухолей яичников. Чаще всего заболевание встречается у женщин старшего возраста. Примерно половине пациенток на момент установления диагноза более 63 лет.
В настоящее время рак яичников входит в десятку самых распространенных причин смертности среди женщин от онкологических заболеваний. Вероятность заболеть им в течение жизни для среднестатистической женщины составляет 1:78, а вероятность погибнуть от него — 1:108.
Зачастую опухоль яичников диагностируют на поздней стадии, так как она долго не вызывает симптомов, и не существует эффективных методов скрининга.
Причины возникновения серозной карциномы яичников
Раньше господствовала теория, согласно которой злокачественное перерождение происходит в результате повреждения поверхностного слоя яичника во время овуляции (выхода созревшей яйцеклетки). В настоящее время считается, что в большинстве случаев серозные карциномы изначально развиваются на яичниковом конце маточной трубы. Затем опухолевые клетки распространяются на яичник.
Нормальная клетка становится раковой, когда в ней происходят определенные мутации, из-за которых она перестает подчиняться общим механизмам регуляции и начинает бесконтрольно размножаться, приобретает способность распространяться в организме. Нельзя точно сказать, когда эти мутации произошли у конкретной женщины с раком яичников, и что к ним привело.
Факторами риска называют условия, которые не вызывают заболевание напрямую, но повышают вероятность его развития. Они могут быть связаны с полом, возрастом, наследственностью, образом жизни или внешними воздействиями.
Известные на данный момент факторы риска рака яичников:
- Возраст. Карцинома яичника чаще всего возникают после менопаузы. Их редко диагностируют у женщин младше 40 лет.
- Ожирение. Разделите свой вес в килограммах на квадрат роста в метрах. Если получилось больше 30, ваши риски рака яичников повышены.
- История беременностей. Серозный рак яичников чаще диагностируют у женщин, которые никогда не беременели или решили впервые завести ребенка после 35 лет.
- Заместительная гормональная терапия в постменопаузе. Риски повышены у женщин, которые принимают только препараты эстрогенов. Комбинация эстрогенов и прогестерона более безопасна.
- Семейный анамнез. Риски женщины повышены, если у ее близких родственников был диагностирован рак яичников, молочной железы, толстой или прямой кишки.
- Генетические дефекты. Некоторые наследственные мутации, передающиеся от родителей детям, связаны с наследственными синдромами, при которых повышен риск рака яичников.
- Курение.
Не доказана роль таких факторов, как повышенный уровень мужских половых гормонов (андрогенов), применение талька на область половых органов, особенности питания.
Беременность, кормление грудью и прием оральных контрацептивов относят к факторам, снижающим риск развития карциномы яичников.
Классификация и стадии развития серозной карциномы яичников
Ранее серозные карциномы яичников, в зависимости от степени злокачественности, делили на три класса — их так и обозначали: 1, 2 и 3. В 2014 году эксперты Всемирной организации здравоохранения опубликовали классификацию, согласно которой серозный рак делят на два типа:
- I тип — серозные карциномы низкой степени злокачественности. Они медленно растут. Обычно сначала развивается доброкачественное новообразование — серозная цистаденома. Затем она трансформируется в пограничную опухоль, и впоследствии происходит озлокачествление. В опухолях I типа часто обнаруживают мутации генов KRAS и BRAF.
- II тип — серозные карциномы высокой степени злокачественности. Они ведут себя более агрессивно, быстро растут. Лечить их очень сложно из-за того, что они часто становятся устойчивы к противоопухолевым препаратам (развивается резистентность), рецидивируют. В таких опухолях нередко отмечаются мутации гена TP53, инактивация гена BRCA1/2.
Классификация по стадиям
Для определения стадии серозной карциномы используют общепринятую международную систему TNM. Буквой T обозначают характеристики первичной опухоли, ее размеры, прорастание за пределы яичников:
- T1: опухоль ограничена одним (T1a) или обеими (T1b) яичниками, при этом может иметь место разрыв капсулы, разрастания опухоли на поверхность яичника, присутствие опухолевых клеток в жидкости, которая находится в брюшной полости (T1c).
- T2: опухоль прорастает в матку, маточные трубы (T2a), или в другие органы таза (T2b), при этом опухолевые клетки могут присутствовать в жидкости в брюшной полости (T2c).
- T3: микроскопические метастазы в брюшине (T3a), или крупные метастазы в брюшине до 2 см (T3b), или метастазы в брюшине более 2 см (T3c).
Буква N обозначает наличие (N1) или отсутствие (N0) очагов в регионарных лимфатических узлах, буква M — наличие (M1) или отсутствие (M0) отдаленных метастазов.
Метастаз серозной карциномы яичника high-grade
Симптомы и проявления серозной карциномы яичников
Злокачественные опухоли яичников долго протекают бессимптомно. Даже после того как раковые клетки распространились в организме, часто клиническая картина бывает неясна, и серозный рак удается диагностировать не сразу. В итоге до 80% опухолей выявляют на поздних стадиях.
Распространенные симптомы серозного рака яичников неспецифичны, они встречаются при многих других заболеваниях, не связанных со злокачественными опухолями. Эти проявления должны насторожить, если они стойкие, беспокоят в течение длительного времени или возникали более 12 раз за последний месяц:
- Вздутие живота.
- Боли в животе, в области таза.
- Быстрое насыщение во время приема пищи.
- Частые мочеиспускания, императивные позывы — когда возникает сильное желание немедленно помочиться.
Время возникновения симптомов не связано со стадией рака яичников и вариабельно у разных женщин. В одних случаях жалобы появляются на ранних стадиях, а в других женщину ничего не беспокоит, даже когда опухоль проросла в соседние органы и метастазировала.
Другие возможные проявления серозной карциномы: повышенная утомляемость, боли в пояснице, болезненность во время секса, запоры, расстройства месячных (нерегулярные, обильные), беспричинная потеря веса.
Если любые симптомы сохраняются в течение длительного времени, нужно провериться у гинеколога!
Диагностика серозной карциномы яичников
Обычно, если женщина обращается к врачу с симптомами, которые могут быть вызваны патологиями яичников, в первую очередь назначают ультразвуковое исследование, потому что это простой, доступный, недорогой, безопасный и в то же время весьма информативный метод диагностики. УЗИ помогает оценить размеры и внутреннюю структуру яичника, обнаружить патологические образования, отличить плотные опухоли от кист (патологических полостей с жидкостью).
Единственный способ разобраться, является ли обнаруженная опухоль злокачественной или доброкачественной — провести биопсию. При раке яичника материал для исследования обычно получают в ходе хирургического удаления опухоли.
Реже прибегают к диагностической лапароскопии или биопсии с помощью иглы, введенной в яичник через кожу. Если у женщины обнаружена жидкость в животе — асцит, — проводят лапароцентез.
Асцитическую жидкость выводят через прокол и отправляют на цитологическое исследование.
Обследование при подозрении на серозную карциному яичника обязательно должно включать общие анализы мочи и крови, коагулограмму (исследование свертываемости крови), биохимический анализ крови для оценки функции печени и почек, анализ на онкомаркер СА125. Если женщина старше 40 лет, в крови исследуют уровень альфа-фетопроотеина и хорионического гонадотропина, это помогает исключить другие типы злокачественных опухолей яичников.
Проводят гастроскопию, колоноскопию, УЗИ молочных желез.
После того как злокачественная опухоль яичников обнаружена, нужно оценить ее размеры, расположение, проверить, прорастает ли она в соседние органы, есть ли поражение регионарных лимфатических узлов и отдаленные метастазы. В этом помогают такие методы диагностики, как:
- Компьютерная томография.
- Рентгенография грудной клетки.
- Позитронно-эмиссионная томография.
- Диагностическая лапароскопия.
Лечение серозной карциномы яичников
Обычно лечение начинают с хирургического вмешательства. Дальнейшую тактику врач определяет по результатам операции.
Хирургическое лечение
Операция при раке яичников преследует две цели: максимально удалить опухоль и уточнить ее стадию.
Практически всегда начинают с того, что у женщины удаляют матку (проводят экстирпацию) с маточными трубами и яичниками, большой сальник и лимфатические узлы, которые могут быть поражены опухолевым процессом. Удаленные новообразования отправляют на гистологическое, цитологическое исследование.
Также хирурги проводят смывы из брюшной полости: промывают ее физиологическим раствором и отправляют его на цитологию. Если в брюшной полости присутствует жидкость, она также должна быть подвергнута анализу.
В редких случаях, у молодых женщин с раком на ранней стадии, может быть проведена органосохраняющая операция.После того как хирург удаляет матку с яичниками, беременность в дальнейшем становится невозможной, у женщины наступает менопауза.
Лечение канцероматоза брюшины при раке яичников методом HIPEC
Одно из самых опасных осложнений рака яичников — канцероматоз брюшины. Это состояние, при котором раковые клетки распространяются по поверхности внутренней оболочки брюшной полости — брюшине. При этом прогноз резко ухудшается.
До недавнего времени не было эффективных способов борьбы с этим осложнением. Во время операции хирург не может удалить мелкие очаги, и из-за них происходит рецидив. При внутривенном и интраперитонеальном (внутрь брюшной полости) введении химиопрепараты плохо проникают в опухолевую ткань.
В настоящее время для борьбы с канцероматозом брюшины при раке яичников применяется HIPEC — гипертермическая интраперитонеальная химиотерапия. Хирурги удаляют в брюшной полости все крупные опухолевые очаги, а затем ее промывают раствором химиопрепаратов, подогретым до 41-42 градусов. Высокая температура повреждает опухолевые клетки и повышает эффективность химиопрепаратов.
Преимущества HIPEC по сравнению с классическими методами лечения доказаны во многих клинических исследованиях. Этот метод подходит в случае, когда всем крупные опухоли можно удалить хирургически, если нет отдаленных метастазов, и если женщина может перенести операцию по состоянию здоровья.
С 2018 года HIPEC проводится в Европейской клинике. Наши доктора проходили стажировку под руководством ведущих специалистов в Израиле.
Профилактика возникновения серозной карциномы яичников
У большинства женщин есть несколько факторов риска, связанных с эпителиальным раком яичников. Но это не означает, что все они непременно заболеют. Некоторые меры помогают снизить риск:
- Поддержание нормального веса и отказ от вредных привычек.
- Прием оральных контрацептивов. Исследования показали, что, если женщина принимает их в течение 5 лет, ее риски развития опухолей яичников снижаются на 50%. Но стоит помнить, что эти препараты имеют некоторые побочные эффекты, в том числе немного повышают риск рака молочной железы.
- В постменопаузе нужно с осторожностью относиться к применению заместительной гормональной терапии.
- Беременность и роды до 35 лет способствуют снижению риска.
- Сильно снизить риски помогает перевязка маточных труб и удаление матки с придатками. Но такие операции не стоит выполнять только ради профилактики рака, к ним должны быть обоснованные показания.
Если в вашей семье часто были случаи рака яичника, стоит получить консультацию клинического генетика. Возможно, вы являетесь носительницей генетических дефектов, которые повышают риски.
Источник: https://www.euroonco.ru/oncology/onkoginekology/rak-yaichnikov/seroznaya-kartsinoma-yaichnikov
