Пазопаниб при раке яичников
Содержание
Лечение рака яичников у женщин на 1-4 стадии, что делать, таргетные препараты

Рак яичника у женщин – это онкологическое заболевание, требующее незамедлительного лечения.
В большинстве случаев назначается комплексная терапия, выбор которой основывается на результатах диагностического обследования больной.
При выборе тактики проведения терапевтических мероприятий необходимо основное внимание обращать на степень течения и распространенность злокачественного новообразования, возраст и общее состояние пациентки.
В современной медицине применяется одновременно несколько методов, при помощи которых лечится раковая опухоль яичника.
Хирургическое вмешательство является одной из наиболее востребованных методик в лечении рака вне зависимости от стадии онкозаболевания.
Основная задача операции заключается в том, чтобы максимально полно удалить злокачественную опухоль. Чаще всего используется радикальное удаление. Как правило, это гистерэтомия с иссечением придатков.
На поверхности полости брюшины делают разрез. Через него осуществляется удаление пораженных яичников, маточного тела, большого сальника и фаллопиевых труб. Применение таких мер позволяет максимально снизить вероятность повторного формирования новообразования.Если онкологический процесс диагностируется в начале своего развития, а женщина желает сохранить репродуктивную функцию, то специалисты принимают решение, если это возможно, о проведении оперативного вмешательства с сохранением здорового яичника. Однако необходимо помнить, что подобная тактика повышает риски рецидивов болезни.
В случае когда опухоль выявляется на второй и более поздних стадиях в ходе операции удалению подвергаются яичники, придатки, матка и большой сальник. Благодаря таким мерам удается продлить сроки жизни больной и предотвратить распространение метастазов.
В ходе оперативного вмешательства в обязательном порядке проводят биопсию. Это процедура, позволяющая сделать забор патологического биоматериала для дальнейшего его исследования с целью установления характера опухоли.
При лечении рака яичников 3 стадии, когда отсутствует процесс метастазирования, также возможно проведение лимфаденэктомии, когда, кроме пораженного органа, иссекается часть забрюшинных лимфатических узлов.
Если опухоль является неоперабельной, что бывает при 4 стадии онкологического заболевания, когда метастазы начинают распространяться на рядом расположенные анатомические структуры, то выбирается другая тактика лечения.
Это процедура, метод которой заключается в применении противоопухолевых препаратов, действие которых направлено на подавление роста и дальнейшего распространения раковых клеток.
В большинстве случаев химиотерапию используют в качестве вспомогательного лечения после хирургического вмешательства или если операция по каким-либо причинам не может быть проведена.
Химиотерапевтическое лечение может быть двух видов.
Неадьювантная
Проводят перед удалением злокачественного образования. цель – уменьшить объемы опухоли, что позволит получить наиболее максимальный эффект от хирургического вмешательства. Проводят химиотерапию маленькими курсами.
Адьювантная
Назначается после операции. Длительность лечения во многом будет зависеть от стадии онкопроцесса и типа рака. Другими словами, чем выше риск повторного развития болезни, тем агрессивнее схема терапевтического лечения.
Химиотерапия может проводиться одним или одновременно несколькими препаратами. Наиболее распространенными являются такие противоопухолевые средства, как Циспатин, Адриабластин, Циклофосфан, Винкристин, Актиномицин Д, Винбластин, Ифосфамид, Паклитаксел, Этопозид.
Данные препараты могут использоваться в различной комбинации. Наиболее распространенной при лечении рака яичников считается схема САР (Циклофосфан+Цисплатин+Адриабластин).Доза и длительность приема химиопрепаратов рассчитывается в каждом случае индивидуально. Среди препаратов первой линии выделяют Карбоплатин и Паклитаксел. Их в большинстве случаев сочетают с Гемацитабином, Фторурацилом, Доцетакселом и другими.
В зависимости от того, на какой стадии развития находится злокачественная опухоль, специалист может назначить от трех до шести курсов химиотерапии. Перерыв между ними составляет несколько недель.
Основной принцип данного вида терапевтического вмешательства заключается в том, чтобы воздействовать на очаг поражения посредством радиоактивного излучения. Лучи разрушают раковые клеточные структуры, тем самым приостанавливая дальнейший рост опухолевого образования. Стоит также отметить, что такой метод оказывает минимальное негативное воздействие на здоровые ткани.
В большинстве случае данная методика применяется при рецидивах или в качестве паллиативной терапии для уменьшения выраженности болевого синдрома и остановке прогрессирования онкопроцесса.
Проводится лучевая терапия только в условиях стационара. Требуется, как правило, 1-10 сеансов. Продолжительность каждого из них определяется врачом-онкологом.
Когда лучевая терапия используется после операции, то основная ее задача сводится к тому, чтобы уничтожить остаточные атипичные клетки.
В современной медицине в последнее время при лечении рака яичников все чаще стали использовать таргетные препараты. Они также как и противоопухолевые средства негативно воздействуют на раковые клеточные структуры, но при этом здоровые ткани не затрагиваются.
Широкое распространение получило такое медикаментозное средство, как Авастин. Он способствует перекрытию кровоснабжения опухоли, в результате чего она перестает расти. Кроме того, применение данного препарата способствует уменьшению рисков распространения метастазов.
Также нередко назначается Бевацизумаб и Олапариб.Часто отмечаются такие случаи, когда опухоль растет под влиянием какого-либо гормона. Чтобы снизить его выработку в организме, назначают гормональную терапию. Для выполнения поставленной задачи применяются прогестины, андрогены, эстрогены и антиэстрогены.
Можно ли избавиться от болезни
Полностью вылечить рак яичника можно только при его выявлении на начальной стадии развития. Если заболевание протекает в более поздней форме, то лечение сводится поддержанию жизни пациентки и улучшению ее качества.
Рак яичников характеризуется формированием злокачественного новообразования. Чем раньше будет обнаружена болезнь, тем больше шансов на полное излечение. Заболевание нельзя оставлять без внимания, поскольку оно может быстро прогрессировать.
Источник: https://onkologia.ru/onkoginekologiya/lechenie-raka-yaichnikov/
Пазопаниб при раке яичников
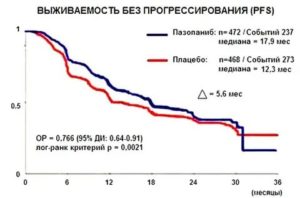
По сравнению с плацебо длительный прием пазопаниба после окончания хирургического и химиотерапевтического этапов лечения приводит к удлинению выживаемости без прогрессирования у пациенток с раком яичников.
Результаты второго промежуточного анализа исследования AGO-OVAR16 были представлены 1 июня 2013 года на конгрессе Американского общества клинической онкологии (ASCO), прошедшего в Чикаго с 31 мая по 4 июня 2013 г.
Медиана времени до прогрессии заболевания на фоне приема Пазопаниба составила 17,9 месяца по сравнению с 12,3 месяцами в группе пациентов, получавших плацебо. Ведущий автор исследования профессор Андреас Дю-Буа из Центральной клиники Эссена (Германия) считает, что они нашли препарат, который может длительно контролировать рак яичников.
В рандомизированное двойное слепое исследование III фазы было включено 940 пациенток с распространенными формами эпителиального рака яичников, фаллопиевых труб и первичного перитонеального рака. После завершения оперативного и химиотерапевтического этапов лечения пациентки были разделены в соотношении 1:1 на 2 группы.
Первой группе назначали пазопаниб в дозе 800 мг/сут ежедневно в течение 24 месяцев, второй – плацебо. Химиотерапевтический этап включал проведение не менее 5 курсов комбинированной химиотерапии таксанами и препаратами платины.
Первичной целью исследования стало определение выживаемости без прогрессирования (PFS) по критериям RECIST, вторичной – определение общей выживаемости, PFS по критериям GCIG безопасности и качества жизни.
Большинство пациенток, включенных в исследование, имели III или IV стадии заболевания (91%). В 58% случаях удалось выполнить циторедуктивную операцию в полном объеме. Медиана времени от момента постановки диагноза до рандомизации составила для первой группы 7,1 месяца и 7,0 месяцев – для второй группы.
Первый промежуточный анализ исследования AGO-OVAR16 не показал статистически значимых различий между двумя группами. При втором промежуточном анализе выявлено увеличение медианы PFS пациенток, получавших пазопаниб, до 17,9 мес.
по сравнению с пациентками, принимавших плацебо, где медиана PFS составила 12,3 мес. Разница в 5,6 мес. между группами была статически значима (отношение рисков = 0,766, 95% ДИ от 0,63 до 0,91, p=0,0021).
Показатели общей выживаемости между группами значимо не отличались (рис.1).
В группе, получавшей пазопаниб, чаще развивались нежелательные явления (21% против 11%). Основными нежелательными явлениями были повышение артериального давления, диарея, тошнота, головные боли и нейтропения, однако развитие фатальных серьезных нежелательных явлений было зарегистрировано лишь у 3 пациенток.
Новость подготовил: Р.Т. Абдуллаев, к.м.н., ассистент кафедры онкологии и лучевой терапии педиатрического факультета ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздрава России.
Аннотация научной статьи по клинической медицине, автор научной работы — Румянцев А.А., Покатаев И.А., Тюляндин С.А
Процессы неоангиогенеза критически важны для роста и распространения злокачественных опухолей. Антиангиогенная терапия прочно вошла в стандарты лечения диссеминированного рака яичников (РЯ).Результаты многочисленных исследований продемонстрировали ее эффективность на различных этапах терапии этого заболевания, наиболее изученным при РЯ антиангиогенным препаратом является бевацизумаб .
В этой статье представлены обзор и анализ наиболее значимых исследований эффективности антиангиогенной терапии при РЯ, описаны различные аспекты ее применения при этом заболевании.
Modern aspects of antiangiogenic therapy in ovarian cancer
The process of angiogenesis is essential for the growth and spread of malignant tumours. Antiangiogenic therapy is deeply embedded in the standard treatment of disseminated ovarian cancer (OC).
The numerous studies have demonstrated its efficacy in various stages of the therapy of this disease; bevacizumab is the best-investigated anti-angiogenic drug for OC.
This article presents a review and analysis of the most significant studies of the efficacy of anti-angiogenic therapy in ovarian cancer , and describes various aspects of its use in this disease.
А.А. РУМЯНЦЕВ, И.А. ПОКАТАЕВ, С.А. ТЮЛЯНДИН
СОВРЕМЕННЫЕ АСПЕКТЫ АНТИАНГИОГЕННОЙ ТЕРАПИИ
ПРИ РАКЕ ЯИЧНИКОВ
Процессы неоангиогенеза критически важны для роста и распространения злокачественных опухолей. Антиангиогенная терапия прочно вошла в стандарты лечения диссеминированного рака яичников (РЯ).Результаты многочисленных исследований продемонстрировали ее эффективность на различных этапах терапии этого заболевания, наиболее изученным при РЯ антиангиогенным препаратом является бевацизумаб.
В этой статье представлены обзор и анализ наиболее значимых исследований эффективности антиангиогенной терапии при РЯ, описаны различные аспекты ее применения при этом заболевании.
Ключевые слова: рак яичников, антиангиогенная терапия, бевацизумаб. А.А. RUMYANTSEV, I.A. POKATAEV, S.A. TYULYANDIN
Blokhin National Medical Research Cancer Centre, Federal State Budgetary Institution of the Ministry of Health of Russia, Moscow, Russia
MODERN ASPECTS OF ANTIANGIOGENIC THERAPY IN OVARIAN CANCER
Источник: https://ginekologiya-urologiya.ru/potenciya/pazopanib-pri-rake-yaichnikov
Таргетная терапия рака почки

Таргетная терапия — одна из новейших разработок в лечении рака. Она препятствует его развитию на молекулярном уровне. Таргетные препараты нарушают кровоснабжение злокачественных клеток и противодействуют их воспроизводству. Они блокируют команды, сигнализирующие патологическим клеткам о росте.
В отличие от стандартной химиотерапии, которая влияет на все клетки организма, таргетная воздействует только на злокачественные. Ее задача – препятствовать специфическим молекулам, вовлеченным в рост опухоли, чтобы сдерживать развитие и распространение болезни. Поэтому данный вид лечения вызывает меньшее количество побочных эффектов.
Почки изобилуют числом кровеносных сосудов, что способствует росту опухолевых клеток. По этой причине при раке почек таргетная терапия эффективна, предлагая ангиогенные препараты. Они воздействуют на сосуды, которые ведут к злокачественному новообразованию.
Лечение рака почки в Израиле является персонализированным и включает наиболее передовые методы лечения с наименьшим количеством возможных побочных эффектов – лапароскопическую и роботизированную хирургию, криодеструкцию и радиочастотную абляцию, таргетную терапию.
Наша компания, медицинский сервис «Tlv.Hospital», предлагает услуги организации лечения данного заболевания в Израиле – у лучших врачей, в кратчайшие сроки, в наиболее комфортных условиях. Преимущества проведения таргетной терапии рака почки в Израиле: профессионализм врачей, высокое качество препаратов, генетическая диагностика.
Показания и планирование лечения
Таргетные препараты рекомендуются:
- при неоперабельной первичной опухоли;
- при метастатическом раке почки;
- в рамках клинических испытаний, чтобы предотвратить рецидив заболевания после хирургического вмешательства.
Лечение предполагает применение одного или нескольких лекарственных средств, для каждого пациента подбирается индивидуальный план лечения.
С целью определения наиболее эффективного варианта используется система стратификации риска, применяется генетическое тестирование. Состояние здоровья, особенности конкретного случая болезни влияют на выбор.
Во время консультации с врачом в Израиле у пациента есть возможность задать интересующие вопросы (примерный список):
- Принесет ли результаты в конкретном случае таргетная терапия, окажет ли помощь?
- Какие препараты доступны?
- Почему мне была предложена таргетная терапия?
- Что является целью лечения?
- Есть ли другой выбор?
- Каковы краткосрочные и долгосрочные побочные эффекты?
- Какие меры можно предпринять, чтобы снизить действие нежелательных побочных явлений или предотвратить их?
- Как долго будет длиться лечение?
Препараты таргетной терапии рака почки первой линии
В основном данные виды лекарств используются, чтобы уменьшить или контролировать течение болезни при распространенном опухолевом процессе. По результатам исследований и отзывам таргетная терапия рака почек останавливает или замедляет развитие болезни на нескольких месяцев, а иногда — лет.
Обычно лекарственные средства принимают, пока они способны контролировать заболевание. Пациент встречается с врачом каждые 4-6 недель, также сдает анализы крови. Раз в три месяца выполняется сканирование, что выяснить, результативно ли лечение.
Рассмотрим схемы таргетной терапии рака почки. Сунитиниб (Сутент) в основном рекомендуют первым при наличии вторичных очагов. Другой распространенный препарат — Пазопаниб (Pazopanib). Эти лекарства блокируют сигналы о росте в злокачественных клетках и называются ингибиторами тирозинкиназы. Также в ряде случаев назначают сорафениб (Nexavar).
Сунитиниб (Sunitinib)
Сунитиниб имеет другие название — сутент. Его используют на 3 или 4 стадии заболевания. Принимается в капсулах, ежедневно на протяжении 4-х недель с последующим перерывом в 2 недели.
Этот препарат относится к группе ингибиторов тирозинкиназы. Он блокирует внутриклеточные белки под названием тирозинкиназы в опухолевых клетках, которые дают сигналы к росту и делению, связывают клетки с ядром и клеточными структурами. Помимо этого, сутент препятствует кровоснабжению, лишая патологические клетки поступления питательных веществ и кислорода.Возможные нежелательные последствия приема включают усталость, повышенный риск инфекции в связи с низким уровнем лейкоцитов, анемию, изменения вкусовых ощущений, диарею, кожную сыпь и зуд, ладонно-подошвенную кератодермию, артериальную гипертензию. Сунитиниб может ухудшить работу щитовидной железы, по этой причине больной регулярно сдает анализы крови, чтобы проверить это.
Пазопаниб (Pazopanib)
Пазопаниб – ингибитор роста рака, врач может порекомендовать препарат в качестве первичного лечения при распространенном опухолевом процессе и как вторичное после применения интерферона или интерлейкина-2.
Выпускается в таблетках, его принимают каждый день. К потенциальным отрицательным последствиям приема относят: диарею, ладонно-подошвенную кератодермию, сыпь и зуд кожи, повышенную утомляемость, тошноту.
Препараты таргетной терапии рака почки второй линии
Если лечение перестает работать и рак начинает снова расти, врач назначает вторую линию терапии. Назначен может быть один из упомянутых выше препаратов.
Либо врач предложит бевацизумаб (Авастин) внутривенно с интерфероном. Другие лекарства — Темсиролимус (Torisel) или эверолимус (Afinitor).
Они блокируют сигналы о росте, и называются MTOR блокаторами (MTOR – белок, управляющий ростом, делением и метаболизмом клетки).
Авастин в таргетной терапии рака почки и интерферон
Бевацизумаб (Авастин) – моноклональное антитело, препятствует развитию кровеносных сосудов в опухолевом новообразовании. Препарат назначают внутривенно каждые две недели, интерферон — три раза в неделю в виде инъекций.
Чаще всего при приеме интерферона наблюдаются гриппоподобные симптомы на протяжении недели – двух. Прием парацетомола за полчаса до инъекции может помочь – предотвратит их или уменьшит. Среди других нежелательных явлений отмечают кровотечения из носа, запор – диарею, депрессию, тошноту, гипертонию.
Темсиролимус (Torisel)
Темсиролимус дают внутривенно один раз в неделю. Он блокирует сигналы о росте в злокачественных клетках, относится к препаратам MTOR ингибиторам.
Рекомендуется при распространенном опухолевом процессе в качестве вторичной таргетной терапии рака почки.
К нежелательным явлениям терапии относят: сыпь, зуд и красноту кожи, тошноту, потерю аппетита, диарею, воспаление в полости рта; низкие уровни клеток крови.Эверолимус (Afinitor)
Эверолимус выпускается в таблетках, его принимают раз в день. Как и темсиролимус, Afinitor – это ингибитор MTOR, блокирующий сигналы о росте для злокачественных клеток. Врачи применяют его в качестве второй линии таргетной терапии рака почки при метастазах, когда нет реакции на сутент и сорафениб.
К возможным нежелательным явлениям терапии относят низкую устойчивость к инфекции, усталость и одышку из-за недостаточного уровня эритроцитов, повышенное содержание холестерина и сахара в крови, воспалительный процесс в полости рта; высыпания, зуд и сухость кожи; тошноту.
Сорафениб (Nexavar)
Принимается ежедневно, перорально. Он работает в двух направлениях таргетной терапии рака почки: блокирует сигналы о росте и процесс агиогенеза в злокачественном новообразовании. Используется при наличии вторичных очагов рака почки, когда неэффективны препараты биологической терапии, у пациента наблюдается непереносимость к сутенту.
Среди потенциальных нежелательных явлений отмечают: диарею, чрезмерную утомляемость, ладонно-подошвенную эритродизестезию, тошноту, истончение волос.
Снижение риска рецидива
На сегодняшний день нет методов лечения, уменьшающих вероятность рецидива рака почки после хирургии. Но проводится большое количество исследований в мире, в рамках которых изучаются таргетные препараты. Также разрабатываются новые лекарства данного вида лечения.
Общие возможные нежелательные последствия таргетной терапии рака почки
У каждого препарата — свои побочные действия. Большинство людей, принимая их, испытывают усталость. В зависимости от назначенного лекарства побочные эффекты включают: диарею, кожные высыпания, боль в руках и ногах. Врач подробно обсуждает с пациентом этот вопрос и консультирует, как лучше справляться с ними.
Источник: https://tlv.hospital/onkologiya-rak-pochek/targetnaya-terapiya-raka-pochki.html
Комбинированная терапия повышает выживаемость при раке яичников

Ученые выяснили, что более интенсивная химиотерапия, усиленная известным препаратом, имеет множество преимуществ для пациенток с раком яичников. Результаты соответствующего исследования они представили на ежегодном конгрессе Европейского общества медицинской онкологии, который состоялся в Барселоне в минувшие выходные.
Исследователи продемонстрировали, что лечение опухолей яичника препаратом бевацизумаб может быть усилено олапарибом, являющимся ингибитором PARP, фермента, который участвует в репарации ДНК.
Комбинированная терапия эффективна у всех пациентов, вне зависимости от статуса мутации BRCA.
Ключевые выводы работы были представлены профессором Изабель Рэй-Кокард из онкологического центра лионского Университета Клода Бернара.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Стандартное лечение рака яичников
Рак яичников входит в пятерку наиболее распространенных видов онкологии среди женщин во всем мире и является одним из самых смертельно опасных: ежегодно этот тип гинекологических опухолей забирает тысячи жизней. Большинство пациенток погибают в течение года после обнаружения болезни во многом из-за того, что выявляют ее на поздней, более продвинутой стадии.
По словам исследователей, многие женщины хорошо отвечают на химиотерапию и лечение первой линии, но недуг часто возвращается в течение двух лет после установления ремиссии.
В настоящее время традиционным лечением считается химиотерапия препаратами платины, которую проводят после хирургического удаления опухоли параллельно с курсом бевацизумаба.
Кроме того, стандартной практикой является поддерживающая терапия одним только бевацизумабом.
Структура клинического испытания
В текущем исследовании команда ученых оценивала эффективность и безопасность совместного применения ингибитора PARP и бевацизумаба в качестве поддерживающей терапии у женщин с раком яичников в ремиссии с или без мутации в гене BRCA. Оно было международным, и участие в нем принимали 806 пациенток с опухолями яичника III и IV стадии, у которых наблюдался частичный или полный ответ на стандартное лечение с химиотерапией препаратом платины вместе с бевацизумабом.
Участниц разделили на две группы в формате 2:1. Большая группа принимала олапариб с бевацизумабом, меньшая – плацебо и бевацизумаб. Лечение олапарибом продолжалось до двух лет (в среднем 22,7 месяца для группы плацебо), тогда как бевацизумабом – в течение 15 месяцев.
Исследователи изучали показатели выживаемости среди пациенток без прогрессирования болезни. Профессор Рэй-Кокард пояснила, что все участницы были включены в исследование в среднем через шесть недель после окончания первичной химиотерапии.По ее словам, это важно учитывать при сравнении полученных результатов с другими данными.
Результаты
Исследование показало, что за почти два года комбинированной терапии олапарибом или плацебо с бевацизумабом средняя выживаемость без прогрессирования болезни составила 22,1 месяца в группе олапариба и 16,6 месяца в плацебо-группе.
«Это исследование показало наибольшее соотношение рисков (0,59) и самую высокую выживаемость без прогрессирования заболевания, которую мы когда-либо видели, – говорит профессор Рэй-Кокард.
– Отбор пациенток не был ограничен результатом хирургического лечения или мутационным статусом BRCA, поэтому участницы представляют генеральную совокупность женщин с запущенным раком яичников».
«Предыдущие исследования уже демонстрировали преимущества комбинированного лечения антиангиогенными препаратами и ингибиторами PARP, и наши нынешние результаты подтверждают эти выводы, – продолжает профессор. – Кроме того, олапариб не вызвал никаких побочных эффектов в сравнении с плацебо».
Дальнейший анализ показал, что у женщин с мутацией BRCA выживаемость была еще выше при использовании олапариба по сравнению с плацебо. Среди пациенток с нарушением гомологичной рекомбинации результаты также были в пользу олапариба.
У участниц с мутацией BRCA средняя выживаемость без прогрессирования при лечении олапарибом составила 37,1 месяца.
«Результаты, полученные у пациенток с нарушением гомологичной рекомбинации без мутации BRCA, впервые наглядно выделяют категорию больных с большей клинической выгодой от применения олапариба в дополнение к бевацизумабу», – подчеркивает профессор Рэй-Кокард.
Получите смету на лечение
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Что дальше?
« цель при раке яичников – избежать рецидивов после терапии первой линии, потому что иначе вероятность выздоровления достаточно низкая.
Комбинация бевацизумаба и олапариба в качестве поддерживающей терапии должна стать новым стандартом лечения пациентов с распространенным раком яичников, – говорит доктор Ана Оакин из барселонского Института онкологии.
– В испытания не были включены пациентки без ответа на химиотерапию первой линии, но это небольшая подгруппа. Это исследование является значительным шагом вперед в лечении рака яичника».
Она пояснила, что, кроме текущего, были проведены два других исследования, изучающие применение ингибиторов PARP, таких как нирапариб и велипариб, при лечении распространенного рака яичников. По ее словам, во всех трех эти препараты использовались в лечении первой линии и поддерживающей терапии метастатических опухолей яичника.
«После долгих лет изучения различных подходов к химиотерапии, мы впервые значительно продлили выживаемость без прогрессирования заболевания и надеемся, что сможем улучшить результаты в долгосрочной перспективе, – говорит доктор Оакин.
– Общая пятилетняя выживаемость при этом виде гинекологических опухолей составляет около 45%, и нам нужны новые методы, чтобы улучшить эту статистику.
Думаю, что следующий подход будет заключаться в том, чтобы включить иммунотерапию в схему лечения первой линии».
Источник: https://pro-rak.com/news/kombinirovannaya-terapiya-povyshaet-vyzhivaemost-pri-rake-yaichnikov/
Рак яичников: современные лекарства и методы лечения заболевания

Правильно подобранные препараты при раке яичников – залог успешного и продуктивного лечения.
Однако замедление роста или полное избавление от опухоли возможно лишь при употреблении лекарств, которые используются в ведущих онкологических клиниках мира. К сожалению, в России не выпускаются достойные аналоги.
Новые зарубежные средства попадают в страну с опозданием в 2-3 года и часто уступают по качеству оригинальным медикаментам.
Отображаются все 13 результатов
- Абиплатин – останавливает деление и вызывает гибель клеток метастатических опухолей, в 1 флаконе содержится 10, 25, 50, 100 мг.
- Доксорубицин/Адрибластин – используется для подавления развития карциномы, выпускается в виде красного раствора в ампулах или флаконах 10, 20, 50 мг.
- Авастин – действенное средство для борьбы с раковыми опухолями с локализацией в яичниках, объем 1 флакона составляет 4 или 16 мл.
- Гемцитабин – применяется для терапии карциномы, поставляется в прозрачных герметичных флаконах 200, 1000 мг.
- Паклитаксел – лекарство для распространенной карциномы яичников, 1 флакон содержит 30, 100, 150, 300 или 600 мг препарата.
- Топотекан – назначается при карциноме, имеет 2 формы выпуска, в том числе капсулы по 1 мг и флаконы на 1, 4 мг.
- Доксорубицин – современный медикамент для лечения карциномы, в 1 флакон или ампулу разливается раствор дозировкой 10, 20, 50 мг.
- Доксорубицина гидрохлорид липосом/Келикс/Миоцет – прописывается в случае неэффективной терапии распространенного рака яичников платиносодержащими препаратами, продается флаконами 20, 50 мг.
- Ифосфамид – лекарственное средство для лечения широкого спектра опухолей яичников, 1 флакон содержит 500, 1000, 2000 мг препарата.
- Карбоплатин – предназначен для терапии местнораспространенной или метастатической карциномы, изготавливается во флаконах 50, 150, 450, 600, 1000 мг.
- Митомицин – противоопухолевый антибиотик для подавления деления клеток карциномы, 1 флакон рассчитан на 2, 10 мг.
- Митоксантрон – показывает высокую эффективность при лечении карциномы, отпускается во флаконах 10, 20, 30 мг.
- Фарморубицин/Эпирубицин – антибиотик с противоопухолевым эффектом для замедления клеточного деления карциномы, доступен во флаконах 10, 50 мг.
- Эндоксан/Циклофосфамид – относится к группе лекарств для лечения аденокарциномы, поставляется в таблетках по 50 мг или флаконах 200, 500, 1000, 2000 мг.
Перечисленные лекарства при раке яичников приняты Минздравом Израиля и активно используются для лечения онкологических патологий во многих странах с высоким уровнем медицины.
Платиносодержащие препараты при раке яичников
Производные от платины препараты широко применяются в терапии рака, так как эффективно разрушают структуру злокачественных клеток. Результаты от употребления лекарств зависят от типа новообразования и стадии болезни. Большое значение имеют и физиологические особенности организма пациента. Для лечения опухолей яичников в основном назначается Абиплатин и Карбоплатин.
Таргетные препараты при раке яичников
По состоянию на 2018 год это самые современные лекарства лечения рака яичников. Ключевое преимущество заключается в направленном воздействии непосредственно на опухоль. Здоровые органы и ткани почти не затрагиваются. Вероятность побочных реакций стремится к нулю. Яркий пример препарата данной группы – Доксорубицина гидрохлорид липосом/Келикс/Миоцет.
Лечение рака яичников
Обычно в рамках схемы лечения в различных пропорциях комбинируют следующие методы:
- Химиотерапия. Это основной системный метод лечения, который заключается в применении различных противораковых препаратов, обычно нескольких одновременно – такая разновидность метода называется полихимиотерапией. Вводятся препараты, в зависимости от решения лечащего врача, внутривенно, внутрибрюшинно или перорально. Стандартно комбинируются два препарата.
Стандартный курс лечения рака яичников в с помощью химиотерапии включает 3-6 циклов, задача которых – полностью уничтожить или хотя бы значительно уменьшить злокачественное новообразование.
Виды терапии
- Гормональная терапия. Ряд разновидностей рака яичников чувствительны к гормонам и активизируются под их влиянием. Суть гормональной терапии – в подавлении выработки соответствующего гормона либо же в блокировании его доступа к тканям новообразования.
- Целевая, или таргетная, терапия. Инновационный метод, основанный на использовании «самонаводящихся» препаратов: благодаря особым веществам в составе они способны распознавать пораженные клетки и прицельно воздействовать на них, не оказывая влияния на здоровые ткани. В случае рака яичников используются препараты, которые блокируют развитие кровеносных сосудов, питающих новообразование, что позволяет уменьшить его размер и приводит в конечном итоге к его разрушению.
- Радиотерапия заключается в облучении пораженных тканей высокой дозой радиоактивного излучения. Основным методом проведения лучевой терапии для пациенток с диагнозом рак яичников считается дистанционная лучевая терапия – внешнее облучение с помощью линейного ускорителя. Однако существует также метод «внутреннего» облучения, брахитерапия, при котором источник излучения с помощью специальной полой иглы размещают непосредственно внутри опухоли.
- Химиотерапия – обычно применяется в качестве дополнительного метода лечения в постоперационный период. Лекарственные средства данной группы разрушают раковые клетки на уровне ядра.
- Интраперитонеальная терапия – разновидность химиотерапии. Отличается от предыдущего вида тем, что препараты вводятся непосредственно в брюшную полость пациентки, что повышает их эффективность.
- Лучевая терапия обычно применяется совместно с химиотерапией и направлена на точечное разрушение раковых клеток.
В абсолютном большинстве случаев лечение рака яичника заключается в комбинировании одного или нескольких вышеперечисленных методов и оперативного вмешательства. Главным приоритетом при его осуществлении выступает сохранение не только жизни женщины, но и её репродуктивной функции.
Объем вмешательства главным образом определяется тем, на какой стадии была обнаружена болезнь. Именно поэтому врачи прикладывают столько усилий для разработки методов ранней диагностики онкологических заболеваний – чем раньше была обнаружена болезнь, тем меньшее вмешательство потребуется для её излечения.
Обычно врачи стараются сохранить пациентке матку и по меньшей мере один яичник, а по возможности – оба, особенно если речь идет о женщинах детородного возраста.
Однако, если болезнь развилась до поздних стадий, зачастую врачи бывают вынуждены провести масштабное вмешательство.
В таких ситуациях удалению подлежат яичники, трубы, сальник и сама матка, а также сторожевые лимфоузлы, которые тут же направляются на экспресс-биопсию для установления наличия в них раковых клеток.
В случае, если биопсия покажет распространенность измененных клеток, удалению могут подвергнуться также селезенка, часть кишечника, некоторые участки желудка и ряд других органов, находящихся в непосредственной близости от очага болезни.
Стандартно госпитализация после такой операции длится до одной недели, а реабилитационный период – от месяца до шести недель, после чего пациентки могут беспрепятственно вернуться к привычному ритму жизни.
Виды рака яичников
Врачи выделяют несколько разновидностей рака яичников в зависимости от их особенностей:
- первичный;
- вторичный;
- метастатический;
- злокачественная папиллярная цистаденома.
Первичный рак яичников представляет собой небольшие плотные опухоли с бугристой поверхностью, которые развиваются на обоих яичниках одновременно, обычно у женщин в возрасте до 30 лет. Второе название данной разновидности – эндометриоидный рак яичников.
Вторичный рак яичников развивается в процессе перехода кист яичников из доброкачественного в злокачественное состояние.
Размеры могут быть самыми разными, внутри – капсула с веществом, в зависимости от разновидности изначальной кисты – водянистым или замазкообразным. Чаще всего подобным образом мутируют серозные кисты с водянистой жидкостью внутри.Внешне новообразования больше всего похожи на капсулы, вросшие в кисты. Основная группа риска развития вторичного рака – женщины в возрасте от 40 до 60 лет.
Метастатический рак яичников. Как следует из названия, данная разновидность представляет собой метастазы, пришедшие из очага другого онкологического заболевания. В яичники метастазы чаще всего дает рак желудка. Данная разновидность рака обычно сопровождается тяжелым общим состоянием пациентки.
Злокачественная папиллярная цистаденома проявляется образованием покрытых папиллярными наростами кист на яичниках. Часто дает метастазы в другие органы. Сопровождается характерными симптомами асцита.
Причины развития рака яичников
Как и в случае с другими онкологическими заболеваниями, врачи так и не смогли прийти к единому мнению о причинах возникновения и развития рака яичников. На сегодняшний день в научном мире выделяют три основные гипотезы, называющие причины возникновения рака яичников с трех разных точек зрения:
- гормональная гипотеза;
- генетическая гипотеза;
- гипотеза о постоянной овуляции.
Гормональная гипотеза утверждает, что рак яичников развивается под избыточным воздействием на ткани женского гормона эстрогена – на фоне гиперэстрогении.
Избыточная активность яичников по вырабатыванию гормонов приводит к тому, что чувствительные к эстрогену клетки желез начинают бесконтрольно делиться, в результате чего и возникает новообразование.
Именно на лечение таких опухолей нацелена гормональная терапия, призванная подавить выработку эстрогена и таким образом снизить темпы роста опухоли.
Генетическая гипотеза. Иной взгляд на рак яичников обнародовали генетики.
Они обнаружили, что болезнь гораздо чаще возникает у женщин, в семье которых случаи онкологических заболеваний репродуктивной системы и молочных желез встречаются чаще.
Существует группа синдромов, обозначающих передачу на генетическом уровне каждому новому поколению женщин склонность к определенным разновидностям онкологических болезней. Чаще всего речь идет именно о раке яичников и раке груди.
Гипотеза о влиянии овуляции. Ещё одна гипотеза утверждает, что слишком частая овуляция на протяжении долгого времени может привести к формированию новообразований яичников.
Согласно этой гипотезе, в группу риска попадают женщины с ранним менархе, поздним наступлением менопаузы, никогда не беременевшие или с небольшим количеством беременностей, рано прервавшие лактацию и использующие негормональные контрацептивы. Повышает риск также прием препаратов для стимулирования овуляции.
И напротив, женщины, часто рожавшие, долгое время продолжавшие кормить грудью или использующие гормональные контрацептивы более пяти лет – то есть, перенесшие значительно меньшее количество овуляций в своей жизни – статистически болеют раком яичников гораздо реже.Кроме того, к факторам, которые повышают вероятность развития заболевания, относят бесплодие, гиперплазию эндометрия, миому матки, дисфункцию и кисты яичников, оофориты и аднекситы.
Рак яичников лечится!
Когда врачи ставят диагноз рак, многие воспринимают болезнь как смертный приговор. Подобное мнение ошибочно и крайне опасно, так как формирует неправильный настрой. Для выздоровления пациент должен собрать волю в кулак и нацелиться на преодоление трудностей. Важно только не ошибиться с выбором препаратов.
Чтобы добиться остановки развития или полного уничтожения опухоли, нужны наиболее эффективные внутримышечные/внутривенные растворы и таблетки при раке яичников. Хотя такие лекарства в основном производятся и продаются за рубежом, медикаменты можно купить в России. Подробности вы узнаете по номеру +7 (499) 609-12-24.
Источник: http://medis-center.com/lekarstva/rak-yaichnikov/
Курс химиотерапии при раке яичников 1-4 стадии | Европейская онкологическая клиника

Химиопрепараты — лекарственные средства, которые повреждают клетки во время деления. В первую очередь их мишенью являются раковые клетки, так как они активно размножаются. Но «под удар» попадают и некоторые здоровые ткани, в связи с этим возникают побочные эффекты, иногда весьма серьезные.
Химиотерапия — один из трех основных методов лечения онкозаболеваний, наряду с хирургией и лучевой терапией.
Врачи Европейской онкологической клиники проводят курсы химиотерапии любой сложности, при раке яичников любой стадии. Мы руководствуемся международными протоколами и применяем оригинальные европейские и американские препараты с доказанной эффективностью.
Какие химиопрепараты применяют при раке яичников?
Существуют разные группы препаратов с различными механизмами действия. Чаще всего применяют препараты платины (цисплатин, карбоплатин) в комбинации с таксанами (паклитаксел). Первые повреждают ДНК раковых клеток, тормозя их размножение и приводя к гибели, вторые повреждают внутриклеточные структуры, необходимые для деления клеток.
Также применяют другие виды химиопрепаратов:
- альтретамин (Гексален);
- капецитабин (Кселода);
- циклофосфамид (Цитоксан);
- доцетаксел (Таксотер);
- доксорубицин (Адриамицин);
- этопозид (VP-16);
- гемцитабин (Гемзар);
- ифосфамид (Ифекс);
- иринотекан (Камптозар);
- мелфалан (Алкеран);
- пеметрексед (Алимт);
- топотекан (Гикамтин);
- винорелбин (Навельбин).
Обычно химиопрепараты при раке яичников вводят внутривенно. Некоторые (альтретамин, этопозид) принимают в виде таблеток. Иногда препараты вводят интраперитонеально — в брюшную полость. Во время операции хирург оставляет в животе катетер, второй конец которого выводят наружу и соединяют с порт-системой — небольшим резервуаром, одна из стенок которого представляет собой тонкую мембрану.
Порт-систему подшивают под кожу, при этом под ней должна находиться плотная костная структура, например, ребро или кость таза. Когда в брюшную полость нужно ввести химиопрепарат, врач протыкает специальной иглой кожу и мембрану порт-системы, и вводит раствор.
Таргетные препараты
Таргетные препараты — современные средства для борьбы с раком, которые, в отличие от классических химиопрепаратов, атакуют только раковые клетки и не затрагивают здоровые. У каждого таргетного препарата есть специфическая мишень — молекула, которая играет важную роль в развитии рака.
Американская авторитетная организация NCCN, на стандарты которой ориентируются врачи Европейской онкологической клиники, рекомендует при злокачественных опухолях яичников три таргетных препарата:
- Бевацизумаб. Блокирует VEGF — вещество, которое выделяют раковые клетки, чтобы стимулировать рост новых сосудов, необходимых для обеспечения опухоли кислородом и питательными веществами.
- Олапариб. Блокирует фермент PARP, который участвует в репарации поврежденной ДНК.
- Пазопаниб. Блокирует фермент тирозинкиназу, которая играет важную роль во многих клеточных функциях.
Гормональные препараты
Некоторые опухоли яичников являются гормонозависимыми, то есть растут под действием эстрогенов и прогестерона. В таких случаях могут быть эффективны гормональные препараты: тамоксифен, мегестрола ацетат, анастрозол, экземестан, леупролид ацетат. Гормональную терапию назначают при рецидивах опухолей яичников.
Что такое циклы?
Из-за того, что химиопрепараты повреждают не только опухолевые, но и здоровые клетки, применять их нужно с осторожностью, по особым правилам. После того как больной получил определенную дозу, его организм должен «отдохнуть».
Химиотерапию проводят циклами. Один цикл (введение препарата + перерыв) при раке яичника может продолжаться 7, 14, 21 или 28 дней.
Курсы химиотерапии на разных стадиях рака яичников
Для каждой стадии рака яичников существуют четкие алгоритмы лечения — они называются протоколами. Протоколы составлены на основании наблюдений за тысячами онкологических пациентов. В них прописаны оптимальные комбинации химиопрепаратов, количество и продолжительность циклов.
Врачи Европейской онкологической клиники работают по протоколам NCCN — авторитетной американской ассоциации, в которую входят крупнейшие онкоцентры США. Мы также можем продолжить лечение по протоколу, которым руководствовался ваш предыдущий лечащий врач.
На I стадии рака яичников проводят хирургическое лечение, которое дополняют 3–6 циклами химиотерапии. Назначают комбинации карбоплатина с паклитакселом или доцетакселом.
На II–IV стадиях лечение начинают с хирургического вмешательства, а если оно невозможно — с курса химиотерапии, чтобы уменьшить размер опухоли. Количество циклов увеличивается до 6–8. Применяют комбинации паклитаксела с цисплатином или карбоплатином, доцетаксел + карбоплатин, бевацизумаб + паклитаксел + карбоплатин.
Рецидив рака яичников лечат сочетаниями различных химиопрепаратов, таргетных и гормональных препаратов.
Один из основных критериев подбора терапии — чувствительность опухоли к препаратам платины. Если рецидив произошел менее чем через полгода после курса химиотерапии, это означает, что рак плохо реагирует на лечение карбоплатином и цисплатином. Если рецидив произошел более чем через полгода, значит, препараты платины работали хорошо, и их можно назначить снова.
Главный принцип работы Европейской онкологической клиники звучит так: «помочь можно любому пациенту, на любой стадии рака».
Наши врачи берутся за подготовку и проведение курса химиотерапии в случаях, когда женщинам отказывают в лечении в других больницах.
Паллиативная терапия в сочетании с противоопухолевым лечением помогает продлить жизнь, обеспечить её достойное качество без боли и других мучительных симптомов.
Цены на курс химиотерапии в Европейской клинике
| Консультация химиотерапевта | 6 900 руб. |
| Проведение внутрипузырной химиотерапии (без стоимости лекарственных препаратов) | 21 500 руб. |
| Проведение внутрибрюшинной химиотерапии (без стоимости лекарственных препаратов) | 19 100 руб. |
| Проведение иммунотерапии (без стоимости лекарственных препаратов) | 15 000 руб. |
| Проведение интратекальной химиотерапии | 21 000 руб. |
| Проведение гипертермической интраперитонеальной химиотерапии | 280 000 руб. |
| Проведение химиотерапии с использованием инфузионной помпы 1 сутки (без стоимости лекарственных препаратов) | 17 900 руб. |
Запись на консультацию по химиотерапии
Источник: https://www.euroonco.ru/departments/himioterapiya/kurs-himioterapii-pri-rake-yaichnikov
