На какой день после переноса на узи видно плодное яйцо в матке
Содержание
Первое УЗИ после ЭКО: волнительный момент
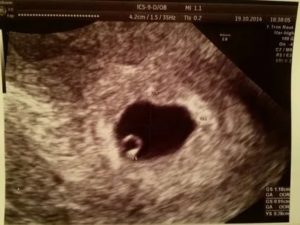
Ультразвуковое исследование (УЗИ) после экстракорпорального оплодотворения (ЭКО) существенно отличается от других форм исследования. Самое главное – это то, что ультразвук назначается чаще, и проводят его раньше, чем при традиционном оплодотворении. Главнейшая задача такого обследования – подтверждение факта удачного оплодотворения, а также нормального протекания беременности.
Что нужно знать об ЭКО
ЭКО предполагает оплодотворение яйцеклетки не в теле женщины, а вне его. ЭКО является уникальным способом лечения бесплодия, а также единственным шансом для желающих родить здорового малыша.
Процедура проводится только по строгим показаниям: бесплодие разного типа у женщин, а также неспособность иметь детей у мужчин и женщин.
Запомните!
Женщина должна знать, что ЭКО – это очень сложная процедура, и УЗИ после нее проводится особо тщательно. Это связано с четкой и сложной схемой оплодотворения.
- Сначала пациентка получает гормональные лекарства для роста фолликула. Необходимо, чтобы в организме созрело как можно больше яйцеклеток.
- Яйцеклетка извлекается из фолликулов при помощи очень тонкой иглы и ультразвукового датчика.
- Сперматозоиды добываются из семенной жидкости. При невозможности получить эякулят их добывают из яичек или же пользуются ранее замороженной спермой.
- Происходит лабораторный отбор половых клеток.
- Далее происходит созревание яйцеклетки в инкубаторе и оплодотворение.
- Через несколько дней делается перенос оплодотворенной яйцеклетки в матку. Пациентка опять получает гормональную терапию для удачного закрепления эмбриона в полости матки.
Процедура ЭКО
На какой стадии имплантации эмбриона и на какой день назначается УЗИ
Первое УЗИ после экстракорпорального исследования делается с целью убедиться в успешности подсадки эмбриона. Выбор даты первого ультразвукового обследования проводится, ориентируясь на такие сроки:
- обычно 3 – 5 дней происходит выращивание эмбриона;
- имплантация происходит на 7 – 10 день;
- на четырнадцатый день после процедуры производится измерение уровня хорионического гонадотропина в крови – главного гормона, свидетельствующего о наступлении беременности.
Таким образом, первое ультразвуковое исследование делается позже – на 21 день. Среди врачей нет определенной точки зрения на оптимальный срок проведения первого УЗИ.
Большинство гинекологов советуют делать первое УЗИ приблизительно через три недели после процедуры или немного позже.
Во всяком случае процедуру назначают тогда, когда анализы показывают повышенное содержание в крови хорионического гонадотропина, что подтверждает беременность. Иногда процедуру делают на 24 день.
Начиная с 20 дня после эмбриональной подсадки врачом проводится УЗИ, которое дает возможность рассмотреть плодное яйцо полностью.В некоторых же диагностических центрах и клиниках первое ультразвуковое исследование назначают еще позже – примерно на шестой неделе. В это время можно уже четко разглядеть плод и услышать биение его сердца.
Дальнейший же график проведения ультразвуковых исследований проводится по обычной схеме:
· на 11 – 14 неделю;
· на 18 – 21 неделю;
· на 30 – 32 неделю.
Однако это наиболее обобщенный график. Иногда гинеколог может несколько изменить его и назначить второе УЗИ уже через две недели после первого. В дальнейшем может потребоваться проведение ультразвуковых исследований с указанной периодичностью или даже чаще.
Признаки беременности после экстракорпорального оплодотворения
После подсадки эмбриона обычно проходит три дня для успешной имплантации клетки. В некоторых случаях требуется до десяти дней для этого. Поздняя имплантация также считается нормой.
Благодаря успешной имплантации эмбриона у пациентки отмечаются такие первые признаки беременности:
- токсикоз беременных;
- покраснение кожных покровов;
- приливы;
- повышение температуры, свидетельствующее о том, что организм женщины готовится вынашивать ребенка;
- внезапные перепады настроения;
- набухание молочных желез;
- изменение оттенка сосков.
Важно!
Иногда искусственное оплодотворение может не вызывать указанных первых признаков беременности. В таком случае об совершившемся переносе эмбриона говорит повышенная концентрация в крови хорионического гонадотропина.
Первый ультразвук после подсадки эмбрионов
Женщине не надо беспокоиться о том, что частые ультразвуки принесут вред малышу. Такие исследования абсолютно безопасны для матери и ребенка. Так что можно не опасаясь проводить такие исследования по назначению врача.
Техника проведения ультразвукового исследования при ЭКО ничем не отличается от того, что проводится при обычном оплодотворении. Врач может использовать один из двух типов диагностики с помощью ультразвука.
1. Трансабдоминальное (внешнее) обследование (сканирование). Оно проводится через переднюю брюшную стенку.
При этом используется ультразвуковой датчик, испускающий и принимающий звуковые волны высокой частоты. Ультразвук и датчик не доставляют будущей матери никакого дискомфорта.
Этот вариант наиболее удачен для второго или третьего триместра, когда плод уже достаточно велик.
2. Трансвагинальное исследование. В этом случае ультразвуковой датчик вводится непосредственно во влагалище. Рекомендуется проводить такую процедуру на начальных сроках беременности. Ведь эмбрион в этом периоде имеет очень малые размеры, и его очень трудно разглядеть при помощи обычного способа.
Кроме того, при таком способе исследования можно подробно рассмотреть и шейку матки.
Для пациентки такая процедура очень простая и не доставляет неудобств. Нет необходимости придерживаться специальной диеты. Перед обследованием надо опорожнить мочевой пузырь и кишечник. Необходимо также ограничить потребление блюд, которые способствуют образованию газов в кишечнике.Для первого УЗИ используется только трансвагинальное исследование. Это связано с тем, что врач должен подробно рассмотреть зародыш, а также его расположение. Такой способ исследования крайне важен для повышения точности диагностики. В последующем врач может повторить трансвагинальное исследование, а в дальнейшем – делать только трансабдоминальное.
Что показывает такое исследование и зачем его делают
Возьмите на заметку!
Экстракорпоральное оплодотворение не дает полной гарантии. Необходимо несколько попыток, чтобы наступила беременность. Впрочем, иногда достаточно всего одного переноса для успешной беременности.
Статистические данные говорят о том, что перенос эмбриона заканчивается удачно в 40 – 60 процентах случаев. В четверти всех случаев возможно развитие многоплодной беременности. И, наконец, в редких случаях возможно развитие внематочной беременности. Вот почему так важно делать первое УЗИ после такого вида оплодотворения.
Кроме того, первое УЗИ делают для того, чтобы убедиться в том, что эмбрион, полученный в результате ЭКО, жизнеспособен.
Первое ультразвуковое исследование показывает:
- удачность переноса зародыша (то есть, врач может убедиться в том, что беременность наступила);
- расположение плодного яйца (в матке, яичниках или яичных трубах);
- количество полученных в результате экстракорпорального оплодотворения зародышей;
- жизнеспособность эмбриона (эмбрионов) после переноса;
- функциональность яичников (для уточнения необходимости проведения гормональной коррекции).
Роль и значение первого УЗИ после экстракорпорального оплодотворения огромны. Ведь эта процедура – не просто подтверждение имплантации и успешного переноса.
Ультразвук способен обнаружить на самых ранних стадиях очень опасные патологии – например, замершую или внематочную беременность.
Обнаружение многоплодной беременности в результате ЭКО также очень важно.
Ведь в таком случае врач назначит особый режим для пациентки.
Дальнейшие действия
Удачный результат ультразвукового исследования после пересадки эмбриона – это не повод для того, чтобы не обращаться в дальнейшем к врачу за диагностикой.
Наоборот, женщина должна быть предельно внимательна к своему организму и своевременно реагировать на любые подозрительные симптомы. Вот почему ей необходимо проходить повторные диагностические исследования.
Чаще всего они делаются как раз с помощью ультразвука – наиболее безопасного способа увидеть жизнедеятельность организма.
Как правило, на 31 день после подсадки эмбриона делается повторное УЗИ. Это надо делать для определения состояния эмбриона и фиксации его сердцебиения. В случае, если фиксация сердцебиения дала положительный результат, женщину ставят на учет к акушеру. Он наблюдает за пациенткой в течение всего срока беременности и в случае необходимости проводит повторные исследования.
При неудовлетворительных результатах экстракорпорального исследования процедура повторяется. Однако делать это можно не раньше, чем через три месяца. Если была сделана криоконсервация эмбрионов после первой попытки, то в дальнейшем нет необходимости проводить повторную стимуляцию. В таком случае ЭКО можно проводить чаще.
Выводы
УЗИ после экстракорпорального оплодотворения – важнейшая диагностическая процедура. Она позволяет определить результативность процедуры и определиться с дальнейшими действиями.
Женщина может не опасаться в том, что ультразвук принесет вред будущему малышу: он абсолютно безвреден для него.Женщине также следует придерживаться установленной схемы проведения процедур УЗИ.
Так можно будет своевременно определить патологию беременности и назначить своевременное лечение.
Источник: https://uziprosto.ru/ultrazvuk/pri-beremennosti/pervoe-uzi-posle-eko-volnitelnyj-moment.html
На каком сроке беременности и при каком ХГЧ видно эмбрион: достоверность исследования на первых неделях
В медицине все критерии беременности подразделяются на три условные группы:
- Предположительные. Признаки этой группы не являются подтверждением беременности, а могут только навести на мысли о ней, а в некоторых случаях являются симптомами предменструального синдрома или какого-либо заболевания. К ним относят утреннюю тошноту, иногда с присоединением рвоты, эмоциональную нестабильность, извращение вкуса, обоняния и появление ранее не характерных пристрастий в пище.
- Вероятные. Они в большей степени указывают на наличие беременности, но при этом также могут встречаться при разнообразных заболеваниях. В первую очередь это задержка менструаций, особенно более, чем на 10 дней. Также к ним относится появление пигментаций на половых губах, срединной линии живота и на внутренней стороне бедер, положительный результат теста на беременность. Наблюдается нагрубание молочных желез и в редких случаях – выделение из них молозива. Возможно появление учащенного мочеиспускания и увеличение матки в размерах, которое зарегистрировать может только врач-гинеколог.
- Достоверные. В их число входит беременность на УЗИ (визуализация эмбриона и увеличенной матки) и пальпация частей плода (спинка, головка, конечности) во время общего гинекологического осмотра. Бывали случаи, когда женщина обращалась в женскую консультацию только после ощущения «шевеления» плода в утробе.
Внутриутробное развитие плода. Возможные осложнения беременности и критические периоды
То, что будущая мама должна беречь себя, воспринимается как прописная истина. Но немногие знают, что во время беременности есть периоды, когда риск всевозможных неприятностей со здоровьем существенно увеличивается. Соблюдая в «критические моменты» повышенную осторожность, женщина сможет вовремя «подстраховаться» и избежать ненужных проблем.
Беременность длится 9 календарных или 10 акушерских месяцев* (ее средняя продолжительность составляет 280 дней от первого дня последней менструации до родов). За это время происходит сложнейший процесс превращения оплодотворенной яйцеклетки в зрелый плод, способный к самостоятельному существованию вне утробы матери.
За 9 месяцев происходит бурное деление клеток, формирование органов и тканей плода, созревание функциональных систем, установление связи между ними, благодаря чему новорожденный сможет адаптироваться во внешней среде, жить самостоятельной, отдельной от материнского организма жизнью.
* 1 Акушерский месяц состоит из 4 недель.
Переоценить роль какого-либо периода внутриутробной жизни плода сложно. Но во время беременности есть несколько критических сроков, когда наиболее высок риск ее самопроизвольного прерывания (выкидыш или преждевременные роды), возникновение осложнений течения беременности, аномалий развития зародыша и плода. Именно об этих сроках и пойдет речь.
Когда делать УЗИ на беременность
В идеале беременность на ранних сроках подтверждается с помощью положительного теста, осмотра врача-гинеколога и высокого уровня хорионического гонадотропина в периферической крови. При этом первое УЗИ для определения беременности, вернее, для уточнения ее срока и диагностики состояния плода, проводится лишь на 11-13-й неделе (первый скрининг).
Распространенные показания к раннему ультрасонографическому исследованию:
- Тест показывает беременность при условии в анамнезе эктопической локализации эмбриона. Увидеть внематочную беременность с помощью трансвагинального метода УЗ-диагностики можно лишь на пятой неделе, а при использовании трансабдоминального способа – не ранее 7-8-й недели.
- Наличие длительной задержки менструации и отрицательного теста на беременность.
- Когда врач во время осмотра и с помощью уровня ХГЧ подтверждает беременность, а у женщины в анамнезе заболеваний есть фибромиома матки, киста яичника или другая серьезная патология репродуктивной системы. В таком случае диагностика проводится не только с целью подтверждения наличия плодного яйца, но и для определения степени тяжести заболевания.
- Также на ранних сроках проводится УЗИ для подтверждения беременности после ЭКО. Обычно процедура назначается на 21-й день после подсаживания эмбрионов.
Нормы ХГЧ по неделям беременности
Контроль за уровнем ХГЧ по неделям помогает установить беременность еще до задержки, а самое главное – проследить за состоянием здоровья женщины и малыша.
В статье «ХГЧ при беременности» мы объясняли цели определения уровня ХГЧ в крови, а также общую тенденцию изменения этого показателя за время беременности. Однако мы подробно не останавливались на нормах ХГЧ по неделям. Эти значения необходимы для определения нормы или патологии течения вашей беременности.
Сразу предупредим: ведение беременности, в том числе назначение анализов и их интерпретация – дело профессионала.
Только квалифицированный врач может адекватно оценить состояние женщины и её плода, однако ему будет намного легче, если женщина будет информирована о показателях ХГЧ по неделям, и при этом будет доверять ему и выполнять назначения.
Перейти к таблице
Изменение показателя ХГЧ в течение беременности
Прежде чем приступим к описанию уровня ХГЧ по неделям, следует остановиться на особенностях самого анализа. Хорионический гонадотропин состоит из двух фракций – альфа и бета.
Альфа-ХГЧ идентичен с составными частями некоторых других гормонов, никоим образом не связанных с наличием беременности, в то время как бета-ХГЧ обладает высокой специфичностью: эта фракция вырабатывается исключительно хорионом.
Домашние тесты, так называемые тест-полоски, основаны на реакции ХГЧ обеих субъединиц, а вот при определении ХГЧ в крови пользуются методикой, улавливающей только специфическую фракцию бета.
Второй важный момент: любая лабораторная методика имеет свой порог чувствительности. Обратите внимание, что нормативы ХГЧ по неделям беременности хоть и начинаются с первой недели эмбрионального развития, однако на этом сроке результаты практически не отличаются от показателей ХГЧ у небеременных женщин.Не стоит бежать в лабораторию на следующий же день после предполагаемого зачатия – это пустая трата средств и времени. Самый ранний срок, при котором в ряде случаев возможна лабораторная диагностика беременности – 7-8 день после предполагаемого зачатия.
Однако и здесь гинекологи рекомендуют не торопиться, а проводить исследование только после задержки.
При определении ХГЧ по неделям ориентируются на несколько основных моментов:
- показатель до 5 мМЕ/мл считается отрицательным;
- показатель от 5 до 25 мМЕ/мл – сомнительным и требует повтора через несколько дней;
- при оценке отклонения от нормы ХГЧ по неделям в расчет берут отличие, превышающее 20% от норматива. Понижение или повышение уровня ХГЧ на 50% и более считается патологией.
Отклонение на 20%, как правило, требует повтора анализа. Если при повторном исследовании обнаружилось еще большее отклонение от нормы, делают вывод о наличии патологического процесса, если же результат остался прежним, а клиническая картина осложнения беременности отсутствует, повышенный ХГЧ рассматривается как вариант индивидуальной нормы.
Сроки определения беременности
Определение нормальной беременности по УЗИ требует наличия ряда факторов. Во-первых, должно пройти как минимум две-три недели после зачатия, чтобы эмбриональный бугорок достаточно сформировался и имел размеры, видимые с помощью ультразвука.
Во-вторых, женщина не должна иметь воспалительных изменений в полости матки, так как они приводят к отеку ее слизистой оболочки, что в значительной степени ухудшает визуализацию плодного яйца.
В-третьих, обследование должно проводится врачом-сонологом, специализирующимся на акушерстве и только на ультразвуковом сканере с высоким разрешением.
Таким образом, целесообразно процедуру назначать тогда, когда видно плодное яйцо на УЗИ, то есть на 7-8-й день задержки или спустя три недели после зачатия. Однако наиболее информативно диагностировать беременность с помощью трансвагинальной эхографии через 10 дней задержки менструаций.
Иногда выполняется УЗИ всего на 2-й неделе беременности, когда эмбрион представлен маленьким диском, не превышающим 2 мм в диаметре. Такое маленькое плодное яйцо видит только высокочувствительный аппарат и высококвалифицированный специалист.
Первое сердцебиение плода можно прослушать уже на сроке в 7-8 недель. Однако и это зависит от продолжительности менструального периода, а также от того, на какой день цикла была овуляция и через какое время произошла имплантация зиготы.
Какой срок показывает УЗИ и его точность?
Возраст плода определяют акушерским методом и эмбриональным. Первый отсчитывается от 1-го дня последнего менструального кровотечения, второй отсчитывает время гестации от дня зачатия (этой датой считается день овуляции). Эмбриональный срок на 2 недели короче акушерского.
При процедуре УЗИ основой считается акушерский способ отсчета. Сама процедура не является вычислительным механизмом для расчета периода гестации. Она заключается в определении степени развития плода и соотнесения данных с акушерским сроком.
Точность УЗИ (по определению количества недель беременности) прямо зависит от самого срока гестации:
- до 12 недель – точность составляет 1-2 дня;
- с 12 по 28 недель – погрешность составляет неделю в обе стороны;
- после 28 недели погрешность увеличивается.
После 12 недели точность определения срока беременности существенно снижается
Почему УЗИ не показывает беременность
Многих женщин волнует, может ли УЗИ не показать беременность. Существует ряд причин «отсутствия» плодного яйца в матке:
- Слишком маленький эмбрион. Большое количество женщин имеют нерегулярный менструальный цикл, поэтому точно не знают день овуляции. В таком случае сложно подсчитать срок предполагаемой беременности.
- Также УЗИ не показывает беременность в том случае, если плодное яйцо закрепилось в фаллопиевой трубе, в шейке матки или на мочевом пузыре. Сама матка будет увеличена, однако толщина эндометрия останется практически неизменной, что и будет указывать на отсутствие эмбриона в положенном месте.
- Немаловажную роль играет фирма и чувствительность УЗ-аппарата, так как не каждый из них способен увидеть плодное яйцо маленьких размеров. Не стоит забывать и об опыте врача, который может поспособствовать «пропуску» беременности на ранней ее стадии.
- Иногда на УЗИ-диагностике не видно плодного яйца из-за аномалий строения матки либо вследствие расположения эмбриона на ее задней стенке. Возможны погрешности в диагностике из-за воспаления эндометрия.
Эхокартина плодного яйца
УЗИ диагностика беременности предполагает обнаружение плодного яйца в полости матки. В норме на 5-6-й неделе оно имеет вид каплевидного или округлого эхонегативного образования, окруженного по всей периферии гиперэхогенным валиком, диаметром в 6 мм. При этом на ранних сроках эмбрион ежедневно в среднем увеличивается на 1 миллиметр.
К 6-7-й неделе плодное яйцо практически полностью заполняет маточную полость и при продольном сканировании имеет овальную форму, а при поперечном – округлую.
Также врачу важно найти желточный мешок, который лучше всего визуализируется на 8-й неделе (5 мм) и представлен округлой формой с жидкостным содержимым. Эмбрион же определяется как утолщение его краев, поэтому на мониторе виден «двойной пузырек».
Если УЗИ при задержке беременности обнаруживает деформированное плодное яйцо (вытянутой либо сплюснутой формы), то это указывает на повышенный тонус матки. Также это может свидетельствовать о частичной его отслойке либо о замершей беременности.
Неблагоприятным признаком считается отсутствие желточного мешка при диаметре эмбриона в 10-11 мм, так как это является критерием угрозы самопроизвольного выкидыша. О гибели зародыша говорит пустое плодное яйцо в диаметре от 16-17 мм, деформированные плодные оболочки и неровные границы децидуального мешочка.
Возможные патологии
Во время беременности могут возникнуть различные ситуации, когда состояние эмбриона оказывается несовместимо с жизнью. Рассмотрим самые частые из них.
Например, если произошло прикрепление плодного яйца вне полости матки, то это называется внематочной беременностью. Это состояние может вызвать угрозу жизни женщины, поэтому должно быть как можно раньше диагностировано и откорректировано.
Также у женщины может произойти произвольный выкидыш по тем или иным причинам. В этом случае даме также необходимо оказание срочной медицинской помощи.
Еще одна патология – это плодное яйцо без эмбриона. Такое состояние возникает в последнее время довольно часто. Из тысячи беременных женщин сто не имеют эмбриона.
Источник: https://cordiacardio.ru/uzi/skolko-plodnoe-yajco-opuskaetsya-v-matku.html
Когда на УЗИ можно увидеть плодное яйцо в матке и почему его бывает не видно
Когда на УЗИ становится видно плодное яйцо в матке, беременность считается подтвержденной. Но при этом нельзя гарантировать, что она будет протекать нормально. Требуется сделать еще несколько исследований — по одному в каждом триместре.
Описание плодного яйца
Плодное яйцо — это защитные оболочки, окружающие зародыш. Они прикрепляются к стенке матки, образуя с ней сосудистую связь. Через сосуды растущий зародыш получает питание из материнской крови. Плодное яйцо на УЗИ выглядит, как округлое образование темно-серого цвета.
Оно становится видным, когда достигает размера 5 мм. Это соответствует 4 неделям беременности. Эмбрион внутри яйца пока не виден. Его можно рассмотреть после 35-го дня, выглядит он как темная полоска. Части его тела можно увидеть на 12 неделе беременности — в этот срок обычно и проводят первое обследование.
Методики исследования
УЗИ на ранних сроках беременности предпочтительнее делать трансвагинальным способом. Датчик вводится через влагалище, проходит до шейки матки.
С помощью этого способа беременность точно подтверждается в сроке 28 дней. Второй метод — трансабдоминальный. Осмотр проводят через переднюю брюшную стенку.
Таким способом пользуются, когда плод уже достаточно большой, его хорошо видно при наружном осмотре.
При любом виде исследования врач осматривает маточные трубы и яичники. В яичниках можно увидеть желтое тело. Оно образуется на месте лопнувшего фолликула, из которого вышла яйцеклетка. Если произошло оплодотворение, желтое тело вырабатывает гормон прогестерон, который обеспечивает сохранность беременности.К просмотру видеосюжет про беременность на раннем этапе, рассказывает врач-гинеколог:
Сроки проведения обследования
Первое УЗИ назначают, когда женщина приходит в женскую консультацию для постановки на учет. Обычно это срок 10-12 недель, при наличии положительного ХГЧ-теста. Тогда в матке уже можно обнаружить плодное яйцо вместе с эмбрионом, выявить патологии развития. Сделать УЗИ можно и раньше, оно обнаружит зародыш на 14-20 день после задержки менструации.
Второе плановое обследование делают на 20-22 неделе. Здесь можно выявить пороки развития плода. Последний осмотр проводят за 14-21 день до родов, чтобы определить положение плода, готовность женщины к родам.
Внеплановые исследования назначают женщинам с предполагаемыми или имеющимися патологиями развития плода. УЗИ назначают после ЭКО, чтобы определить, прижились ли эмбрионы. После переноса эмбрионов обследование проводят через 21 день.
Почему на УЗИ не видно зародыш
Иногда случается так, что УЗИ не показывает наличие плодного яйца в полости матки. При этом тест на беременность положительный. Причин этому может быть несколько.
- Слишком раннее обследование. Даже современный аппарат не может определить беременность через несколько дней после зачатия. Эмбрион в это время имеет микроскопические размеры. Нельзя увидеть оплодотворенную яйцеклетку, пока она продвигается в полость матки.
- Внематочная беременность. Случается так, что яйцеклетка встречается со сперматозоидом, находясь в маточной трубе. Тогда прикрепление плодного яйца произойдет там, врач не сможет найти его внутри полости матки. Поэтому при УЗИ осматривают не только матку, но и трубы с яичниками.
- Технические погрешности. Обычно возникают, если осмотр проводят на старом или неисправном аппарате. Также ошибиться может специалист при недостаточной квалификации или внимательности. Такие ошибки наблюдаются на ранних сроках, когда зародыш еще очень маленький.
Если при первом осмотре у врача возникают какие-то сомнения, он рекомендует сделать повторную процедуру через 2-3 недели.
Размеры плодного яйца по неделям
По размерам зародыша определяют срок беременности с точностью до 2-3 дней. До полутора месяцев дату родов определяют по ДПП — диаметру плодного яйца. Диаметр измеряют в самой широкой части по трем разным плоскостям. Для вычисления даты родов есть специальная таблица.
Такой критерий, как СВД — средний внутренний диаметр — определяет дату родов не очень точно. После 6 недели, когда на УЗИ появляется эмбрион, срок определяют по КТР — копчико-теменной размер. Изображение эмбриона измеряют продольно. Размеры с 6 по 8 недели:
При проведении УЗИ специалист оценивает состояние плода, определяет пороки развития. Синдром Дауна можно определить только в 11-12 недель. После прохождения этого рубежа эмбрион быстро развивается, формируются все внутренние органы, конечности.
Нормальный результат УЗИ — это зародыш с оболочками, соответствующий своими размерами сроку беременности. В матке может обнаруживаться одно яйцо или несколько.
На видео можно наблюдать плодное яйцо в матке:
Отклонения
При УЗИ вместилища плода специалист выявляет аномалии развития, которые могут привести к прерыванию беременности.
- Аномалия прикрепления. Вместилище плода должно прикрепиться к дну матки или к середине стенки. Если оно прикрепляется к нижней части, высок риск выкидыша.
- Изменение формы плодного вместилища. Оно должно иметь овальную форму. Вытягивание плодных оболочек говорит о высоком маточном тонусе, это тоже риск выкидыша.
- Внутриутробная инфекция. При инфицировании околоплодных вод яйцо становится круглым, внутри него на УЗИ определяются темные пятна.
- Замершая беременность. Это прекращение развития эмбриона. Определяют по отсутствию динамики роста, сердцебиения, увеличения плодных оболочек.
- Анэмбриония. Редкое состояние, при котором УЗИ определяет внутри матки вместилище плода, но эмбриона там нет.
- Пузырный занос. Развивается после воспалительных заболеваний эндометрия. Внутри плодных оболочек формируется доброкачественная опухоль, из-за чего зародыш погибает.
- Самопроизвольный аборт. УЗИ выявляет внутри полости матки остатки плодного яйца, сгустки крови.
Определить бесплодие УЗИ может только косвенно — если обнаруживается непроходимость маточных труб, аномалии развития матки.
На видео замершая беременность:
УЗИ определяет беременность достоверно с 28 дня, еще через 7 дней можно оценивать состояние зародыша. Процедуру выполняют трансвагинальным и трансабдоминальным способом. С помощью ультразвука можно своевременно выявить тяжелые аномалии развития плода.
Оставляйте комментарии к статье, делитесь своим опытом прохождения обследования. Всего доброго.
Источник: https://uziman.ru/pri-beremennosti/kogda-na-uzi-vidno-plodnoe-yajco-v-matke
На какой день после переноса на узи видно плодное яйцо в матке
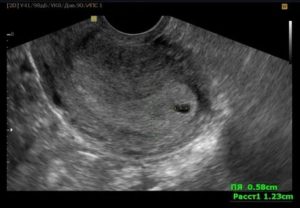
Мочеполовая система » Диагностика » На какой день после переноса на узи видно плодное яйцо в матке
Плодное яйцо – это округлое или овоидное (напоминающее яйцо) образование, которое окружает эмбрион, расположенное, как правило, в верхней половине полости матки.
В ранние сроки беременности (в первом триместре) ультразвуковое исследование проводится с целью установления локализации (расположения) плодного яйца. На УЗИ плодное яйцо выглядит как небольшое темно-серое (почти черного цвета) пятно с четкими контурами.
Наличие плодного яйца в полости матки позволяет исключить возможность внематочной беременности. При многоплодной беременности можно увидеть два отдельно расположенных плодных яйца.
На каком сроке беременности можно увидеть плодное яйцо
Примерно через две с половиной недели после зачатия при задержке менструации в 3-5 дней и более, то есть на четвертой – пятой акушерской неделе беременности от последнего дня последней менструации УЗ-диагност уже может увидеть плодное яйцо в полости матки с помощью трансвагинального УЗИ. Диагностический уровень ХГЧ в сыворотке крови, при котором в полости матки должно быть видно плодное яйцо при трансвагинальном УЗИ равен от 1000 до 2000 МЕ.
Плодное яйцо выглядит как округлой формы черное (анэхогенное или эхонегативное, то есть не отражающее ультразвуковых волн) образование, диаметр которого очень мал и составляет от 2-3 мм.
Эмбрион и внезародышевые органы имеют ещё микроскопическое строение и поэтому еще не видны при помощи ультразвука.
Использование такого параметра как средний внутренний диаметр плодного яйца наиболее целесообразно в первые 3-5 недель беременности от зачатия, когда эмбрион еще не виден или выявляется с трудом. Ошибка при использовании измерения обычно не превышает 6 дней.
Размер плодного яйца по неделям беременности
Размер плодного яйца по неделям является очень важным показателем при беременности. Например, диаметр плодного яйца в 3 мм соответствует сроку беременности в 4 недели, а диаметр плодного яйца 6 мм соответствует 5 неделе беременности. Увеличение среднего диаметра плодного яйца происходит на ранних стадиях беременности со скоростью приблизительно 1 миллиметр в сутки.
Большинство нормативных показателей среднего внутреннего диаметра плодного яйца ограничены сроком 8-10 недель. Это обусловлено тем, что после 6–7 недели беременности размеры плодного яйца не могут отражать рост эмбриона. С его появлением для оценки срока беременности применяется копчико-теменной размер эмбриона (КТР).
Размеры среднего внутреннего диаметра плодного яйца по неделям приведены в калькуляторе.
Плодное яйцо неправильной формы (деформированное плодное яйцо)
Если плодное яйцо располагается в полости матки, то такая беременность называется физиологическая маточная беременность. Плодное яйцо до 5-6 недель в норме на УЗИ имеет округлую или каплевидную форму, окруженную тонкой оболочкой.
К 6-7 неделям оно полностью заполняет полость матки и в продольном скане приобретает овальную, а в поперечном – округлую форму. Если на УЗИ врач видит деформацию плодного яйца (оно вытянуто, приплюснуто с боков, похоже на фасолину), то это может свидетельствовать о тонусе матки.
Изменение формы плодного яйца возможно и при частичной отслойке. Значительная деформация с нечеткими контурами наблюдается при замершей беременности.
Своевременное диагностирование деформации плодного яйца при беременности дает возможность сохранить ребенка.
Пустое плодное яйцо
В норме плодное яйцо в полости матки видно при трансвагинальном УЗИ приблизительно через 32-36 дней после первого дня последней менструации.
Важное место отводится желточному мешку, который имеет большое значение в развитии плодного яйца.
При физиологическом течении беременности желточный мешок имеет округлую форму, жидкостное содержимое, достигает максимальных размеров к 7–8 неделям беременности.
Отсутствие желточного мешка при среднем внутреннем диаметре плодного яйца не менее 10 мм является неблагоприятным ультразвуковым критерием при угрозе прерывания беременности.Пустое (ложное) плодное яйцо представляет собой скопление жидкости, обычно неправильной формы, расположенное вблизи границы эндометрия.
Иногда бывают случаи, когда плодное яйцо имеет обычную форму и размеры, но внутри него отсутствует желточный мешок или сам эмбрион.
Хорион пустого плодного яйца вырабатывает гормон ХГЧ, как и при нормальной физиологической беременности, поэтому тесты на беременность будут положительны.
УЗИ, которое проводят на ранних сроках беременности, может быть ошибочным, так как, чем раньше оно сделано, тем меньший шанс увидеть эмбрион. До 7 недель беременности требуется проведение повторного исследования для уточнения диагноза.
Когда на УЗИ видят плодное яйцо в полости матки, но не видят самого эмбриона врачи такую патологию называют анэмбриония (без эмбриона).
О неразвивающейся беременности (гибели эмбриона) свидетельствуют следующие признаки: измененные плодные оболочки, отсутствие эмбриона при размере плодного яйца более 16 мм в диаметре или отсутствие желточного мешка при размере оболочек более 8 мм (при проведении трансабдоминального УЗИ: 25 мм – без эмбриона и 20 мм – без желточного мешка); неровные контуры, низкое расположение или отсутствие двойного децидуального мешка.
В ранние сроки причиной замирания беременности чаще всего являются хромосомные нарушения, которые возникли в процессе оплодотворения.
Энциклопедия УЗИ и МРТ
Ультразвуковое исследование (УЗИ) после экстракорпорального оплодотворения (ЭКО) существенно отличается от других форм исследования. Самое главное – это то, что ультразвук назначается чаще, и проводят его раньше, чем при традиционном оплодотворении. Главнейшая задача такого обследования – подтверждение факта удачного оплодотворения, а также нормального протекания беременности.
ЭКО предполагает оплодотворение яйцеклетки не в теле женщины, а вне его. ЭКО является уникальным способом лечения бесплодия, а также единственным шансом для желающих родить здорового малыша.
Процедура проводится только по строгим показаниям: бесплодие разного типа у женщин, а также неспособность иметь детей у мужчин и женщин.
Запомните!Женщина должна знать, что ЭКО – это очень сложная процедура, и УЗИ после нее проводится особо тщательно. Это связано с четкой и сложной схемой оплодотворения.
- Сначала пациентка получает гормональные лекарства для роста фолликула. Необходимо, чтобы в организме созрело как можно больше яйцеклеток.
- Яйцеклетка извлекается из фолликулов при помощи очень тонкой иглы и ультразвукового датчика.
- Сперматозоиды добываются из семенной жидкости. При невозможности получить эякулят их добывают из яичек или же пользуются ранее замороженной спермой.
- Происходит лабораторный отбор половых клеток.
- Далее происходит созревание яйцеклетки в инкубаторе и оплодотворение.
- Через несколько дней делается перенос оплодотворенной яйцеклетки в матку. Пациентка опять получает гормональную терапию для удачного закрепления эмбриона в полости матки.
Источник: https://ginekologiya-urologiya.ru/diagnostika/na-kakoj-den-posle-perenosa-na-uzi-vidno-plodnoe-yajtso-v-matke
Узи после эко при беременности: на какой день подсадки эмбриона делают, каковы показатели нормы?
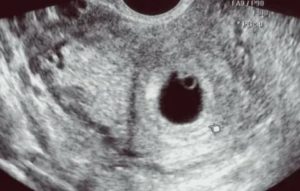
Самым информативным методом, позволяющим выявить факт наступления беременности после экстракорпорального оплодотворения, установить количество эмбрионов и определить возможные риски, является УЗИ.
В случае неудачного переноса оно поможет выяснить причину, по которой бластоцисты не прижились. Это позволит внести коррективы в следующий протокол и повысить вероятность успеха.
На какой день после подсадки проводится УЗИ? Какие показатели считаются нормальными?
На какой день после подсадки эмбрионов делают первое УЗИ?
ЭКО – репродуктивный метод, с помощью которого бесплодные пары имеют шанс стать родителями. Созревшие яйцеклетки извлекаются из яичников, после чего оплодотворяются в искусственных условиях. Полученные эмбрионы созревают в течение 3–5 дней, затем их подсаживают в матку.
Первое УЗИ после ЭКО рекомендуется делать на 21–28 день после переноса (ДПП). По истечении этого срока можно установить или опровергнуть факт успешной подсадки, выяснить количество прижившихся эмбрионов и убедиться в нормальном течении беременности. Многоплодие после ЭКО – не редкость.
Обычной практикой является подсаживание не одной, а нескольких бластоцист. Это делается с целью повышения вероятности успеха.
По желанию будущих родителей можно осуществить редукцию лишних эмбрионов, однако процедуру нужно делать на ранних сроках, поэтому УЗИ через 3–4 недели после переноса имеет большое значение.
Исследование необходимо для определения состояния яичников и подбора дозировок медикаментов, которые могут назначаться для поддержания беременности. По статистике, внематочная беременность после ЭКО возникает в 3-10 случаях из 100. Раннее УЗИ позволит вовремя выявить патологию и устранить ее, избежав опасных последствий.
УЗИ после ЭКО, проведенное ранее 3-х недель после переноса, не является информативным. Более ранним способом, помогающим установить успешность процедуры, является анализ крови на хорионический гонадотропин. Он назначается уже на 14 ДПП. Этот гормон вырабатывается оболочками плода. Его наличие в организме при отсутствии онкологических заболеваний указывает на наступление беременности.
Косвенными признаками, которые могут говорить об успешном оплодотворении, являются:
- тошнота;
- изменение состояния молочных желез (набухание, повышенная чувствительность);
- эмоциональная нестабильность;
- мажущие выделения;
- повышение базальной температуры (при отсутствии гормональной терапии);
- учащенное мочеиспускание.
Какие показатели исследуются?
Обычно на 21–28 день после ЭКО назначают трансвагинальное УЗИ. На ранних сроках оно считается более точным, поскольку позволяет расположить датчик в непосредственной близости от места локализации эмбриона и получить детальное изображение полости матки. На первом УЗИ исследуются:
- расположение эмбриона и его параметры;
- тонус маточной мускулатуры;
- локализация хориона (внешней зародышевой оболочки, граничащей со стенкой матки);
- желточный мешок – внезародышевый орган, обеспечивающий эмбрион необходимыми питательными веществами;
- копчико-теменной размер;
- признаки отслойки хориона;
- наличие свободной жидкости в полости малого таза;
- сомкнутость внутреннего маточного зева.
Нормальные размеры плодного яйца и другие параметры на УЗИ при успешном ЭКО
После удачного ЭКО плодное яйцо локализуется в полости матки, хорион может располагаться по передней или задней ее стенке. Патологией считается ситуация, когда хорион, который впоследствии станет плацентой, перекрывает внутренний зев. В этом случае повышается риск гипертонуса, выкидыша, проблем с родоразрешением.
Нормальный размер эмбриона с оболочками составляет 18–22 мм, длина эмбриона от копчика до темени – 3–6 мм, величина желточного мешка – 3 мм.
Размеры могут колебаться и в более широком диапазоне, поскольку имплантация может происходить как через 3 дня, так и через неделю после переноса.
Для того чтобы получить точные данные о развитии эмбриона, данные первого ультразвукового исследования соотносят с уровнем и динамикой ХГЧ.При отхождении плодного яйца от эндометрия возникает гематома, которая хорошо видна на первом УЗИ. Ее обнаружение требует срочных врачебных мер, поскольку говорит об имеющейся угрозе выкидыша.
Небольшое количество свободной жидкости в полости малого таза часто является вариантом нормы, однако появление выпота может быть связано с воспалительными заболеваниями органов мочеполовой системы и эндометриозом. Цервикальный канал в норме должен быть закрыт.
При наступлении беременности начинает вырабатываться слизь, формирующая слизистую пробку. Она предотвращает попадание патогенных организмов в полость матки.
Тонус маточной мускулатуры может быть нормальным или повышенным. Высокая сократительная способность мышечного слоя не является вариантом нормы. Гипертонус может вызвать самопроизвольный аборт или кровотечение.
Сколько раз нужно делать УЗИ после проведения ЭКО?
Женщинам, забеременевшим с помощью процедуры ЭКО, обычно проходить ультразвуковое исследование необходимо столько же раз, сколько и тем, которые зачали естественным путем. Плановое УЗИ при нормально протекающей беременности назначается:
- В 11–13 недель. Оцениваются риски выкидыша, пороков развития и генетических аномалий.
- В 18–23 недель. Изучается развитие плода, соответствие его параметров нормам. На этом сроке появляется возможность определить пол малыша. Специалист учитывает состояние плаценты и количество амниотической жидкости.
- В 32–36 недель. Выявляются поздние аномалии, определяются параметры плода, его положение и уточняется дата родов.
Бывают ситуации, когда врач, ведущий беременность, назначает исследование чаще. Это связано с повышенными рисками преждевременных родов, замершей беременности, нарушений развития плаценты. Иногда контроль УЗИ требуется каждые 14 дней.
После первого УЗИ, проведенного через 3–4 недели после подсадки эмбриона, может назначаться повторное исследование на 6 неделе. На этом сроке уже слышно сердцебиение малыша.
Его прослушивание имеет важное диагностическое значение – помогает оценить развитие ребенка и выявить отклонения.
Источник: https://www.OldLekar.ru/oplodotvorenie/ekstrakorporalnoe/uzi-posle-eko.html
