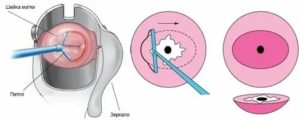
Рак шейки матки при осмотре в зеркалах
Содержание
Рак шейки матки
Рак шейки матки – опухолевое поражение нижнего отдела матки, характеризующееся злокачественной трансформацией покровного эпителия (экто- или эндоцервикса).
Специфическим проявлениям рака шейки матки предшествует бессимптомное течение; в дальнейшем появляются контактные и межменструальные кровянистые выделения, боли в животе и крестце, отеки нижних конечностей, нарушения мочеиспускания и дефекации.
Диагностика при раке шейки матки включает проведение осмотра в зеркалах, расширенной кольпоскопии, исследования цитологического соскоба, биопсии с гистологическим заключением, эндоцервикального кюретажа.
Лечение рака шейки матки проводят с учетом гистологической формы и распространенности с помощью хирургического вмешательства, лучевой терапии, химиотерапии или их комбинации.
Рак шейки матки (цервикальный рак) составляет около 15% среди всех злокачественных поражений женской репродуктивной системы, занимая третье место вслед за раком молочной железы и раком эндометрия.
Несмотря на то, что рак шейки матки относится к заболеваниям «визуальной локализации», у 40% женщин эта патология диагностируется на поздней (III — IV) стадии. В России ежегодно выявляется около 12000 случаев цервикального рака.
Основной категорией служат пациентки в возрасте 40-50 лет, хотя в последние годы отмечается рост заболеваемости раком шейки матки среди женщин младше 40 лет.
Рак шейки матки
Серотипы ВПЧ высокого онкогенного риска (16, 18) обнаруживаются в 95% случаев рака шейки матки: при плоскоклеточном цервикальном раке чаще выявляется ВПЧ 16 типа; при аденокарциноме и низкодифференцированной форме — ВПЧ 18 типа.
Серотипы ВПЧ «низкого» онкогенного риска (6, 11, 44) и среднего риска (31, 33, 35) преимущественно вызывают образование плоских и остроконечных кондилом, дисплазию и редко – рак шейки матки.
Среди других ИППП, повышающих риски развития рака шейки матки, выделяют генитальный герпес, цитомегаловирусную инфекцию, хламидиоз, ВИЧ.
Из всего вышесказанного следует, что вероятность развития рака шейки матки больше у женщин, часто меняющих половых партнеров и пренебрегающих барьерными методами контрацепции.
Кроме того, при раннем начале сексуальной жизни (в возрасте 14-18 лет) незрелый эпителий шейки матки обладает особой восприимчивостью к воздействию повреждающих агентов.
Факторы риска
К факторам риска по развитию рака шейки матки относят ослабление функции иммунной системы, курение, возраст старше 40 лет, диеты с малым содержанием фруктов и овощей, ожирение, недостаток витаминов А и С.
Также доказано, что вероятность развития рака шейки матки увеличивается при длительном (свыше 5 лет) приеме оральных контрацептивов, многочисленных родах, частых абортах.
Одним из факторов позднего обнаружения рака шейки матки является низкая медицинская культура, нерегулярное прохождение женщинами профилактических осмотров с исследованием мазка из цервикального канала на онкоцитологию.
К фоновым заболеваниям, предрасполагающим к развитию рака шейки матки, в гинекологии относят лейкоплакию (интраэпителиальную неоплазию, CIN), эритроплакию, кондиломы, полипы, истинную эрозию и псевдоэрозию шейки матки, цервициты.По гистологическому типу, в соответствии с двумя видами эпителия, выстилающего шейку матки, различают плоскоклеточный цервикальный рак с локализацией в эктоцервиксе (85-95%) и аденокарциному, развивающуюся из эндоцервикса (5-15%).
Плоскоклеточный рак шейки матки, в зависимости от степени дифференцировки, может быть ороговевающим, неороговевающим и низкодифференцированным. К редким гистотипам рака шейки матки относятся светлоклеточная, мелкоклеточная, мукоэпидермоидная и др. формы.
С учетом типа роста различают экзофитные формы рака шейки матки и эндофитные, встречающиеся реже и имеющие худший прогноз.
Для оценки распространенности в клинической гинекологии используются классификации рака шейки матки по двум системам: FIGO, принятой Международной федерацией акушеров и гинекологов, и ТNМ (где T – распространенность опухоли; N – вовлеченность регионарных лимфоузлов; M – наличие отдаленных метастазов).
Стадия 0 (FIGO) или Тis (ТNМ) расценивается как преинвазивный или внутриэпителиальный рак шейки матки (in situ).
Стадия I (FIGO) или T1 (ТNМ) — опухолевая инвазия ограничивается шейкой матки, без перехода на ее тело.
- I A1 (T1 А1) – микроскопически определяемый рак шейки матки с глубиной инвазии до 3 мм с горизонтальным распространением до 7 мм;
- I A2 (T1 А2) – прорастание опухоли в шейку матки на глубину от 3 до 5 мм с горизонтальным распространением до 7 мм.
- I B1 (T1 В1) – макроскопически определяемый цервикальный рак, ограниченный шейкой матки, либо микроскопически выявляемые поражения, превышающие IA2 (T1А), не превышающее в максимальном измерении 4 см;
- I B2 (T1 В2) — макроскопически определяемое поражение, превышающее в максимальном измерении 4 см.
Стадия II (FIGO) или T2 (ТNМ) характеризуется распространением рака за пределы шейки матки; нижняя треть влагалища и стенки таза интактны.
- II A (T2 А) – опухоль инфильтрирует верхнюю и среднюю треть влагалища или тело матки без прорастания параметрия;
- II B (T2 В) – опухоль инфильтрирует параметрий, но не доходит до стенок таза.
Стадия III (FIGO) или T3 (ТNМ) характеризуется распространением рака за пределы шейки матки с прорастанием параметрия до стенок таза либо вовлечением нижней трети влагалища, либо развитием гидронефроза.
- III A (T3 А) – опухоль захватывает нижнюю треть влагалища, но не прорастает в стенки таза;
- III B (T3 В) – опухоль переходит на стенки таза либо вызывает гидронефроз, или вторичное поражение почки.
Стадия IV А (FIGO) или T4 (ТNМ) характеризуется распространением рака шейки матки в смежные органы либо распространением за пределы таза. Стадия IV B (T4 M1) свидетельствует о наличии отдаленных метастазов.
Клинические проявления при карциноме in situ и микроинвазивном раке шейки матки отсутствуют. Появление жалоб и симптоматики свидетельствует о прогрессировании опухолевой инвазии.
Наиболее характерным проявлением рака шейки матки служат кровянистые выделения и кровотечения: межменструальные, постменопаузальные, контактные (после полового акта, осмотра гинекологом, спринцевания и т. д.), меноррагии.
Больные отмечают появление белей — жидких, водянистых, желтоватого или прозрачного цвета влагалищных выделений, обусловленных лимфореей. При распаде раковой опухоли выделения принимают гноевидных характер, иногда имеют цвет «мясных помоев» и зловонный запах.
При прорастании опухоли в стенки таза или нервные сплетения появляются боли в животе, под лоном, в крестце в покое или во время полового акта. В случае метастазирования рака шейки матки в тазовые лимфоузлы и сдавливания венозных сосудов могут наблюдаться отеки ног и наружных гениталий.
Если опухолевая инфильтрация затрагивает кишечник или мочевой пузырь, развиваются нарушения дефекации и мочеиспускания; появляется гематурия или примесь крови в кале; иногда возникают влагалищно-кишечные и влагалищно-пузырные свищи.
Механическая компрессия метастатическими лимфоузлами мочеточников приводит к задержке мочи, формированию гидронефроза с последующим развитием анурии и уремии.
К общим симптомам рака шейки матки относятся общая слабость, повышенная утомляемость, лихорадка, похудание.Основу раннего выявления микроинвазивного цервикального рака составляют регулярные онкопрофилактические осмотры с цитологическим исследование соскоба шейки матки. Пап-тест (мазок по Папаниколау) позволяет выявлять предраковые процессы, раковые клетки при преинвазивном росте опухоли. Схема обследования включает:
- Осмотр шейки матки в зеркалах. Визуальный гинекологический осмотр в ранней стадии позволяет обнаружить или заподозрить РШМ по внешнем признакам: изъязвлениям, изменению окраски шейки матки. В инвазивной стадии при экзофитном типе роста рака на поверхности шейки матки определяются фибринозные наложения, опухолевидные разрастания красноватого, белесоватого, розовато-серого цвета, которые легко кровоточат при прикосновении. В случае эндофитного роста цервикального рака шейка становится увеличенной, приобретает бочковидную форму, неровную бугристую поверхность, неравномерную розово-мраморную окраску. При ректо-вагинальном исследовании в параметрии и малом тазу могут определяться инфильтраты.
- Кольпоскопия. С помощью кольпоскопии при увеличении изображения в 7,5- 40 раз возможно более детально изучить шейку матки, обнаружить фоновые процессы (дисплазию, лейкоплакию) и начальные проявления рака шейки матки. Для исследования зоны трансформации эпителия используют проведение пробы с уксусной кислотой и Шиллер-теста (йодной пробы). Атипия при раке шейки матки выявляется по характерной извитости сосудов, менее интенсивному окрашиванию патологических йоднегативных очагов. При подозрении на рак шейки матки показано исследование опухолеассоциированного антигена плоскоклеточных карцином – онкомаркера SCC (в норме не превышает 1,5 нг/мл).
- Биопсия шейки матки. Кольпоскопия дает возможность выявить участок трансформации и произвести прицельную биопсию шейки матки для гистологического исследования забранных тканей. Ножевая биопсия шейки матки с выскабливанием цервикального канала обязательна при подозрении на цервикальный рак. Для определения степени инвазии рака производится конизация шейки матки – конусовидное иссечение кусочка тканей. Решающим и окончательным методом в диагностике рака шейки матки является морфологическая интерпретация результатов биопсии.
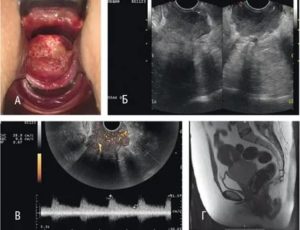
Дополнительно при раке шейки матки проводится УЗИ малого таза, позволяющее стадировать опухолевый процесс и планировать объем вмешательства.
Для исключения прорастания опухоли в смежные органы и отдаленного метастазирования прибегают к выполнению УЗИ мочевого пузыря и почек, цистоскопии, внутривенной урографии, УЗИ брюшной полости, рентгенографии легких, ирригоскопии, ректоскопии.
При необходимости пациентки с выявленным раком шейки матки должны быть проконсультированы урологом, пульмонологом, проктологом.
МРТ таза. Рак шейки матки с переходом на тело матки.
Все операции при раке шейки матки делятся на органосохраняющие и радикальные. Выбор тактики зависит от возраста женщины, репродуктивных планов, распространенности онкопроцесса. В онкогинекологии применяется:
- Органосохраняющая тактика. При преинвазивном раке у молодых женщин, планирующих деторождение, выполняются щадящие вмешательства с удалением начально измененных участков шейки матки в пределах здоровых тканей. К таким операциям относят конусовидную ампутацию (конизацию) шейки матки, электрохирургическую петлевую эксцизию, высокую ампутацию шейки матки. Экономные резекции при раке шейки матки позволяют соблюсти онкологическую радикальность и сохранить репродуктивную функцию.
- Радикальная тактика. При более выраженных изменениях и распространенности опухолевого процесса показано удаление матки с транспозицией яичников (выведением их за пределы таза) или с овариэктомией. При раке шейки матки в стадии I B1 стандартным хирургическим объемом является пангистерэктомия – экстирпация матки с аднексэктомией и тазовой лимфодиссекцией. При переходе опухоли на влагалище показано проведение радикальной гистерэктомии с удалением части влагалища, яичников, маточных труб, измененных лимфоузлов, парацервикальной клетчатки.
Противоопухолевое лечение
Хирургический этап лечения рака шейки матки может сочетаться с лучевой или химиотерапией, либо с их комбинацией.
Химио- и радиотерапия могут проводиться на дооперационном этапе для уменьшения размеров опухоли (неоадъювантная терапия) или после операции для уничтожения возможно оставшихся опухолевых тканей (адъювантная терапия).
При запущенных формах рака шейки матки выполняются паллиативные операции – выведение цистостомы, колостомы, формирование обходных кишечных анастомозов.
Лечение рака шейки матки, начатое на I стадии, обеспечивает 5-летнюю выживаемость у 80-90% пациенток; при II ст. выживаемость через пять лет составляет 60-75%; при III ст. — 30-40%; при IV ст. – менее 10%.
При осуществлении органосберегающих операций по поводу рака шейки матки шансы на деторождение сохраняются.
В случае проведения радикальных вмешательств, неоадъювантной или адъювантной терапии фертильность полностью утрачивается.
При выявлении рака шейки матки при беременности, тактика зависит от сроков гестации и распространенности опухолевого процесса. Если срок гестации соответствует II-III триместру, беременность возможно сохранить.
Ведение беременности при раке шейки матки осуществляется под повышенным медицинским наблюдением. Методом родоразрешения в этом случае обычно служит кесарево сечение с одновременным удалением матки.При сроке гестации менее 3-х месяцев производится искусственное прерывание беременности с немедленным началом лечения рака шейки матки.
Основной профилактической мерой рака является массовый онкологический скрининг с помощью цитологического исследования соскобов с шейки матки и из цервикального канала. Обследование рекомендуется начинать после начала половой жизни, но не позднее возраста 21 года. В течение первых двух лет мазок сдается ежегодно; затем, при отрицательных результатах – 1 раз в 2-3 года.
Профилактика рака шейки матки требует раннего выявления и лечения фоновых заболеваний и половых инфекций, ограничения числа сексуальных партнеров, использования барьерной контрацепции при случайных половых связях.
Пациенткам групп риска необходимо прохождения осмотра гинеколога не реже 1 раза в полгода с проведением расширенной кольпоскопии и цитологического мазка.
Девочкам и молодым женщинам в возрасте от 9 до 26 лет показано проведение профилактической вакцинации против ВПЧ и рака шейки матки препаратами Церварикс или Гардасил.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gynaecology/cervical-cancer
Диагностика рака шейки матки при гинекологическом осмотре
Поскольку шейка матки доступна визуальному осмотру, диагностика инвазивного рака шейки матки на гинекологическом осмотре не представляет трудностей.
Симптомы рака шейки матки
Появление клинически выраженных симптомов говорит о далеко зашедшем опухолевом процессе. Ведущие симптомы при клинически выраженном РШМ — патологическая секреция, нарушение функции органа и боли. Патологическая секреция проявляется упорными белями, которые обычно носят водянистый характер, цвета «мясных помоев», с ихорозным запахом и обусловлены распадом опухоли.
Нарушение функции органа проявляется беспорядочными кровотечениями из половых путей разной интенсивности; половая функция нарушается из-за контактных кровотечений, дискомфорта и болей.
Боли обычно тупые, тянущие, носят постоянный «грызущий» характер, разной интенсивности, так как могут быть обусловлены разными причинами: сдавлением или прорастанием соседних органов, прорастанием нервных стволов и окончаний, инфильтрацей и раздражением брюшины. Боли могут локализоваться в пояснице, крестце, внизу живота, прямой кишке.
Кроме этого, у пациенток можно наблюдать вторичные симптомы, обусловленные опухолевой интоксикацией: похудание до кахексии, повышение температуры, слабость, хроническую постгеморрагическую анемию, нарушение функции соседних органов (дизурия, тенезмы, запоры, наличие крови в стуле и моче).К основным методам диагностики инвазивного рака шейки матки относят изучение анамнеза, жалоб, данных гинекологического осмотра, ректовагинального исследования и морфологических методов исследования.
Осмотр в зеркалах
При исследовании шейки матки в зеркалах можно обнаружить различные клинические формы РШМ. Экзофитная форма имеет вид «цветной капусты», рыхлую, крошащуюся структуру с участками некроза по поверхности. При этой форме опухоль может расти в сторону влагалища и в цервикальном канале, свисая из него в виде атипичного полипа или узла.
Шейка матки относительно дольше сохраняет подвижность. Экзофитная форма имеет более благоприятное течение и несколько выраженную симптоматику. При эндофитной форме шейка матки инфильтрирована, может быть изъязвлена или содержать полости распада.
При этой форме опухоль распространяется в толщу шейки матки, переходит на своды, также инфильтрируя их, что уже на первой стадии ограничивает подвижность шейки матки.
Если процесс локализуется в цервикальном канале, то шейка матки приобретает резко гипертрофированный «бочкообразный» вид, при этом слизистая эктоцервикса может даже не меняться. При смешан ной форме, наряду с экзофитным ростом, наблюдается инфильтрация в глубину шейки.
Язвенная форма наблюдается при эндофитном росте опухоли и преобладании процессов распада в ней и характеризуется изъязвлением или кратерообразной язвой, окружённой инфильтрированными краями, дно которой находится в полости матки или в пара метрии. Эндофитные опухоли имеют более агрессивное клиническое течение по сравнению с экзофитными.
https://www.youtube.com/watch?v=Jo99Qm6fQ8Y
Признак прорастания опухоли в прямую кишку или мочевой пузырь — подтекание мочи или каловых масс из влагалища, а также визуализация свищевых отверстий при осмотре в зеркалах.
Пальпаторно раковая опухоль деформирует нормальные округлые контуры шейки матки, структура её может становиться более плот ной, неравномерной или, наоборот, размягчаться.
Шейка матки ста новится менее подвижной (до неподвижности), перешеек чётко не пальпируется, в сводах и параметриях определяются инфильтраты, которые могут доходить до стенок таза и выходить за пределы малого таза, опухоль на шейке; матка и придатки при этом могут пальпироваться в едином конгломерате. Косвенным пальпаторным при знаком прорастания опухоли в мочевой пузырь или прямую кишку может быть инфильтрация и неподвижность переднего или заднего свода влагалища, пальпация свищевого отверстия.
Ректовагинальное исследование помогает уточнить степень распространения опухоли, инфильтрацию параметриев, состояние пря мой кишки и связочного аппарата.Кольпоскопия имеет значение только при первой стадии заболевания, когда процесс относительно невелик и ограничен шейкой матки; при II, III, IV стадиях диагноз редко вызывает сомнения при простом визуальном осмотре с помощью зеркал.
Кольпоскопическая картина зависит от гистологической структуры опухоли, формы роста, сопутствующей инфекции, заболевания, на фоне которого воз никла опухоль.
Типичный раковый рельеф может возвышаться над слизистой или инфильтрировать её, имеет неровные, размытые границы с отсутствием чёткого перехода в здоровые ткани, поверхность его также неровная, иногда сосочковая или в виде папилломатозных разрастаний, может быть изъязвлена, с участками некроза и распада, атипичного ороговения. Сосуды на раковом рельефе высоко атипичны по форме (штопорообразные, в виде шпилек, крючков, запятых), не реагируют на уксус, диаметр их меняется прерывисто, а не древо видно, имеются участки кровоизлияний.
Биопсия всех подозрительных участков шейки матки и выскабливание цервикального канала дополняют ряд диагностических мероприятий. Наиболее полную морфологическую картину изменений даёт гистологическое исследование серийно-ступенчатых срезов послеоперационных препаратов после расширенной ножевой биопсии, конусовидной эксцизии или ампутации шейки матки.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Источник: http://surgeryzone.net/info/informaciya-po-akusherstvu-i-ginekologii/diagnostika-raka-shejki-matki-pri-ginekologicheskom-osmotre.html
Рак шейки матки (РШМ) — каковы особенности и причины развития заболевания?
Причины карциномы шейки матки:
Установлено, что ведущую роль играют внешние факторы. Нет убедительных данных, подтверждающих принадлежность РШМ к наследственной патологии, но не исключается и эта причина.
Риск развития рака шейки матки существует у всех женщин и особую роль играют факторы, которые связывают с развитием карциномы, а именно:
ранняя половая жизнь,
- вынашивание плода и первые роды до 16 лет;
- беспорядочная половая жизнь;
- аборты;
- воспалительные заболевания органов женской половой системы;
- курение;
- инфекции (вирус папилломы человека, хламидийная инфекция и др.);
- угнетение иммунной системы;
- пожилой возраст;
- применение пероральных контрацептивов;
- влияние радиации и химических канцерогенов.
Симптомы и признаки рака шейки матки:
Стадия начального развития карциномы, как правило, протекает без особых проявлений, отмечаются выделения с примесью крови, в особенности после полового акта. При значительном местнорегионарном распространении опухоли, женщины жалуются на боли внизу живота, нарушение мочеиспускания, затрудненый акт дефекации.
На поздних стадиях из половых путей выделения сопровождаются неприятным запахом, отмечаются жалобы на поясничную боль и боли в ногах, снижение массы тела, наличие крови в моче.
В запущенных случаях образуются ректо- и мочепузырно-вагинальные свищи (патологические каналы, соединяющие полости между собой), могут пальпироваться измененные лимфатические узлы.
Следует помнить, что на стадии своего начального развития растущая опухоль может клинически не проявляться, но патологический процесс легко выявляется при гинекологических осмотрах.
Рак шейки матки: диагностика
Заподозрить развитие карциномы влагалища и РШМ вполне возможно, поэтому очень важно каждой женщине обращаться за профилактическими осмотрами не реже, чем раз в полгода.
На ранних стадиях карцинома выглядит как небольшие язвы на слизистой оболочке влагалища, позже оказываются плотные бугристые образования с инфильтрацией в окружающие ткани, которые имеют формы узлов или кровоточащих язв с твердым дном.
Какие применяются методы диагностики рака шейки матки?
Для диагностики врачи используют:
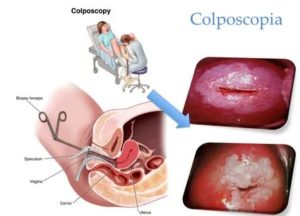
— гинекологический осмотр (с помощью гинекологических зеркал);
— кольпоскопия — инструментальное исследование с помощью прибора- кольпоскопа;
— мазок на онкоцитологическое исследование;
— применяют биопсию (взятие частиц пораженной ткани для дальнейшего исследования под микроскопом);
Для исключения метастазирования применяют:
— сонографию органов малого таза, брюшной полости и забрюшинного пространства (сканирование структуры органов при помощи ультразвука);
— компьютерную томографию (послойное сканирование внутренних органов с помощью рентгеновских лучей, управляемых компьютером);
— ректороманоскопию (изучение слизистой поверхности прямой и сигмовидной кишки при помощи оптического прибора);
— Магнитно-резонансную томографию (исследование структуры органов и тканей в магнитном поле);
— цистоскопию (исследование внутренней поверхности мочевого пузыря с помощь оптического устройства);
— урографию (рентгеновское или радиоизотопное исследование почек, мочеточников и мочевого пузыря при помощи контрастного вещества).
Какие виды рака шейки матки существуют?
У 70-80% пациенток диагностируют плоскоклеточную карциному, у 10-20% — аденокарциному, у 10% — низкодифференцированный рак.
Какие формы рака шейки матки бывают?
За видом роста разделяют:
Экзофитный рак шейки матки — карцинома растет в просвет вагинального канала.
Эндофитная форма рака шейки матки — карцинома растет в ткани, прорастая в шейку матки и цервикальный канал.
Язвобразный тип — образуется язва с неровными краями и дном.
Как классифицируют рак матки в области ее шейки (рак шейки матки: классификация)?
Разработанны классификации, которые позволяют:
— определить клиническую стадию болезни — так называемая классификация FIGO;
— распространенность опухолевого процесса — классификация в соответствие с системой TNM, где Т- опухоль первичного характера, N- регионарные метастазы в лимфоузлы, M — метастазы, что значительно удалены от первичной опухоли.
Рак шейки матки: стадии (по системе FIGO):
Рак шейки матки 1 (І) стадия — карцинома шейки матки, не выходящая за пределы матки (распространение на тело матки может не приниматься во внимание).
Рак шейки матки 2 (ІІ) стадия — карцинома шейки матки, прорастающая за пределы матки, но без перехода на ткани тазовой области или влагалищную нижнюю треть.
Рак шейки матки 3 (ІІІ) стадия — опухоль прорастает в ткани области таза женщины и/или переходит на нижележащую треть влагалища, и /или вызывает гидронефроз (расширение почечной лоханки и чашечек), или служит причиной формирования нефункционирующей почки.Рак шейки матки 4 (IV) стадия — опухоль прорастает в слизистую мочевого пузыря, прямой кишки и/или разрастается за пределы таза.
Можно ли вылечить рак шейки матки (РШМ) и какой метод лечения эффективнее выбирать?
Выбор лечебного метода и его тактика определяется в индивидуальном порядке. Он учитывает общее состояние женщины, тип, вид и стадию развития новообразования. Возраст пациентки не так важен. Рак шейки матки лечится методами:
хирургическим,
лучевым,
химиотерапевтическим и их комбинациями.
Объем хирургической операции определяется локализацией, степенью инвазии злокачественного образования в окружающие ткани и стадией процесса.
Радиотерапия (лучевая терапия) включая дистанционное, внутриполостное или внутритканевое облучения, программа которых определяется индивидуально.
При химиотерапии используются лекарственные препараты, которые способны остановить деление опухолевых клеток, уничтожить или остановить их рост.
Часто химиотерапия применяется в качестве неоадъювантной (до применения операции и лучевой терапии). Это способствует лучшей доставке лекарств с током крови к опухоли, что также дает возможность уменьшить размеры новообразования с целью большей эффективности оперативного лечения.
Сколько живут с раком шейки матки (РШМ)?
Рак шейки матки, прогноз выживаемости.
Продолжительность и качество жизни пациенток напрямую зависит от стадии опухолевого процесса, на которой была выявлена патология. Пятилетняя выживаемость женщин при условии своевременного и адекватного лечения составляет соответственно:
І стадия — около 90%
ІІ стадия — примерно 73-76%
III стадия — примерно 46-51%
IV стадия — около 25%
Какая профилактика рака шейки матки должна использоваться каждой женщиной?
Наилучшим и самым эффективным методом профилактики карциномы является уменьшение воздействия на организм факторов, которые способствуют ее развитию.
Чтобы предупредить развитие рака, каждая здоровая женщина раз в 6 месяцев обязана проходить обследование у гинеколога и хотя бы раз в 2 года, а лучше чаще, делать мазок на цитологическое исследование.
Главное помнить – карциному шейки матки можно выявить в начальных стадиях! Поэтому, не медлите! Ранняя диагностика новообразования является предпосылкой успешного радикального излечения.
Ответы на распространенные вопросы:
Что такое рецидив шеечного рака матки?
Рецидив рака — это появление опухолевого процесса после проведенного лечения. Карцинома может возникать на месте, где она была или в других участках, куда раковые клетки распространились. Повторное появление злокачественного новообразования, это показание для оперативного лечения карциномы.
У половины пациенток повторное оперативное вмешательство является успешным.
Лучевая или терапия химиопрепаратами используется в качестве лечения, которое лишь улучшают самочувствие пациента, но не приводит к исчезновению опухоли. К сожалению, злокачественным опухолям характерно появление метастазов по всему организму. Наилучший способ предотвратить рецидив — это диагностировать опухоль как можно скорее и не дать ей сформировать вторичные очаги.
Рак шейки матки во время беременности, такое возможно?
У женщин, которые вынашивают плод, карцинома диагностируется довольно редко, но бывает и такое. Если рак шейки матки беременных выявляется на первичных стадиях, беременность безопасно можно довести до естественного родоразрешения. Потом рекомендуется провести оперативное вмешательство через несколько недель после родов.
Если во время вынашивания плода диагностировали карциному на ІІ стадии и выше, тогда стратегия лечения подбирается в индивидуальном порядке, поскольку опухоль прогрессирует, тем самым угрожает жизни пациентки. Лечение начинают сразу после постановки диагноза, так как есть угроза для жизни женщины.
Виден ли рак шейки матки при осмотре?
Карциному можно заподозрить при осмотре с целью профилактики во время планового визита к гинекологу. Окончательный диагноз карциномы выставляет патогистолог.
Источник: http://vista-mediclub.com/onkology/vidy-raka/rak-shejki-matki
Методы определения рака шейки матки
Рак шейки матки (цервикальный рак) – это заболевание, характеризующееся появлением злокачественного новообразования на шеечной ткани. По распространённости шеечные опухоли занимают одно из первых мест среди онкологических заболеваний в гинекологии. Именно поэтому ранняя диагностика рака шейки матки является важным вопросом как для профессиональных онкологов, так и для каждой из женщин.
Стадии опухолевого процесса
Выделяют пять стадий процесса:
- Нулевая стадия. Скорость распространения атипичных клеток примерно равна скорости их разрушения.
- Первая стадия. На этом этапе рак проникает в строму (остов) шейки матки. На нулевой и первой стадии процесса обнаруженный РШМ можно вылечить удалением небольшого поражённого участка ткани и сопутствующей консервативной терапией.
- Вторая стадия. На второй стадии опухолевый процесс переходит на матку, окружающую её клетчатку (параметральный рак) или влагалище (обычно поражаются 2/3 органа).
- Третья стадия. Третий этап характеризуется продолжением развития маточного, параметрального или влагалищного рака: поражаются лимфоузлы и ткани малого таза (в т.ч. почки) или всё влагалище.
- Четвёртая стадия. На последнем этапе злокачественное новообразование прорастает в разные отделы кишечника, мочеполовую систему, метастазы (вторичные очаги заболевания) распространяются по всему телу.
Нулевая стадия рака, также называемая карциномой in situ, характеризуется наличием атипичных клеток на поверхности эпителия, покрывающего маточную шейку. Диагностика внутриэпителиального рака в основном состоит из цветовых химических проб, при которых патологически изменённая ткань окрашивается иначе, чем нормальная, и гистологического анализа поверхностного фрагмента.
После проникновения атипичных клеток за базальную мембрану развивается инвазивный рак. Даже на ранних стадиях ракового процесса опухоль очень чувствительна к механическим повреждениям, поэтому при осмотрах на зеркалах шейка матки кровит при прикосновениях. Обнаружить наличие рака шейки матки на 0-1 стадии можно только при регулярном прохождении гинеколога.
С увеличением размеров опухоли повышается риск её метастазирования и прорастания в окружающие ткани, поэтому требуется диагностика наиболее вероятных мест локализации вторичных очагов рака (лёгких, печени, брюшины), а также полное обследование кишечника и малого таза.
Методы диагностики цервикального рака
На начальных стадиях рака шейки матки диагностика существенно осложняется отсутствием явных симптомов болезни. Пациентки нередко не проявляют беспокойства и не уделяют должного внимания своему здоровью, игнорируя необходимость прохождения гинеколога.
Рак шейки матки – быстро развивающееся заболевание, поэтому при появлении любых подозрительных признаках необходимо как можно скорее посещать врача и не забывать о регулярных профилактических осмотрах.
Диагностический процесс состоит нескольких этапов:
- Визуального осмотра.
- Методов аппаратной и инструментальной диагностики.
- Лабораторных исследований.
При наличии шеечной опухоли во время визуального осмотра отмечается определённый характер изменений слизистой: эндофитная форма рака проявляется язвами наружного зёва шейки матки, а строма уплотняется и увеличивается в размерах, а при экзофитном инвазивном на теле ШМ наблюдаются алые бугристые образования и серые участки некроза.
Осмотр выполняется вагинально-абдоминальным (двуручным) методом либо при помощи гинекологических зеркал.
Для подтверждения предварительного диагноза и уточнения стадии развития процесса врач направляет пациентку на лабораторные исследования, аппаратную и инструментальную диагностику.
Инструментальная диагностика РШМ
Для исследования влагалища и шейки матки применяется фиброоптический зонд, называемый гистероскопом. Инструмент вводится во влагалище под местной или общей анестезией, а сквозь зонд врач подводит к шейке матки другие инструменты, необходимые для забора материала или оперативного лечения.
Если шеечная опухоль признана неоперабельной, то может появиться необходимость в дополнительных методах исследования – ректоскопии и цистоскопии. Такая диагностика позволяет точно установить глубину прорастания новообразования в мочевыделительную систему (в частности, мочевой пузырь и мочеточник) или кишечник.
При цистоскопии катетер вводится в уретру. Никакой дополнительной подготовки, помимо ежедневной гигиены, для процедуры не требуется. Ректоскопии предшествует клизма.
Аппаратные методы исследования шеечных опухолей
Наиболее доступным методом первичного исследования цервикального рака является аппаратная диагностика – ультразвуковое исследование. При подозрении на опухолевый процесс в маточной шейке назначается комплексное обследование органов малого таза.
РШМ заметен при любой методике исследования – трасвагинальной, трансабдоминальной или ректальной, однако традиционно для УЗИ в таких случаях используют тонкий интравагинальный датчик, т.к. эта методика не требует дополнительной подготовки.
Форма шейки матки, напоминающая бочонок, неровные контуры, отклонение от нормального положения по отношению к матке и другие признаки могут указывать на наличие опухолевого процесса даже на начальных его этапах.
Несмотря на широкое распространение УЗИ как метода первичной диагностики РШМ, наиболее точным методом исследования, который даёт полную информацию о локализации, конфигурации и распространении опухоли на соседние ткани, является томография.
Магнитно-резонансная томография позволяет получить снимки опухоли, оценить объём и степень поражённости органов малого таза. Эти параметры учитываются при выборе сочетания методов лечения и интенсивности химиотерапии.Спиральная компьютерная томография является рентгенологическим методом обследования. Контрастная КТ обязательно назначается при планировании операции и подозрении на распространение онкологического процесса в лимфоузлы. Расположение, форма и размеры опухоли во всех сечениях необходимы для оценки операбельности новообразования.
Вместо КТ с контрастом может использоваться метод ПЭТ (позитронно-эмиссионной томографии). В этом методе исследования роль контрастного вещества выполняет фтороксиглюкоза, которая состоит из позитрон-излучающего (радиоактивного) изотопа фтор-18 и моносахарида, который активно поглощается злокачественными опухолями.
ПЭТ-сканер регистрирует выбросы энергии при аннигиляции позитронов с электронами тканей и по этим данным реконструирует расположение опухоли в трёхмерную модель.
На поздних стадиях РШМ обязательно назначаются остеосцинтиграфия (радионуклидная диагностика костей), УЗИ печени и брюшной полости и рентгенография лёгких. Они позволяют точно установить наличие или отсутствие метастазов опухоли в соответствующих органах и системах.
Лабораторные исследования в диагностике рака шейки матки
В медицинской практике широко применяется онкоскрининг. Мазок для лабораторного анализа на атипичные клетки берётся прямо во время гинекологического осмотра и не причиняет боли в силу отсутствия нервных окончаний на шейке матки.
Более глубоким и точным методом считается исследование мазка, взятого во время кольпоскопии. Перед тем, как определить рак шейки матки, врач выполняет не только визуальный осмотр, но и забор биоматериала с помощью глубоко введённого прибора – кольпоскопа.
Если проводить скрининг желательно в середине менструального цикла, то для кольпоскопии оптимален промежуток между менструацией и созреванием яйцеклетки (т.е. первая половина цикла).
С помощью инструментальных методов на анализы берутся не только мазки, но и отдельные кусочки тканей для биопсии.
Этот лабораторный метод позволяет точно диагностировать степень злокачественности шеечного новообразования.
Кроме кольпоскопа и манипулятора, для взятия биоматериала может использоваться радиоволновой нож, кюретка, жидкий азот и петлевидный инструмент (применяется редко из-за травматичности методики).
Обязательными лабораторными исследованиями, которые назначаются при подозрении на РШМ, являются также анализ крови на вирус папилломы человека и определение уровня концентрации онкомаркера, ассоциированного с маточными опухолями.
Перед тем, как распознавать наличие вируса, проводят забор биоматериала. Для женщин процедура представляет собой введение во влагалище мягкой щёточки и соскоб материала с поверхности шейки. Отпечаток инструмента изучается под микроскопом на предмет микроорганизмов, а сама щёточка в запечатанном контейнере отправляется в вирусологическую лабораторию для анализа на ВПЧ.
Среди онкомаркеров наиболее специфичными и информативными считаются антиген плоскоклеточной карциномы (SCC), тканевый полипептид (TPS), раковоэмбриональный антиген (РЭА) и CYFRA-21-1.Норма концентрации основного применяемого при РШМ онкомаркера – SCC – составляет 2,5 мкг/л.
Превышение этого показателя более, чем в 80% случаев свидетельствует о наличии онкологического процесса.
Анализы уровней концентрации SCC и РЭА используются также для контроля за эффективностью лечения, для определения метастазов и рецидивов шеечной опухоли.
Профессионально проведённая комплексная диагностика обеспечивает более раннее начало терапии и, таким образом повышает шансы выживаемости для пациентки. Полное излечение цервикального рака возможно при бережном отношении к своему здоровью, регулярном прохождении осмотров и выполнении рекомендации лечащего врача.
Источник: https://zen.yandex.ru/media/id/5d5e593e6f5f6f00af926f56/metody-opredeleniia-raka-sheiki-matki-5eaa7f664070ca37c46de5e1
